Перкуссия поджелудочной железы у детей
Расспрос.
Жалобы.К основным жалобам больных с различными
заболеваниями поджелудочной
железы относятся боли в животе,
диспепсические явления, желтуха, общая
слабость и похудание.
Боли по характеру
и продолжительности могут быть
разнообразными. Приступообразные
боли типа желчной колики,
возникающие через 3—4 ч после приема
пищи (особенно жирной), характерны
для калькулезного панкреатита. Боли,
как правило, локализуются в эпигастральной
области или в левом подреберье, иррадиируя
в спину. Нередко боли настолько
интенсивны, что снимаются лишь после
применения спазмолитических препаратов
и сильных
анальгетиков.
Особенно острые
боли отмечаются при остром панкреатите.
Возникают они внезапно, быстро
прогрессируют и продолжаются (при
благоприятном исходе этого очень тяжело
протекающего заболевания) несколько
(7—10) дней и даже недель. Локализуются
они в верхней
половине живота и нередко носят
«опоясывающий» характер. Значительная
интенсивность
болевых ощущений и их бурное
начало при остром панкреатите объясняются
внезапно наступающей закупоркой
главного выводного протока поджелудочной
железы в результате
воспалительного отека и спазма
с последующим резким повышением давления
в мелких протоках поджелудочной
железы и раздражением солнечного
сплетения.
Очень интенсивные
и продолжительные боли наблюдаются
также при опухолях поджелудочной
железы. В случае поражения ее головки
боли локализуются в правом подреберье,
иррадиируя в спину; если опухолевый
процесс распространяется на тело и
хвост поджелудочной железы, боли
охватывают всю эпигастральную область,
левое подреберье и могут иметь
так называемый опоясывающий
характер. Они усиливаются при положении
больного на спине вследствие давления
опухоли на солнечное сплетение. Поэтому
больные, чтобы ослабить
боль, нередко занимают вынужденное
полусогнутое положение. Ноющего характера
боли
наблюдаются при хроническом
панкреатите, но иногда они могут быть
более интенсивными.
Тошнота и рвотачаще сопутствуют острому панкреатиту
и носят рефлекторный характер.
При хроническом панкреатите и
опухолях поджелудочной железы
диспепсические явления
связаны с нарушением ферментативной
деятельности поджелудочной железы.
Больные хроническим панкреатитом
часто жалуются на потерю аппетита,
отвращение к жирной пище,
тошноту, метеоризм, поносы с
обильными жидкими блестящими («жирный
стул») и зловонными испражнениями.
Нарушение кишечного пищеварения приводит
к быстрому похуданию больного и
сопровождается выраженной общей
слабостью.
Желтуха
механического типа(«подпеченочная»),
прогрессирующая, темно-бурой, зеленоватой
окраски, сопровождающаяся резким кожным
зудом и геморрагиями, характерна для
рака головки поджелудочной
железы, так как опухоль сдавливает
проходящий в ней конечный отрезок
общего желчного протока, препятствует
оттоку желчи. Желтуха может появиться
также при склерозе головки поджелудочной
железы как следствие хронического
панкреатита.
Анамнез.
Необходимо обратить внимание на ряд
факторов, способствующих возникновению
воспалительных заболеваний поджелудочной
железы. К ним относятся злоупотребление
алкоголем и жирной пищей, а также
длительно протекающий холецистит.
Осмотр.Общий
осмотр позволяет обнаружить при раке
поджелудочной железы общее истощение
больного, наличие желтухи со
следами расчесов и геморрагии на коже.
При остром панкреатите может
наблюдаться бледность кожных покровов
с участками цианоза (симптом Мондо-
ра), развившегося вследствие
тяжелой интоксикации и капилляростаза.
При длительном
течении хронического панкреатита
в связи с расстройствами пищеварения
могут наблюдаться похудание больных,
сухость кожи и снижение ее тургора. Во
время осмотра живота редко
можно отметить выбухание в
верхней его половине — при кистах
поджелудочной железы.
Острый панкреатит может
сопровождаться вздутием живота.
Перкуссиянад
областью поджелудочной железы может
выявить притуплённый тимпанический
или тупой звук в случаях значительного
увеличения поджелудочной железы при
кистах или опухоли.
Пальпация.При
поверхностной пальпации живота больного
острым панкреатитом отмечаются
болезненность и напряжение мышц
брюшного пресса в эпигастральной
области, иногда в области
левого
подреберья или в месте проекции
поджелудочной железы на брюшную стенку
(симптом Керте).
Пальпация
поджелудочной железы представляется
крайне трудной ввиду глубокого залегания
и мягкой консистенции органа. Только
исхудание больного, расслабление
брюшного
пресса и опущение внутренностей
позволяют прощупать нормальную железу
в 4—5% случаев у женщин и в 1—2% случаев
у мужчин; несколько чаще прощупать
поджелудочную железу удается лишь
при значительном увеличении ее и
уплотнении (при ее циррозе, новообразовании
или кисте). Пытаться пропальпировать
поджелудочную железу целесообразно
утром натощак после приема
слабительного и при пустом желудке.
Предварительно следует
прощупать большую кривизну
желудка, определить положение привратника
и прощупать
правое колено поперечной
ободочной кишки. Желательно пальпаторно
найти нижнюю горизонтальную часть
двенадцатиперстной кишки. Тогда
определяется место, где нужно искать
путем ощупывания головку
поджелудочной железы; головку поджелудочной
железы прощупать все-таки легче, чем
тело и хвост ее, ввиду большей величины
и более частого уплотнения. Прощупывание
производят по правилам глубокой
скользящей пальпации, обычно выше
правой части большой кривизны
желудка, применяя четыре приема пальпации
по Образцову
—Стражеско. Правую руку
устанавливают горизонтально на 2—3 см
выше предварительно
найденной нижней границы желудка.
Кожу оттягивают кверху, после чего
правая рука при
каждом выдохе больного погружается
в глубь брюшной полости. Достигнув
задней стенки
ее, рука скользит в направлении
сверху вниз.
В норме поджелудочная
железа имеет вид поперечно расположенного
мягкого цилиндра
диаметром около 1,5—3 см,
неподвижного и безболезненного. При
хроническом панкреатите
и опухоли поджелудочной железы
ее иногда удается прощупать в виде
плотного, неровного
и слегка болезненного тяжа.
Делать заключение о прощупываемости
поджелудочной железы
следует крайне осторожно: можно
легко принять за поджелудочную железу
часть желудка,
поперечной ободочной кишки,
пакет лимфатических узлов и др.
Лабораторные
методы исследования. Копрологическое
исследование.Нарушение
внешнесекреторной функции поджелудочной
железы сказывается в первую очередь на
усвоении компонентов пищи, главным
образом
жиров и белков. Испражнения
становятся обильными, приобретают
мазевидную консистенцию, сероватую
окраску и прогорклый запах. При микроскопии
в них обнаруживают значительное
количество нейтрального жира и сохранивших
поперечную исчерченность мышечных
волокон. Эти изменения при копрологическом
исследовании выявляются в случаях
значительного нарушения выщеления
панкреатического сока, что наблюдается,
например, при
закупорке панкреатического
протока опухолью или камнем. Умеренная
степень функциональной недостаточности
поджелудочной железы может компенсироваться
кишечным перевариванием и действием
ферментов микроорганизмов.
Исследование
функционального состояния поджелудочной
железы.Для суждения о
функции поджелудочной железы
прибегают к методам, позволяющим судить
о ее состоянии
по количеству ее ферментов в
дуоденальном содержимом, крови и моче.
Для исследования
используют как «спонтанный»
панкреатический сок, так и сок, выделяемый
поджелудочной
железой в ответ на действие
стимуляторов, что позволяет более
надежно оценить функциональные
возможности поджелудочной железы. Одни
стимуляторы секреции вводят в
двенадцатиперстную кишку, другие —
парентерально. По действию стимуляторы
панкреатической секреции можно
разделить на две группы: одни вызывают
преимущественно увеличение объема
секрета и концентрации в нем гидрокарбонатов
(хлористоводородная кислота,
секретин); под влиянием других
объем секрета меняется мало, но значительно
нарастает содержание в нем ферментов
(растительный жир, панкреозимин-холецистокинин,
инсулин и
др.).
В практической
работе наиболее широко применяются
физиологические стимуляторы секреции
панкреатического сока — хлористоводородная
кислота и секретин. Поступая из желудка
в двенадцатиперстную кишку, кислота
вызывает образование в ее клетках
гормона секретина, который кровью
доставляется в поджелудочную железу,
активируя выделение ею
секрета. Вводимый внутривенно
чистый секретин (из расчета 1 клиническая
единица на 1 кг
массы тела больного — 1 ЕД/кг)
позволяет получить более точные
результаты, однако хлористоводородная
кислота более доступна; Н. И. Лепорский
в качестве стимулятора предложил
10% капустный сок. Панкреозимин чаще
применяют в сочетании с секретином,
вводя
его через 60 мин (1 ЕД/кг внутривенно).
Методика исследования.
Дуоденальное содержимое извлекают с
помощью зонда. Лучше
пользоваться двойным зондом
(отверстие одного находится в желудке,
другого — в двенадцатиперстной
кишке), так как извлечение желудочного
сока во время исследования способствует
получению более чистого панкреатического
сока. Положение зондов проверяют на
рентгеновском экране. С помощью
водоструйного насоса проводят непрерывное
отсасывание желудочного и дуоденального
содержимого. После получасового
откачивания «спонтанного» сока
вводят через дуоденальный зонд 30 мл
подогретого 0,5% раствора хлористоводородной
кислота, после чего зонд на 5 мин
пережимают, а затем начинают отсасывание
сока, собирая 6 или 8 10-минутных
порций. При использовании в качестве
стимулятора секретина откачивание
сока начинают сразу после инъекции тоже
10-минутными порциями.
Через 60 мин вводят панкреозимин,
после чего собирают еще 3 10-минутные
порции. Полученные порции подвергают
исследованию.
Определяют объем,
цвет, прозрачность полученных порций
сока, концентрацию в нем билирубина,
гидрокарбонатную щелочность и активность
ферментов. Гидрокарбонатную щелочность
определяют газометрическим аппаратом
Ван Слайка, билирубин — посредством
иктериус-индекса. Из ферментов
поджелудочной железы определяют главные
— амилазу,
трипсин и липазу. В норме после
введения хлористоводородной кислоты
или секретина
вследствие увеличения отделения
жидкой части сока концентрация ферментов
в нем падает,
но к 60-й минуте возвращается к
исходной, при недостаточности поджелудочной
железы
возврат к исходному содержанию
ферментов замедляется. После введения
панкреозимина
содержание ферментов должно
увеличиваться. Содержание отдельных
ферментов иногда изменяется
параллельно, иногда диссоциированно.
Для суждения о функции поджелудочной
железы учитывают не только
концентрацию ферментов, но и число их
единиц, выделенных
за определенный отрезок времени.
Исследование
ферментов в дуоденальном содержимом.
Активность амилазы (метод Вольгемута)
определяют по количеству миллилитров
1% раствора крахмала, который может быть
расщеплен 1 мл панкреатического сока.
Готовят разведения дуоденального
содержимого в изотоническом растворе
хлорида натрия в геометрической
прогрессии от 1:10
до 1:10
240, к 1мл
каждого разведения добавляют 2 мл1
%
раствора крахмала. После 30 мин
инкубирования на водяной бане при
температуре 37″С во все пробирки
прибавляют по капле 1/50 н. раствора йода.
Находят предельное разведение, в котором
йод не вызвал посинения, т. е. где крахмал
полностью расщеплен. Умножая это
разведение на 2 (прибавлено 2 мл крахмала),
узнают активность амилазы (в норме
640—1280 ед.).
Определение
трипсина по методу Фульда—Гросса
производят аналогично определению
амилазы. Готовят восходящие разведения
дуоденального содержимого, в 1мл
каждого разведения добавляют 2 мл 0,1%
щелочного раствора казеина и
выдерживают в термостате 24 ч. Затем при
температуре 37#С
находят первое разведение с полностью
расщепленным казеином. Его узнают по
отсутствию помутнения раствора после
добавления в пробирку нескольких
капель 5% раствора уксусной кислоты.
Расчет аналогичен таковому при
исследовании амилазы. Нормальная
активность трипсина 160-2500 ед.
Определение
липазы по методу Бонди
основано на образовании из жира при его
расщеплении липазой жирных кислот.
Активность липазы выражают числом
миллилитров щелочи, необходимой для
нейтрализации жирных кислот,
образовавшихся из оливкового масла при
действии 100 мл дуоденального сока.
Нормальная активность липазы 50—60
ед.
Исследование
ферментов поджелудочной железы в крови
и моче.Известное диагностическое
значение имеет так называемое уклонение
ферментов поджелудочной железы.
При некоторых патологических
изменениях ее, главным образом связанные
с нарушением
нормального оттока секрета,
ферменты поджелудочной железы в
повышенном количестве
поступают в кровь, а оттуда в
мочу. Так как получение этих объектов
исследования проще,
чем панкреатического сока, в
клинической практике исследование
функции поджелудочной
железы начинают с анализа крови
и мочи. В них определяют амилазу и липазу,
трипсин и антитрипсин исследуют
редко.
Амилаза
в крови и моче
может быть определена методом Вольгемута
аналогично исследованию дуоденального
сока с тем отличием, что используют
более слабый (0,1%) раствор крахмала. Более
точные результаты дает метод Смита—Роя,
основанный также на расщеплении крахмала
под действием амилазы (в норме в крови
80—150 ед.). В зависимости от степени
гидролиза крахмала меняется интенсивность
окраски йодкрахмального раствора,
определяемой с помощью электрофотоколориметра.
Липазу
крови
определяют сталогмометрическим способом,
основанным на изменении поверхностного
натяжения раствора трибутирина под
влиянием жирных кислот, образующихся
из него под действием липазы. Однако
в крови имеется несколько липаз, из них
больше всего панкреатической и печеночной.
Первая устойчива к атоксилу, но разрушается
хинином; вторая, наоборот, устойчива к
хинину, но разрушается этоксилом. Для
диагностики поражений поджелудочной
железы имеет значение повышение
содержания в крови этоксилрезистент-
ной липазы.
Рентгенологическое
исследование. Обзорные
рентгенограммы брюшной полости позволяют
обнаружить лишь редко встречающиеся
камни в панкреатических протоках или
обызвествления в ткани поджелудочной
железы (возникшие в результате
хронического панкреатита), которые
проецируются соответственно
анатомическому положению этого органа
на уровне II—III поясничных позвонков,
либо большую
ее кисту в виде однородного, четко
очерченного образования.
С помощью
рентгенологического исследования
двенадцатиперстной кишки в некоторых
случаях
удается выявить косвенные признаки
опухолей, кист, а иногда и хронического
панкреатита.
Так, при раке, кисте головки поджелудочной
железы и панкреатите, сопровождающихся
увеличением ее головки, контрастное
рентгенологическое исследование
обнаруживает расширение, деформацию
и смещение петли двенадцатиперстной
кишки. При локализации опухоли (кисты)
в теле или хвосте поджелудочной железы
иногда наблюдаются изменения в виде
дефекта наполнения в области задней
стенки или большой кривизны тела желудка
в результате давления на него увеличенной
поджелудочной железы. Изменения в
двенадцатиперстной кишке могут быть
особенно отчетливо обнаружены, если
она предварительно приведена в
состояние гипотонии (метод релаксационной
дуоденографии). С этой целью больному
вводят внутривенно 2 мл 0,1% раствора
атропина сульфата, а затем внутрики-
шечно
(через дуоденальный зонд) — взвесь бария
сульфата.
Рентгенологическое
исследование поджелудочной железы
может производиться и во время
дуоденоскопии (ретроградная панкреатография,
вирсунгография). Контрастное вещество
вводят в проток поджелудочной
железы. В зависимости от характера
поражения поджелудочной железы на
рентгенограмме может наблюдаться
неравномерное сужение, расширение
или обрыв желчного протока.
В целях диагностики
поражений поджелудочной железы (опухоли,
кисты) используют
также ангиографию — введение
контрастного вещества в аорту путем
катетеризации чревной артерии через
бедренную артерию.
Радиоизотопные
методы исследования. Для
сканирования поджелудочной железы
применяется метионин, меченный
радиоактивным изотопом селена (75Se).
Радиоактивный раствор, содержащий 250
мкКи, вводят в вену
больного
и через 30 мин производят сканирование.
При этом учитывают также быстроту
накопления, длительность пребывания
изотопа в поджелудочной железе и время
поступления
его в
кишечник в составе ее секрета.
При распространенном
воспалительно-дистрофическом изменении
паренхимы поджелудочной железы
поглощение ею меченого метионина
значительно снижается и на сканограм-
ме выявляется картина пятнистого
неравномерного распределения изотопа
в поджелудочной
железе.
УЗИ.Для
исследования поджелудочной железы
широко применяется ультразвуковое
исследование. Особая ценность его
для исследования поджелудочной железы
объясняется глубинным расположением
и невозможностью ее исследования другими
методами [лишь такие
сложные
методы, как ангиография и ретроградная
(через эндоскоп) вирсунгография,
позволяют получить достоверные
данные для диагноза]. Осложняют
ультразвуковую диагностику
большая
индивидуальная вариабельность
расположения и размеров поджелудочной
железы,
выраженный
метеоризм, ожирение. Вследствие
перечисленных причин «увидеть» и
«изучить» поджелудочную железу
удается приблизительно у 90% обследуемых.
В случае получения эхо-сигналов от
поджелудочной железы определяют ее
расположение, размеры, состояние.
Эхография позволяет подтвердить наличие
острого или хронического панкреатита,
поставить
диагноз или заподозрить опухоль
поджелудочной железы (почти в 80% случаев;
частота
выявления зависит от размера, характера
и расположения опухоли), почти в 100%
случаев
выявить кисты поджелудочной железы
размером более 1,5—2 мм.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Точка
Дежардена
(болевая точка головки поджелудочной
железы ) –
Находится
на биссектрисе правого верхнего квадранта
на расстоянии 5-7 см вверх от пупка (рис.
4.- Д)
Точка
Мейо – Робсона
— болевая точка хвоста (тела и хвоста)
поджелудочной железы находится на
биссектрисе левого верхнего квадранта,
на 1/3 не доходя до реберной дуги (рис.
4. – М)
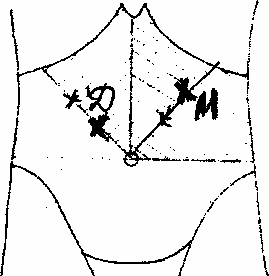
Рис. 4.
Болевые точки
поджелудочной железы
IV.
ПЕРКУССИЯ ЖИВОТА
В
норме почти
по всей поверхности возникает тимпанический
звук,
формирование которого связано с наличием
газа в кишках, заполняющих большую часть
объема брюшной полости.
Тупой
звук
определяется над
печенью, селезенкой, участками кишок,
заполненных
каловыми массами (чаще всего над
сигмовидной кишкой, и над заполненным
мочевым пузырем,
исчезает после его опорожнения).
1.
У детей старше
5 лет
устанавливаются размеры
печени по Курлову.
I
размер – по правой средне–ключичной
линии
II
размер – по срединной линии
III
размер – по левой реберной дуге
У детей до 10 -11 лет
111размер определяется по 8 межреберью.
В
норме размеры печени
у детей старшего возраста составляют
:
I
— 9 – 11 см
II
— 7 – 9 см
III
— 6 – 8 см
Каждый последующий
размер должен быть меньше предыдущего.
Данные в противоположном направлении
указывают на уменьшение правой или
увеличение левой доли печени.
Размеры печени по
Курлову являются важным диагностическим
признаком в случае опущения нижнего
края ( например, правосторонний
пневмоторакс) или смещения края вверх
( асцит, метеоризм). Общие размеры печени
в таких случаях останутся нормальными,
что указывает на отсутствие патологии
этого органа.
Уменьшение размера
печеночной тупости происходит при
атрофии печеночной ткани и в случае
прикрытия края печени эмфизематозной
легочной тканью. Исчезновение печеночной
тупости – важный симптом перфорации
желудка или кишечника с выходом газа в
брюшную полость.
2. Определение свободной жидкости в брюшной полости.
V.
АУСКУЛЬТАЦИЯ ЖИВОТА
Можно
услышать перистальтику кишечника.
Интенсивность этих звуковых явлений
невелика. Увеличение
количества звуков и их интенсивности
возникает при
кишечных расстройствах, спазме кишечника.
Отсутствие
урчания —
признак
пареза
кишечника при перитоните.
Методом
аускульто-аффрикции
определяется нижняя граница желудка.
В норме она находится посередине между
пупком и нижним краем мечевидного
отростка
4.6.
ТЕСТОВЫЕ ЗАДАНИЯ ДЛЯ САМОКОНТРОЛЯ
КАЧЕСТВА ДОМАШНЕЙ ПОДГОТОВКИ
Выбрать
все правильные ответы:
1.
Склонность детей первого года жизни
к срыгиванию обусловлена тем, что:
1)
желудок расположен вертикально
2) дно желудка
лежит ниже антрально-пилорического
отдела
3) имеется высокий
тонус кардиального сфинктера
4) слабая
запирательная функция нижнего пищеводного
сфинктера
5) высокий тонус
пилорического отдела желудка
6)
тупой угол Гиса.
2.
К функциональным особенностям желудка
детей первого полугодия жизни относятся:
1) низкая
кислотность (рН выше 4)
2) высокая кислотность
(рН ниже 2)
3) высокая активность
пепсина
4) высокая активность
ренина и гастриксина
5) низкая
протеолитическая активность
6) хорошо выражены
защитные свойства.
3.
У детей раннего возраста функциональными
особенностями тонкой кишки являются:
1) интенсивность
полостного пищеварения больше, чем
мембранного
2) всасывательная
способность больше, чем у взрослого
3) дистантное
пищеварение
4) низкая активность
гидролитических ферментов
5) высокая
проницаемость слизистой оболочки.
4.
Транзит пищи по желудочно-кишечному
тракту у детей 1 года жизни:
1) происходит
быстрее
2) происходит
медленнее
3) при искусственном
вскармливании пища проходит
быстрее
4) при естественном
вскармливании пища проходит
быстрее
5)
вид вскармливания не имеет значения.
Выбрать
один правильный ответ:
5.
При грудном вскармливании преобладающей
флорой кишечника являются:
1) бифидум-бактерии
2) ацидофильные
палочки
3) кишечные палочки
4)
энтерококки.
6.
У здоровых детей нижний край печени
выходит из-под правого края реберной
дуги до:
1)
3-5 лет 2) 5-7 лет 3) 7-9 лет
4) 9-11 лет
Выбрать все
правильные ответы.
7.
К анатомическим особенностям печени
у детей раннего возраста относятся:
1) большая
величина относительно массы тела;
2) относительно
большая правая доля;
3) относительно
большая левая доля;
4) лябильность
увеличения в размерах;
5) возможность
пальпации нижнего края.
8.
К функциональным особенностям
поджелудочной железы у детей первого
года жизни относятся:
1) высокая активность
амилазы
2) низкая активность
липазы
3) низкая активность
трипсина
4) с возрастом
сначала увеличивается активность
амилазы,
затем трипсина,
позднее липазы
5) с возрастом
сначала увеличивается активность
трипсина,
затем амилазы,
липазы
6) становление
ферментативной активности зависит от
вида вскармливания.
9.
Причины затрудненного усвоения жиров
у детей раннего возраста:
1) низкая
активность липазы;
2) хорошее
эмульгирование жира;
3) избыток желчных
кислот;
4) низкая
активность желчных кислот;
5) относительная
гипопротеинемия.
10.
В подвздошной кишке всасываются:
1) дисахариды;
2) аминокислоты;
3) витамин В12
4) желчные кислоты;
5) витамин Д
11.
В проксимальных отделах тонкого кишечника
всасываются:
1)
витамин С; 2) витамин
В1 и В2
3)
витамин В12 4) желчные
кислоты;
5)
моносахариды.
12.
Ферментами тонкого кишечника являются:
1)
сахараза; 2) мальтаза 3)
декстриназа
4)
амилаза 5) катепсин
13.
Ферменты панкреатического сока:
1)
пепсин 2) трипсин 3) липаза
4)
амилаза 5) лактаза
14.
Особенности толстой кишки у детей
раннего возраста по сравнению со
взрослыми.
1)
слепая кишка расположена выше;
2)
слепая кишка хорошо фиксирована;
3)
восходящая ободочная кишка короче;
4)
нисходящая ободочная кишка более узкая;
5)
сигмовидная кишка относительно короткая;
6)
сигмовидная кишка расположена выше,
подвижна.
15.
Особенности прямой кишки у детей раннего
возраста по сравнению со взрослыми.
1)
относительно короткая;
2)
недоразвита ампула;
3)
плохо фиксирована;
4)
хорошо развит подслизистый слой;
5)
хорошо развит мышечный слой;
6)
слабо фиксирована слизистая оболочка.
16.
Дополнить:
Обильное
слюнотечение вследствие недостаточной
зрелости центральных механизмов
регуляции слюноотделения и заглатывания
наблюдается с ___________ месяцев.
17.
Установить соответствие:
Возраст:
Емкость
желудка:
1)
при рождении
а) 7-10 мл
2)
10 дней
б) 30
3)
1 год
в) 80
4)
5 лет
г) 100
5)
10 лет
д) 250
е)
500
ж)
800
з)
1300-1500
Ответ:
1_____, 2______, 3______, 4______, 5______.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник


