Плотность поджелудочной железы кт
Рентгеновское КТ-изображение — результат точного количественного анализа данных о поглощающей способности тканей, полученных при прохождении через аксиальный «срез» тела пациента сканирующего коллимированного пучка рентгеновских лучей. Полученная информация проходит математическую обработку с распределением на многоклеточной матрице и трансформируется в чёрно-белое или цветное изображение.
Поглощающую способность тканей выражают в коэффициентах ослабления, которые оценивают по шкале Хаусфилда. Эти величины варьируют в широких пределах. Отрицательные значения коэффициента ослабления типичны для жировой ткани и воздуха.
КТ при исследовании ПЖ, как правило, выполняют во вторую очередь, когда проведение УЗИ невозможно, затруднительно или снижена его диагностическая эффективность. Забрюшинная жировая клетчатка, окружающая железу, позволяет хорошо визуализировать её даже при расширенных кишечных петлях или при отёке органа.
КТ брюшной полости выполняют по общепринятой методике с предварительным контрастированием полых органов (приём внутрь 200—250 мл 3% водорастворимого контрастирующего вещества) для лучшей визуализации вентральной поверхности ПЖ. Визуальную оценку полученных срезов и их фотофиксацию проводят в режимах, оптимальных для отображения паренхиматозных органов. Оценивают размеры органа, его контуры, состояние паренхимы (в норме её денситометрическая плотность составляет 20—40 ЕД) и протоковой системы, взаимоотношение с окружающими органами и тканями.
Для диагностики патологических образований ПЖ КТ — один из наиболее точных методов диагностики псевдокист, позволяющих обнаружить образование практически во всех случаях. При псевдокистах на фоне паренхимы органа визуализируют гомогенные полостные образования округлой формы с чёткими ровными контурами, плотность которых колеблется от —5 до +15 ЕД и соответствует плотности жидкости. Более высокая плотность псевдокист указывает на нагноение или наличие крови в полости.
Псевдокисты ПЖ обычно бывают одиночными, реже — две или более. При больших псевдокистах часто отмечают резкую деформацию контуров ПЖ. Сложности в обнаружении и дифференциальной диагностике псевдокист могут возникать при их небольшом диаметре (менее 1,5 см). В таких случаях целесообразно использовать методику контрастного усиления изображения, при этом псевдокиста ПЖ, в отличие от паренхимы и опухолевых тканей, не контрастируется, поскольку её плотность остаётся прежней. Этот приём позволяет чётко визуализировать псевдокисты диаметром до 5 мм.
Данные рентгеновской КТ зависят от формы панкреатита. При отёчной форме изображение железы диффузно увеличено, структура её однородна, контуры чёткие, плотность составляет 20—35 ЕД. При развитии некроза на томограммах определяют неоднородную структуру. Окружающая жировая клетчатка уплотнена, деформирована. В случае обострения ХП определяют признаки отёка, резкую деформацию и увеличение органа, заметное изменение структуры на различных участках, чередование атрофических и некротических очагов с плотными участками фиброза.
При выраженном обострении панкреатита контрастное вещество внутрь не принимают, чтобы не помешать определению плотности. Можно использовать динамическое внутривенное контрастирование, когда область ПЖ сканируют каждые 15 с в течение 2 мин после болюсного внутривенного введения контрастного вещества, что позволяет получить информацию о перфузии паренхимы ПЖ и отличить геморрагическо-некротический панкреатит, при котором контрастирование не приводит к усилению сигнала, от отёчного панкреатита, при котором оно происходит.
При рецидивирующем течении ХП развивается атрофия и жировая инфильтрация ПЖ, что ведёт к значительному снижению денситометрической плотности паренхимы.
Использование внутривенного контрастирования во многих случаях способствует обнаружению опухолей ПЖ, характеризующихся повышенной контрастностью (по сравнению с нормальной паренхимой). По данным исследований, основные КТ-признаки рака ПЖ — локальноеприменяют внутривенное контрастирование. На томограммах оценивают структуру и деувеличение, деформация органа, разрушение капсулы и изменение денситометрических показателей. Обращают внимание на возможность инфильтративного роста образования, его связь с окружающими органами, состояние лимфатических узлов и структуру печени. При раке ПЖ КТ используют в качестве метода, дополняющего УЗИ, для уточнения деталей анатомического строения опухоли. Диагностическая точность КТ при очаговых поражениях ПЖ составляет 72%.
Дополнительное преимущество рентгеновской КТ — возможность проведения тонкоигольной биопсии.
Маев И.В., Кучерявый Ю.А.
Источник
(Новости лучевой диагностики 1999 2: 20-22)
РКТ-характеристика поджелудочной железы: индивидуальный
подход к интерпретации томограмм с учетом возрастного и конституционального
факторов.
Горгун Ю. В., Петухов В. Н.
НИКИ радиационной медицины и эндокринологии, г. Минск.
Рентгеновская компьютерная томография (РКТ) в настоящее время является
единственным методом визуализации, позволяющим получить четкое детализированное
изображение поджелудочной железы (ПЖ). Высокая информативность метода в
сочетании с такими его преимуществами как неинвазивность, простота техники
проведения исследования, отсутствие противопоказаний и хорошая переносимость
позволяет широко использовать РКТ в клинической практике.
РКТ-исследование поджелудочной железы проводится натощак или не ранее
чем через 4 часа после последнего приема пищи. За 10-15 мин до исследования
пациент выпивает 1-2 стакана разведенного раствора водорастворимого контрастного
средства (КС), что обеспечивает контрастирование верхних отделов ЖКТ. Исследование
выполняется в положении пациента на спине, с запрокинутыми за голову руками.
После выполнения топограммы проводят сканирование от уровня левого купола
диафрагмы в каудальном направлении до исчезновения изображения головки
ПЖ. Если петля двенадцатиперстной кишки не контрастируется и не удается
отграничить головку ПЖ, исследование повторяют в положении пациента на
правом боку, что обычно способствует значительному улучшению визуализации
органа. Для получения обзорных томограмм ПЖ обычно используется толщина
среза 10 мм при шаге 10 мм. При необходимости после предварительного внутривенного
болюсного введения 40 мл водорастворимого КС исследование повторяют на
уровне выраженных патологических изменений с более тонкими срезами (2-5
мм).
Соблюдение описанной техники исследования, а также применение специальных
приемов, улучшающих визуализацию ПЖ (см. Таблицу 1), в большинстве
случаев позволяет получить качественнные РК-томограммы. Для их оценки используется
окно шириной 400 HU, уровень окна 40 HU. Основные РКТ-характеристики нормальной
ПЖ приведены в Таблице 2.
Таблица 1. Приемы, улучшающие визуализацию поджелудочной железы
| Проблема | Прием, улучшающий визуализацию |
| Из-за отсутствия парапанкреатической клетчатки границы поджелудочной железы не дифференцируются от окружающих структур | • Тщательное контрастирование верхних отделов ЖКТ (200-400 мл разведенного КС per os) • Внутривенное «усиление» (40 мл водорастворимого КС в/в) |
| Петля ДПК не контрастируется и не дифференцируется от ткани ПЖ | • 200 мл разведенного КС per os непосредственно перед исследованием на КТ-столе в положении на правом боку |
| Плохо визуализируется головка ПЖ | • Исследование в положении пациента на правом боку |
| Участки ПЖ маскируются спазмированными или раздутыми петлями кишечника | • Введение спазмолитиков (30 мг бускопана в/в) |
Таблица 2. Основные характеристики поджелудочной железы в норме.
| Признак | Характеристика |
| 1. Положение | Уровень Th XII — L II, расположена косо и визуализируется на 3-8 сканах |
| 2. Форма | Поперечный срез напоминает запятую с вогнутостью, направленной кзади, обычно передне-задний размер уменьшается от головки к хвосту, имеется физиологическое сужение в месте перехода головки в тело – перешеек. |
| 3. Передне-задний размер | Головка, хвост — не более 30 мм, тело — не более 25 мм |
| 4. Контуры | Ровные или слегка волнистые, четкие |
| 5. Структура | Однородная |
| 6. Плотность | 30-50 HU, после введения КС — 60-80 HU |
| 7. Ширина вирсунгова протока | 1-3 мм |
| 8. Отношение к соседним органам | Хорошо дифференцируются сосудистые структуры, границы соседних органов |
| 9. Подвижность | При изменении положения тела — относительная подвижность границ и некоторое изменение конфигурации органа |
Однако необходимо отметить, что иногда даже при интерпретации качественных
томограмм, полученных при методически верно проведенном исследовании, могут
возникнуть трудности. Так, например, у худощавых пациентов со слабо выраженной
парапанкреатической клетчаткой контуры ПЖ плохо дифференцируются от окружающих
структур, что часто не позволяет точно оценить размеры органа. Расположенная
параллельно оси органа жировая прослойка между селезеночной веной и задней
поверхностью железы в некоторых случаях может симулировать расширенный
панкреатический проток, а участки обызвествления в стенках селезеночной
артерии, проходящей по верхней окружности ПЖ, могут быть приняты за кальцинаты
в паренхиме органа.
Определенные трудности иногда возникают и при оценке размеров ПЖ. Четких
единых норм величины органа не существует, что связано с ее выраженной
индивидуальной вариабельностью. Большинство исследователей склоняется к
тому, что поперечный размер головки и хвоста не должен превышать 30 мм,
а тела — 25 мм. Для уменьшения индивидуальных колебаний используют сопоставление
размеров всех частей железы с величиной позвонка (Рис. 1) и ретрогастрального
пространства. Кроме того, необходимо принимать во внимание существование
зависимости размеров ПЖ от возраста. Поэтому при решении вопроса, имеет
ли место увеличение ПЖ, в первую очередь необходимо обращать внимание не
на абсолютные размеры органа, а на изменение его конфигурации, а также
на наличие или отсутствие признаков сдавления или смещения соседних структур.
Похожая проблема, обусловленная индивидуальными особенностями РКТ-картины
ПЖ, может возникнуть и при оценке денситометрических значений ткани органа,
также варьирующих в довольно широких пределах.
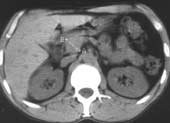 | Рис. 1. Измерение головки поджелудочной железы. |
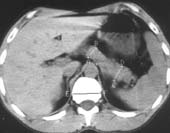 | Рис. 2. Измерение тела и хвоста. |
Мы проанализировали РК-томограммы поджелудочной железы 23 пациентов,
не злоупотреб-ляющих алкоголем и не имеющих каких-либо клинико-лабораторных
признаков поражения ПЖ. Среди обследованных было 3 мужчин и 20 женщин в
возрасте от 25 до 53 лет, средний возраст составил 39, 0+/-6, 5 лет. Исследование
проводили на аппарате Tomoscan СX/Q фирмы Philips по вышеописанной методике
при следующих технических условиях сканирования: 120 кВ, 90 мА, толщина
среза 10 мм.
Четкое качественное изображение всей поджелудочной железы было получено
у 14 человек. У остальных 8 пациентов, имеющих слабовыраженную парапанкреатическую
клетчатку, четкое отграничение ПЖ от окружающих органов и сосудистых структур
было возможно не на всем ее протяжении. В большинстве случаев изображение
ПЖ прослеживалось на 4-8 сканах. Передне-задний размер головки, тела и
хвоста ПЖ измеряли перпендикулярно к оси органа (Рис. 2). При анализе
формы ПЖ было выделено 4 ее варианта: I — передне-задний размер органа
постепенно уменьшается от головки к хвосту — 2 чел. , II — передне-задний
размер на всем протяжении органа практически не изменяется — 3 чел. , III
— передне-задний размер увеличи-вается в направлении от тела к головке
и от тела к хвосту; хвост уже головки — 8 чел. , IV — передне-задний размер
увеличивается от тела в обоих направлениях; хвост шире головки — 10 чел.
Размеры головки, тела, хвоста ПЖ, а также ее средний размер для разных
вариантов формы ПЖ приведены в Таблице 3.
Таблица 3. Средние размеры поджелудочной железы при различных
вариантах ее формы
| I вариант | II вариант | III вариант | IV вариант | |
| Головка | 24,9+/-2,65 | 22,4+/-0,93 | 26,9+/-2,36 | 22,6+/-2,86 |
| Тело | 19,2+/-2,1 | 20,1+/-2,87 | 17,7+/-1,93 | 17,0+/-3,38 |
| Хвост | 15,3+/-3,15 | 21,1+/-2,87 | 23,4+/-2,39 | 29,2+/-2,41 |
| Средний размер | 19,8+/-3,4 | 21,2+/-0,8 | 22,7+/-3,3 | 22,9+/-4,2 |
При сопоставлении вариантов формы ПЖ с индексом массы тела (индекс Qetelet
= масса тела в кг / (рост в м)2, в норме составляет 20 — 24,
9) оказалось, что в I и II группах все обследованные имели нормальный индекс
массы, в III группе у 37, 5% пациентов индекс был в пределах нормы, у 50%
— выше и у 12, 5% — ниже нормы, а в IV группе лишь 30% пациентов имели
нормальный индекс массы, у 40% он превышал норму и у 30% был ниже ее. При
сопоставлении относительных размеров ПЖ (выраженное в процентах отношение
передне-заднего размера ПЖ к поперечному размеру позвонка) с возрастом
пациентов мы не нашли тесной корреляционной связи и четкой тенденции к
уменьшению размеров ПЖ с возрастом, что можно объяснить малым числом пациентов
в каждой возрастной группе. Основываясь на выявленных различиях в размерах
головки, тела и хвоста ПЖ у пациентов с разным индексом массы, мы предположили,
что на указанную зависимость могла также повлиять и конституция пациентов.
Для проверки правильности этого предположения мы вычисляли показатель соответствия
К по формуле:
K = (a(b, c) х 100% / d)/Q ,
где а (b, c) – передне-задний размер головки (тела, хвоста) ПЖ в мм,
d – поперечный размер позвонка в мм, Q – индекс массы. При анализе полученных
значений показателя К для головки, тела и хвоста ПЖ и сопоставлении их
с возрастом была выявлена обратная сильная корреляционная зависимость.
Полученные результаты подтверждают предположение о том, что размеры и форма
ПЖ во многом определяются конституцией пациента, что необходимо учитывать
при их оценке.
Денситометрические показатели ткани ПЖ варьировали в довольно широких
пределах — от 26 до 72 HU. Средний денситометрический коэффициент (ДК)
составил в области головки 51, 1+/-6, 9 HU, тела — 52, 7+/-6, 1 HU, хвоста
— 49, 9+/-8, 4 HU, общий средний ДК — 51, 2+/-6, 7. Общий ДК имел сильную
обратную корреляцию с индексом массы и среднюю — с возрастом. Такая выраженная
зависимость плотности ткани от индекса массы и возраста делает практически
невозможным сравнение абсолютных денситометрических значений у пациентов
разного возраста и массы и затрудняет оценку значений плотности в каждом
конкретном случае, поскольку значение ДК ткани ПЖ, являющееся нормальным
для молодого ху-дощавого пациента, может быть патологическим для пожилого
пациента с избыточной массой тела и наоборот. Отсюда становится понятной
целесообразность введения величины, позволяющей уменьшить индивидуальные
различия в плотности ткани. В наших исследованиях парал-лельно с определением
денситометрических значений ПЖ проводилось и определение ДК просвета аорты.
Поскольку его значения также коррелировали с индексом массы и возрастом,
мы находили относительное значение плотности ПЖ по формуле:
А= (В/С)х 100%,
где А – относительная плотность ПЖ в %, В – ДК ПЖ в HU, С — ДК просвета
аорты в HU. Полученная величина практически не зависит от массы и возраста,
т. е. позволяет сравнивать плотность органа у различных групп пациентов.
Ее значение составило 110+/-7%. Стандартное отклонение (SD) денситометрических
значений, характеризующее степень однородности ткани ПЖ, колебалось от
4, 7 до 15, 9 HU и имело большие значения у пациентов с избыточной массой
тела и меньшей средней плотностью ПЖ. Менее отчетливым было увеличение
SD по мере увеличения возраста пациентов. Таким образом, на однородность
ткани ПЖ, так же как и на ее плотность, оказывают влияние как конституция,
так и возраст пациентов.
Выводы.
1. Интерпретация РКТ-томограмм ПЖ требует сугубо индивидуального
подхода.
2. Оценка размеров головки, тела и хвоста ПЖ должна проводиться
с учетом возрастного и конституционального факторов, а также варианта формы
ПЖ.
3. Денситометрическая плотность и однородность ПЖ зависят от
индекса массы и, в меньшей степени, от возраста, что необходимо учитывать
при оценке денситометрических показателей. В качестве величины, позволяющей
сравнивать ДК у людей различного возраста и конституции, можно использовать
относительный ДК.
Литература:
1. Данилов М. В. , Федоров В. Д. : Хирургия поджелудочной железы:
Руководство для врачей. – М. : Медицина, 1995. – 512 с.
2. Руководство по гастроэнтерологии: в трех томах / Под ред.
Комарова Ф. И. и Гребенева А. Л. Т3. Болезни поджелудочной железы, кишечника,
системные заболевания с нарушением функций пищеварительного тракта. — М.
: Медицина, 1996. — 720 с.
3. Тодуа Ф. И. , Федоров В. Д. , Кузин М. И. : Компьютерная томография
органов брюшной полости (Атлас) / АМН СССР. — М. : Медицина, 1991. – 448
с.
4. Gedroyc W. , Rankin Sh. : Practocal CT Techniques — Springer-Verl.
London Limited, 1992. — p. 100
5. Meckler U. : Sonographishe Differentialdiagnostik — Systematischer
Atlas: Abdomen — Urogeni-taltrakt — Halsorgane — Koln: Dt. Arzte-Verl.
, 1997. — S. 320
6. Wegener O. H. : Ganzkorpercomputertomographie — Berlin: Blackwell-Wiss.
-Verl. , 1992. — S. 618
Источник
КТ-исследование ПЖ не требует специальной подготовки. За 10—20 мин до исследования пациент принимает 100 мл 3% водорастворимого контрастирующего вещества или специального бария для контрастирования петель тонкой кишки, непосредственно перед процедурой — еще 200—300 мл для визуализации желудка. Это требуется для оценки вертикального размера головки ПЖ, чтобы точно отграничить ее от двенадцатиперстной кишки, а также для того, чтобы содержимое петель тонкой кишки не суммировалось с паренхимой железы, создавая картину опухолевого процесса.
Для решения вопроса о состоянии сосудов железы применяется болюсное контрастирование. Контрастирующий препарат вводят внутривенно.
Томография выполняется в фазу глубокого вдоха в краниокаудальном направлении. Оптимальные параметры для сканирования ПЖ: толщина среза — 5 мм, индекс реконструкции —
4 мм. При небольших образованиях (2—4 мм) желательно проводить исследование с индексом реконструкции 3 мм или 1,5 мм при толщине среза 3 мм. Возможно также сканирование только зоны интереса при минимальном индексе реконструкции изображения.
Между ПЖ и позвоночником располагается брюшная аорта, от которой непосредственно над верхним краем ПЖ (уровень ThxlI) отходит чревная артерия, разделяющаяся на общую печеночную, левую желудочную и селезеночную артерии.
Селезеночная артерия обычно повторяет контур ПЖ, однако в некоторых случаях она имеет извилистый ход. При этом артерия представляется в виде отдельных фрагментов. На данном уровне тело и хвост ПЖ расположены левее аорты. Вместе с тем, учитывая различные варианты формы и расположения ПЖ, на уровне чревного ствола могут быть видны часть тела, тело и хвост, только хвост, перешеек, головка или хвост и головка ПЖ одновременно.
Хвост ПЖ достигает медиальной поверхности селезенки, располагаясь ниже и позади ее ворот. К передней поверхности тела ПЖ прилежит задняя стенка желудка. Их разделяет узкая щель и брюшина, образующая полость сальниковой сумки. Вдоль нижнего края ПЖ проходит брыжейка поперечной ободочной кишки. При КТ эти образования в норме не определяются. К перед нелатеральному (правому) контуру ПЖ прилежит печень.
Общая печеночная артерия направляется вправо к малому сальнику, где делится на собственно печеночную и гастродуоденальную артерии.
Гастродуоденальная артерия имеет диаметр около 2 мм, располагается между верхнелатеральным контуром головки ПЖ и медиальной стенкой двенадцатиперстной кишки. В артериальную фазу она обычно хорошо визуализируется и служит ориентиром для измерения поперечного сечения головки ПЖ.
Левая желудочная артерия направляется к кардиальному отделу желудка и может определяться иногда в дистальном отделе. В борозде по задней поверхности ПЖ под артерией находится селезеночная вена. Ее диаметр превосходит диаметр одноименной артерии примерно в 2 раза.
Сосуды селезенки могут быть отделены от задней поверхности ПЖ прослойкой жировой ткани или тесно прилежать к ней. В области ворот селезенки сосуды, находясь в толще желу-дочно-селезеночной связки, распадаются на концевые ветви.
Примерно на уровне нижнего края ThXII расположены выходной отдел желудка и начальные отделы двенадцатиперстной кишки, которые, находясь справа и кпереди от позвоночника, огибают по перед нелатеральной поверхности область перешейка ПЖ. Спереди от верхней части двенадцатиперстной кишки лежит пузырный проток или ЖП, слева и кзади от выходного отдела желудка расположен ствол воротной вены, еще более кзади — НПВ и правый надпочечник.
На уровне ThXII—L, позади тела ПЖ от передней стенки брюшной аорты отходит верхняя брыжеечая артерия, которая начинается на 1—3 см каудальнее чревного ствола. На этом уровне виден полюс левой почки или обеих почек. Кпереди от левой почки расположен левый надпочечник. Латерально (слева) и спереди определяются петли тонкой кишки. Латерально (справа) определяется ямка желчного пузыря и желчный пузырь. Медиальная стенка желчного пузыря прилежит к двенадцатиперстной кишке. Сама двенадцатиперстная кишка прилежит к нижней поверхности печени, а медиальный край ее примыкает к латеральному контуру головки ПЖ.
Головка ПЖ определяется на уровне Ц_п, кпереди или левее от позвоночного столба. Справа она граничит с нисходящей частью двенадцатиперстной кишки, сзади располагается НПВ.
Слева от головки и шейки находится верхний изгиб двенадцатиперстной кишки. Между ними проходят верхние брыжеечные сосуды, которые ложатся на переднюю поверхность нижней горизонтальной части двенадцатиперстной кишки. Артерия расположена левее вены и имеет меньший диаметр, выходит она несколько выше вены, поэтому на одном срезе верх-
ний отдел сосудистого пучка может быть не виден. Верхняя брыжеечная артерия является маркером тела ПЖ, которое расположено кпереди и несколько левее от артерии.
Верхняя брыжеечная вена позади шейки ПЖ сливается с селезеночной веной и образует воротную вену. В данном отделе от нижней части головки начинается крючковидный отросток, который является наиболее низко расположенным отделом ПЖ. Он отграничивает сзади сосудистый пучок верхних брыжеечных сосудов. Нижний край крючковидного отростка прилежит к верхней стенке нижней горизонтальной части двенадцатиперстной кишки.
Интрапанкреатическая часть холедоха проходит в типичном месте ПЖ по заднелатерально-му контуру ее головки.
При раздельном впадении протока поджелудочной железы и холедоха в двенадцатиперстную кишку в области головки ПЖ прослеживается холедох в типичном месте и медиальнее — проток поджелудочной железы.
Исследование железы заканчивается, когда на срезе появляется нижняя горизонтальная часть двенадцатиперстной кишки.
Варианты нормальной картины ПЖ так разнообразны, что измерения ее могут не иметь диагностического значения. Однако существуют средние стандартные размеры: поперечное сечение головки — 25 мм (максимум 30 мм); поперечное сечение тела — 20 мм; поперечное сечение хвоста — 15 мм.
Поперечное сечение ПЖ измеряется перпендикулярно к оси органа на данном уровне. Как правило, контуры железы в норме ровные, четкие. Неровные контуры могут выявляться при дольчатой структуре железы. Плотность ее паренхимы около 20—40 HU.
Ориентировочно для оценки размеров ПЖ возможно сравнение с телом прилежащего позвонка. Тело и хвост приблизительно равны ‘/3 поперечника позвонка, а головка — 2/3.
В 50% случаев встречается сегментарная ПЖ, состоящая из неслившихся в процессе онтогенеза дорсальной и вентральной частей. В таких случаях головка выглядит увеличенной, особенно при реконструкциях во фронтальной плоскости.
Расстояние от передней поверхности позвоночника до задней стенки желудка на уровне железы у здоровых людей колеблется в пределах от 20 до 25 мм. Превышение этого показателя не является прямым признаком увеличения поджелудочной железы, а может говорить о степени выраженности парапанкреатической жировой клетчатки.
Форма и положение железы зависят от конституции и возраста пациента. Наиболее вариабельно положение хвоста ПЖ, который может быть отклонен вперед или кзади, быть коротким, длинным, визуализироваться в воротах селезенки и изгибаться. Его положение зависит также от влияния на него со стороны смежных органов.
При отсутствии левой почки (в том числе врожденного характера) или ее дистопии хвост ПЖ может занимать ее область.
Отклонение селезеночной вены кзади свидетельствует о патологическом процессе в хвосте ПЖ, а отклонение ее кпереди — о процессе вне этого органа (надпочечник, почка).
Проток ПЖ в норме при бесконтрастном исследовании не выявляется, либо представлен фрагментарно в области тела на 1—2 срезах. Наиболее отчетливо его можно определить только при болюсном контрастировании при томографическом шаге 2—4 мм. Он отображается в виде узкой полоски благодаря градиенту плотности между ним и накопившей контрастирующий препарат паренхимой железы.
Тело и хвост ПЖ окружены хорошо выраженной жировой клетчаткой, позволяющей отчетливо дифференцировать контуры железы.
У детей, спортсменов и людей астенической конституции жировая клетчатка может полностью отсутствовать. В подобных случаях во время исследования необходимо внутривен-
ное введение контрастирующего препарата для визуализации паренхимы и определения границ органа.
При липоматозе ПЖ жировая ткань, накапливаясь между соединительнотканными прослойками, создает картину дольчатости паренхимы органа.
В пожилом и старческом возрасте, наряду с гипотрофией паренхимы железы, развиваются фиброзные изменения. Железа приобретает неровный контур и выраженную неоднородность структуры, которая наиболее отчетливо выявляется при внутривенном контрастировании. Фиброзные участки выглядят гиподенсными зонами различной плотности, создавая пеструю структуру, что делает схожими возрастные и патологические изменения.
Дата добавления: 2015-05-06; просмотров: 1326; Опубликованный материал нарушает авторские права? | Защита персональных данных | ЗАКАЗАТЬ РАБОТУ
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Студент — человек, постоянно откладывающий неизбежность… 10496 — | 7309 — или читать все…
Читайте также:
Источник


