Поджелудочная железа боль спазм
Когда поджелудочная железа не в порядке, то систематически человек испытывает боль, спазмы и даже колики. Такое состояние часто может полностью обездвижить на весь оставшийся день. Поэтому стоит знать, причину такого состояния, симптомы, а также методы оказания первой помощи и возможное лечение.
Понятие спазма поджелудочной железы
Во время возникновения спазма, в поджелудочной железе или ее протоках резко повышается давление. При этом происходит обратный заброс выработанного панкреатического сока и ферментов в поджелудочную. В результате чего наблюдается развитие воспалительного процесса во всем органе, или только в небольшой части.
Причины
Спровоцировать спазмы, колики и активизировать воспалительный процесс получается достаточно легко. Обычно такое состояние развивается на фоне уже имеющегося заболевания, например панкреатит любой формы (острого или хронического). Но предвестниками становятся:
- постоянное злоупотребление алкогольных напитков;
- нерациональное питание с потреблением жирной пищи, острой, а также с большим количеством специй;
- холодная вода или ледяное мороженое в жаркую погоду;
- продукты питания плохого качества, с большим содержанием химических не натуральных компонентов (подсластители, ароматизаторы, заменители и т. д.);
- курение.

Также спазмы могут вызвать сопутствующие заболевания:
- Появление камней в области желчного.
- Длительный прием антибиотиков.
- Вирусные инфекции.
- Гельминты.
- Нарушенный обмен веществ в организме.
- Травматизация желудочно-кишечного тракта.
- Панкреатит.
Важно. В результате различных причин спазмы могут быть более или менее выраженные. Но часто требуют оказания срочной медицинской помощи.
Симптомы
Нередко одни клинические проявления могут говорить о совсем другом заболевании. И человек не спешит к врачу, а тем временем болезнь прогрессирует, и человек узнает о совершенно другой патологии, будучи уже на больничной койке. Если человек жалуется на спазм поджелудочной железы, симптомы в таком случае представляют собой:
- схваткообразные болевые ощущения в верхней части желудка;
- тошнота и рвота;
- нарушение стула, калл приобретает жидкую структуру;
- диарея;
- резкое повышение температуры тела.

Рвота обычно усиливается при повышении степени болевых ощущений. Чем они выше, тем чаще наступает рвота. Симптоматика ухудшается при любых движениях человека и немного стихает при обездвиживании человека.
Как снять спазмы поджелудочной железы
Если человек испытывает непрекращающиеся спазмы поджелудочной железы с наличием острых болей, стоит немедленно вызвать скорую помощь для госпитализации. Но нередко такое состояние застает врасплох, например, за городом или в небольшом селе, куда скорая помощь будет добираться достаточно долго. В этом случае стоит знать, как облегчить состояние больного. Для этого понадобиться:
- Отказаться от приема спазмолитических препаратов в виде таблеток (Но-Шпа, Спазмалгон и прочие). Они не то что малоэффективны, нередко они оказывают обратное действие, провоцируя рвоту.
- Человека обязательно стоит уложить в удобное и спокойное положение, отлично подойдет поза «эмбриона». Это когда человек лежит на боку, а колени подтягивает к грудной клетке.
- Далее человеку необходимо полностью отказаться от приема пищи на сутки. Разрешается и даже рекомендуется питье щелочной минеральной воды. Такая вода благоприятно влияет на желудочно-кишечный тракт, нейтрализуя действие кислой среды желудка.
- На место расположения поджелудочной железы необходимо приложить прохладный компресс.
- Ввести внутримышечно спазмолитический препарат, например «Папаверин», «Максиган» или «Но-Шпа».

Часто неправильные действия по купированию спазмов поджелудочной железы ведут к серьезному ухудшению состояния человека. А учитывая всю опасность заболевания, вызывающую спазмы, наступает и вовсе летальный исход. Не рекомендуется затягивать с обращением к врачу, терпеть боль, а после облегчения забывать о проблеме. Так как такое отношение вызывает привыкание организма к болям и затрудняет не только диагностику, но и все лечение.
Как распознать колики поджелудочной железы
Помимо спазмов, человека может беспокоить колики поджелудочной железы. Их достаточно легко спутать со спазмами и кишечными коликами, но по степени проявления они более выражены. А также могут привести к настоящему шоку и летальному исходу. Колики развиваются на фоне острого панкреатита. При этом человек жалуется на покалывания в области левого подреберья или под ложечкой. Степень проявления колик зависит от силы воспаления.
Во время образования колик поджелудочной железы происходит чрезмерная выработка панкреатического сока, в результате чего человек испытывает:
- изжогу;
- кислую отрыжку;
- понос;
- тошноту и рвотные позывы;
- колющие боли.
Причинами такого состояния являются:
- Употребление еды в большом количестве на ночь.
- Присутствие в рационе жирной пищи.
- Прием острой пищи.
- Чрезмерное употребление алкоголя.
Важно. Если заболевание не лечить, то рано или поздно стенки поджелудочной железы начинают разрушаться.
Основные методы лечения
Для лечения спазмов и коликов стоит подойти более широко, так как не стоит лечить симптомы. Лечение должно устранять основные причины заболевания. Так как первоочередным предвестников появления спазмов является панкреатит, то лечение зависит от его формы. При остром панкреатите требуется немедленное обращение за профессиональной медицинской помощью, так как есть риск летального исхода. Далее схема лечения такова:
- Первоочередно врач снимает болевые ощущения и спазмы. Для этого пациенту вводятся внутримышечно физ раствор вместе с глюкозой. Они активно помогают снять спазмы и препятствуют обезвоживанию организма. Если спазмы имеют высокую степень проявления, тогда назначается введение препаратов спазмолитиков. После купирования спазма пациент должен сдать анализы (кровь, моча, калл).
- Если результаты анализов вызывают сомнения, тогда пациента направляют еще на УЗИ, КТ или МРТ.
Помимо этого человеку назначают полное воздержание от приема пищи на 24 часа. А также обильное питье с высоким содержанием щелочи. После чего пациенту назначается специальная диета, для снятия лишней нагрузки с желудочно-кишечного тракта и поджелудочной железы. Помимо этого часто назначаются ферменты для облегчения пищеварения.
Если панкреатит носит хронический характер, тогда обычно ткани поджелудочной железы сильно повреждены. Для облегчения состояния и купирования спазма человеку вводят спазмолитики. После чего пациенту выписывают направления на сдачу анализов:
- анализ крови с акцентом на количество лейкоцитов, именно лейкоциты говорят о степени воспалительного процесса;
- биохимический анализ крови для получения информации о количестве вырабатываемых органом ферментов;
- анализы мочи и калла;
- УЗИ брюшной полости (реже рентген, КТ, МРТ, эндоскопия);
- после проведения глюкозной и медикаментозной терапии назначаются повторные тесты функционирования поджелудочной железы.
Важно. Часто для уменьшения степени воспалительного процесса пациенту назначается медикаментозная терапия в виде принятия антибиотиков.
При панкреатите снимать спазмы поджелудочной железы является одной из первых основных задач, так как степень их проявления может привести к анафилактическому шоку и осложнению общего самочувствия человека.
Диета
Диета считается одной из главных составляющих комплексной терапии при заболеваниях поджелудочной железы. Так как именно неправильное питание чаще всего и является причиной нарушения работу ЖКТ. Поэтому диета при этом обязательно состоит из таких рекомендаций:
- после появления спазмов поджелудочной железы, пациенту разрешается есть на 2-3 день и только после купирования боли;
- есть необходимо вареную диетическую пищу, без специй, не сильно горячую и перетертую;
- питаться необходимо дробно. Лучше всего, чтобы в рационе было 5 приемов пищи в день.
Разрешенные и рекомендуемые продукты при заболеваниях поджелудочной железы:
- Мясо нежирного вида.
- Кисломолочные продукты.
- Крупы, особенно овсянка.
- Не кислые фрукты и овощи.
- Травяные чаи.
Если придерживаться всех рекомендаций врача, то результат не заставит себя долго ждать. И скоро вся пищеварительная система восстановится, а неприятные симптомы исчезнут без следа. Предотвратить болезнь и ее симптомы куда проще, чем вылечить.
Источник
Поджелудочная железа является второй относительно величины железой в организме человека. Она расположена сверху живота, а именно непосредственно за желудком. Она имеет продолговатую форму и в среднем ее длина составляет менее 24 сантиметров.
Данный орган имеет высокий уровень чувствительности, поэтому реагирует на все раздражители в первую очередь. Практически любой процесс воспаления в поджелудочной железе в медицинской терминологии называется панкреатитом. Панкреатический симптом может проявляться по-разному. Причина возникновения данного заболевания также различается.
Существуют общеизвестные признаки заболевания панкреатитом, которые требуют незамедлительного обращения к врачу, так как есть заболевания, развивающиеся на фоне воспаления поджелудочной, которые при отсутствии своевременного лечения приводят к серьезным последствиям для здоровья больного.
Симптоматика воспаления поджелудочной железы
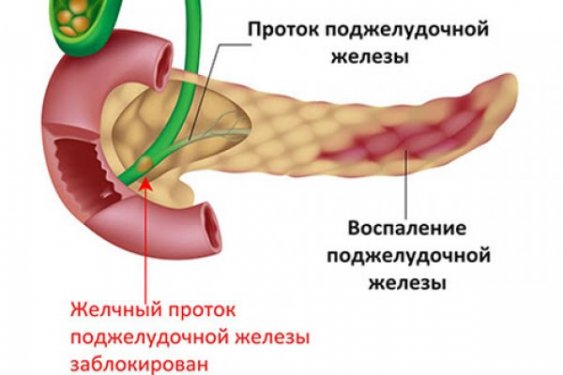
Для начала следует сказать, что симптомы заболевания могут, как проявляться резко, так и практически не проявлять себя. Общим признаком проявления заболевания является спазм поджелудочной железы, который приводит к появлению болевых ощущений. Таким образом, блокируется продвижение ферментов, необходимых для переваривания полезных микроэлементов и наступает застой. В результате данного застоя ткани начинают воздействовать друг на друга, а на их поверхности появляется язва.
 Практически любые воспалительные процессы в поджелудочной приводят к появлению фиброза или же уплотнению тканей. Это заболевание в свою очередь приводит к ухудшению качества эхогенности во время проведения УЗИ и возможности развития инсулиномы или же гормонально-активной опухоли. Фиброз, также как и панкреатит, может протекать бессимптомно, что существенно затрудняет своевременное и правильное диагностирование заболевания.
Практически любые воспалительные процессы в поджелудочной приводят к появлению фиброза или же уплотнению тканей. Это заболевание в свою очередь приводит к ухудшению качества эхогенности во время проведения УЗИ и возможности развития инсулиномы или же гормонально-активной опухоли. Фиброз, также как и панкреатит, может протекать бессимптомно, что существенно затрудняет своевременное и правильное диагностирование заболевания.
Чаще всего пациенты отмечают такие признаки заболевания, как отрыжка, появление диареи и вздутия. Уменьшается аппетит, на фоне чего пациент теряет вес. Так как все это ведет к проблемам с пищеварительной системой, наблюдаются такие симптомы, как тошнота, рвота и запор. Кроме этого, заболевания поджелудочной приводят к появлению сухости порту или же налета, а также появлению багровых пятен на коже.
Нарушение функционирования пищеварительного тракта чаще всего приводят к задержке излишней жидкости в животе, при этом наблюдается водянка.
Причины воспаления поджелудочной железы
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Воспаление поджелудочной происходит в первую очередь в связи с неправильным образом жизни.
Всего медики насчитывают более ста причин развития заболеваний поджелудочной железы.
Среди них наиболее распространенными являются чрезмерное употребление алкоголя и пристрастие к вредным привычкам, таким как курение табака.
Помимо этого широкое распространение получили следующие причины возникновения воспалительного процесса в поджелудочной:
- желчнокаменная болезнь;
- прием некоторых медицинских препаратов;
- инфекционные заболевания;
- нарушение обмена веществ;
- наличие глистов;
- различные травмы желудка и т.д.
При остром панкреатите появляются опоясывающие боли, возникающие внезапно. Приступы боли могут продолжаться как в течение часов, так и нескольких дней. В данном случае необходимо быстро госпитализировать больного и проводить лечение в условиях стационара под строгим наблюдением врача.
Хронический панкреатит проявляет себя не настолько агрессивно. Тем не менее, он имеет практически необратимые последствия для организма человека. Как правило, в случае гибели рабочих клеток органа создается соединительная ткань, не вырабатывающая гормоны и ферменты. В результате у человека могут наблюдаться заболевания кишечника и сахарный диабет.
В крайне редких случаях возникает рак поджелудочной.
Основы лечения панкреатита
Болеть панкреатитом может каждый, но, как правило, это взрослые люди. Несмотря на наличие большого количества лекарственных препаратов, многие стараются вылечить данное заболевание с помощью народной медицины.
Тем не менее, стоит помнить, что острый панкреатит требует незамедлительного обращения к врачу и госпитализации. В первую очередь необходимо знать, как снять спазм поджелудочной железы. В больнице для этого используются средства с физиологическим раствором и глюкозой.
 Они эффективно снимают интоксикацию и уменьшают эффект обезвоживания, при этом рекомендуется воздержание от приема пищи и обильное питье. В некоторых случаях требуется дополнительное назначение антибиотиков.
Они эффективно снимают интоксикацию и уменьшают эффект обезвоживания, при этом рекомендуется воздержание от приема пищи и обильное питье. В некоторых случаях требуется дополнительное назначение антибиотиков.
При хроническом течении заболевания врач выписывает препараты, которые уменьшают болевые ощущения, а также дополнительные ферменты, чтобы помочь выработке ферментов. В определенных случаях рекомендуется прием инсулина для урегулирования уровня глюкозы.
Основным правилом домашнего лечения панкреатита является строгое соблюдение диеты, при этом рекомендуется употребление следующих продуктов:
- Кисломолочные продукты.
- белковая пища и нежирное мясо.
- Рыба.
- Крупы.
- Запеченные и отварные овощи.
- Свежие фрукты и ягоды.
Нежелательно употребление в пищу:
- орехов;
- грибов;
- бобовых культур;
- жирной и острой пищи;
- колбасных изделий и копченостей;
- большого количества хлебобулочных изделий;
- газированных и алкогольных напитков, и т.д.
Придется также значительно сократить употребление в пищу поваренной соли.
Панкреатическая колика – как от нее избавиться?
 Спазмы поджелудочной железы причины могут быть разные. Если приходиться снимать острые колющие ощущения непосредственно дома, необходимо усадить больного с легким уклоном вперед, ложиться на спину при этом полностью противопоказано, так как такое положение только усиливает болезненные ощущения. Теплые компрессы также противопоказаны. Лучше использовать холод.
Спазмы поджелудочной железы причины могут быть разные. Если приходиться снимать острые колющие ощущения непосредственно дома, необходимо усадить больного с легким уклоном вперед, ложиться на спину при этом полностью противопоказано, так как такое положение только усиливает болезненные ощущения. Теплые компрессы также противопоказаны. Лучше использовать холод.
В течение 24 часов абсолютно противопоказано питание для уменьшения нагрузки на поджелудочную. Хлопья овсянки в маленьких порциях станут отличным началом питания после строгой диеты. Помимо правильного питания, колики при панкреатите помогает снять обильное питье, при этом лучше пить чаще и в небольших объемах. Пить можно воду обычную, минеральную, но без газа, травяные чаи и отвары.
Снять спазм в домашних условиях можно с помощью обезболивающих препаратов (к примеру, парацетамола). Можно также использовать спазмолитические препараты, судорога поджелудочной, при этом существенно уменьшается. Если острые боли уже существенно уменьшились, используйте вспомогательные препараты с ферментами, которые разгрузят работу железы.
В целом, лечение панкреатита в неострых формах производиться с помощью использования различных народных рецептов. Следует только помнить, что использование любых народных средств, также как и медикаментов из аптеки, требует предварительной консультации врача. Только так можно быть уверенным в том, что не наноситься еще больший вред организму вместо лечения.
Хронический панкреатит имеет свое место в МКБ или же международном классификаторе болезней. Данное заболевание требует своевременной диагностики и лечения, ведь хлопья в поджелудочной железе зачастую приводят к существенным осложнениям в состоянии здоровья. Лечить протоки поджелудочной железы лучше под наблюдением врача. Тем не менее, довольно часто выбор больного падает на лечение в домашних условиях, при этом используются:
- Специализированные препараты, которые способствуют урегулированию деятельности поджелудочной железы.
- Холодные компрессы для снижения ощущения боли;
- Минеральные воды, которые следует принимать в большом количестве, как для профилактики, так и в целях лечения.
- Особое диетическое питание.
Болезнь панкреатита, так же как и любое другое заболевание, требует своевременной диагностики и лечения. Если у пациента возникают такие симптомы, как тошнота и рвота, нарушение стула и аппетита, чувство изжоги, тянущие и схваткообразные боли под ребром с правой стороны, необходимо обращение к врачу. Игнорирование данных симптомов может привести к возникновению осложнений, которые потребуют дополнительного лечения.
Несвоевременная диагностика, так же как и лечение, может привести ко множественным осложнениям в состоянии здоровья. Именно поэтому, если есть малейшие подозрения на определенное заболевание, обратитесь непосредственно к врачу, который назначит необходимые анализы, при необходимости консультацию специалистов и предварительное лечение. Таким образом, наверняка будете уверены, то ли это «нервное» расстройство, то ли действительно заболевание, которое требует предварительной диагностики и последующего лечения.
Как лечат панкреатит расскажет эксперт в видео в этой статье.
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Последние обсуждения:
Источник
Приступ поджелудочной железы — состояние, требующее оказания неотложной медицинской помощи. Симптомы заболевания проявляются настолько ярко, что самочувствие больного стремительно ухудшается. Как правило, обострение панкреатита развивается вследствие сильных погрешностей в питании, злоупотребления алкоголем, физического или психического переутомления, а также действия других провоцирующих факторов.
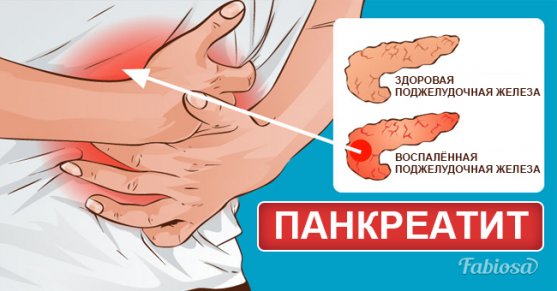
Главные признаки заболевания
Симптомы приступа поджелудочной железы развиваются совершенно внезапно. Основное проявление — сильные режущие боли, которые возникают сначала с правой стороны грудной клетки и постепенно распространяются на левую половину. Это обусловлено раздражением нервных окончаний, которые в большом количестве расположены в эндокринной железе. В результате отека органа и нарушения оттока секрет скапливается в pancreas, что приводит к перевариванию собственных тканей, вследствие чего и возникает сильная боль. Неприятные ощущения зачастую отдают под лопатку или на спину. Эти признаки могут приводить к ошибке в установлении диагноза, вследствие чего требуется провести дифференциальную диагностику с инфарктом миокарда, который имеет сходные проявления. При вовлечении в воспалительный процесс брюшины появляются новые симптомы. К ним относится усиление боли при поглаживании живота. При этом если на него надавить, состояние может кратковременно улучшиться.
Важным симптомом является нарушение работы пищеварительного тракта. Интенсивные боли сопровождаются приступами рвоты, которая не доставляет облегчение и носит изнуряющий характер. Через некоторое время в рвотных массах появляется желчь, а если желудок совершенно пустой — остаются только сильные позывы и тошнота.
Развивается расстройство стула в виде диареи. В результате ускоренной моторики кишечника в каловых массах присутствуют остатки непереваренной пищи. Однако через несколько дней возможно развитие запора. Наблюдается метеоризм, что приводит к выраженному вздутию живота. На языке появляется белый налет.
Из дополнительных симптомов присутствует значительное повышение температуры тела. Человек становится слабым, не может встать на ноги. Любое движение сопровождается болью, поэтому пациент пытается найти удобное положение, приносящее хоть небольшое облегчение.
Среди других признаков острого панкреатита наблюдаются скачки артериального давления, которое может как повыситься, так и значительно понизиться. Пульс становится слабым и учащенным. В результате сильной рвоты развивается гиповолемия, симптомами которой являются сухость во рту и изменение цвета кожи на нездоровый сероватый оттенок.
Возникновение этих клинических проявлений свидетельствует о сильном нарушении состояния здоровья больного, особенно если в течение нескольких дней человек пытался справиться с проблемой самостоятельно и не обращался за медицинской помощью.
Неотложная помощь
Симптомы приступа поджелудочной железы характеризуются настолько выраженной интенсивностью, что человек зачастую не может справиться с ними самостоятельно и обращается за медицинской помощью.
Как снять приступ, если нет возможности вызвать неотложку или человек находится далеко от города? В этом случае оказание первой помощи ложится на родных или близких.
Для снятия приступов панкреатита нужно обеспечить пациенту полный покой. Он не должен совершать никаких резких движений. Оптимальное положение — сидя, наклонившись немного вперед.
Первая помощь при приступе панкреатита включает применение спазмолитиков и анальгетиков. Это позволит устранить спазм выводных протоков и вывести секрет из органа, чтобы поджелудочная железа не начала переваривать сама себя. Для этого можно использовать следующие медикаментозные средства:
- Но-шпа;
- Спазмалгон;
- Максиган;
- Дротаверин и др.
Первым делом в область проекции pancreas, которая расположена между пупком и грудиной, следует приложить холод, чтобы уменьшить активность воспалительного процесса. С этой целью можно использовать грелку, наполненную холодной водой, замороженные овощи и другие подручные средства. Чтобы не допустить обморожения кожи, лед следует обернуть несколькими слоями ткани.
Что делать и как бороться с приступом? Первое правило успешной ликвидации неприятных ощущений и выздоровления пациента — во время обострения заболевания категорически запрещено есть. Это обусловлено тем, что в результате попадания пищи в желудочно-кишечный тракт активизируется выработка ферментов. Однако поскольку вследствие воспаления они не могут беспрепятственно попасть в кишечник, состояние больного еще больше ухудшается, так как повышается риск переваривания органа. Нельзя есть не только при снятии приступа, но и в течение 1–3 дней после этого, чтобы полностью ушло воспаление и отек тканей. Можно употреблять только чистую негазированную воду, поскольку в результате сильной рвоты развивается выраженное обезвоживание организма. Пить жидкость надо по несколько глотков, но часто. Это позволит не допустить возобновления рвоты.
Лечение обострения
Быстрое снятие приступа обеспечит отсутствие осложнений со стороны здоровья для пациента. Поэтому не нужно ждать, что все пройдет самостоятельно, следует принимать необходимые меры.
Если до приезда скорой помощи справиться с приступом не удалось, врач может внутримышечно ввести спазмолитики и анальгетики. При отсутствии положительного результата снимать приступ и лечить поджелудочную железу необходимо в условиях стационара, где есть возможность для тщательного обследования пациента и определения степени нарушения функциональности органа.
Дальнейшее лечение острого панкреатита разрабатывается индивидуально для каждого больного. При этом учитываются симптомы заболевания, результаты осмотра и обследования.
Терапия панкреатита должна быть комплексной. Кроме применения спазмолитических и обезболивающих препаратов, показано назначение мочегонных средств. С их помощью можно снять отек, что позволит обеспечить отток секрета поджелудочной железы и устранение риска самопереваривания. Кроме того, диуретики способствуют интенсивному выведению из организма человека токсинов и ферментов. С этой целью лучше всего использовать Фуросемид или Лазикс. При назначении Диакарба обязательным является включение в терапевтическую схему препаратов калия, поскольку мочегонное средство способствует вымыванию этого важного элемента.
При развитии осложнений, в частности, при присоединении бактериальной инфекции, лечение подразумевает использование противомикробных препаратов — фторхинолонов или цефалоспоринов 3–4 поколения.
Если приступы панкреатита привели к сильному ослаблению организма, восстановить силы и энергию поможет витаминотерапия. Вначале средства нужно вводить внутримышечно, чтобы быстро возобновить потерянный баланс. В дальнейшем разрешено перейти на таблетированную форму.
Лечение острого панкреатита не включает применение ферментов. Более того, они строго запрещены. Ведь в поджелудочной железе и так скапливается секрет, поэтому ни в коем случае нельзя допустить дополнительного его поступления извне. Это может еще больше усугубить ситуацию и ухудшить самочувствие больного.
Характер питания
Что можно кушать после приступа панкреатита? Важную роль в успешном выздоровлении пациента играет соблюдение специальной диеты. Это позволит снизить нагрузку на поджелудочную железу и достичь стабилизации самочувствия.
После обострения панкреатита есть можно не раньше чем через 2–3 дня. При этом нужно начинать с употребления небольшого количества пищи. Еда должна быть перетертой и не горячей. Кушать надо часто — до 5–6 раз в день.
Лечение с помощью диеты предполагает применение блюд, приготовленных на пару, запеченных или отваренных. Ни в коем случае нельзя есть жареное, копченое или маринованное. Следует избегать чрезмерного употребления соли, сахара, перца и других острых приправ во время приготовления еды. Категорически запрещены алкогольные и газированные напитки, а также продукты, относящиеся к категории полуфабрикатов или фастфуда. В их состав входит большое количество трансжиров, оказывающих выраженное неблагоприятное влияние на работу поджелудочной железы.

Под запрет попадают красное мясо, авокадо, сахар, белый хлеб и др.
Диета после приступа панкреатита способна нормализовать функционирование эндокринного органа. Пациент может есть следующие блюда и продукты:
- Нежирные сорта рыбы — хек, щука, сазан, треска, судак и др. Продукт желательно запекать, чтобы сохранить все полезные компоненты.
- Диетическое мясо — кролик, индейка, телятина, куриная грудка и пр. В его состав входит большое количество необходимых для организма человека белков, аминокислот и микроэлементов. Мясо можно тушить, готовить на пару или добавлять в супы.
- Вареные или тушеные овощи. Характеризуются богатым составом — содержат витамины, микроэлементы, антиоксиданты и другие компоненты. Идеальный вариант — суп-пюре, который чрезвычайно легко усваивается и при этом не содержит грубых частиц пищи. Диета при панкреатите исключает употребление сырых овощей.
- Крупы. Следует отдать предпочтение продуктам, содержащим сложные углеводы. К ним относятся рис, гречка, пшено. Положительное влияние на слизистую оболочку желудка оказывает овсянка, лечение которой показано не только при заболеваниях ЖКТ, но и pancreas.
- Нежирные молочнокислые продукты — йогурт, творог, сыр, кефир. Способствуют восстановлению нормальной микрофлоры желудочно-кишечного тракта. Разрешены к применению не ранее чем через 2 недели после приступа.
- Растительное и сливочное масло. Используется для добавления в небольшом количестве в готовые блюда.
- Выраженный положительный эффект оказывает травяной чай, который не только поможет восстановить водный баланс и утолить чувство жажды, но и насытит организм человека полезными веществами.
После приступа поджелудочной железы специальную диету следует соблюдать пожизненно. При нарушении рекомендаций врача и употреблении запрещенных продуктов не исключено обострение панкреатита. Поэтому нужно вести здоровый образ жизни, чтобы не допустить рецидива.
Источник



