Поджелудочная железа и ожирение лишний вес

При нарушении обмена веществ, неправильном питании, сбое в работе органа может развиться ожирение поджелудочной железы. Это состояние чревато развитием панкреонекроза, раковых заболеваний. Вначале заметить изменения сложно из-за невыраженных симптомов. В комплекс диагностики включают анализ крови, УЗИ и прочие методы. Подробнее об ожирении поджелудочной железы, его проявлении и лечении читайте далее в нашей статье.
Что такое панкреатический стеатоз
Накопление жира в ткани поджелудочной железы называется стеатозом, или жировой дистрофией органа. Можно встретить и такой диагноз – неалкогольная жировая болезнь. Такое состояние часто сопровождает ожирение, сахарный диабет 2 типа и метаболический синдром (сочетание ожирения, избытка холестерина, глюкозы в крови, гипертонии).
Это объясняется тем, что поджелудочная железа вырабатывает фермент для расщепления жира – липазу. Именно она первой контактирует в тонком кишечнике с пищевыми продуктами, содержащими липиды. С ее помощью жиры превращаются в глицерин и жирные кислоты. Также в панкреатическом соке содержится сода (бикарбонат натрия), который создает щелочную среду для работы липазы.
Панкреатический стеатоз
Если с пищей поступает слишком много жира, то в результате образуется большое количество свободных жирных кислот. Под их действием:
- возникает воспаление ткани с последующим замещением ее на жировую;
- нарушается выделение инсулина и чувствительность к нему, появляется инсулинорезистентность;
- клетки железы испытывают нехватку энергии, происходит снижение их активности, нужной липазы образуется все меньше.
В повреждении органа также участвуют и другие биологически активные соединения, выделяемые в избытке жировой тканью – интерлейкин 6, лептин, адипонектин, фактор некроза опухолей.
Рекомендуем прочитать статью об УЗИ поджелудочной железы ребенку. Из нее вы узнаете о показаниях к проведению УЗИ поджелудочной железы ребенку, подготовке к исследованию, особенностях проведения УЗИ ребенку, а также о
нормах в показателях и отклонениях, их причинах.
А здесь подробнее об УЗИ поджелудочной железы.
Причины ожирения поджелудочной железы
К состояниям, при которых увеличивается риск жировой инфильтрации (пропитывания ткани жиром) органа, относятся:
- избыточная масса тела, особенно отложение жира на животе;
- нарушение обмена углеводов – сахарный диабет 2 типа, преддиабет, метаболический синдром;
- наследственные болезни с изменением всасывания в тонком кишечнике или образованием неполноценной липазы;
- отложение железа (гемохроматоз) в поджелудочной железе, частые переливания крови, передозировка железосодержащих препаратов;
- избыток кортизола при заболеваниях надпочечников, длительном применении синтетических аналогов (например, лечение Преднизолоном);
- вирусные инфекции – ВИЧ, гепатит В, реовирусные болезни (кишечный грипп);
- хронический воспалительный процесс в поджелудочной железе (панкреатит), печени (гепатит), желчном пузыре (холецистит), двенадцатиперстной кишке (дуоденит);
- длительное, чаще бесконтрольное, применение медикаментов, снижающих уровень холестерина, соматостатина, гормональных препаратов, биодобавок для похудения.
Установлены также факторы риска стеатоза поджелудочной железы:
- неправильное питание с употреблением жирной пищи, преимущественно мяса, недостаток овощей и фруктов в меню, переедание;
- голодание, строгие неполноценные диеты, особенно однообразные белковые, кетогенная;
- подростковый период и пожилой возраст пациентов;
- регулярный прием алкоголя;
- мужской пол;
- курение;
- избыток триглицеридов, холестерина в крови;
- ожирение, болезни поджелудочной железы, сахарный диабет, инсулинорезистентность у близких родственников;
- низкая физическая активность.
Симптомы нарушений в работе органа
Трудность выявления этой болезни состоит в том, что в большинстве случаев жалобы пациенты не предъявляют. Бессимптомное течение особенно характерно на ранних стадиях развития стеатоза, когда он еще полностью излечивается.
В дальнейшем под действием вялотекущего воспалительного процесса и дистрофии (истощения резервов) возникает:
- боль в подложечной области, отдающая в спину. Ее интенсивность умеренная или слабая, усиливается при приеме жирной пищи, появляется обычно через 30-45 минут после еды;
- тошнота, реже позывы на рвоту;
- урчание в животе, вздутие желудка;
- чередование поносов и запоров или учащение стула.
Обычно отмечается повышение веса тела, увеличение объема талии, тогда как при типичном панкреатите больные худеют. Из сопутствующих диагнозов нередко обнаруживают:
- артериальную гипертензию;
- ишемическую болезнь сердца (стенокардия);
- ожирение печени;
- атеросклеротический ишемический колит, энтерит (приступы боли в животе из-за недостатка притока крови к кишечнику);
- застой желчи (холестаз);
- ксантоматоз (жировые бляшки) на коже верхнего века, сгиба локтя, лица, шеи;
- мелкие сосудистые аневризмы – красные капельки на теле (расширенные капилляры, не исчезающие при надавливании).
Чем грозит ожирение при неправильной работе поджелудочной
Воспаление в тканях железы на фоне жировой инфильтрации трудно поддается лечению. Со временем на его месте формируется фиброз – разрастаются волокна соединительной ткани. На этой стадии изменения становятся необратимыми, а выделение ферментов и гормонов (инсулина, глюкагона) стремительно снижается. Это сопровождается нарушением переваривания пищи, потерей веса, признаками витаминной недостаточности, тяжелыми поносами, ухудшением течения диабета.
Избыток жиров может привести к закупориванию сосудов и протоков, развитию острого панкреатита и разрушению органа – панкреонекрозу.
Стеатоз поджелудочной железы вызывает и трансформацию (перерождение) нормальных клеток в раковую опухоль. При этом важной особенностью этой патологии является то, что риск рака выше, если ожирение возникло у подростка или в молодом возрасте.
Диагностика стеатоза
Критериями постановки диагноза являются:
- внешние признаки ожирения, индекс массы тела (масса/квадрат роста в метрах) выше 27-30;
- в крови – избыток холестерина, триглицеридов, глюкозы. Снижена активность амилазы, повышена гамма-глутамилтранспептидаза. При воспалении обнаруживают высокие показатели лейкоцитов, СОЭ, активности амилазы;
- тест толерантности к глюкозе – преддиабет, диабет;
- УЗИ – увеличен размер, диффузные изменения: неравномерная, неоднородная структура, уменьшена зернистость, расплывчатый внешний контур. Панкреатический проток чаще расширен. Нередко одновременно имеется стеатоз печени;
- КТ или МРТ – плотность поджелудочной железы на 20-30 единиц ниже селезенки, есть прослойки жира между дольками. Можно обнаружить распространенный тип жировой инфильтрации или ограниченное скопление жира в теле и хвосте;
- тонкоигольная биопсия необходима при очаговых отложениях жира для отличия их от опухоли.
Лечение ожирения поджелудочной железы
Главное условие – это снижение веса. Для этого назначается низкокалорийное питание (дефицит в 500 ккал от рассчитанного), физические нагрузки не менее 45 минут в день. При отсутствии болевого синдрома и нарушений пищеварения терапия направлена на нормализацию обмена углеводов (лечение диабета, преддиабета), жиров (средства для снижения холестерина), улучшение оттока желчи.
При признаках панкреатической недостаточности (боли, вздутие живота, неустойчивый стул) и выраженных обменных нарушениях назначают медикаменты:
- снижающие кислотность – Омез, Контролок;
- ферменты с содержанием липазы в микросферах – Креон, Пангрол, Эрмиталь;
- гиполипидемические (Крестор, Трайкор) до устойчивого снижения холестерина, нормализации соотношения липидов;
- сорбенты – Энтеросгель, Полисорб, Атоксил;
- пробиотики для нормализации микрофлоры – Линекс, Хилак форте;
- для повышения реакции тканей на инсулин – Метформин, Янувия;
- антиоксиданты – витамин Е, Берлитион, Мексидол;
- гепатопротекторы для улучшения функции печени – Эссенциале, Гепабене, Цитраргинин;
- спазмолитики при болях – Но-шпа, Риабал, Бускопан;
- сосудистые средства – Микардис, Престариум.
В тяжелых случаях проводятся сеансы очищения крови при помощи плазмафереза, внутривенное введение Гепарина и инсулина короткого действия для усиления активности липазы.
Диета для восстановления работы органа
Медикаментозная терапия неэффективна без изменений питания. Помимо необходимости низкокалорийного рациона, рекомендуется:
- исключить из меню жирное мясо, субпродукты, консервы, все колбасные изделия, мясные деликатесы;
- полностью отказаться от алкоголя в любом виде, напитков с красителями, ароматизаторами;
- ежедневно нужно съедать не менее 400 г овощей и 200 г фруктов, 30 г орехов или семечек (не жареных и без соли);
- использовать полезные продукты – тыква, морковь, облепиха, абрикосы, кабачки, цветная капуста и брокколи, каши на воде, салаты из огурцов, зелени, свежий творог до 5% жирности, кисломолочные напитки;
- проводить кулинарную обработку отвариванием в воде, на пару, запекать в духовке, под запретом находится обжаривание и тушение с жиром;
- готовить вегетарианские первые блюда;
- допускается нежирное мясо и отварная рыба 1-2 раза в день по 100-150 г, на гарнир подходят отварные овощи, при отсутствии воспалительного процесса – свежие в виде салата с растительным маслом.
При избыточном весе, нарушенной толерантности к углеводам или сахарном диабете из рациона полностью исключают сахар, сладости, мучные изделия, сладкие фрукты, мед. Если имеется сопутствующая артериальная гипертензия, то ограничивается поваренная соль до 3-5 г в день. В случае одновременного жирового поражения печени важно отказаться от острых, пряных блюд, покупных соусов, копченостей, консервированной пищи.
Рекомендуем прочитать статью об МРТ поджелудочной железы. Из нее вы узнаете о показаниях к МРТ поджелудочной железы, ограничениях к назначению, когда назначают с контрастом и что может выявить обследование.
А здесь подробнее о гормоне соматотропин.
Ожирение поджелудочной железы возникает при избыточном поступлении жира с пищей, повышенном весе тела, обменных нарушениях. На ранних стадиях жировая инфильтрация протекает малосимптомно. При значительном отложении липидов возникает недостаточность выделения ферментов, гормонов. У больных повышается риск панкреонекроза, раковых опухолей.
Для постановки диагноза назначают анализы крови, УЗИ и томографию. Лечение предусматривает диетотерапию и прием медикаментов.
Полезное видео
Смотрите на видео о связи между раком поджелудочной железы и ожирением:
Источник
Доброе время суток. Секреты снижения веса: гормоны поджелудочной железы, продолжаем теоретически подковываться по теме гормонального баланса в организме. На очереди – знакомство с гормонами поджелудочной железы и их функциями в углеводном обмене и поддержании нормального уровня веса.
В организме за нормальное усвоение углеводов отвечают два гормона, вырабатываемые поджелудочной железой – глюкагон и инсулин. Глюкагон отвечает за высвобождение и уровень сахара в крови, а инсулин – за доставку этого сахара в клетки и распределение и хранение запасов углеводов.
 ГОРМОНЫ ПОДЖЕЛУДКИ И ВЕС
ГОРМОНЫ ПОДЖЕЛУДКИ И ВЕС
Эти два гормона действуют в связке, четко распределяя свои обязанности: когда уровень сахара понижен, глюкакон подавляет чувств голода и выпускает часть сахара в кровь, накопленную в печени. Инсулин «перехватывает эстафетную палочку» и очищает кровь от сахара и поставляет его клеткам. Таким образом эта «команда» равномерно снабжает организм питанием и энергией и не допускает преобразование поступившей глюкозы в жир.
Для поддержания этого инсулино-глюкагонового баланса необходимо правильное питание, иначе наступит сбой, который приведет к неприятным последствиям для здоровья.
При постоянном превышении и преимущественно углеводной пище уровень сахара в крови будет высоким и печень направит его в жировые отложения, а нехватка глюкозы при белковой пище значительно ухудшит самочувствие и психоэмоциональное состояние.

ИНСУЛИН И ВЛИЯНИЕ НА ВЕС
Чтобы организм получал энергию из потребляемой пищи (глюкозы), поджелудочная железа вырабатывает инсулин постоянно. После каждого приема пищи и повышения уровня сахара в крови начинается секреция инсулина, который связывает глюкозу и поставляет ее в печень (где глюкоза резервируется в виде гликогена), в мышцы и в жировую ткань.
При нормальной выработке инсулина уровень сахара в крови также остается на оптимальном уровне. При повышенных физических нагрузках, когда требуется больше энергии, инсулин сначала расходует запасы гликогена в мышцах и печени, затем начинает брать энергию из жира.
Однако, если гликогена слишком много, а нагрузки мало – жир не сжигается, до него очередь просто не доходит.
Сбой в выработке инсулина называется инсулиновой резистентностью. Очень упрощенно это можно описать так: после повышения уровня сахара в крови (после еды), инсулин начинает выполнять свою основную работу – доносит глюкозу до клеток, «стучится» к ним в дверь, клетки «открывают» дверь, забирают глюкозу и используют ее в качестве энергии. При инсулинорезистентности клетки «не слышат» стук, они устойчивы к инсулину. Поджелудочная железа «понимает», что инсулина мало, надо «стучать громче», и вырабатывает еще большее количество инсулина.
Но постоянно работать на пределе она не может, и в какой-то момент она начинает вырабатывать меньше инсулина – уровень глюкозы в крови начинает расти и оставаться высоким. Начинает развиваться сахарный диабет и все его неприятные последствия.
В группе риска по развитию инсулинорезистентности:
Люди с избыточным весом.
Объем талии у мужчин более 96-102 см, у женщин — более 84-89 см.
Люди старше 40 лет.
У близких родственников есть сахарный диабет 2 типа, высокое кровяное давление или артеросклероз.
В прошлом у женщины был гестационный сахарный диабет.
Люди с высоким кровяным давлением, высоким уровнем триглицеридов в крови, низким уровнем холестерина ЛПВП, атеросклерозом (или другие составляющие метаболического синдрома).
Синдром поликистозных яичников.

ПРИЗНАКИ ПОВЫШЕННОГО ИНСУЛИНА
Если уровень инсулина в крови постоянно повышен, то начинается процесс накапливания жировых отложений и торможение расщепления жира. Вы не сможете похудеть за счёт сжигания жира, так как в организме постоянно будут сжигаться только углеводы, которые поступили с пищей. До сжигания жира из запасных депо дело не дойдёт, так как уровень инсулина в крови не снижается на протяжении 8-12 часов. Вы становитесь углеводозависимым и присутствует постоянная тяга к сладкому.
Итак, обратите внимание на следующие признаки:
Вам постоянно хочется есть, причем обильно и часто.
У вас повышен аппетит.
Вам постоянно хочется сладкого, особенно шоколада.
Вы двигательно пассивны и мысль о спорте вызывает отторжение.
У вас повышается давление.

КАК НОРМАЛИЗОВАТЬ УРОВЕНЬ ИНСУЛИНА ЕСТЕСТВЕННЫМ ПУТЕМ
Начинать день с правильного завтрака.
Для поддержания уровня глюкозы в течение дня питаться сложными углеводами.
Есть больше продуктов, богатых клетчаткой (овощи, отруби, злаки).
Не переедать, ввести дробное частое питание небольшими порциями (250-300 гр.)
Отказаться от перекусов сладостями, шоколадом, булками, печеньем.
Ввести регулярные умеренные физические нагрузки, например, прогулки пешком.
Не наедаться перед сном, ужинать преимущественно белковыми продуктами.
Исключить из рациона сахаросодержащие продукты.
Замечательным природным регулятором, способным мягко снижать выработку инсулина и снижать приступы голода, является авокадо.
ГОРМОН ГЛЮКАГОН И ВЛИЯНИЕ НА ВЕС
Глюкагон — еще один гормон поджелудочной железы, который в отличие от инсулина является полезным для похудения, поскольку повышает глюкозу в крови, снижает аппетит и вызывает расщепление жиров.
Также глюкагон резко повышает уровень глюкозы при выбрасывании адреналина, чтобы увеличить энергию организма, поддержать скелетные мышцы и увечить поступление к ним кислорода.
Норма глюкагона в крови у взрослых колеблется в пределах 20–100 пг/мл. Отклонение от нормы говорит возможных заболеваниях поджелудочной железы, печени, почек, а также сильной стрессовой ситуации для организма при физическом или психоэмоциональном напряжении.

ФАКТОРЫ, ВЛИЯЮЩИЕ НА ВЫРАБОТКУ ГЛЮКАГОНА
Снижение концентрации глюкозы в крови.
Повышение количества аминокислот, в частности аланина и аргинина.
Интенсивные тренировки (чем выше нагрузка, тем больше уровень гормона).
Чтобы повысить уровень глюкагона, нужно отказаться от дробного питания, при котором его выработка тормозится и он перестает участвовать в сжигании жиров.
При более длительных перерывах между приемами пищи (например, трехразовом питании без сильного голодания) этот гормон может расщепить большое количество жировых запасов.
Также повысить уровень глюкагона можно регулярными занятиями спортом – гормон начинает вырабатываться после получаса активной физической нагрузки.
При необходимости снижать вес или при трудностях с достижением желаемого веса – обратите внимание на эти важные гормоны.
Статья написана по материалом сайта https://zdravoblog.ru.
Источник
Роль этого небольшого (около 6 см в длину) органа, скрытого в глубине брюшной полости, трудно переоценить. Он обеспечивает переваривание питательных веществ, регулирует обменные процессы и выполняет много других полезных функций. Не удивительно, что любой сбой в его работе пагубно отражается на здоровье человека. Очень часто люди сталкиваются с ожирением поджелудочной железы, называемым в медицинских кругах липоматозом, жировой дистрофией либо просто липодистрофией.
Что это такое
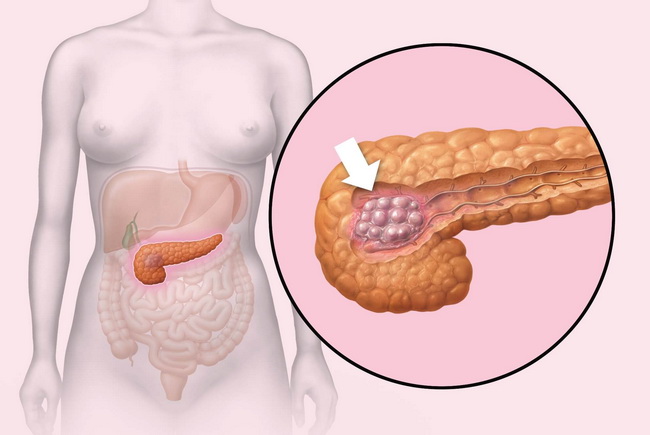
Мнения о том, что именно служит толчком к началу заболевания, расходятся. Некоторые медики в качестве непосредственного «виновника» указывают на панкреатит, другие считают решающим генетический фактор.
Одно определенно: липоматоз – заболевание вторичное. Почувствовав на себе мощное негативное воздействие, поджелудочная железа, повинуясь «инстинкту самосохранения», стремится возместить погибшие в ходе патологических изменений клетки. На их месте возникают суррогатные жировые аналоги, неспособные к нормальному выполнению своих непосредственных функций. Такая реакция пораженного органа на агрессию является естественной, но увы – бесполезной.
Причины
Причинами, а если быть более точными – провоцирующими факторами ожирения поджелудочной железы являются:
- травматические повреждения её тканей;
- первичные заболевания организма: панкреатит, хронический гастрит, гепатит, сахарный диабет;
- подрыв общего иммунитета;
- наследственность;
- возрастные изменения;
- неумеренное потребление лекарственных средств;
- чрезмерное пристрастие к жирной и жареной пище:
- вредные привычки.
На передовых позициях в группе риска находятся хронические алкоголики и люди, склонные к излишней полноте.
Клиническая картина
Коварство ожирения поджелудочной железы заключается в его бессимптомности на ранних стадиях, когда диагностировать недуг можно лишь с помощью УЗИ.
Два основных фактора, которые накладывают опечаток на клиническую картину заболевания:
- нарушение естественного функционирования поджелудочной железы;
- сдавливание здоровых тканей не только самой железы, но и окружающих органов.
Степень разрастания жировой ткани может быть различной, в зависимости от того, какая часть клеток была поражена. Об ожирении можно говорить, если мутации подверглось более 30 процентов нормальных клеток железы.
В то же время, решающее значение на степень тяжести оказывает не столько количество мутированных клеток, сколько местоположение и скученность. При скапливании их в одном месте образуется доброкачественное новообразование – липома. Долгие годы больной может и не подозревать о ней. Только если опухоль начнет увеличиваться, сдавливая систему сосудов, нервные отростки и протоки, симптомы начнут давать о себе знать.
Основными признаками считаются:
- опоясывающие боли под правым подреберьем, особенно – после принятия пищи;
- вздутие, сопровождаемое метеоризмом;
- непрекращающаяся жажда;
- появление небольших язв в ротовой полости;
- перманентные позывы к рвоте, тошнота;
- нарушения стула, причем в кале возможно появление жира и крови;
- общая слабость и апатия.
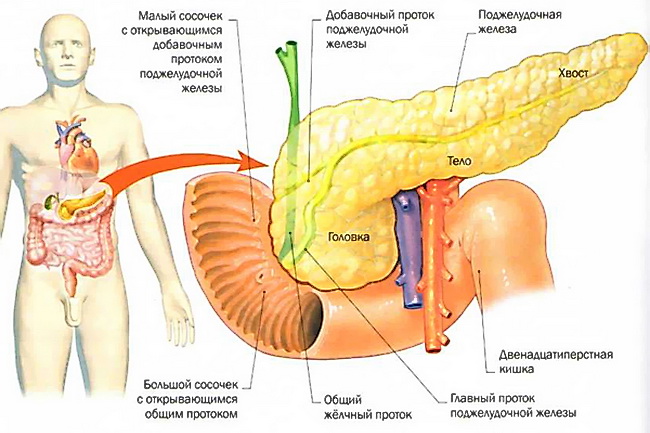 Строение поджелудочной железы
Строение поджелудочной железы
Нарушение выработки гормонов способствует развитию эндокринных заболеваний с параллельным увеличением содержания глюкозы. Если не принять кардинальных мер, больному угрожает риск заболевания сахарным диабетом. Помимо этого, происходит своеобразная цепная реакция – процесс ожирения перекидывается на другой жизненно важный орган – печень, вызывая угрозу гепатоза.
Диагностика
Учитывая сложную специфику заболевания, при первых же подозрениях на липодистрофию следует, не мешкая, обратиться к гастроэнтерологу или эндокринологу. На первом этапе диагностики ему необходимо разобраться в клинике заболевания, выслушав подробный рассказ о жалобах.
В частности, он спросит пациента о том, когда начали проявляться симптомы, насколько тот придерживается режима питания, какие перенес хронические заболевания, какова частота употребления им спиртных напитков? Еще один обязательный вопрос: болеет ли ожирением поджелудочной железы кто-то из близких родных?
Затем, определив при помощи пальпации примерное состояние исследуемого органа, доктор направит больного на лабораторное и инструментальное обследование. Только на основе всего комплекса полученной информации можно лечить заболевание, избрав соответствующую схему терапии.
Лечение
Эффективное лечение предполагает комплексный подход и включает в себя:
- сочетание традиционных лекарственных препаратов с народными средствами;
- корректировка распорядка жизни.
В тяжелых случаях оптимальным решением считается хирургическое вмешательство.
Продолжительность лечения составляет около двух месяцев. По его завершении назначаются новые анализы (биохимия крови и УЗИ брюшной полости) с повторением курса через полгода.
Лекарственные препараты
Медикаментозное лечение основывается на использовании препаратов, корректирующих работу поджелудочной железы и способствующих процессам пищеварения.
- в первую очередь, это ферменты наподобие Фестала, Панкреатина, Мезима, справляющиеся с тяжестью в желудке;
- с рвотными позывами и тошнотой поможет управиться Метоклопрамид;
- в качестве болеутоляющих назначаются спазмолитики (Платифилин, Ибупрофен, Но-шпа);
- нарушения стула можно исправить противодиарейными препаратами, например – Лоперамидом;
- кишечные спазмы успокаивает Мебеверин;
- общеукрепляющее воздействие на иммунитет оказывают витаминные комплексы.
При необходимости врач пропишет также инсулиновую терапию.
Дополнительные методы
Наряду с медикаментозной терапией можно применять народные средства – настои и отвары из травяных сборов, но делать это нужно только под врачебным контролем, поскольку возможны нежелательные побочные эффекты.
Из распространенных рецептов отметим отвар, настоянный на равных количествах зверобоя, валерианы, крапивы и календулы – 10 граммов на стакан кипяченой воды. Принимается равными частями до семи раз в сутки.
Хорошими результатами отличаются физиотерапевтическое, гирудотерапевтическое (речь идет о пиявках), а также санитарное или курортное лечение с применением минеральных вод.
И самое главное!
Никакие лекарства кардинально не исправят ситуации, если не придерживаться здорового образа жизни и диеты. Поэтому, если диагноз подтвердился, необходимо:
- забыть о существовании спиртного и сигарет;
- подружиться с физическими упражнениями (в тренажерном зале или в домашних условиях), плаванием, бегом;
- постоянно контролировать вес;
- соблюдать диету.
Диета
Лечебная диета при ожирении поджелудочной железы предписывает соблюдение следующих условий:
- сбалансировать питание: есть часто и маленькими порциями;
- отказаться от перекусов перед сном;
- уменьшить общее суточное потребление калорий;
- питаться преимущественно углеводсодержащей и белковой пищей;
- употреблять богатые клетчаткой овощи, фрукты, ягоды;
- в качестве способа изготовления использовать варку и тушение.
В определенных случаях с учетом индивидуальных особенностей врач может предложить лечение голодом.
А теперь – список продуктов, которые необходимо исключить из жизни если не навсегда, то, по крайней мере, до наступления стойкой ремиссии:
- любые виды фастфуда;
- солености и маринады;
- подслащенные напитки с газом;
- сладости, мороженое, сдобную продукцию;
- мясные, рыбные, молочные продукты (свежие и консервированные) с повышенным содержанием жира и холестерина;
- продукты, содержащие эфирные масла: цитрусовые, пряные сорта зелени.
Совет в заключение
Как это ни грустно, но полностью вылечить ожирение поджелудочной железы невозможно. После болезни она никогда больше не сможет обрести прежние качества и работоспособность. Но поставить заслон перед дальнейшим прогрессированием заболевания и не утратить качества жизни являются вполне посильными задачами: для этого следует лишь соблюдать все врачебные предписания, включая указанные профилактические меры.
Источник


