Поджелудочная железа история открытия
История изучения поджелудочной железы
от античности до наших дней
Имеющиеся источники не позволяют однозначно установить, кому из ученых античного мира принадлежит первое упоминание о поджелудочной же-лезе. Первенство в этом и, следовательно, титул «Основателя Панкреатологии» могли бы принадлежать, по мнению разных историков анатомии, Аристотелю (384 — 322 гг. до н.э.), Эразистратосу (350 — 300 гг. до н.э.)., Герофилу из Халце-дона на Босфоре (304 г. до н.э.) или Руфусу из Эфеса (100-200 лет н.э.). «Отец медицины» Гиппократ Косский, живший в 460 — 370 гг. до н.э. раньше на-званных ученых, по-видимому, не знал о ее существовании. В его трактате «О железах» поджелудочная железа не упоминается, но фигурируют некие «железы внутренностей, находящиеся в сальнике и поглощающие излишнюю влагу из кишок…».
|
|
Аристотель (384 — 322 гг. до н.э.) | Гиппократ Косский (бюст 2-3 вв до н.э. из Британского музея) |
|
|
Гиппократов сборник «Парижский кодекс» 11 века. Греческий текст. | Монах-переписчик книг со страниц Парижского кодекса |
Аристотель, сын врача Никомаха, — младший современник Гиппократа, считал ее «важным органом». Известно, что учитель Александра Македонского помимо философских трудов оставил потомкам сочинения по сравнительной анатомии и занимался медициной. Будущий великий полководец выделил в помошь своему учителю 1000 человек, отовсюду доставлявших различных жи-вотных для изучения и описания. Вполне возможно, что, анатомируя их, Ари-стотель мог выявить и поджелудочную железу, тем более, что у большинства видов она не скрыта в глубине сальниковой сумки.
После внезапной смерти1 Александра Македонского и распада его империи центром античной науки стала Александрия, прославленная своим Му-сеем и Библиотекой, фонд которой насчитывал 700 тысяч папирусов и пергаментов. Наиболее известными врачами и анатомами Александрийской эпохи были Герофил из Халцедона (304 г. до н.э.) и Эразистратос (350-300 гг. до н.э.)2.
1. В информационных ресурсах PubMed найден реферат статьи греческого ученого из Гиппократова Госпиталя в Афинах (Sbarounis CN. Propedeutic Department of Surgery, University of Thessaloniki, Ippokrateion Hospi-tal, Greece. Did Alexander the Great die of acute pancreatitis? J Clin Gastroenterol 1997 Jun;24(4):294-6;), в которой автор выдвинул версию, что Александр Македонский умер от острого панкреатита). Полемизируя с ним, Ranger GS (J Clin Gastroenterol. 1999 Apr;28(3):279-80.) допускает что смерть царя наступила от прободной язвы желудка (Alexander the Great may have died from a perforated peptic ulcer), а . Cirocco WC в статье, Alexander the Great may have died of postemetic esophageal perforation (Boerhaave’s syn-drome) (J Clin Gastroenterol 1998 Apr;26(1):93-4; выдвигает третью версию кончины великого полководца древности.
2. По материалам электронной энциклопедии Гролье, Эразистратос родился в 275 г. до н.э.
Герофил изучал строение тел животных и умерших людей, проводя вскрытия или секции («anatemnein»), дав тем самым название анатомии (от греч. anatemnein — рассекать). Aнтичные авторы называли его «отцом» этой научной дисциплины. Упоминания о поджелудочной железе встречаются и в трудах Эразистратоса (350-300 гг. до н.э.). Эти ученые основали в Александрии известную в древнем мире анатомическую академию. Заслуга сохранения трудов анатомов Александрийской школы принадлежит Авлу Корнелию Цельсу (30 г. до н.э. — 40 г. н.э.) — богатому рабовладельцу, написавшего трактат о заболеваниях и методах лечения рабов.
Свое название поджелудочная железа получила в конце 1 — начале 2 вв. н.э., когда Руфус из Эфеса ввел в литературу термин «PANCREAS” (от греч. «pan» = вся; «creas» = мясо). Он первым высказал предположение, что она является «частью сальника». Упоминания об этом органе встречаются и в трудах Клавдия Галена (131-201 гг. н.э.) — врача и анатома из Рима , считавшего, что она защищает и поддерживает сосуды. Его анатомические сочинения использовались для преподавания анатомии до 16-17 веков.
|
|
Анатом Гален | Титульный лист анатомических сочинений Галена |
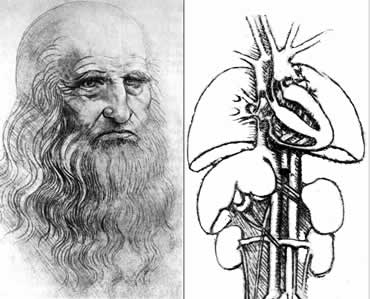
Судя по тому, что среди многочисленных анатомических рисунков, выполненных во время анатомических вскрытий Леонардо да Винчи (1500 г.), изображение поджелудочной железы не встречается, осведомленность анатомов о ней к началу 15 века была еще весьма незначительной. Первым предположил железистую природу поджелудочной железы малоизвестный анатом из Болоньи Беренгарио ДаКарпи (1522 г.). Однако, представления о ней в духе учения Галена, как о «подстилке», защищающей “рот желудка” от контакта с «твердыми позвонками» (Niccolo Massa, 1536 г.) или как об органе, «защищающем тонкостенные лимфатические и кровеносные сосуды и создающим опору для их ветвей» (David Edwardes, 1532 г., Андрей Везалий, 1543 г.(Андрей Везалий — латинизированное имя анатома из Падуи — бельгийца фламандского происхождения van Wesel, 1514-1565)) не были поколеблены. В своем анатомическом шедевре «De Humani Corporis Fabrica». Несмотря на то, что Святейшая Инквизиция препятствовала исследованию трупов, Везалий тайно проводил анатомические вскрытия . Его труд был виртуозно иллюстрирован самим автором . Рисунки поджелудочной железы отражают представление Везалия о структуре и назначении этого органа . Подобное заблуждение было неоднократно повторено и в более поздних анатомических работах Фаллопия (1562 г.), Евстахия (1563 г.) и Баугина (1609 г).
| |
|
|
|
|
|
|
На рубеже 16-17 вв. наука стала постепенно избавляться от средневековой схоластики. Потребности развития общества предъявляли все больше требований к развитию естественных наук. Картина мира, какой она виделась античным авторам — Аристотелю и Птолемею, Герофилу и Галену, уже не могла более оставаться основой естествознания и медицины. Развитие ее требовало новой методологии — наблюдения и эксперимента. Символом науки Позднего Возрождения может быть гравюра, изображающаяся ученого и философа Декарта, попирающего ногой сочинения Аристотеля.
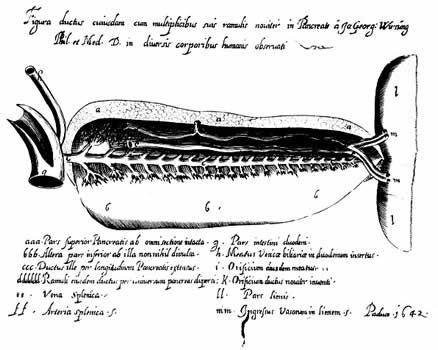
В 17-18 вв. сведения о строении поджелудочной железы были значительно дополнены. Первое описание панкреас в качестве анатомического образования с признаками функционирующей железы восходит к 1627 г. и принадлежит Г.Аселли (pancreas Aselli). Спустя 5 лет прозектор из Падуи Иоганн Вирсунг (1642 г.) кратко описал главный панкреатический проток и документировал свое открытие гравюрой на медной доске. Более подробные сведения о нем были даны в труде анатома Ренье де Грааф (1641-1673 гг.) «Tractatus anatomico medicus de succi pancreatici». Этот ученый впервые в эксперименте на собаках дренировал панкреатический проток гусиным пером и получил панкреатический сок, не предприняв, однако, попыток исследования его свойств. В те годы основанная Германом Бургаве (1668-1738) медицинская школа Лейденского университета, где работал де Грааф, была ведущим европейским научным центром, сыгравшем выдающуюся роль в развитии медицины и медицинского образования. Именно в ней была организована первая университетская клиника, где преподавание велось у постели больного. Бургаве стремился связать анатоанатомию и физиологию с практическим опытом, что ярко проявилось в его трактате о спонтанном разрыве пищевода, получившем эпонимическое название «синдрома Бургаве». В медицинской школе Лейдена проводилось много анатомических и физиологических исследований, имелся анатомический театр, в котором систематически осуществлялись вскрытия и уроки анатомии. Вартон (1656) подметил большое сходство поджелудочной и слюнных желез. В 1662 году Hoffmann вновь описал выводной проток поджелудочной железы, получившего название Вирсунгова по имени его первооткрывателя. Готфрид Бидлоо (1685) впервые обнаружил соединение панкреатического и общего желчного протоков с формированием ампулы, а также большой дуоденальный сосок.
| |
|
|
| |
| |
Урок анатомии доктора Тульпиуса |
|
| |
Однако, несмотря на прогресс в изучении структуры поджелудочной железы, многое еще оставалось неизвестным. Так, например, Brunner в 1683 г. высказывал мнение, что основная часть “панкреатического сока” вырабатывается дуоденальными железами, за которыми в литературе закрепилось наименование “Бруннеровских”.
Исследования Бидлоо не были замечены современниками и приоритет открытия этих анатомических образований был признан за Абрахамом Фатером , повторно описавшим большой сосочек двенадцатиперстной кишки в 1728 году. В 1724 г. Джиованни Санторини открыл проток, который получил название добавочного панкреатического или Санториниева. Пептические свойства панкреатического сока были впервые показаны von Haller в 1748-1752 гг. в Геттингенском Университете. Исследованиям v on Haller мы также обязаны первым описанием артериальных аркад в головке поджелудочной железы (1758). Этот ученый-энциклопедист сочетал в себе черты мыслителей Высокого Возрождения и естествоиспытателей — Позднего.
|
|
Процесс формирования поджелудочной железы во внутриутробном периоде развития организма (эмбриогенез), важный для понимания особенностей строения этого органа и вариантов его патологии, привлек внимание ученых в 19 веке ( Meckel J . F ., 1817). Меккелю удалось выявить дорзальную закладку поджелудочной железы. В 1888 г. Phisalix C . установил, что этот орган образу-ется из двух эмбриональных закладок — вентральной и дорзальной. В даль-нейшем Helly K . K . (1901), Lewis F . T . (1911) и Кнорре А.Г. (1959) обнаруживали два различных зачатка в вентральной закладке поджелудочной железы и один — в дорзальной. Эти данные важны для понимания механизма возникновения пороков развития и вариантов строения и топографоанатомических связей этого органа
 .
.
Анатом и эмбриолог Иоганн Фридрих Меккель младший
Округлые обособленные скопления клеток в панкреас («островки») в 1869 году обнаружил Paul Langerhans, в честь которого они получили название «островков Лангерганса». Следует заметить, что Лангерганс не придал должного значения своему открытию и вскоре уехал в Африку в качестве врача-миссионера. Эндокринная природа этих тканевых структур прояснилась в последующих исследованиях von Mering J . и Minkowski O . (1889-1890), Laguesse G . E . (1893), , Opie E . L ., (1901), McCallum W . G ., (1909). Важным шагом в развитии представлений о структуре эндокринного аппарата поджелудочной железы стало исследование Соболева Л.В. (1900г.)- сотрудника лаборатории академика Павлова И.П. . Этот талантливый ученый считал, что островки анатомически и функционально отличаются от внешнесекреторного аппарата поджелудочной железы. Он писал, что они «представляют собой самостоятельные образования, не имеющие связи с пищеварительными железами и их протоками». Им впервые высказана идея об отделении островков для органотерапии и разработаны методические приемы, позволившие вплотную приблизился к созданию способа получения активного антидиабетического гормона. Отдавая дань научным заслугам Соболева, в русской литературе конца 19 — первой четверти 20 вв. анатомически обособленные скопления эндокринных клеток называли «островками Лангерганса — Соболева».
|
|
| |
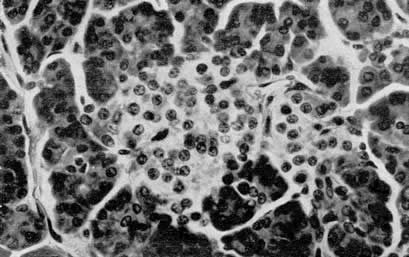
Островок Лангерганса
К этому же периоду относится и описание вариантов строения протоковой системы поджелудочной железы (Charpy, 1898; Opie E . L ., 1903; Baldwin, 1911). Наиболее полная характеристика дистальных отделов желчевыводящих и панкреатических протоков принадлежит Бойдену (1926-1971).
В 20 веке развитие методов лечения и диагностики заболеваний поджелудочной железы привлекли к анатомическим исследованиям представителей различных медицинских дисциплин и, прежде всего, — хирургов и радиологов (С alas F ., Charpentier J ., Letoublen C ., Debeyre , Do Rio Branko P ., Edwards L . F ., Marzoni G . P ., Vesentini S ., Mangiante G ., Anaker H . И мн. других). Наиболее цитируемыми современными иностранными авторами, посвятивших немало исследований вопросам анатомии pancreas , в настоящее время являются Skandalakis L . J ., Skandalakis J . E . и Gray S . W . из Медицинской школы Университета Эмори.
Методы исследования анатомии поджелудочной железы дополнились рентгенографией, коррозионными препаратами, сканирующей электронной микроскопией, компьютерной томографией, ангиографией, эндоскопической ретроградной панкреатографией. Это позволило уточнить варианты строения протоков и сосудов, методику хирургических вмешательств и снизить частоту послеоперационных осложнений.
Из отечественных ученых-анатомов, изучавших поджелудочную железу, наиболее часто цитируются труды Крутиковой И.Ф. и Пронина О.В., внесших вклад в изучение ее микроскопической анатомии, протоковой и лимфатической систем, Кочиашвили В.И., описавшего, связку, наличие которой следует учитывать при панкреатэктомии, а также Аганезова С.А., уточнившего представления о крайних степенях изменчивости артерий головки поджелудочной железы.
Источник
© Хронический панкреатит — Маев И.В., Казюлин А.Н., Кучерявый Ю.А. / 2004 год. Введение.
Felix qui potuit rerum cognoscere causas. Vergilius, Georgica, II, 490.
Панкреатология — один из важнейших разделов современной гастроэнтерологии, что обусловлено ключевой ролью поджелудочной железы в пищеварительном «конвейере». В своем становлении и развитии панкреатология, как и любая клиническая дисциплина, прошла путь от описания отдельных симптомов, характерных для заболеваний поджелудочной железы, до глубоких фундаментальных исследований с привлечением достижений других наук. Успешное развитие панкреатологии в России во многом связано с характерным для отечественной медицины союзом физиологов и клиницистов.
Поджелудочная железа (ПЖ) всегда привлекала внимание врачей и исследователей. Первое упоминание о ПЖ относится к III веку до н.э. и приписывается Аристотелю (в книге «Historia Animalium»). Однако изучение физиологии и патологии ПЖ долгие годы оставалось весьма трудной задачей, что было обусловлено топофафоанатомическими особенностями данного органа и скрытым, неспецифическим характером проявлений большинства ее заболеваний, особенно в начальных стадиях, а также отсутствием объективных методов ее оценки [9]. По словам известного специалиста в области панкреатологии Г. Ф. Коротько [12], «поджелудочная железа медленно и неохотно раскрывала свои тайны». Выдающийся физиолог Р. Гейденгайн считал, что ученые, занимающиеся ПЖ, оставят эту область исследования без сожаления и без больших достижений (цит. по [10]). В известном руководстве по внутренним болезням М. П. Кончалов-ского (1935) сказано, что заболевания ПЖ встречаются не так часто и еще реже распознаются у постели больного; чаще диагноз ставится на операционном или даже секционном столе. Там же приведен пример признания Кера (Kehr), который у первых 900 больных, оперированных по поводу заболеваний желчных путей, не видел ни одного панкреатита, а среди следующих 540 случаев нашел 102 случая хронического панкреатита только потому, что искал их [11]. Существенный прогресс в изучении патологии ПЖ произошел на рубеже XIX—XX столетий и был обусловлен в значительной степени достижениями физиологии пищеварения.
Первое научно обоснованное описание острого панкреатита (ОП) было сделано R. Friz в 1889 г. Спустя 7 лет Н. Chiari выдвинул предположение, заключающиеся в оценке ОП как процесса самопереваривания. Сотрудник И. П. Павлова И. Л. Долинский, в 1894 г. занимавшийся поисками естественных регуляторов деятельности ПЖ, обнаружил, что сильнейшим возбудителем ее сокоотделения является соляная кислота. А в 1902 г. W. М. Bayliss и Е. Н. Starling обнаружили «безнервный» механизм регуляции ПЖ, назвав эту деятельную субстанцию «секретином». Они подтвердили, что введение соляной кислоты в полностью денервированную, так же как и в интактную кишку, вызывает секрецию панкреатического сока (цит. по [24]). Последние десятилетия ознаменовались впечатляющей интефацией достижений научно-технического професса в жизнь общества. Успехи молекулярной генетики, клеточной биологии, биологической химии, разработка новых, высокотехнологичных методов диагностики и лечения позволили подойти на новом, качественно более высоком уровне к клинической интерпретации и лечению многих заболеваний pancreas. Это в первую очередь относится к хроническому панкреатиту (ХП) — основной нозологической форме патологии данного органа.
Хронический панкреатит по распространенности, росту заболеваемости, временной нетрудоспособности и инвалидизации является важной социально-экономической проблемой. В структуре заболеваний органов желудочно-кишечного тракта он составляет от 5,1 до 9 % [3, 29], а в общей клинической практике — от 0,2 до 0,6 % [15].
За последние 30 лет отмечена общемировая тенденция к увеличению заболеваемости острым и хроническим панкреатитом более чем в 2 раза [4, 16. 27. 46]. Если в 80-е годы частота ХП составляла 3,5—4,0 на 100 тыс. населения в год [36, 41], то в последнее десятилетие отмечен неуклонный рост частоты заболеваний ПЖ, поражающих ежегодно 8,2—10 человек на 100 тыс. населения [26, 33, 43, 47, 49]. В США и Дании хронический панкреатит регистрируется в 3,5—4 случаях среди госпитализированных больных на 100 тыс. населения [26]. Распространенность заболевания в Европе составляет 25,0—26,4 случаев на 100 тыс. населения в год [34, 35, 36, 43].
В России отмечен более интенсивный рост заболеваемости ХП, как среди взрослого [27], так и детского населения [1, 2, 13, 30]. Распространенность ХП у детей составляет 9—25 случаев [1, 30], у взрослых — 27,4—50 случаев на 100 тыс. населения [14, 33].
Обычно ХП развивается в среднем возрасте (35—50 лет). В развитых странах ХП заметно «помолодел»: средний возраст с момента установления диагноза снизился с 50 до 39 лет, среди заболевших на 30 % увеличилась доля женщин [7]; первичная инвалидизация больных достигает 15 % [38].
По данным Бюро медицинской статистики Комитета здравоохранения Москвы, заболеваемость ХП за период с 1993 по 1998 г. удвоилась. Распространенность заболеваний ПЖ среди взрослых за последние 10 лет увеличилась в 3 раза, в то время как у подростков данный показатель вырос более чем в 4 раза. Считается, что данная тенденция связана с ухудшением экологической ситуации в регионе, увеличением потребления алкоголя, в том числе низкого качества, снижением качества питания и общего уровня жизни [23].
Значения показателей заболеваемости постоянно растут и за счет улучшения методов диагностики, появления в последнее время новых методов визуализации ПЖ с высокой разрешающей способностью, позволяющих выявлять ХП на более ранних стадиях развития заболевания [16, 19, 31, 49].
Немаловажным и в клиническом и в социальном плане являются такие особенности ХП, как прогрессирующее течение с постепенным нарастанием внешнесекреторной недостаточности, персистенция болей и диспепсического синдрома, необходимость соблюдения диеты, постоянного, вплоть до пожизненного, приема ферментных препаратов [20]. Следует отметить также многообразие этиологических причин ХП и недостаточностью разработки вопросов первичной и вторичной профилактики заболевания [22].
ХП характеризуется значительным снижением качества жизни и социального статуса большого числа больных молодого и среднего, наиболее трудоспособного, возраста. При рецидивирующем течении ХП в 30 % случаев развиваются ранние осложнения (гнойно-септические, кровотечения из изъязвлений слизистой оболочки гастродуоденальной зоны, тромбоз в портальной вены, стеноз двенадцатиперстной кишки и др.), летальность при этом достигает 5,1 % [25, 27].
Летальность после первичного установления диагноза ХП составляет до 20 % в течение первых 10 лет и более 50 % — через 20 лет [6, 8, 25, 44], составляя в среднем 11,9 % [34]. 15—20 % больных ХП погибают от осложнений, связанных с атаками панкреатита, другие — вследствие вторичных нарушений пищеварения и инфекционных осложнений [14]. Частота ХП по данным аутопсий варьирует от 0,01 до 5,4 %, составляя в среднем 0,3— 0,4 % [14, 36, 37, 41, 48].
Считается, что ХП является предраковым состоянием для карциномы ПЖ. Так, двадцатилетний анамнез у больных ХП повышает риск развития рака ПЖ в 5 раз [34, 43], причем анализ статистических данных в США выявил, что параллельно с ростом заболеваемости ХП отмечено увеличение смертности от рака ПЖ в 3 раза [39].
Быстрый прогресс в медицинских технологиях, произошедший за последние 20 лет, революционизировал процесс обследования больных с патологией ПЖ, позволив врачам устанавливать диагноз ХП с высокой точностью. Как и в изучении других органов, в панкреатологии был внедрен ряд высокоинформативных лабораторных и инструментальных методов исследования: определение ферментов, специфических белков, лучевые (ультразвуковое исследование — УЗИ, компьютерная томография — КТ, магнитно-резонансная томография — МРТ), эндоскопические (ЭРХПГ, эндоУЗИ) и другие методы исследования [5, 9].
В настоящее время для диагностики ХП используется около 90 различных методов исследования, однако большинство из них не позволяет установить диагноз ХП на ранней стадии заболевания. Ошибки в диагностике обострений ХП согут составлять до 90 % на догоспитальном этапе и до 17 % —в стационаре [32, 42]. Самые разнообразные нарушения пищеварения, зачастую не связанные с поражением ПЖ, «эхогенная неоднородность» ПЖ нередко рассматриваются в качестве достаточного основания для диагностики ХП. Большое число диагностических ошибок объясняется наличием многосимптомности и фазности клинических проявлений ХП, малодоступностью ПЖ для физикального исследования, недостаточной технической оснащенностью многих лечебно-профилактических учреждений и недостаточной информативностью проводимых исследований, отсутствием четких диагностических алгоритмов [16].
Многое в проблеме ХП до сих пор остается не решенным. К неуточнен-ным факторам приходится отнести и такую важнейшую характеристику, как границы самой нозологической формы «хронический панкреатит». С точки зрения ряда исследователей, ХП должен считаться относительно редким заболеванием. По их мнению, за диагнозом ХП нередко скрываются «псевдопанкреатические состояния». Ряд исследователей ограничивает ХП фактически лишь осложненными формами болезни, многие считают правомерным диагноз только в случае «непрерывности» воспалительно-дистрофического процесса в ПЖ. В каждой из этих точек зрения есть свой резон, однако полностью принять их все-таки не представляется возможным. Статистические данные свидетельствуют, что болезни ПЖ не являются редкими. Если ограничиться одними только осложненными вариантами патологии, то автоматически отсекается неосложненный ХП, представляющий собой наиболее курабельные и перспективные для консервативного лечения формы. Действительно, из числа больных ХП, впервые поступивших в стационар, у 30 % имеются осложненные формы заболевания, а у 70 % — неосложненные. При последующем наблюдении за больными частота осложненных форм обычно увеличивается. Выявление ХП на поздних стадиях заболевания имеет, как правило, неблагоприятный прогноз [41, 45]. Таким образом, мы солидарны с мнением Б. Д. Старостина, считающего, что в настоящее время существует гиподиагностика ХП, причем и данная патология должна быть включена в дифференциальный диагноз во всех случаях необъяснимой абдоминальной боли [21].
Остается до конца не определенным и само понятие «острый» и «хронический» панкреатит. Стадия обострения ХП сходна как по патогенезу, так и по исходам, которые в свою очередь зависят от интенсивности проводимой терапии с течением ОП [17]. Однако, несмотря на большое количество исследований, посвященных ХП, до сих пор нет единства в понимании взаимоотношений острого и хронического панкреатита.
До настоящего времени, несмотря на значительные успехи, достигнутые в фармакотерапии ХП, внедрение новых схем лечения и расширение показаний к уже существующим препаратам, наиболее сложным разделом панкреатологии остается лечение заболеваний ПЖ. Большое количество средств, используемых в лечении ХП, часто ставит перед практическим врачом сложную задачу выбора наиболее эффективных их комбинаций у конкретного больного. Поэтому остается открытой проблема разработки более четких критериев выбора тактики лечения ХП с учетом индивидуальной характеристики пациента.
Бурное развитие панкреатологии, продиктованное в том числе и стремлением к ранней диагностике ХП, позволяющей при помощи своевременных мероприятий снизить темпы прогрессирования заболевания и улучшить качество жизни больных, сопровождается появлением большого ко—личества научных публикаций, посвященных изучению этиологии ХП, механизмов его патогенеза, новым диагностическим и лечебным методикам. При этом практическому врачу часто своевременно не удается охватить вниманием даже фундаментальные работы по клинической панкреатологии и фармакотерапии, не говоря уже об отдельных научных исследованиях.
В связи с этим мы поставили перед собой цель изложить в обобщающем виде представления об этиологии, особенностях патогенеза, диагностике и современных подходах к терапии ХП. Мы надеемся, что данное издание окажет реальную помощь практикующим врачам и будет интересно для научных работников, занимающихся вопросами панкреатологии.
Список литературы
- Баранов А. А. Проблемы детской гастроэнтерологии на современном этапе // Рос. гастроэнтерол. журн.— 1995.— № 1.— С.7—11,
- Баранов А. А., Климанская Е. В., Римарчук Г. В. Детская гастроэнтерология,—М., 2002.-591 с.
- Гребенев А. Л. Хронические панкреатиты // Руководство по гастроэнтерологии / Под. ред. Ф. И. Комарова, А. Л. Гребенева.—М.: Медицина, 1996.—Т.3.—С. 81— 112.
- Губергриц Н. Б., Христин Т. Н. Клиническая панкреатология.— Донецк: ООО «Лебедь», 2000.—416 с.
- Ивашкин В. Т. Горизонты клинической гастроэнтерологии // Росс. журн. гастроэнтерол., гепатол. и колопроктол.— 1993.— № 1.— С. 6—12.
- Ивашкин В. Т. Лечение хронического панкреатита // Росс. журн. гастроэнтерол., гепатол. и колопроктол.— 1996.— № 4.— С. 10—18.
- Калинин А. В. Хронический панкреатит: этиология, классификация, клиника, диагностика, лечение и профилактика: Метод, рекоменд.— М., 1999.—45 с.
- Кокуева О. В. Лечение хронического панкреатита // Клин.мед.— 1999.— № 8.— С. 41-46.
- Кокуева О. В., Усова О. А., Новоселя Н. В. Диагностика заболеваний поджелудочной железы: прошлое, настоящее и будущее // Клин, мед.— 2001.— № 5.— С. 56—58.
- Комаров Ф. И., Ивашкин В. Т. Отечественная гастроэнтерология: прошлое, настоящее, будущее // Росс. журн. гастроэнтерол., гепатол. и колопроктол.— 1997.— № 6.-С. 6-10.
- Кончаловский М. П. Клиника внутренних болезней. Семиотика, диагноз, прогноз, профилактика, терапия.— М.: Медгиз, 1935.— 978 с.
- Коротько Г. Ф. Регуляция секреции поджелудочной железы // Росс. журн. гастроэнтерол., гепатол. и колопроктол.— 1999.— № 4.— С. 6—15.
- Коровина И. А. Экзокринная недостаточность поджелудочной железы: проблемы и решения.— М.: Анахарсис, 2001.— 48 с.
- Лопаткина Т. И. Хронический панкреатит // Новый мед. журн.—1997,—№ 2.— С.7—П.
- Маев И. В., Вьючнова Е. С, Дичева Д. Т., Овсянникова Е. В. Эффективность ингибитора протонной помпы омепразола (лосека МАПС) при хроническом панкреатите в стадии обострения // Росс. журн. гастроэнтерол., гепатол. и колопроктол.— 2001.— № 6.- С. 54-57.
- Маев И. В., Казюлин А. Н., Кучерявый Ю. А. и др. Некоторые вопросы эпидемиологии хронического панкреатита // Клинико-эпидемиологические и этно-экологические проблемы заболеваний органов пищеварения: Материалы Третьей Восточно-Сибирской гастроэнтерологической конференции / Под ред. проф. В. В. Цуканова — Красноярск, 2003.— С. 49—52.
- Минушкин О. Н. Хронический панкреатит // Кремлевская медицина.— 1998.— № 4,— С. 24—28.
- Минушкин О. Н. Хронический панкреатит: некоторые аспекты патогенеза, диагностики и лечения // Consilium medicum.— 2002.— № 1.— С. 23—26.
- Минько А. Б., Пручанский В. С, Корытова Л. И. Комплексная лучевая диагностиказаболеваний поджелудочной железы.— СПб: Гиппократ.— 2001.— 134 с.
- Симаненков В. И., Кнорринг Г. Ю. Возвращаясь к проблеме хронического панкреатита // Клин, мед.- 2001.- № 10.— С. 54—59.
- Старостин Б. Д. Комбинированная терапия хронического панкреатита (двойное слепое плацебо-контролируемое пилотное исследование) // Экспер. и клин, гастроэнтерол.— 2003.— № 3.— С. 58—65.
- Пальцев А. И. Хронический панкреатит.— Новосибирск, 2000.
- Тучина Л. М., Порошенко Г. Г. Распространенность заболеваний поджелудочной железы среди населения г. Москвы // Росс, гастроэнтерол. журн — 2001 — № 2 — С. 154.
- Уголев А. М., Радбиль О. С. Гормоны пищеварительной системы.— М.: Медицина, 1995.-284 с.
- Хазанов А. И., Джанашия Е. А., Некрасова Н. Н. Причины смерти и смертность при заболеваниях органов пищеварения в Российской Федерации и европейских странах // Росс. журн. гастроэнтерол., гепатол. и колопроктол.— 1996.— № 1.— С. 14—19.
- Хазанов А. И. Хронический панкреатит. Новое в этиологии патогенезе, диагностике. Современная классификация. // Росс. журн. гастроэнтерол., гепатол. и колопроктол.- 1997.-№ 1.-С. 56-62.
- Хазанов А. И., Васильев А. П., Спесивцев В. Н. и др. Хронический панкреатит, его течение и исходы // Росс. журн. гастроэнтерол., гепатол. и колопроктол.— 1999.— № 4.— С. 24—30.
- Хазанов А. И., Васильев А. П., Спесивцев В. Н. и др. Клинические проблемы хронического панкреатита // Хронический панкреатит: Матер, науч. конференции.—М.:ГВКГ им. Н. Н. Бурденко, 2000.-С. 3-14.
- Циммерман Я. С. Очерки клинической гастроэнтерологии.— Пермь: Изд-во Пермского ун-та,— 1992.— 336 с.
- Цуман Г. В., Римарчук Г. В., Щербина В. И. и др. Острый панкреатит у детей.— М., 2000.-41 с.
- Ахоп A. Endoscopic retrograde cholangiopancreatography in chronic pancreatitis: the Cambridge classification // Radiol. Clin. North. Am.— 1989. Vol. 27.— P. 39—50.
- Bearcroft P. W., Gimson A., Lomas D. J. Non-invasive cholangiopancreatography by breath-hold magnetic resonance imaging: Preliminary results // Clin. Radiol.— 1997.— Vol. 52 (5).— P. 345—350.
- Buckler M. W., Uhl W., Maltertheiner P. Pankreaserkrankungen (Pancreatic Disease).— Basel: Karger,— 1996.
- Buckler M. W., Maltertheiner P. Acute pancreatitis: Novel concepts in biology and thera py,— Berlin; Vienna: Blackwell Wissen-Schafts-Verlag, 1999.— 548 p.
- Chari S. Т., Singer M. V. The problem of classification and staging of chronic pancreatitis: proposal based on current knowledge and its natural history // Scand. J. Gastroenterol.— 1994.— Vol. 29.— P. 949—960.
- Copenhagen Pancreatitis Study Group. An intern report from a prospective epidemiological multicenter study // Scand. J. Gastroenterol.- 1981.- Vol. 16.— P. 305-312.
- Diseases of the gut and pancreas. J. J. Misiewicz, R. E. Pounder, C. W. Venables, eds. // Blackwell scientific publication.— 1994.—Vol. 1.
- Jaakkola M., Nordback J. Pancreatitis in Finland between 1970 and 1989 // Gut.— 1993.— Vol. 34.-P. 1255-1260.
- Jemal A., Thomas A., Murrey Т., Thun M. Cancer Statistics, 2002 // CA Cancer J. Clin.— 2002.-Vol. 52,-P. 23-47.
- KleeffJ., Friess H., Korc M., Btichler M. W. Chronic pancreatitis: pathogenesis and molecular aspects // Ann. Ital. Chir.- 2000.- Vol. 71(1).- P. 3-10.
- Lankish P. G., Loehr-Happe A., Otto J., Creutifeldt W. Natural course in chronic pancreatitis: pain, exocrine and endocrine pancreatic insufficiency and prognosis — of the disease // Digestion.— 1993.—Vol. 54.—P. 148-155.
- Lankisch P. G. Chronic pancreatitis // Bockus Gastroenterology.— 5m ed.— Philadelphia,1995,-Vol. 4.- P. 2930—2958.
- Lohr J. M. Медикаментозные и эндоскопические методы лечения хронического панкреатита // Креон: Сателлит, симпоз. «Экзокринная недостаточность поджелудочной железы. Оптимальный путь коррекции».— М., 1998.— С. 3—6.
- MalcynskiJ. Т., Iwanov I. С, Burchard К. W. Severe Pancreatitis: Determinants of mortality in a tertiary referral center // Arch. Surg.— 1996.— Vol. 131.— P. 242—246.
- Malfertheiner P., Bitchier M. W., Stanescu A. et al. Correlation of morphological lesions, functional changes, and clinical stages in chronic pancreatitis. In: Malfertheiner P., Ditsc-huneit H., eds. Diagnostic Procedures in Pancreatic Disease.—Berlin: Springer-Verlag, 1986.—P. 268—273.
- Neoptolemos J. P. Pancreatic cancer: molecular and clinical advanes.— Berlin: Black Well Wissenschafts — Verlag Gmbh.— 1996.— 346 p.
- Sarles H. The geographical distribution of chronic pancreatitis // Pancreatic and Pros pects.—London: Springer, 1991.—Chapter 16.—P. 177—184.
- Skyhoj Olsen T. The incidence and clinical relevance of chronic inflammation in the pancreas in autopsy material // Acta. Pathol. Microbiol. Scand.— 1978.—Vol. 86.— P. 361.
- Tytgat G. N. J., Bruno M. J. Chronic pancreatitis.— London: Times Mirror International Publishers Limited.- 1996.— 36 p.
- Worning H. Incidence and prevalence of Chronic pancreatitis.— In: Beger H. G., Buchler M., Ditschuneit H. (Hrsg.). Chronic pancreatitis.— Berlin: Springer-Verlag, 1990.
Автор материала: Маев И.В., Казюлин А.Н., Кучерявый Ю.А.
Источник