Поджелудочная железа это одно и тоже
Хотя данные органы являются отдельными составляющими пищеварительной системы, между ними существует тесная взаимосвязь. Зачастую патологические процессы в одном из органов приводят к появлению заболеваний у второго. Например, желчнокаменная болезнь нередко приводит к развитию панкреатита – воспаления тканей поджелудочной железы.
В связи с этим возникает необходимость выяснить, где находится желчный пузырь и поджелудочная железа, как они взаимодействуют и как можно предупредить возникновение серьезных патологий.
Расположение и функции желчного пузыря
Желчный пузырь размещен в переднем отделе правой продольной борозды печени. Он напоминает форму груши или конуса. Размер органа можно сравнить с небольшим куриным яйцом. С виду он напоминает овальный мешочек.
Анатомическое строение органа условно делится на дно (расширенный отдел), тело (средняя часть) и шейку (суженная часть) желчного пузыря. Также присутствуют печеночный и пузырный протоки, которые объединяются в общий желчный проток длиной 6-8 см. В пузырный проток впадает шейка, достигающая 3,5 см. При помощи гладкомышечного жома (сфинктера Люткенса) желчь и поджелудочный сок направляются в 12-перстную кишку.
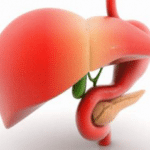 Желчь, выделяемая печеночными клетками, частично поступает в кишечник. Вторая часть накапливается в желчном пузыре. Она представляет собой зеленую тягучую жидкость. Поскольку в органе всасывается вода, концентрация желчи повышается в несколько раз. Она содержит в себе билирубин, холестерин, желчные пигменты и кислоты.
Желчь, выделяемая печеночными клетками, частично поступает в кишечник. Вторая часть накапливается в желчном пузыре. Она представляет собой зеленую тягучую жидкость. Поскольку в органе всасывается вода, концентрация желчи повышается в несколько раз. Она содержит в себе билирубин, холестерин, желчные пигменты и кислоты.
За 1 сутки в человеческом организме производится приблизительно 1500 мл желчи. Главная ее функция – участие в процессе пищеварения: желчь является катализатором, который активирует всевозможные ферменты, в частности липазу. Кроме того желчь выполняет такие задачи в организме:
- расщепляет жиры на более мелкие молекулы, увеличивающие площадь соприкосновения жиров с ферментами;
- усиливает двигательную работу кишечника, всасывание витамина К и жиров;
- оказывает бактерицидное действие и предотвращает процессы гниения.
Когда пища поступает в желудок и 12-перстную кишку, печень начинает выделять большее количество желчи.
Желчный пузырь играет роль дополнительного резервуара желчи. Он не может вмещать большой объем жидкости – всего 60 мл. Однако желчь, попадающая в этот орган, становится очень концентрированной. Данный показатель превышает в 10 раз концентрацию желчи, только что произведенной печенью.
Таким образом, пузырная порция, поступающая дополнительно в кишечник, составляет 1/3 часть суточного объема произведенной желчи.
Местонахождение и функции поджелудочной железы
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Поджелудочная железа представляет собой железистый орган, который выполняет эндокринную и экзокринную функцию.
Она располагается в брюшине за желудком в области эпигастрии недалеко от селезенки. Ее левая часть заходит в левое подреберье. Разделяет желудок и поджелудочную железу сальниковая сумка. Сзади орган прилегает к венам и аорте.
Поджелудочная железа состоит нескольких частей – головки, тела и хвоста. Экзокринную часть органа представляют выводные протоки, открывающиеся в просвет 12-перстной кишки. Именно туда попадает панкреатический сок, необходимый для пищеварительного процесса. Эндокринная часть состоит из панкреатических островков, так называемых островков Лангерганса, большое количество которых находится в хвосте поджелудочной.
Поджелудочная железа выполняет много жизненно важных функций, разделяющихся условно на внешние (эндокринные) и внутренние (экзокринные).
Внутрисекреторная функция – контроль уровня сахара и метаболизма. Почти 3 миллиона островков Лангерганса присутствует в данном органе. Они содержат четыре типа клеток, принимающих участие в контроле концентрации глюкозы в кровотоке. Каждый тип отвечает за производство определенного гормона:
- Альфа-клетки секретируют глюкагон, который увеличивает содержание сахара.
- Бета-клетки производят инсулин, снижающий концентрацию глюкозы.
- Дельта-клетки продуцируют соматостатин, регулирующий работу альфа- и бета-клеток.
- РР-клетки вырабатывают панкреатический полипептид (ППП), подавляющий секрецию органа и стимулирующий выделение желудочного сока.
Внешнесекреторная функция – процесс пищеварения. Поджелудочная железа является источником специальных ферментов, помогающих расщеплять углеводы (зачастую крахмал), белки и липиды (жиры).
Орган производит ферменты в неактивной форме, которые называются проэнзимами, или проферментами. Когда они попадают в 12-перстную кишку, их активизирует энтеропептидаза, образуя амилазу (для расщепления углеводов), протеазу (для белков) и липазу (для жиров).
Все эти ферменты входят в состав панкреатического сока, участвующего в процессе переваривания еды.
Заболевания желчного пузыря
Часто диагностируемыми патологиями желчного пузыря являются желчнокаменная болезнь, холецистит, а также полипы и дискинезии органа.
При желчнокаменной болезни образуются конкременты (камни) в протоках и самом желчном пузыре. В нынешнее время более 10% населения промышленно развитых стран страдает этим заболеванием.
| Факторы риска | Возраст, пол (более подвержены женщины), избыточный вес, стенозы и кисты гепатикохоледоха, цирроз печени, гепатит, парапапиллярные дивертикулы 12-перстной кишки, гемолитическая анемия, злоупотребление белковой диетой. |
| Симптомы | Болезнь длительное время (5-10 лет) протекает бессимптомно. Главные признаки – желтуха, желчная колика, боли режущего характера, приступы стенокардии. |
| Лечение | Диета №5, ударно-волновая литотрипсия, холецистэктомия (удаление органа), прием препаратов желчных кислот. |
Холецистит чаще всего является последствием желчнокаменной болезни, при которой вырабатывается патологическая микрофлора и нарушается отток желчи. Вследствие чего происходит воспаление желчного пузыря.
Недуг может протекать в хронической и острой форме. Острый холецистит делится на несколько видов:
- катаральный (вызывающий сильные боли в эпигастрии и подреберье);
- флегмозный (боли наблюдаются даже при смене положения, дыхании и кашле, человек страдает от тахикардии и фебрильной температуры);
- гангренозный (значительное снижение иммунитета, более выраженная клиническая картина).
| Причины | Образование камней, которые вызывают застой желчи и появление вредоносных бактерий. |
| Симптомы | Острый холецистит: резкие боли, которые отдают в область подреберья, эпигастрии, поясницы, надплечья, правой лопатки и шеи, приступы тошноты и рвоты, гипертермия, тахикардия, вздутие живота, правая часть брюшины при пальпации несколько напряжена. Хронический холецистит: тошнота, тупая боль в правом подреберье, печеночная колика, выраженность болевого синдрома ранним утром и ночью, желтуха. |
| Лечение | Прием антибиотиков, специальное питание, спазмолитики, дуоденальное зондирование, холецистэктомия. |
Стоит отметить, что в 99% случаев удаление желчного пузыря устраняет любые проблемы. Проведенные манипуляции существенно не оказывают влияние на пищеварение и жизнедеятельность человека в целом.
Патологии поджелудочной железы
 Наиболее распространенными болезнями поджелудочной железы являются панкреатит и сахарный диабет, менее часто диагностируются псевдокисты, злокачественные новообразования и муковисцидоз.
Наиболее распространенными болезнями поджелудочной железы являются панкреатит и сахарный диабет, менее часто диагностируются псевдокисты, злокачественные новообразования и муковисцидоз.
Панкреатит – это комплекс синдромов, при котором происходит воспаление поджелудочной железы.
Это связано с активизацией ферментов в самой железе. Как результат, они не оказываются в 12-перстной кишке и начинают переваривать саму железу. Различают несколько типов панкреатита:
- гнойный (флегмозное воспаление, формирование макро- и микроабсцессов);
- билиарный (воспаление поджелудочной при поражении печени и ЖВП);
- геморрагический (разрушение паренхимы и сосудистой структуры);
- острый алкогольный (возникает при однократном или постоянном приеме алкоголя).
| Причины | Длительная алкогольная зависимость, курение, регулярное переедание, злоупотребление белковой диетой, желчнокаменная болезнь, прием некоторых медикаментов, дискинезия желчных протоков, холецистит, прободная язва ДПК, гепатит В и С, глистные инвазии, цитомегаловирус. |
| Симптомы | Острый панкреатит: сильные боли в эпигастрии (часто опоясывающие), приступы рвоты, слабость, гипертермия, желтушность кожи, метеоризм, запор или диарея (в каловых массах наблюдается слизь и непереваренные частицы пищи). Хронический панкреатит: слабая выраженность основных симптомов, постоянная слабость, головокружения и тошнота. |
| Лечение | Ферментативные средства, энтеросорбенты, пробиотики, спазмолитики, болеутоляющие и противодиарейные препараты, витаминно-минеральные комплексы. При проявлении острого панкреатита на 2 суток назначается лечебное голодание, затем – диета №5. |
Сахарный диабет – заболевание, признанное эпидемией 21 века. Характеризуется частичной (ІІ тип) либо полной (І тип) остановкой выработки инсулина. Вследствие этого происходит увеличение уровня глюкозы в крови.
| Факторы риска | Генетическая предрасположенность, избыточный вес, патологическая беременность, дисфункция поджелудочной железы, вирусные инфекции. |
| Симптомы | Полиурия, постоянная жажда, покалывание и онемение конечностей, снижение остроты зрения, слабость, раздражительность, головокружения, боли в голове, нарушение работы репродуктивной системы (расстройство менструального цикла и проблемы с потенцией). |
| Лечение | Инсулинотерапия, гипогликемические препараты, занятия спортом. |
Профилактика заболеваний органов ЖКТ
 Существует большое количество факторов оказывающих влияние на работу желчного пузыря и поджелудочной.
Существует большое количество факторов оказывающих влияние на работу желчного пузыря и поджелудочной.
Поскольку работа желчного пузыря и поджелудочной железы тесно связана, нужно знать, как уберечь данные органы от воздействия внешних негативных факторов.
Все причины нарушений в функционировании этих органов имеют различное происхождение, и для их устранения следует придерживаться определенных правил и рекомендаций.
Профилактические меры включают следующие популярные рекомендации:
- Ограничение в рационе жирных, соленых, копченых, маринованных и углеводсодержащих продуктов. Приготовление пищи должно осуществляться на пару, в запеченном либо вареном виде.
- Контроль массы тела и активный образ жизни. Каждый человек ежедневно должен ходить пешком как минимум 30-40 минут. При этом работа и отдых должны чередоваться.
- Избегание сильных эмоциональных потрясений. Как известно, стресс является предвестником различных заболеваний человека, в частности органов ЖКТ.
- Подготовиться проходить через определенное время диагностические методы исследования, которые помогут своевременно определить патологические изменения поджелудочной железы либо желчного пузыря.
Особое значение уделяется диетическому питанию. За основу берется диета № 5 по Певзнеру.
Чтобы предупредить дальнейшее развитие панкреатита или холецистита, необходимо ввести в рацион щадящие продукты. В данном случае овощи лучше принимать в отварном или перетертом виде.
Приемы еды поделены на 5-6 раз, причем порции должны быть маленькими. Разрешается кушать пищу средней температуры, не слишком горячую или холодную. В рацион диеты 5 при панкреатите можно ввести такие продукты:
- нежирные сорта мяса и рыбы;
- обезжиренное молоко и его производные;
- сухофрукты, ягоды, яблоки и бананы;
- любые крупы и овощные супы;
- немного растительного масла;
- картофель, помидоры, огурцы, свекла;
- вчерашний хлеб, печенье «Мария»;
- зеленый чай, шиповниковый отвар, кисель, узвар.
Следует отметить, что заболевания органов ЖКТ в последнее время диагностируются все чаще и чаще по причине малоактивного образа жизни, неправильного питания и наличия избыточного веса у множества людей.
Дисфункция поджелудочной железы и желчного пузыря должна лечиться при помощи медикаментозных средств и оперативного вмешательства. Никакие народные снадобья не обеспечат излечение от заболевания.
Анатомические особенности печени, желчного пузыря и поджелудочной железы рассмотрены в видео в этой статье.
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Последние обсуждения:
Источник
Люди иногда путают органы, соседствующие друг с другом в брюшной полости. Особенно, если они никак не ощущаются, будучи полностью здоровыми. Потому некоторые считают, что селезенка и поджелудочная железа – это одно и то же. Да, эти два органа расположены рядом, но выполняют совершенно разные функции, принадлежат к разным системам организма. Рассмотрим, чем же отличаются поджелудочная железа и селезенка, каким проблемам подвержены, как сохранить здоровье этих органов.
В чем различие между органами
Разобраться в том, поджелудочная железа и селезенка – это одно и то же или нет, легко, лишь взглянув на изображение органов. Селезенка по форме напоминает кофейное зерно или человеческую почку, принадлежит к иммунной системе, а поджелудочная более вытянутая и относится к пищеварительной и эндокринной системам.
Селезенка выполняет вспомогательную функцию, а поджелудочная – секреторную, задействована в пищеварении и обменных процессах.
Расположение и анатомия
Поджелудочная железа – жизненно важный орган. Расположен позади желудка, примыкает к двенадцатиперстной кишке, соприкасается с селезенкой в левой верхней стороне живота. Поджелудочная отличается от селезенки по форме, строению, цвету.
- Селезенка делится на две поверхности: полюс, обращенный назад вверх, и передний конец, «смотрящий» вперед вниз.
- В поджелудочной различают тело, хвост и головку. В некоторых источниках еще выделяют шейку. Задняя часть тела примыкает к позвоночнику, почечным венам, брюшной аорте. Отделена от передней части острым краем. По нему проходит артерия, которая называется селезеночной. Она доходит до хвоста поджелудочной железы, где расходится на ветви, направленные к селезенке.
Анатомия органов пищеварения
Строение поджелудочной сложнее строения лимфоидного органа:
- Поджелудочная железа состоит из долек, соединенных тяжами. В них располагаются сосуды, протоки, нервы, пластинчатые тела, нервные ганглии.
- В дольках есть округлые образования (ацинусы). Они содержат отдел секреции, выделяющий пищеварительные ферменты, и вставочные протоки.
- Между ацинусами лежат островки Лангерганса. Они вырабатывают гормоны инсулин, панкреатический полипептид, глюкагон.
Селезенка «привязана» к другим внутренним органам листками брюшины:
- Снаружи орган покрыт плотной оболочкой-капсулой из соединительной ткани. От нее внутрь проходят «балки» – трабекулы. Через них сохраненная в органе кровь выбрасывается в кровоток.
- Внутри находится пульпа двух видов. Красная участвует в кроветворении. Белая накапливает лимфоциты.
- Между пульпами различают маргинальную зону, несущую антибактериальную функцию.
Функционал
Задачи поджелудочной железы хорошо изучены и состоят в следующем:
- Выработка пищеварительных ферментов.
- Производство гормонов, влияющих на усвоение сахара из крови.
А вот селезенка долго время оставалась загадочным органом. С недавних пор считается, что она выделяет гормоны, которые регулируют работу костного мозга и выполняет другие функции, частично упомянутые выше:
- «Накопление» некоторого количества крови, которая выбрасывается в кровяное русло в случае значительной кровопотери.
- Производство белых кровяных телец, антител, обогащение ими крови.
- Поглощение разрушенных клеток, тромбоцитов, очищение крови от чужеродных частиц.
- Запуск механизма образования эритроцитов, который происходит на стадии эмбрионального развития человека.
При хорошем функционировании селезенки человек меньше подвержен простудным заболеваниям. Ее состояние связано со здоровьем следующих органов:
- сердце;
- легкие;
- урогенитальный тракт;
- почки;
- желудочно-кишечная система;
- мочевой пузырь;
- поджелудочная.
Селезенка – самая крупная часть иммунной системы человека, которую также называют лимфатической. Она отвечает за транспортировку межтканевой жидкости организма (лимфы):
- Отфильтровывает вредные вещества.
- Вырабатывает лимфоциты – клетки для борьбы с инфекционными заболеваниями.
Лимфа «путешествует» из межтканевых пространств в протоки, попадает в лимфоузлы, очищается, обогащается лимфоцитами и железом, поступает обратно в кровоток.
Застой межтканевой жидкости вызывает опухоли, отек тканей, что сказывается на общем состоянии человека. Скорость движения лимфатической жидкости зависит от работы мышечной и сердечно-сосудистой систем. Движение диафрагмы, отрицательное давление при выдохе воздействуют на лимфососуды кишечника, фактически выдавливая лимфу, ускоряя ее движение по протокам.
Сокращение и расслабление мышц во время физических упражнений «разгоняют» лимфу и заставляют ее двигаться. Благодаря этому улучшается обмен веществ, нормализуется состояние опухших тканей, суставов.
Причины проблем и их последствия
Такие отеки тканей (лимфедемы) случаются, если лимфатическая система работает плохо, например, при нарушениях тока лимфы и кровообращения, которые обеспечиваются одним и тем же механизмом. В нем задействованы сердце, легкие, диафрагма, поэтому часто лимфедема – это следствие венозного застоя, спровоцированного нарушениями сердечно-сосудистой деятельности.
Застой лимфы негативно сказывается на печени, почках или кишечнике, поджелудочной железе, которая пронизана лимфатическими сосудами и имеет общие лимфоузлы с селезенкой.
О наличии воспалительного процесса сигнализирует не только увеличение поджелудочной железы, но и лимфатических узлов, в которых идет выработка клеток для борьбы с заболеванием. Если иммунная система плохо справляется с функциями, повышается уязвимость организма, риск инфекций, воспалительных процессов, отеков.
Патологически увеличенная селезенка (явление называется спленомегалией) указывает на:
- воспалительный процесс в организме;
- неправильную работу других систем;
- очень редко – проблемы в самой селезенке.
Например, хронические гастриты, заболевания крови, тромбоз, злокачественные опухоли сказываются на размерах лимфоидного органа.
В некоторых случаях селезенку удаляют, поскольку она не является жизненно важным органом. Речь идет о:
- серьезных повреждениях, например, разрывах;
- закупорке кровеносных сосудов;
- печеночном циррозе, анемиях, некоторых наследственных заболеваниях;
- раке крови;
- наличии в органе абсцессов, злокачественных опухолей.
Ответ на вопрос, можно ли прожить без селезенки, положительный, однако человек, у которого этот орган удален, чаще болеет простудными заболеваниями.
Органы пищеварения взаимосвязаны между собой, проблемы одного может негативно сказаться на другом. Чтобы сохранить здоровье правильно питайтесь, занимайтесь спортом и регулярно проходите диагностику.
Проблемы с поджелудочной железой возникают в большинстве случаев из-за нездорового питания и употребления алкоголя. Иногда поджелудочная воспаляется как реакция на заболевания других рядом расположенных органов.
Симптомы заболеваний
Увеличение органа – не единственный признак, который указывает на проблему. Существуют другие симптомы:
- Болезненность при прикосновении к месту проекции органа свидетельствует о воспалительном процессе, инфекционном заболевании.
- «Окаменелость» тканей – признак хронической патологии.
- При некоторых заболеваниях, например, селезеночном инфаркте, человека тошнит, рвет.
- Жар, озноб, тупая боль в боку под ребрами указывают на абсцесс.
Патологии селезенки часто путают с болезнями поджелудочной. При развивающихся заболеваниях в обоих случаях человек замечает:
- слабость мышц;
- бессилие;
- усталость.
Меняется и притупляется ощущение вкуса, падает аппетит.
Как сохранить здоровье органов
Чтобы «разогнать» лимфоток, делают массаж. Причиной застойных процессов в лимфатической системе становятся холодная пища, сырость. Человек должен:
- Одеваться теплее, предохраняя тело от холода, сырой погоды.
- Тщательно пережевывать еду.
- Есть продукты, которые благотворно влияют на лимфатическую систему. Диета для селезенки включает геркулес, абрикосы, яблоки, сельдерей. Хороши базилик, куркума, кардамон, имбирь, хрен, льняное семя, морская капуста.
- Регулярно упражняться, делать дыхательную гимнастику.
- Пить травяные чаи из шалфея, крапивы, сок белокочанной капусты.
От состояния селезенки зависит здоровье жизненно важных органов, качество жизни человека. Следует вести здоровый образ жизни, делать зарядку, оздоровляющие процедуры. Здоровье поджелудочной железы легко сохранить, не злоупотребляя алкоголем и отдавая предпочтение здоровому питанию.
Источник



