Поджелудочная железа как эндокринный орган
Большинство людей думает, что поджелудочная железа вырабатывает в основном только пищеварительные ферменты и, возможно, некоторые слышали об инсулине. Но о том, что это настоящая «фабрика» гормонов, знают немногие.
Анатомия поджелудочной железы
 Коснемся немного анатомии. Итак, поджелудочная железа – это непарный орган, расположенный на уровне 1-3 поясничных позвонков. В строении ее выделяют следующие части: головку, тело и хвост. Головка расположена ниже желудка, и как бы обхватывается двенадцатиперстной кишкой, тело расположено параллельно желудку и хвост доходит до селезенки. Масса поджелудочной железы примерно 70г. Она обладает экзокринной функцией, т.е. вырабатывает пищеварительные ферменты в панкреатических дольках (ацинусах) и выделяет их непосредственно через протоки в двенадцатиперстную кишку, и эндокринной функцией, т.е. вырабатывает гормоны, которые выбрасываются сразу в нижнюю полую вену и очень быстро разносятся по организму.
Коснемся немного анатомии. Итак, поджелудочная железа – это непарный орган, расположенный на уровне 1-3 поясничных позвонков. В строении ее выделяют следующие части: головку, тело и хвост. Головка расположена ниже желудка, и как бы обхватывается двенадцатиперстной кишкой, тело расположено параллельно желудку и хвост доходит до селезенки. Масса поджелудочной железы примерно 70г. Она обладает экзокринной функцией, т.е. вырабатывает пищеварительные ферменты в панкреатических дольках (ацинусах) и выделяет их непосредственно через протоки в двенадцатиперстную кишку, и эндокринной функцией, т.е. вырабатывает гормоны, которые выбрасываются сразу в нижнюю полую вену и очень быстро разносятся по организму.
Впервые эндокринную функцию поджелудочной железы обнаружил П. Лангерганс в 1869г, он описал скопления клеток, которые отличались от основной массы по окраске. Впоследствии эти клетки были названы в его честь как островки Лангерганса.
Панкреатические островки представляют собой скопления различных по функциям клеток, разбросанных неравномерно по всей железе, наибольшая концентрация наблюдается в хвостовой части. Они составляют всего 1,5-2% от общего объема железы, в островках выделяют А-, В-, D-, РР- клетки.
Особенности расположения и строения поджелудочной железы
Основные гормоны поджелудочной железы
Основной гормон – это, конечно инсулин. Инсулин – белковый гормон, который синтезируется в В-клетках островков Лангерганса. На долю этих клеток приходится примерно 75% от общего числа клеток в островке. Инсулин—это единственный гормон, который снижает уровень глюкозы в крови! Он переводит глюкозу (сахар) из крови непосредственно в клетки и ткани.

Кроме этого, он участвует во всех обменах веществ, стимулирует образование мышечной и жировой ткани, создание энергетических запасов в печени. Вообще обмен глюкозы очень сложен, и он в основном направлен на обеспечение работы нашего головного мозга, так как именно он всасывает глюкозу напрямую из кровеносных сосудов, и очень важно, чтобы ее уровень был всегда в норме. Если просто, то инсулин – это ключ, который открывает двери для сахара из крови в клетки. Поэтому, людям, у которых есть проблемы с поджелудочной железой не важно по какой причине, периодически контролировать сахар в крови.
Глюкагон- гормон, который вырабатывается А-клетками и составляет около 20% от общей массы всех клеток островка. В отличии от инсулина, этот гормон обладает противоположными свойствами. Глюкагон повышает уровень сахара в крови, стимулирует распад белков и жиров и способствует их превращению в глюкозу.
Глюкагон и инсулин – основные регуляторы уровня сахара в крови.
Соматостатин вырабатывают D– клетки, они составляют 3-5% от островковых клеток, это гормон, обладающий универсальным подавляющим свойством, т.е. способен снижать выработку практически любого гормона, а также снижает выработку пищеварительных ферментов поджелудочной железой и даже моторику кишечника.
Панкреатический полипептид вырабатывается РР-клетками, они составляют менее 2% от всего объема островковых клеток, этот гормон ещё недостаточно изучен, известно только, что он снижает выделение желчи печенью, как бы накапливая ее.
Амилин – относительно недавно выявленный гормон, но имеющий огромное значение для больных сахарным диабетом 2 типа, так как путем исследования было выявлено, что амилин снижает выработку инсулина, тем самым способствуя увеличения сахара в крови. В настоящее время проходят испытания лекарственные препараты, которые блокируют выработку амилина, возможно, за ними будущее в лечении сахарного диабета.
Кроме перечисленных основных гормонов известно ещё около 10 гормоноподобных веществ, изучение которых ещё продолжается.
Роль поджелудочной железы в развитии сахарного диабета
Сахарный диабет – это группа заболеваний, для которых характерно повышение глюкозы (сахара) в крови, вследствие абсолютной и/или относительной недостаточности инсулина.
Кстати, инсулин впервые был использован 1 января 1922 для лечения 14 летнего мальчика Леонардо Томпсона , страдающего сахарным диабетом, к сожалению, результата тогда не было.
В классификации выделяют четыре типа сахарного диабета, поговорим об основных – первом и втором.
Сахарный диабет 1 типа – это заболевание, возникающее в результате абсолютной недостаточности инсулина, т.е. в результате каких-то причин, в поджелудочной железе разрушены В-клетки или полностью все островки Ларгенганса и, соответственно, инсулина нет. Это заболевание характерно для детей и для взрослых до 30 лет.
Причин разрушения панкреатических островков много, основная – это разрушение вследствие аутоиммунных процессов, т.е. в результате иммунного сбоя организм выделяет активные клетки, которые атакуют островки и со временем их полностью разрушают. Соответственно, и лечение здесь только одно – введение путем инъекций инсулина, так как своего в организме уже нет.
Сахарный диабет 2 типа – это заболевание людей после 40 лет, здесь работает другой механизм, поджелудочная железа вырабатывает достаточно инсулина, часто даже больше чем нужно! Но вследствие различных причин клетки «не видят» инсулин, он не может выполнять свою функцию. Основная причина – это избыточная масса тела или ожирение, именно избыток жирных кислот (жиров) приводит к «слепым» клеткам. Со временем ресурсы поджелудочной железы истощаются и инсулина становится все меньше, а если присоединяются ещё заболевания, такие как острый панкреатит или хронический, то процесс этот идет намного быстрей. Лечение сахарного диабета может быть различным, зависит от состояния конкретного больного. Главное, не затягивать поход к врачу, так как длительно существующий без лечения сахарный диабет может приводить к очень серьезным последствиям, таким как инфаркт и инсульт.
Сахарный диабет 1 и 2 типа – основные принципы
В заключение хочется отметить важность профилактики, ранней диагностики и лечения заболеваний поджелудочной железы, так как без ее слаженной работы как в качестве пищеварительной, так и в качестве эндокринной «фабрики», невозможно быть полностью здоровым, а, следовательно, полностью счастливым человеком.
Видео об инсулине
- Автор: Олеся
- Распечатать
Меня зовут Олеся. Некоторое время назад я получила уникальную для себя возможность быть услышанной широкой аудиторией, которая не ограничена рамками конференции или семинара.
Оцените статью:
(0 голосов, среднее: 0 из 5)
Источник
Поджелудочная
железа
включает
2 части: 1) экзокринную и 2) эндокринную.
В
экзокринной части вырабатывается
панкреатический сок, содержащий ферменты
— трипсин, липазу, амилазу и др., который
поступает в двенадцатиперстную кишку
В
эндокринной части вырабатываются
гормоны: инсулин, глюкагон, соматостатин,
ВИП, панкреатический полипептид.
Развитие.
Поджелудочная железа развивается на
3-4-й неделе эмбриогенеза из 2 зачатков:
1) эпителий — из дорсального и
вентральных выпячиваний энтодермальной
кишки, врастающих в брыжейку: 2)
соединительнотканная строма, кровеносные
сосуды и капсула — из мезенхимы. На 3-м
месяце эмбриогенеза происходит
дифференцировка зачатка на экзокринную
и эндокринную части.
Общий
план строения.
Поджелудочная железа покрыта тонкой
соединительнотканной капсулой,
срастающейся с брюшиной. От капсулы
отходят соединительнотканные тяжи,
разделяющие железу на дольки. В тяжах
находятся междольковые выводные протоки,
кровеносные сосуды, нервы, интрамуральные
нервные ганглии, пластинчатые тельца.
Доля экзокринной части железы составляет
97 %, эндокринной — 3 %.
Экзокринная
часть поджелудочной железы. Эта
часть поджелудочной железы представлена
панкреатическими ацинусами, межацинозными,
внутридольковыми и междольковыми
выводными протоками, впадающими в общий
выводной проток, который открывается
в двенадцатиперстную кишку.
Структурно-функциональной
единицей
экзокринной части является
панкреатический ацинус.
Он
состоит из концевого отдела и вставочного
протока. Ацинус имеет форму мешочка.
Ацинусы отделяются друг от друга тонкими
прослойками рыхлой соединительной
ткани, богатой ретикулярными волокнами.
В прослойках проходят капилляры, нервные
волокна и находятся интрамуральные
ганглии.
Железистые
клетки ацинуса расположены на базальной
мембране (ациноциты).
В
центре ацинусов располагаются клетки
вставочных протоков.
Ациноциты
имеют форму пирамид, широким концом
лежат на базальной мембране, а узким
апикальным концом обращены в просвет
ацинуса. Цитолемма базального конца
образует складки, на апикальной
поверхности имеются микроворсинки
Функция
ациноцитов заключается в синтезе белков
пищеварительных ферментов (трипсина,
липазы, амилазы и др.)
Вставочный
проток
ацинуса
может
внедряться в центр его концевого отдела
в таком случае в центре ацинуса видны
центроацинозные клеткц. На их поверхности
имеются единичные микроворсинки.
Секрет
ациноцитов поступает во вставочный
проток, оттуда в межацинозный проток.
Межацинозные
протоки
выстланы
кубическим эпителием. Межацинозные
протоки впадают во внутридольковые
протоки,
выстланные
кубическимиэпителиоцитами.
Внутридольковые протоки впадают в
междольковые,
лежащие
в прослойке междольковой соединительной
ткани и несущие секрет в общий проток
поджелудочной железы.
Междольковые
протоки и общий проток железы выстланы
призматическим эпителием, среди клеток
которого имеются бокаловидные
эндокриноциты, и эндокриноциты,
вырабатывающие панкреазимин и
холецистокинин. Под эпителием находится
собственная пластинка слизистой оболочки
протоков.
Эндокринная
часть поджелудочной железы. Эта
часть поджелудочной железы состоит из
панкреатических островков.
В
состав островков входят клетки,
называемые инсулоцитами.
В
зависимости от строения и содержания
гранул различают 5 типов инсулоцитов:
1) В-клетки (базофильные); 2) А-клетки
(ацидофильные); 3) D-клетки
(дендритные); 4) D1-клетки
(аргирофильные): 5) РР-клетки.
В-клетки
расположены в центре островков. Функция
В-клеток — выделение инсулина. Инсулин
стимулирует усвоение клетками простых
сахаров, которые под его влиянием
синтезируются в гликоген и депонируются
в цитоплазме клеток. При избытке инсулина
в организме снижается уровень сахара
в крови.
А-клетки
располагаются преимущественно по
периферии островков. В гранулах
содержится глюкагон, под влиянием
которого гликоген клеток расщепляется
на простые сахара, поступающие в
кровь. Это приводит к повышению сахара
в крови (гипергликемия).
D-клетки
имеют неправильную форму (грушевидную,
звездчатую), располагаются по периферии
островков. Гранулы D-клеток
содержат соматостатин, под влиянием
которого задерживается выделение
инсулина В-клетками и глюкагона
А-клетками, а также ингибируется синтез
ферментов в ацинозных клетках поджелудочной
железы.
Д1-клетки
в гранулах имеется светлый ободок. В
гранулах содержится ВИП, снижающий
артериальное давление и стимулирующий
секрецию ферментов и гормонов
поджелудочной железой.
РР-клетки
располагаются по периферии
островков.Функция РР-клеток — секреция
панкреатического полипептида. который
стимулирует выделение желудочного и
панкреатического соков.
Промежуточные
клетки
(ацинозно-инсулярные клетки) характеризуются
содержанием в их цитоплазме зимогенных
гранул, присущих ациноцитам, и гранул
типа А, В и D.
находящихся
в инсулоцитах. Промежуточные клетки
располагаются около островков между
ацинусами. В зависимости от характера
инсулярных гранул промежуточные клетки
подразделяются на клетки 3 типов: А,
В и D.
Инсулярные
и зимогенные гранулы промежуточных
клеток могут поступать в выводные
протоки экзокринной части поджелудочной
железы и в кровеносное русло. С током
крови трипсиноподобные ферменты
зимогенных гранул транспортируются
к В-клеткам островков и способствуют
освобождению инсулина из проинсулина.
Соседние файлы в папке ответы по гистологии
- #
- #
- #
- #
- #
Источник
Этот
орган расположен под желудком. У
поджелудочной железы есть эндокринная
функция, но она также является экзокринной
железой (железой внешней секреции, с
выводным протоком). Как эндокринная
железа она производит инсулин и
соматостатин, глюкагон — три гормона,
которые контролируют количество сахара
в крови. Эти гормоны производятся
участками железы, называемым островками
Лангерганса. Поджелудочная железа также
выделяет пищеварительные соки в
двенадцатиперстную кишку (тонкую кишку).
Эти соки, которые смешиваются с желчью,
являются смесью ферментов, которые
переваривают пищу. 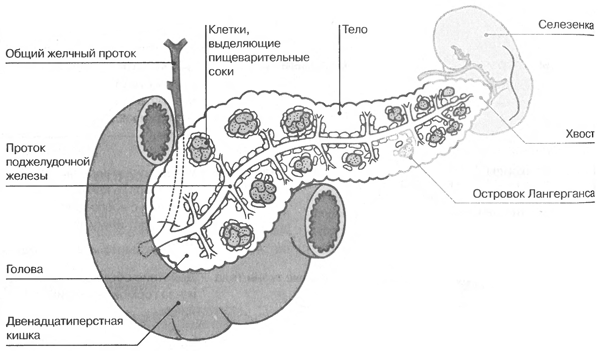
43. Половые железы, внутрисекреторная функция. Физиологическая роль эндокринной части половых желез в организме.
Половые гормоны вырабатываются
половыми железами, которые относятся
к числу смешанных, так как часть их
клеток выполняет внешнесекреторную
функцию, другая часть- внутрисекреторную.
Половые гормоны в течение всей жизни
оказывают мощное влияние на формирование
тела, обмен веществ и половое поведение.
Мужские половые
гормоны(андрогены) вырабатываются
особыми клетками семенников. Они выделены
из экстрактов семенников, а также из
мочи мужчин.
Истинным мужским половым
гормоном является тестостерон и его
производное- андростерон. Они обусловливают
развитие полового аппарата и рост
половых органов, развитие вторичных
половых признаков: огрубление голоса,
изменение телосложения — шире становится
плечи, увеличиваются мышцы, усиливается
рост волос на теле и лице. Совместно с
гормонами гипофиза тестостерон активирует
сперматогенез (созревание сперматозоидов).
Женские половые гормоны-эстрогены
вырабатываются в яичниках. Они оказывают
влияние на развитие половых органов,
выработку яйцеклеток, обусловливают
подготовку яйцеклеток к оплодотворению,
матки- к беременности, молочных желез-
к кормлению ребенка.
Истинным женским половым
гормоном считают эстрадиол. К женским
половым гормонам относится и
прогестерон-гормон беременности(гормон
желтого тела).
Патология половых желез.
При гиперфункции семенников в раннем
возрасте отмечается преждевременное
половое созревание, быстрый рост тела
и развитие вторичных половых признаков.
Поражение семенников или их
удаление(кастрация) в раннем возрасте
вызывает прекращение роста и развития
половых органов; вторичные половые
признаки не развиваются, увеличивается
период роста костей в длину, отсутствует
половое влечение, не растут волосы на
лице, голос сохраняется высоким в течении
жизни.
Гиперфункция яичников
вызывает ранее половое созревание с
выраженными вторичными признаками и
менструацией. Описаны случаи раннего
полового созревания девочек в 4-5 лет.
44. Внутренняя среда организма, компоненты и её значение для жизнедеятельности человека. Кровь. Состав крови. Возрастные особенности строения и функционирования сердечно-сосудистой системы человека.
Внутренней
средой организма
называют совокупность биологических
жидкостей (кровь, лимфа, тканевая
жидкость), омывающих клетки и структуры
тканей и принимающих участие в процессах
обмена веществ. Предложил понятие
«внутренняя среда» в 19 веке Клод
Бернар, подчеркивая тем самым, что в
отличие от изменчивой внешней среды, в
которой существует живой организм,
постоянство жизненных процессов клеток
требует соответствующего постоянства
их окружения, т.е. внутренней среды.
Кровь—
это жидкая ткань, состоящая из плазмы
и взвешенных в ней кровяных клеток.
Кровь заключена в систему сосудов и
находится в состоянии непрерывного
движения.
Возрастные
особенности сердечно — сосудистой
системы.
В
процессе развития ребенка в его
сердечно-сосудистой системе происходят
существенные морфологические и
функциональные изменения. Формирование
сердца у эмбриона начинается со второй
недели эмбриогенеза и четырехкамерное
сердце образуется уже к концу третьей
недели. Кровообращение плода имеет свои
особенности, связанные прежде всего с
тем, что до рождения кислород поступает
в организм через плаценту и так называемую
пупочную вену.
Пупочная
вена разветвляется на два сосуда, один
питает печень, другой соединяется с
нижней полой веной. В результате в нижней
полой вене происходит смешивание крови,
богатой кислородом (из пупочной вены)
и крови, оттекающей от органов и тканей
плода. Таким образом, в правое предсердие
попадает смешанная кровь. Как и после
рождения, систола предсердий сердца
плода направляет кровь в желудочки,
оттуда из левого желудочка она поступает
в аорту, из правого — в легочную артерию.
Однако предсердия плода не обособлены,
а соединяются с помощью овального
отверстия, поэтому левый желудочек
направляет в аорту кровь частично и из
правого предсердия. По легочной артерии
в легкие попадает весьма незначительное
количество крови, так как легкие у плода
не функционируют. Большая же часть
крови, выбрасываемой из правого желудочка
в легочной ствол, по временно
функционирующему сосуду — боталлову
протоку — попадает в аорту.
Важнейшую
роль в кровоснабжении плода выполняют
пупочные артерии, отходящие от подвздошных
артерий. Через пупочное отверстие они
выходят из организма плода и разветвляясь,
образуют в плаценте густую сеть
капилляров, от которой берет начало
пупочная вена. Кровеносная система
плода замкнута. Кровь матери никогда
не попадает в кровеносные сосуды плода
и наоборот. Поступление кислорода в
кровь плода осуществляется путем
диффузии, так как его парциальное
давление в материнских сосудах плаценты
всегда выше, чем в крови плода.
После
рождения пупочные артерии и вена
запустевают и превращаются в связки. С
первым вдохом новорожденного начинает
функционировать малый круг кровообращения.
Поэтому обычно боталлов проток и овальное
отверстие быстро зарастают. У детей
относительная масса сердца и общий
просвет сосудов больше, чем у взрослых,
что в значительной степени облегчает
процессы кровообращения. Рост сердца
находится в тесной связи с общим ростом
тела. Наиболее интенсивно сердце растет
в первые годы жизни и в конце подросткового
периода. С возрастом меняются также
положение и форма сердца. У новорожденного
сердце шаровидной формы и расположено
значительно выше, чем у взрослого.
Различия по этим показателям ликвидируются
только к десяти годам. К 12-летнему
возрасту исчезают и основные функциональные
различия в сердечно-сосудистой системе.
Соседние файлы в предмете Анатомия и физиология
- #
- #
Источник



