Поджелудочная железа клиническая анатомия
Поджелудочная железа – орган, обладающий экскреторной и инкреторной функциями. В железе различают головку, тело и хвост. От нижнего края головки иногда отходит крючковидный отросток.
Головка окружена сверху, справа и снизу, соответственно, верхней, нисходящей и нижней горизонтальной частями двенадцатиперстной кишки. Она имеет:
1. переднюю поверхность, к которой выше брыжейки поперечной ободочной кишки прилегает антральная часть желудка, а ниже – петли тонкой кишки;
2. заднюю поверхность, к которой прилегают правая почечная артерия и вена, общий жёлчный проток и нижняя полая вена;
3. верхний и нижний края.
Тело имеет:
1. переднюю поверхность, к которой прилегает задняя стенка желудка;
2. заднюю поверхность, к которой прилегают аорта, селезёночная и верхняя брыжеечная вены;
3. нижнюю поверхность, к которой снизу прилегает двенадцатиперстнотощекишечный изгиб;
4. верхний, нижний и передний края
Хвост имеет:
1. переднюю поверхность, к которой прилегает дно желудка;
2. заднюю поверхность, прилежащую к левой почке, её сосудам и надпочечнику.
Связки:
1. желудочно-поджелудочная – переход брюшины с верхнего края железы на заднюю поверхность тела, кардии и дна желудка (по ее краю проходит левая желудочная артерия);
2. привратниково-желудочная – переход брюшины с верхнего края тела железы на антральную часть желудка. Голотопия: В собственно надчревной области и левом подреберье. Проецируется по горизонтальной линии через середину расстояния между мечевидным отростком и пупком.
Скелетотопия:
1. головка — L1
2. тело — Th12
3. хвост – Th11.
Орган находится в косом положении, и его продольная ось направлена справа налево и снизу вверх. Иногда железа занимает поперечное положение, при котором все ее отделы расположены на одном уровне, а также нисходящее, когда хвост загнут книзу.
Отношение к брюшине: ретроперитонеальный орган.
Кровоснабжение осуществляется из бассейнов общей печеночной, селезеночной и верхней брыжеечной артерий.
Головка кровоснабжается верхними и нижними поджелудочно-двенадцатиперстными артериями (от желудочно- двенадцатиперстной и верхней брыжеечной артерий, соответственно).
Тело и хвост поджелудочной железы получают кровь из селезеночной артерии, которая отдает от 2 до 9 панкреатических ветвей, среди которых самой крупной является a. pancreatica magna.
Венозный отток осуществляется в систему воротной вены через поджелудочно-двенадцатиперстные и селезеночную вены.
Иннервацию поджелудочной железы осуществляют чревное, верхнее брыжеечное, селезеночное, печеночное и левое почечное нервные сплетения.
Лимфоотток происходит в регионарные узлы первого порядка (верхние и нижние поджелудочно-двенадцатиперстные, верхние и нижние панкреатические, селезеночные, позадипилорические), а также в узлы второго порядка, которыми являются чревные узлы.
Билет 12
1)Порто–кавальные анастомозы Они существенно расширяются при нарушениях оттока крови по воротной вене. В этом случае портокавальные анастомозы обеспечивают «сброс» крови в обход печени, не подвергшейся в ней дезинтоксикации, из системы воротной вены в систему верхней и нижней полых вен. Кровоток в обратном направлении не имеет большого практического значения. И образованы между:
-воротной веной; — верхней полой веной; — нижней полой веной
Порто–кавальные анастомозы есть такие:
-1.в толще брюшной части пищевода между:
— левой желудочной веной– система воротной вены;
— пищеводными венами – система верхней полой вены
— 2.в толще прямой кишки между:
— верхней прямокишечной веной– система воротной вены;
— средней прямокишечной веной– система нижней полой вены;
— нижней прямокишечной веной– система нижней полой вены;
— 3.вокруг пупка между:
— верхней надбрюшной веной– система верхней полой вены
— околопупочными венами– система воротной вены
— нижней надбрюшной веной– система нижней полой вены
— 4.в толще восходящей ободочной кишки и нисходящей ободочной кишки между:
— поясничными венами– система нижней полой вены
— правой ободовокишечной веной и левой ободовокишечной веной– система воротной вены).
КАВО–КАВАЛЬНЫЕ АНАСТОМОЗЫ
Каво–кавальные анастомозы образованы между:
— верхней полой веной;
— нижней полой веной
Кавo–кавальные анастомозы есть такие:
-1. между верхней надбрюшной веной) – система верхней полой вены), и нижней надбрюшной веной– система нижней полой вены
2.- между поясничными венами – система нижней полой вены и восходящими правой и левой поясничными венами– система верхней полой вены
3. между грудо–надчеревной веной – система верхней полой вены), и поверхностной надбрюшной веной – система нижней полой вены
-4. между поясничными венами
2)Грудино-ключично-сосцевидная область соответствует положению одноименной мышцы и вверху достигает сосцевидного отростка, а внизу — ключицы и рукоятки грудины.
Кожа области тонкая, подвижная. Поверхностная фасция содержит волокна m. platysma. Под фасцией расположены нервы шейного сплетения, выходящие из-за заднего края грудино- ключично-сосцевидной мышцы. Среднюю треть протяжения мышцы пересекает сверху вниз наружная яремная вена. Собственная фасция шеи образует футляр для грудино-ключично-сосцевидной мышцы. В нижней части мышцы сзади нее наслаивается третья фасция шеи с образованием слепых мешков. Между листками четвертой фасции расположен основной сосудисто-нервный пучок шеи. При этом фасция не только облегает пучок по периферии, но и отделяет друг от друга составляющие его элементы: общую сонную артерию, внутреннюю яремную вену и блуждающий нерв.Общая сонная артерия справа начинается от плече-головной артерии, а слева — от дуги аорты. Не отдавая ветвей, она поднимается до уровня верхнего края щитовидного хряща, а иногда до подъязычной кости. Здесь сосуд делится на наружную и внутреннюю ветви. В области бифуркации артерии располагается важная рефлексогенная зона, механическое раздражение которой (наложение лигатуры, зажимов приводит к падению кровяного давления и расстройству сердечной деятельности. Рефлексогенная зона складывается из сонного клубка (glomus caroticum), выбухающего начального участка внутренней сонной артерии (sinus caroticum) и подходящих к ним ветвей симпатического, блуждающего и языкоглоточного нервов.
Проекция общей сонной артерии на кожу соответствует линии, следующей от середины расстояния между углом нижней челюсти и вершиной сосцевидного отростка до грудино- ключичного сочленения (слева нижняя точка проекции выносится на один поперечный палец кнаружи от сустава). Внутренняя яремная вена (v. jugularis interna) расположена кнаружи и несколько спереди от общей сонной артерии. Обычно яремная вена принимает в себя лицевую, язычную, щитовидную вены .По наружной, или передней, поверхности внутренней яремной вены проходит яремный лимфатический проток, имеющий на своем пути значительное число лимфатических узлов Блуждающий нерв (n. vagus) выходит из полости черепа через яремное отверстие вместе с яремной веной. На шее блуждающий нерв расположен позади и между общей сонной артерией и внутренней яремной веной. К крупным ветвям блуждающего нерва относятся верхний гортанный и возвратный нервы. Возвратный нерв отдает ветви к трахее, пищеводу.
3.Отделы тонкой кишки:
1. двенадцатиперстная кишка – рассматривалась выше;
2. тощая кишка;
3. подвздошная кишка.
Голотопия: мезогастральная и гипогастральная области
Покрытие брюшиной: со всех сторон. Между листками брюшины по мезентериальному краю выделяют так называемое внебрюшинное поле вдоль которого в стенку кишки вступают прямые артерии, а из нее выходят прямые вены и экстраорганные лимфатические сосуды.
Скелетотопия: корень брыжейки тонкой кишки начинается от L2 позвонка и опускается слева направо до крестцово- подвздошного сустава, пересекая горизонтальную часть двенадцатиперстной кишки, аорту, нижнюю полую вену, правый мочеточник.
Синтопия: спереди – большой сальник, справа – восходящая ободочная кишка, слева – нисходящая и сигмовидная ободочные кишки, сзади – париетальная брюшина, снизу – мочевой пузырь, прямая кишка, матка и ее придатки.
Приблизительно в 1,5–2 % случаев на расстоянии 1 м от места впадения подвздошной кишки в толстую на противоположном от брыжейки крае находят отросток – дивертикул Меккеля (остаток эмбрионального желточного протока), который может воспаляться и требовать оперативного вмешательства.
Кровоснабжение осуществляется за счет верхней брыжеечной артерии, от которой последовательно отходят 10–16 тощекишечных и подвздошно-кишечных артерий, располагающихся в брыжейке тонкой кишки.
Особенности кровоснабжения:
1. аркадный тип – ветви артерий дихотомически делятся и
2. образуют артериальные дуги (до 5 порядков);
3. сегментарный тип – т. е. функционально недостаточные внутриорганные анастомозы между прямыми ветвями (отходят от краевого сосуда, образованного дистально расположенными артериальными дугами), вступающими в стенку тонкой кишки;
4. на 2 интестинальные артерии приходится 1 вена.
Из стенки кишки выходят прямые вены, которые формируют тощекишечные и подвздошно-кишечные вены, образующие верхнюю брыжеечную вену. В корне брыжейки она распо-лагается правее одноименной артерии и направляется за головку поджелудочной железы, где участвует в образовании воротной вены.
Лимфоотток осуществляется в лимфоузлы, расположенные в брыжейке в 3–4 ряда. Центральными регионарными лимфоузлами для брыжеечной части тонкой кишки являются узлы, лежащие вдоль верхних брыжеечных сосудов позади головки поджелудочной железы. Выносящие лимфатические сосуды формируют кишечные стволы, которые впадают в грудной проток
Иннервация тонкой кишки обеспечивается нервными проводниками, отходящими от верхнего брыжеечного сплетения.
Основные отличия тонкой кишки от толстой следующие:
1. Диаметр толстой кишки больше, чем тонкой. В дистальном направлении диаметр толстой кишки уменьшается.
2. Толстая кишка имеет серовато-пепельный оттенок, а тонкая — розоватый, более яркий.
3. Продольные мышцы в стенке тонкой кишки расположены равномерно, а в стенке толстой кишки они образуют три отдельные мышечные ленты, taeniae coli, идущие вдоль кишки.
4. Стенка толстой кишки между мышечными лентами образует выпячивания — гаустры ободочной кишки, haustra coli.
5. В отличие от тонкой кишки на поверхности брюшинного покрова толстой кишки имеются сальниковые отростки, appendices omentales (epiploicae). Они представляют собой дупликатуру висцеральной брюшины с большим или меньшим содержанием жировой ткани.
Билет 13
1) Трансплантация у животных и человека – приживление органов или участков отдельных тканей для замещения дефектов, стимулирования регенерации, при косметических операциях, а также в целях эксперимента и тканевой терапии..
Виды трансплантации
1)аутотрансплантация, или аутологичная трансплантация — реципиент трансплантата является его донором для самого себя. Например, аутотрансплантация кожи с неповреждённых участков на обожжённые широко применяется при тяжёлых ожогах. Аутотрансплантация костного мозга или гемопоэтических стволовых клеток после высокодозной противоопухолевой химиотерапии широко применяется при лейкозах, лимфомах и химиочувствительных злокачественных опухолях.
2)изотрансплантация, или изогенная трансплантация — донором трансплантата является полностью генетически и иммунологически идентичный реципиенту однояйцовый близнец реципиента.
3)аллотрансплантация, или гомотрансплантация — донором трансплантата является генетически и иммунологически отличающийся человеческий организм.
4)ксенотрансплантация, или межвидовая трансплантация — трансплантация органов от животного другого биологического вида.
По месту имплантации органа
. Ортотопическая трансплантация.
Донорский орган имплантируют на то же место, где находился соответствующий орган реципиента.
. Гетеротопическая трансплантация.
Рекомендуемые страницы:
©2015- 2019 megalektsii.ru Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав.
Источник
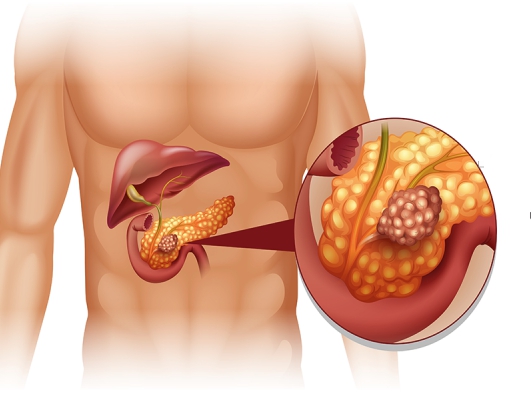
ПЖ — непарный железистый орган, расположенный в забрюшинном пространстве на уровне 1—11 поясничных позвонков. Длина железы в среднем составляет 18—22 см, средняя масса — 80-100 г. В ней различают 3 анатомических отдела: головку, тело и хвост. Головка ПЖ прилежит к ДПК, а хвост расположен в воротах селезёнки. Толщина железы в различных отделах составляет 1,5—3см. Передняя и нижняя поверхности тела ПЖ покрыты брюшиной. ПЖ имеет тонкую соединительнотканную капсулу и слабо выраженные соединительнотканные перегородки. Кпереди от ПЖ располагаются желудок и начальный отдел ДП К. Головка ПЖ лежит в подковообразном изгибе ДПК.
Позади головки ПЖ проходят нижняя полая и воротная вены, правые почечные артерия и вена, общий жёлчный проток. К задней поверхности тела прилежит аорта и селезеночная вена, а позади хвоста находятся левая почка со своими артерией и веной и левый надпочечник (см. рис. 1-2).

Рис. 1-2. Топографическая анатомия поджелудочной железы. На рисунке схематически представлено изображение поперечного среза верхних отделов брюшной полости
Главный (вирсунгов) проток ПЖ образуется путём слияния дольковых протоков и проходит в толще органа от хвоста до головки, ближе к задней поверхности. Диаметр ГПП у взрослого человека составляет 1—2 мм в области хвоста и тела и 3—4 мм в области головки, где ГПП в 60% случаев сливается с добавочным (санториниевым) протоком (см. рис. 1-3).

Рис. 1-3. Строение поджелудочной железы. Показана анатомическая взаимосвязь общего жёлчного протока и протоков поджелудочной железы
Проток ПЖ сливается с общим жёлчным протоком, образуя печён очно-поджелудочную ампулу, и открывается в ДПК на вершине её большою (фатерова) сосочка. В 20—25% случаев протоки впадают в ДПК раздельно, что зависит от различных вариантов развития протоковой системы (см. рис. 1-4). Так, в 10% случаев происходит атрофия терминального отдела вирсунгова протока и ПЖ дренируется через санториниев проток — такой вариант развития называют расщеплённой ПЖ (pancreas division) и относят к аномалиям развития органа. Длина ГПП составляет 18—20 см.

Рис. 1-4. Анатомическая конфигурация внутрипанкреатической протоковой системы. Показано примерное процентное соотношение каждого из возможных вариантов развития
Интрамуральные отделы обшего жёлчного протока и протока ПЖ, а также печёночно-поджелудочная ампула окружены гладкомышечными волокнами, формирующими сфинктер Одди, регулирующий порционное поступление жёлчи и сока ПЖ в ДПК. Местоположение фатерова соска вариабельно, но чаще всего он расположен в 12—14 см от привратника. Сфинктер Одди имеет довольно сложное строение и формально не является общим для обоих протоков (см. рис. 1-5).

Рис. 1-5. Строение сфинктера Одди
Описаны следующие мышечные образования, формирующие сфинктер Одди.
• Сложная мышца сосочка ДПК, состоящая из мышц:
— сфинктера основания сосочка;
— дилататора сосочка;
— сфинктера отверстия сосочка.
• Собственный сфинктер общего жёлчного протока (сфинктер Вестфаля), расположенный на границе со сфинктером основания сосочка.
• Собственный сфинктер протока ПЖ.
Что касается особенностей структуры самих гладкомышечные образований сфинктера Одди, то в целом они идентичны другим гладкомышечным клеткам во всех внутренних органах.
Как видно из рисунка, сфинктер функционирует так, что не только отделяет общий жёлчный проток и ГПП от просвета ДПК, но и на большом протяжении разделяет вышеуказанные протоки друг от друга.
Сфинктерный аппарат системы жёлчеотделения и протоков ПЖ выполняет комплексные функции, с одной стороны, обеспечивая рациональное расходование жёлчи и панкреатического сока путём ограничения потока жёлчи и панкреатических соков в ДПК между приёмами пищи, и, с другой стороны, предотвращая обратный ток жёлчи и кишечного содержимого в жёлчные протоки и ГПП и облегчая (способствуя) наполнение жёлчного пузыря. Эти функции обусловлены и способностью сфинктера создавать высокий градиент давления между системой протоков и ДПК. Сфинктер Одди способствует подъёму давления в общем жёлчном протоке, благодаря чему эта величина различается на разных уровнях жёлчного протока — от 4 до 10 мм рт.ст.
Данные функции, в первую очередь, выполняют расположенный в общем жёлчном протоке, перед ампулой, сфинктер Вестфаля (т. sphincter ductus choledochi) и сфинктер печёночно-поджелудочной ампулы, работающие во взаимосвязи со сфинктером панкреатического протока. Кроме того, сфинктерный аппарат большого сосочка ДПК отвечает за регуляцию давления в полости ДПК.
Вместе с тем мышечные образования сфинктера Одди работают и как мощный насос, обеспечивая интенсивное поступление жёлчи и секрета ПЖ в полость ДПК в процессе пищеварения.
Моторная активность сфинктерного аппарата фатерова соска находится под контролем сложных нейро-гуморальных механизмов. К медиаторам, регулирующим деятельность сфинктера, относят энкефалины и эндорфины, субстанцию Р, оксид азота, вазоактивный интестиналъный полипептид (ВИП), нейропептид Y, холецистокинин (ХК) и кальцитонин-связанный пептид.
Таким образом, отдельные части сфинктера Одди предотвращают рефлюкс содержимого ДПК в вирсунгов проток и жёлчные протоки, жёлчи в ГПП, панкреатического секрета — в систему жёлчных протоков. Измерение давления с помощью микроканюляции протоков свидетельствует о более высоком давлении в протоке ПЖ по сравнению с давлением в общем жёлчном протоке. Имеет ли эта разница давлений какое-либо физиологическое значение, доподлинно до сих пор не известно.
Головка ПЖ получает кровоснабжение через печёночную артерию (a. hepatica), переднюю и заднюю поджелудочно-двенадцатиперстные артерии. Перешеек и тело ПЖ снабжаются вариантно отходящими ветвями общей печёночной и желудочно-двенадцатиперстной артерий, а также правой желудочно-сальниковой артерией. В области перешейка иногда лежит вариантно отходящая от общей печёночной, верхней брыжеечной, чревной, селезёночной или желудочно-двенадцатиперстной артерии так называемая тыльная поджелудочная артерия. Располагаясь на границе тела и головки ПЖ, она служит анастомотическим пограничным ориентиром. Тело ПЖ получает кровь из селезёночной артерии через крупную ветвь — большую поджелудочную артерию Гаплера. Она может отходить одним или двумя-гремя стволами, широко анастомозирующими друг с другом и с другими артериями.
В результате соединения поджелудочной артерии в области тела и хвоста ПЖ образуется два внутриорганных анастомоза, расположенных вдоль нижнего и верхнего краёв органа. Вместе с артериальными дугами головки эти анастомозирующие ветви образуют замкнутый пери-панкреатический артериальный круг, отдающий по передней и задней поверхности ПЖ на всём своём протяжении ветви, анастомозируюшие между собой. Таким образом, артериальная система паренхимы ПЖ представляет собой трёхмерную внутриорганную сеть широко анастомозируюших между собой сосудов.
Венозный отток осуществляют одноимённые венозные сосуды, идущие параллельно артериям. Вся кровь, оттекающая от ПЖ, поступает в воротную вену и далее в печень. Лимфатический отток от ПЖ происходит через лимфатические узлы, расположенные по ходу кровеносных сосудов (парапилорические, панкреатодуоденальные лимфатические узлы и лимфатические узлы ворот селезёнки).
ПЖ относится к «чемпионам» по объёму кровотока на 100 г ткани: натощак кровоток составляет 50—180 мл/мин на 100 г ткани, а при стимулированной секреции — до 400 мл/мин на 100 г ткани. Немаяоважной особенностью кровоснабжения ПЖ считают высокую диффузионную проницаемость кровеносных сосудов: в покое она составляет 0,1—0,3 мл/ мин на 100 г ткани ПЖ; при функциональной гиперемии она возрастает до 1,5—20 мл/мин на 100 г. Приведённые данные свидетельствуют о высоких потребностях железы в кровоснабжении и, следовательно, в пластических материалах, энергии и кислороде, а также в элиминации метаболитов.
Поджелудочная железа имеет симпатическую и парасимпатическую иннервацию — из чревного сплетения и блуждающих нервов. Вегетативная иннервация включает эфферентные (двигательные) и афферентные (чувствительные) нервные волокна. Центр симпатической иннервации находится в сегментах спинного мозга Тh5—Th9, затем в составе симпатических нервов аксоны нейронов направляются к чревному сплетению и ПЖ. Эти нервы иннервируют интрапанкреатические кровеносные сосуды и нервные узлы, а также несут волокна болевой чувствительности.
Парасимпатическую иннервацию осуществляет блуждающий нерв. ПЖ также получает иннервацию от нейронов метасимпатической нервной системы. Наконец, ПЖ содержит ряд нервных волокон, контролирующих кровеносные сосуды, ацинарные и островковые клетки — эти нервные волокна оплетают ацинусы железы, располагаются вокруг сосудистой сети и вокруг островков Лангерганса. Главными нейромедиаторами, ответственными за экзокринную функцию ПЖ, служат ацетилхолин, ВИП, гастрин-рилизинг пептид и др. Объединение нервной и гуморальной регуляции составляет систему контроля над деятельностью ПЖ. Таким образом, нейроны в ПЖ вовлечены в процесс контроля за эндокринными и экзокринными функциями органа.
Иннервация жёлчевыводящей системы, ПЖ и ДПК имеет общее происхождение, что предопределяет тесную взаимосвязь их функционирования. Жёлчевыводящая система также получает иннервацию от нервных симпатических и парасимпатических структур. Волокна симпатических нервов, направляясь от симпатического ствола, через внутренностные нервы входят в звёздчатый узел, где встречаются с волокнами блуждающего нерва. Кроме того, жёлчные пути иннервирует и правый диафрагмальный нерв.
Нервные волокна симпатического и парасимпатического происхождения обнаруживаются также непосредственно в области сфинктерного аппарата жёлчного пузыря и протоковой системы жёлчевыводящих путей. В жёлчном пузыре, пузырном протоке и общем жёлчном протоке имеются нервные сплегения и ганглии, подобные таковым в ДПК.
Многочисленные нервные волокна залегают в мышечном слое, вокруг кровеносных сосудов и в слизистой оболочке системы жёлчеотделения. Сплетения жёлчевыводящей системы и ПЖ тесно связаны с автономной нервной системой ДПК, ее сплетениями, что имеет существенное значение в координации деятельности этих органов и остальной части желудочно-кишечного тракта (ЖКТ).
Маев И.В., Кучерявый Ю.А.
Источник