Поджелудочная железа панкреатит реферат
Кировская
государственная медицинская академия
Министерство
здравоохранения и федерального развития
Российской
Федерации
Выполнила:
студентка
группы 417
лечебного
факультета
Лобанова
Александра Сергеевна
Заведующий
кафедрой:
Доктор
мед.наук, профессор,
Никитин
Н.А.
Преподаватель:
Кандидат
мед.наук, доцент,
Коршунова
Т.П.
Киров
— 2011 год.
Оглавление:
Главы:
Актуальность
проблемы……………………………………………………3Общие
вопросы по проблеме:
2.1
. Анатомо-физиологические аспекты………………………….3
2.2.
Классификации………………………………………………….9
2.3.
Современные теории этиопатогенеза………………………..11
2.4.
Общая синдромология и семиотика…………………………19
2.5.
Методы диагностики…………………………………………21
2.6.
Дифференциальная диагностика…………………………….27
2.7.
Современные методы лечения……………………………….30
2.8.
Методы и средства реабилитации……………………………37
2.9.
Исходы, осложнения, прогноз………………………………..37
2.10.
Меры профилактики…………………………………………38
3.
Выводы…………………………………………………………………….39
4.
Список литературы……………………………………………………….40
Актуальность проблемы.
Проблема
острого панкреатита является одной из
актуальнейших в экстренной хирургии.
Это связано не только с тем, что заболевание
очень распространено, но и с тем, что
оно сложно в диагностике и в выборе
лечебной тактики. Несмотря на то, что
клиническая картина и характер
морфологических изменений в поджелудочной
железе при остром панкреатите описаны
около 300 лет назад, и в последние годы
возникают и исчезают различные концепции
этиологии и патогенеза этого заболевания,
предлагаются и отвергаются разнообразные
тактико-технические направления лечения.
В
последние годы вопросы лечебной тактики
у больных острым панкреатитом подверглись
существенным изменениям: стала более
целенаправленной и патогенетически
обоснованной консервативная терапия,
унифицированы показания к отдельным
методам инструментальной диагностики
и различным видам хирургических
вмешательств. Более широкое применение
получили прямые операции на поджелудочной
железе при деструктивных формах острого
панкреатита.
Общие вопросы по проблеме:
. Анатомо-физиологические аспекты.
Поджелудочная
железа представляет собой образование
треугольно-призматической формы. Тело
её обычно имеет три отчётливо выраженные
поверхности: переднюю, заднюю и нижню
ю, головка и хвост — только две: переднюю
и заднюю. На нижней поверхности головки
по верхнему краю нижней горизонтальной
части ДПК располагается крюковидный
отросток. Масса — 70-90 г. Длина железы
составляет в среднем 16-17см, ширина в
области головки – 5 см, в области тела
— 3,5 см, в области хвоста — 0,6-2 см. Расположена
на уровне I L позвонка на границе брюшной
полости и забрюшинного пространства,
топографо-анатомически тесно связана
с забрюшинными органами и сосудами:
правыми почечными сосудами и началом
воротной вены, верхними брыжеечными
сосудами, аортой и началом грудного про
тока, селезёночной и нижней брыжеечной
венами, солнечным сплетением, левыми
почкой, надпочечником и почечными
сосудами.
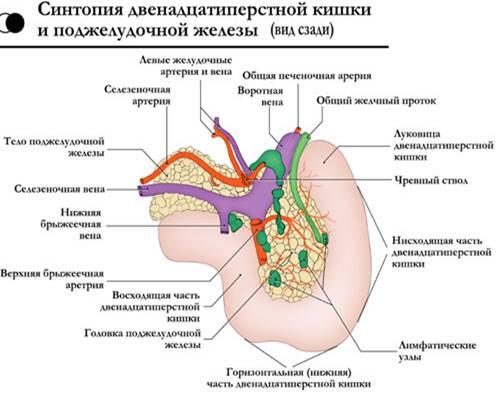
Собственная
фасция поджелудочной железы представляет
собой полупрозрачную пластинку, которая
неодинаково окружает её различные
отделы. Головку эта фасция окружает со
всех сторон и сращена с прилегающей
стенкой двенадцатиперстной кишки. Тело
и хвост покрыты собственной фасцией
только сзади, сверху и снизу. Поджелудочная
железа тесно прилежит к массе рыхлой
забрюшинной клетчатки.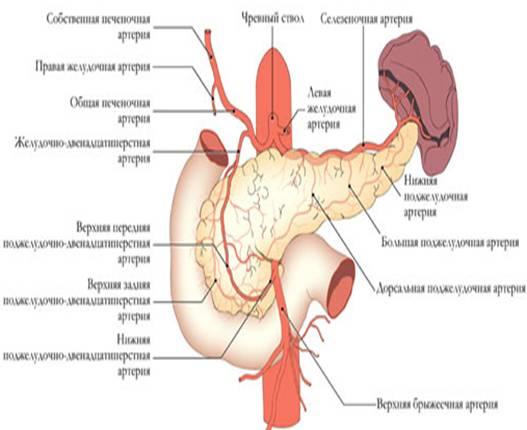
Кровоснабжение
поджелудочной железы осуществляется
из трёх истоков: 1) a. gastro duodenalis, которая
исходит из a. hepatica, 2) a. pancreatoduodenalis inferior,
3) a. lienali s, снабжающей кровью преимущественно
тело и хвост поджелудочной железы. (см.
рис)
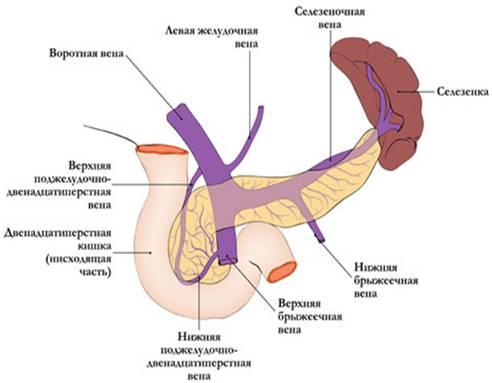
Отток
крови проходит по верхней панкреатодуоденальной
вене, впадающей в систему верхней
брыжеечной вены, нижней панкреатодуоденальной
вене, впадающей либо в верхнюю брыжеечную,
либо в тощекишечную вену. Из тела и
хвоста кровь по мелким панкреатическим
венам оттекает через селезёночную вену
в воротную.
Лимфатические
сосуды железы образуют густую сеть,
анастомозируя с лимфатическими сосудами
желчного пузыря и общего желчного
протока. Так же лимфа течёт к надпочечникам,
печени, желудку, селезёнке. Иннервация
поджелудочной железы осуществляется,
в основном, левым блуждающим нервом и
постганглионарными волокнами левых
чревных нервов, в то время, как внепечёночные
желчные пути иннервируются правыми
блуждающими чревными нервами. Принято
считать, что все подходящие к поджелудочной
железе нервы смешанные — симпатические
и парасимпатические.
Протоковая
система поджелудочной железы представлена
панкреатическими и добавочными протоками,
причём, главный и добавочный проток
либо анастомозируют, либо открываются
раздельно на большом и малом сосочках
двенадцатиперстной кишки. Бывает, что
главный и добавочный протоки анастомозируют,
но добавочный не открывается в
двенадцатиперстную кишку.
Физиология
поджелудочной железы.
Поджелудочная
железа характеризуетсяальвеолярно-ацинозным
строением, состоит из многочисленных
долек, отделённых друг от друга прослойками
соединительной ткани. Каждая долька
складывается из секреторных эпителиальных
клеток разнообразной формы: треугольной,
округлой и цилиндрической. В этих клетках
образуется панкреатический сок.
Среди
клеток железистой паренхимы поджелудочной
железы имеются особые клетки, которые
группируются в виде скоплений и носят
название островков Лангерганса. Величина
островков варьирует от 50 до 400 мкм в
диаметре. Общая масса их составляет 1-2
% массы железы взрослого человека.
Островки Лангерганса богато снабжены
кровеносными сосудами и не имеют выводных
протоков, то есть обладают внутренней
секрецией, выделяют гормоны в кровь,
принимают участие в регуляции углеводного
обмена.
Поджелудочная
железа обладает внутренней и внешней
секрецией.Внешняя секрециясостоит в
выделении в двенадцатиперстную кишку
панкреатического сока, который играет
большую роль в процессе пищеварения.
За сутки поджелудочная железа вырабатывает
от 1.500 до 2.000 мл панкреатического сока,
имеющего щелочной характер (рН 8,3-8,9) и
строгое соотношение анионов (155 ммоль)
и катионов (СО2 карбонатов, бикарбонатов
и хлоридов). В состав сока входят ферменты:
трипсиноген, амилаза, липаза, мальтаза,
лактаза, инвертаза, нуклеаза, ренин,
сычужный фермент и в очень небольшом
количестве — эрепсин.
Трипсиноген
представляет собой сложный фермент,
состоящий из трипсиногена, химотрипсиногена,
карбоксипептидазы, расщепляющих белки
до аминокислот. Трипсиноген выделяется
железой в недеятельном состоянии,
активируется в кишечнике энтерокиназой
и переходит в активный трипсин. Однако,
если этот фермент соприкасается с
цитокиназой, выделяющейся из клеток
поджелудочной железы при их гибели, то
активация трипсиногена может наступить
и внутри железы.
Липаза
внутри железы не активна и активируется
в двенадцатиперстной кишке солями
желчных кислот. Она расщепляет нейтральный
жир на жирные кислоты и глицерин.
Амилаза
выделяется в активном состоянии. Она
участвует в переваривании углеводов.
Амилаза вырабатывается не только
поджелудочной железой, но также слюнными
и потовыми железами, печенью и лёгочными
альвеолами.
Инкреторная
функция поджелудочной железы обеспечивает
регуляцию водного обмена, принимает
участие в жировом обмене и регуляции
кровообращения.
Механизм
панкреатической секреции двойной —
нервный и гуморальный, действует
одновременно и синергично.
В
первой фазе пищеварения выделение сока
происходит под влиянием стимулов с
блуждающего нерва. Выделяющийся
панкреатический сок при этом содержит
большое количество ферментов. Введение
атропина уменьшает выделение
панкреатического сока. Во второй фазе
пищеварения секреция железы стимулируется
секретином — гормоном, который выделяется
слизистой оболочкой двенадцатиперстной
кишки. Выделяющийся панкреатический
сок при этом имеет жидкую консистенцию
и содержит небольшое количество
ферментов.
Внутрисекреторная
деятельность поджелудочной железы
состоит в выработке четырёх гормонов:
инсулина, липокаина, глюкагона и
калликреина (падутина).
Островки
Лангерганса содержат 20-25% А-клеток,
которые являются местом образованияглюкагона.
Остальные 75-80% составляют В-клетки,
которые служат местом синтеза и
депонированияинсулина. D-клетки являются
местом образованиясоматостатина, а
С-клетки -гастрина.
Основную
роль в регуляции углеводного обмена
выполняетинсулин, который снижает
уровень сахара крови, способствует
отложению гликогена в печени, поглощению
его тканями и уменьшению липемии.
Нарушение продукции инсулина вызывает
повышение сахара крови и развитие
сахарного диабета.Глюкагон — антагонист
инсулина. Он вызывает распад гликогена
в печени и выделение глюкозы в кровь и
может являться второй причиной развития
диабета. Функция этих двух гормонов
тонко координируется. Секреция их
определяется уровнем сахара в крови.
Таким
образом, поджелудочная железа является
сложным и жизненно важным органом,
патологические изменения которого
сопровождаются глубокими нарушениями
пищеварения и обмена веществ.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Ãðóïïà çàáîëåâàíèé è ñèíäðîìîâ, ïðè êîòîðûõ íàáëþäàåòñÿ âîñïàëåíèå ïîäæåëóäî÷íîé æåëåçû. Ðàçëè÷èå êëàññèôèêàöèé ïàíêðåàòèòà. Êëèíè÷åñêèå ïðîÿâëåíèÿ, îñîáåííîñòè è äèàãíîñòèêà îñòðîãî è õðîíè÷åñêîãî ïàíêðåàòèòà. Ìåòîäû ëå÷åíèÿ áîëüíûõ ïàíêðåàòèòîì.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
Ðàçìåùåíî íà https://www.allbest.ru/
Îäåññêèé íàöèîíàëüíûé ìåäèöèíñêèé óíèâåðñèòåò
Êàôåäðà îáùåé è êëèíè÷åñêîé ôàðìàêîëîãèè
Ðåôåðàò íà òåìó:
Ïàíêðåàòèò
Ñòóäåíòêè 5 êóðñà 2 ãðóïïû
Ôàðìàöåâòè÷åñêîãî ôàêóëüòåòà
Êàïåëèñòîé Åëåíû
Îäåññà
2012
Ââåäåíèå
Ïàíêðåàòèò (ëàò. pancreatitis, îò äð.-ãðå÷. ðÜãêñåáò — ïîäæåëóäî÷íàÿ æåëåçà + -itis — âîñïàëåíèå) — ãðóïïà çàáîëåâàíèé è ñèíäðîìîâ, ïðè êîòîðûõ íàáëþäàåòñÿ âîñïàëåíèå ïîäæåëóäî÷íîé æåëåçû. Ïðè âîñïàëåíèè ïîäæåëóäî÷íîé æåëåçû ôåðìåíòû, âûäåëÿåìûå æåëåçîé, íå âûáðàñûâàþòñÿ â äâåíàäöàòèïåðñòíóþ êèøêó, à àêòèâèçèðóþòñÿ â ñàìîé æåëåçå è íà÷èíàþò ðàçðóøàòü å¸ (ñàìîïåðåâàðèâàíèå). Ôåðìåíòû è òîêñèíû, êîòîðûå ïðè ýòîì âûäåëÿþòñÿ, ÷àñòî ñáðàñûâàþòñÿ â êðîâîòîê è ìîãóò ñåðü¸çíî ïîâðåäèòü äðóãèå îðãàíû, òàêèå, êàê ìîçã, ë¸ãêèå, ñåðäöå, ïî÷êè è ïå÷åíü. Îñòðûé ïàíêðåàòèò — î÷åíü ñåðü¸çíîå ñîñòîÿíèå îðãàíèçìà, êîòîðîå òðåáóåò íåçàìåäëèòåëüíîãî ëå÷åíèÿ. Âðåìåííî ïðèîñòàíîâèòü ðàçâèòèå îñòðîãî ïðîöåññà (è ñïàñòè íà âðåìÿ ÷àñòü ïîäæåëóäî÷íîé æåëåçû) ìîæíî ïóò¸ì îõëàæäåíèÿ ïîäæåëóäî÷íîé æåëåçû ïëàñòèêîâîé áóòûëêîé ñî ëüäîì, ïîìåñòèâ å¸ íà æèâîò — ãäå áîëèò ñèëüíåå âñåãî. Íî, êàê ïðàâèëî, â ñëó÷àå îñòðîãî ïàíêðåàòèòà îáÿçàòåëüíî òðåáóåòñÿ ëå÷åíèå â áîëüíèöå ïîä íàáëþäåíèåì âðà÷åé.
ïàíêðåàòèò âîñïàëåíèå ïîäæåëóäî÷íûé æåëåçà
1. Êëàññèôèêàöèÿ
Ñóùåñòâóåò ìíîãî ðàçëè÷íûõ êëàññèôèêàöèé ïàíêðåàòèòà. Ïåðâàÿ êëàññèôèêàöèÿ ïîÿâèëàñü â 1946 ã., êîòîðàÿ îïèñûâàëà êëèíè÷åñêîå òå÷åíèå õðîíè÷åñêîãî ïàíêðåàòèòà â ñâÿçè ñ óïîòðåáëåíèåì àëêîãîëÿ.  1963ã. â Ìàðñåëå áûëà ñîçäàíà íîâàÿ êëàññèôèêàöèÿ, â êîòîðîé îïèñûâàëèñü ìîðôîëîãè÷åñêèå õàðàêòåðèñòèêè è ýòèîëîãè÷åñêèå ôàêòîðû, à òàêæå âçàèìîñâÿçü ìåæäó íèìè. Ïîñòåïåííî ñ ýòîãî âðåìåíè âíîñèëèñü ðàçëè÷íûå äîïîëíåíèÿ (Ìàðñåëü 1984, Ìàðñåëü-Ðèì 1988, Êåìáðèäæ 1984, Îáùåñòâî ïàíêðåàòîëîãîâ ßïîíèè 1977, Öþðèõ 1997 è ò.ä.). Ñàìàÿ ïîñëåäíÿÿ êëàññèôèêàöèÿ áûëà ñîçäàíà íåìåöêèìè ó÷åííûìè â 2007 ã. — ìåæäóíàðîäíàÿ êëàññèôèêàöèÿ õðîíè÷åñêîãî ïàíêðåàòèòà M-ANNHEIM. Ïî õàðàêòåðó òå÷åíèÿ ðàçëè÷àþò:
1. îñòðûé ïàíêðåàòèò
2. îñòðûé ðåöèäèâèðóþùèé ïàíêðåàòèò
3. õðîíè÷åñêèé ïàíêðåàòèò
4. îáîñòðåíèå õðîíè÷åñêîãî ïàíêðåàòèòà
×àùå âñåãî õðîíè÷åñêèé ïàíêðåàòèò ÿâëÿåòñÿ ðåçóëüòàòîì ïåðåíåñåííîãî îñòðîãî ïàíêðåàòèòà. Ãðàäàöèÿ ìåæäó îñòðûì ðåöèäèâèðóþùèì è îáîñòðåíèåì õðîíè÷åñêîãî ïàíêðåàòèòà âåñüìà óñëîâíû. Ïðîÿâëåíèå ïàíêðåàòè÷åñêîãî ñèíäðîìà (àìèëàçåìèÿ, ëèïàçåìèÿ áîëåâîé ñèíäðîì) ìåíåå ÷åì ÷åðåç 6 ìåñÿöåâ îò íà÷àëà çàáîëåâàíèÿ ñ÷èòàåòñÿ ðåöèäèâîì îñòðîãî ïàíêðåàòèòà, à áîëåå 6 ìåñÿöåâ — îáîñòðåíèåì õðîíè÷åñêîãî.
Ïî õàðàêòåðó ïîðàæåíèÿ æåëåçû (îáú¸ì ïîðàæåíèÿ æåëåçû — ðàçìåð ó÷àñòêà íåêðîçà æåëåçû), ðàçëè÷àþò:
1. Îòå÷íàÿ ôîðìà (íåêðîç åäèíè÷íûõ ïàíêðåàòîöèòîâ áåç îáðàçîâàíèÿ îñòðîâêîâ íåêðîçà).
2. Äåñòðóêòèâíàÿ ôîðìà (ïàíêðåàòîíåêðîç), êîòîðûé ìîæåò áûòü:
1. Ìåëêîî÷àãîâûé ïàíêðåîíåêðîç.
2. Ñðåäíåî÷àãîâûé ïàíêðåîíåêðîç.
3. Êðóïíîî÷àãîâûé ïàíêðåîíåêðîç.
4. Òîòàëüíî-ñóáòîòàëüíûé ïàíêðåîíåêðîç.
Òåðìèí «Ïàíêðåàòîíåêðîç» ÿâëÿåòñÿ ñêîðåå ïàòîëîãîàíàòîìè÷åñêèì, íåæåëè êëèíè÷åñêèì, ââèäó ÷åãî èñïîëüçîâàòü åãî â êà÷åñòâå äèàãíîçà íå ñîâñåì âåðíî. Ïîä òåðìèíîì òîòàëüíî-ñóáòîòàëüíûì ïàíêðåîíåêðîçîì ïîíèìàåòñÿ äåñòðóêöèÿ æåëåçû ñ ïîðàæåíèåì âñåõ îòäåëîâ (ãîëîâêà, òåëî, õâîñò). Àáñîëþòíî òîòàëüíûé ïàíêðåîíåêðîç íå âñòðå÷àåòñÿ.
Ñîãëàñíî êëàññèôèêàöèè îñòðîãî ïàíêðåàòèòà, ïðåäëîæåííîé Â.È. Ôèëèíûì â 1979 ã., ðàçëè÷àþò ñëåäóþùèå ôàçû:
1. Ôåðìåíòàòèâíàÿ ôàçà (3—5 ñóòîê).
2. Ðåàêòèâíàÿ ôàçà (6—14 ñóòîê).
3. Ôàçà ñåêâåñòðàöèè (ñ 15-õ ñóòîê).
4. Ôàçà èñõîäîâ (6 ìåñÿöåâ è áîëåå îò íà÷àëà çàáîëåâàíèÿ).
Çà îñíîâó âçÿòû êëèíè÷åñêèå ïðîÿâëåíèÿ îñòðîãî ïàíêðåàòèòà.
À.Ä. Òîëñòîé íåñêîëüêî èçìåíèë äàííóþ êëàññèôèêàöèþ ñ ìîðôîëîãè÷åñêîé êëàññèôèêàöèåé, â ðåçóëüòàòå ïîëó÷èëàñü êëèíèêî-ìîðôîëîãè÷åñêàÿ êëàññèôèêàöèÿ îñòðîãî ïàíêðåàòèòà, êîòîðàÿ áóäåò ïðèâåäåíà ïîçæå.
Ïî ëåòàëüíîñòè ðàçëè÷àþò:
1. Ðàííþþ ëåòàëüíîñòü (â ðåçóëüòàòå ïîëèîðãàííîé íåäîñòàòî÷íîñòè).
2. Ïîçäíþþ ëåòàëüíîñòü (â ðåçóëüòàòå ãíîéíî-ñåïòè÷åñêèõ îñëîæíåíèé äåñòðóêòèâíîãî ïàíêðåàòèòà — ãíîéíî-íåêðîòè÷åñêîãî ïàðàïàíêðåàòèòà).
2. Ýòèîëîãèÿ
Ñîãëàñíî ñîâðåìåííûì ñòàòèñòè÷åñêèì äàííûì áîëåå 50 % áîëüíûõ äåñòðóêòèâíûì ïàíêðåàòèòîì èëè ïàíêðåîíåêðîçîì — ýòî ëèöà, çëîóïîòðåáëÿþùèå àëêîãîëåì, òîãäà êàê ìåíåå 20 % — ýòî òå, ó êîãî ïàíêðåàòèò ðàçâèëñÿ êàê îñëîæíåíèå æåë÷íî-êàìåííîé áîëåçíè. Òàêæå ïðè÷èíàìè ïàíêðåàòèòà ìîãóò áûòü îòðàâëåíèÿ, òðàâìû, âèðóñíûå çàáîëåâàíèÿ, îïåðàöèè è ýíäîñêîïè÷åñêèå ìàíèïóëÿöèè (îíè ñîñòàâëÿþò ïîðÿäêà 5 %). Âðîæäåííûé ïàíêðåàòèò.
3. Êëèíè÷åñêèå ïðîÿâëåíèÿ
Êëèíè÷åñêèå ïðîÿâëåíèÿ îñòðîãî è õðîíè÷åñêîãî ïàíêðåàòèòà ðàçëè÷àþòñÿ. ×àñòî ïîñëå ïåðåíåñåííîãî îñòðîãî ïàíêðåàòèòà îáðàçóþòñÿ ïñåâäîêèñòû ïîäæåëóäî÷íîé æåëåçû, êîòîðûå îòíîñÿò ê õðîíè÷åñêîìó ïàíêðåàòèòó. Íà ôîíå õðîíè÷åñêîãî ïàíêðåàòèòà âîçìîæíî âîçíèêíîâåíèå îñòðîãî ïàíêðåàòèòà, ÷òî íå ýêâèâàëåíòíî îáîñòðåíèþ õðîíè÷åñêîãî ïàíêðåàòèòà.
Ñðåäè òèïè÷íûõ ïðèçíàêîâ îñòðîãî ïàíêðåàòèòà: èíòåíñèâíàÿ áîëü â ýïèãàñòðèè, áîëü âíåçàïíàÿ, ñèëüíàÿ, ïîñòîÿííàÿ â âåðõíåé ïîëîâèíå æèâîòà. Èððàäèàöèÿ â ëåâóþ ïîëîâèíó òóëîâèùà. Ðâîòà — íåóêðîòèìàÿ, ñ ïðèìåñüþ æåë÷è è íå ïðèíîñÿùàÿ îáëåã÷åíèÿ.
Ïðè óâåëè÷åíèè ãîëîâêè ïîäæåëóäî÷íîé æåëåçû — âîçìîæíà ìåõàíè÷åñêàÿ æåëòóõà (íàðóøåíèå îòòîêà æåë÷è, ïðèâîäÿùåå ê íàêîïëåíèþ æåë÷íûõ ïèãìåíòîâ â êðîâè è òêàíÿõ îðãàíèçìà), ñîïðîâîæäàþùàÿñÿ æåëòèçíîé êîæè, îêðàñêîé ìî÷è â ò¸ìíûé öâåò è îñâåòëåíèåì êàëà.
4. Äèàãíîñòèêà
Äèàãíîñòèêà îñòðîãî è õðîíè÷åñêîãî ïàíêðåàòèòà çíà÷èòåëüíî ðàçëè÷àþòñÿ. Ñì. îñíîâíûå ñòàòüè, ïîñâÿùåííûå ýòèì çàáîëåâàíèÿì.
Óçè, ÔÃÑ è ëàïàðîñêîïèÿ.
5. Ëå÷åíèå
Ëå÷åíèå çàâèñèò îò ñòåïåíè òÿæåñòè çàáîëåâàíèÿ. Åñëè íå ðàçâèâàþòñÿ îñëîæíåíèÿ, â âèäå ïîðàæåíèÿ ïî÷åê èëè ëåãêèõ, òî îñòðûé ïàíêðåàòèò ïðîõîäèò. Îñíîâó ëå÷åíèÿ îñòðîãî ïàíêðåàòèòà ñîñòàâëÿåò ñîçäàíèå ôóíêöèîíàëüíîãî ïîêîÿ äëÿ ïîðàæåííîãî îðãàíà, òî åñòü ïîëíûé ãîëîä â òå÷åíèå íåñêîëüêèõ ñóòîê. Ëå÷åíèå íàïðàâëåíî íà ïîääåðæàíèå æèçíåííûõ ôóíêöèé îðãàíèçìà è ïðåäîòâðàùåíèå îñëîæíåíèé. Ïðåáûâàíèå â áîëüíèöå ìîæåò áûòü íåîáõîäèìûì, òàê êàê òðåáóåòñÿ âíóòðèâåííîå ââåäåíèå ïðåïàðàòîâ.
Åñëè ôîðìèðóþòñÿ ëîæíûå êèñòû ïîäæåëóäî÷íîé æåëåçû, èõ ìîæíî óäàëèòü õèðóðãè÷åñêèì ïóòåì.
Åñëè ïðîòîê ïîäæåëóäî÷íîé æåëåçû èëè æåë÷íûé ïðîòîê áëîêèðóþòñÿ æåë÷íûì êàìíåì, òî îñòðûé ïðèñòóï îáû÷íî ïðîäîëæàåòñÿ òîëüêî íåñêîëüêî äíåé.  ñåðüåçíûõ ñëó÷àÿõ, ÷åëîâåêó ìîæåò ïîòðåáîâàòüñÿ âíóòðèâåííîå ïèòàíèå (ïàðåíòåðàëüíîå ïèòàíèå) îò 3 äî 6 íåäåëü, ïîêà ïîäæåëóäî÷íàÿ æåëåçà âîññòàíàâëèâàåòñÿ.  ëåãêèõ ñëó÷àÿõ áîëåçíè ïàðåíòåðàëüíîå ïèòàíèå íå ïðèìåíÿåòñÿ.
Íàðÿäó ñ ëåêàðñòâåííûì ëå÷åíèåì î÷åíü âàæíîå çíà÷åíèå â ëå÷åíèè ïàíêðåàòèòà èìååò äèåòà. Ðàçðàáîòàíà ñïåöèàëüíàÿ äèåòà ïî Ïåâçíåðó ¹ 5ï. Äèåòà ñóùåñòâóåò â äâóõ âàðèàíòàõ â çàâèñèìîñòè îò ñòàäèè ïàíêðåàòèòà (îáîñòðåíèå èëè ðåìèññèÿ).
6. Õðîíè÷åñêèé ïàíêðåàòèò
Îáëåã÷èòü áîëü — ýòî ïåðâûé øàã ïðè ëå÷åíèè õðîíè÷åñêîãî ïàíêðåàòèòà. Ñëåäóþùèé øàã: ýòî ïëàíèðîâàíèå äèåòû, êîòîðàÿ îãðàíè÷èâàåò ñîäåðæàíèå óãëåâîäîâ è æèðîâ, ïîñòóïàþùèõ ñ åäîé.
Âðà÷ ìîæåò íàçíà÷èòü ïðèíèìàòü ïàíêðåàòè÷åñêèå ôåðìåíòû ñ åäîé, åñëè ïîäæåëóäî÷íàÿ æåëåçà íå âûäåëÿåò èõ äîñòàòî÷íî. Èíîãäà íåîáõîäèìû èíñóëèí èëè äðóãèå ïðåïàðàòû, ÷òîáû êîíòðîëèðîâàòü óðîâåíü ãëþêîçû â êðîâè.
Ëþäè ñ ïàíêðåàòèòîì äîëæíû ïðåêðàòèòü óïîòðåáëÿòü ñïèðòíûå íàïèòêè, ïðèäåðæèâàòüñÿ ñïåöèàëüíîé äèåòû è ðåãóëÿðíî ïðèíèìàòü ëåêàðñòâåííûå ïðåïàðàòû â ñîîòâåòñòâèè ñ íàçíà÷åíèÿìè âðà÷à.
7. Îñòðûé ïàíêðåàòèò
Òÿæåñòü ñîñòîÿíèÿ áîëüíûõ îñòðûì ïàíêðåàòèòîì â îñíîâíîì îáóñëîâëåíà òÿæåëîé ýíäîãåííîé èíòîêñèêàöèåé. Îñíîâíóþ ðîëü â ýòîì ïî ìíåíèþ ðÿäà àâòîðîâ, èãðàþò àêòèâèðîâàííûå ôåðìåíòû ïîäæåëóäî÷íîé æåëåçû, ñðåäè êîòîðûõ âåäóùåå ìåñòî îòâîäèëîñü òðèïñèíó. Ïðè èçó÷åíèè âëèÿíèÿ òðèïñèíà, áûëî çàìå÷åíî ñõîäñòâî â äåéñòâèè ñ ÿäàìè ðàçëè÷íûõ âèäîâ çìåé. Ðåàêöèÿ òðèïñèíà î÷åíü íàïîìèíàëà äåéñòâèå àíòèãåíà ïðè àíàôèëàêòè÷åñêîì øîêå.  80-õ ãîäàõ XX âåêà ó÷åíûìè ðàçíûõ ñòðàí áûëî ïðåäëîæåíî ëå÷åíèå èíòîêñèêàöèé ïðè îñòðîì ïàíêðåàòèòå ýíòåðîñîðáåíòàìè. Áûëè èññëåäîâàíû âóàëåí, õèòèí, ýíòåðîäåç, ïîëèôåïàí. Èññëåäîâàííûå ýíòåðîñîðáåíòû ïîêàçàëè òåðàïåâòè÷åñêîå äåéñòâèå, êîòîðîå ïðîÿâëÿëîñü â ñíèæåíèè ëåòàëüíîñòè. Îäíàêî ñîðáåíòû ïî-ðàçíîìó âîçäåéñòâîâàëè íà áèîõèìè÷åñêèå ïîêàçàòåëè êðîâè. Îäíè èç íèõ ñíèæàëè àêòèâíîñòü ëèïàçû(âóàëåí, ïîëèôåïàí), äðóãèå ïîâûøàëè àêòèâíîñòü ôåðìåíòà(õèòèí, ýíòåðîäåç). Âñå ñîðáåíòû ñïîñîáñòâîâàëè ñíèæåíèþ ñîäåðæàíèÿ â êðîâè ñðåäíåìîëåêóëÿðíûõ ôðàêöèé, îáëàäàþùèõ òîêñè÷åñêèìè ñâîéñòâàìè.
Ðàçìåùåíî íà Allbest.ru
Источник
Îïðåäåëåíèå îñòðîãî è õðîíè÷åñêîãî ïàíêðåàòèòà, èõ ñðàâíèòåëüíàÿ õàðàêòåðèñòèêà è ñèìïòîìàòèêà. Îòëè÷èòåëüíûå îñîáåííîñòè è îöåíêà ýôôåêòèâíîñòè äèåò ïðè äàííûõ çàáîëåâàíèÿõ. Èõ ñîäåðæàíèå è îñíîâíûå êîìïîíåíòû, ïðèíöèï è ìåõàíèçì äåéñòâèÿ, çíà÷åíèå.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
Ðàçìåùåíî íà https://www.allbest.ru/
Ââåäåíèå
ïàíêðåàòèò õðîíè÷åñêèé äèåòà
Ïàíêðåàòèò (ëàò. pancreatitis, îò äð.-ãðå÷. ðÜãêñåáò — ïîäæåëóäî÷íàÿ æåëåçà + —itis — âîñïàëåíèå) — ãðóïïà çàáîëåâàíèé è ñèíäðîìîâ, ïðè êîòîðûõ íàáëþäàåòñÿ âîñïàëåíèå ïîäæåëóäî÷íîé æåëåçû. Ïðè âîñïàëåíèè ïîäæåëóäî÷íîé æåëåçû ôåðìåíòû, âûäåëÿåìûå æåëåçîé, íå âûáðàñûâàþòñÿ â äâåíàäöàòèïåðñòíóþ êèøêó, à àêòèâèçèðóþòñÿ â ñàìîé æåëåçå è íà÷èíàþò ðàçðóøàòü å¸ (ñàìîïåðåâàðèâàíèå). Ôåðìåíòû è òîêñèíû, êîòîðûå ïðè ýòîì âûäåëÿþòñÿ, ÷àñòî ñáðàñûâàþòñÿ â êðîâîòîê è ìîãóò ñåðü¸çíî ïîâðåäèòü äðóãèå îðãàíû, òàêèå, êàê ìîçã, ë¸ãêèå, ñåðäöå, ïî÷êè è ïå÷åíü.
Áîëüøàÿ ìåäèöèíñêàÿ, ñîöèàëüíàÿ, ýêîíîìè÷åñêàÿ ïðîáëåìà îñòðîãî ïàíêðåàòèòà îáóñëîâëåíà âûñîêîé ÷àñòîòîé çàáîëåâàåìîñòè, îñîáåííî ñðåäè òðóäîñïîñîáíîãî íàñåëåíèÿ, âûñîêèì ïðîöåíòîì èíâàëèäèçàöèè è ëåòàëüíîñòè ïðè äåñòðóêòèâíûõ ôîðìàõ ïàíêðåàòèòà.
Ëåòàëüíîñòü ïðè ïàíêðåîíåêðîçå îñòàåòñÿ êðàéíå âûñîêîé è ïî äàííûì ðàçëè÷íûõ àâòîðîâ ñîñòàâëÿåò îò 15 äî 90%. Ìàñøòàá ñîïîñòàâèì ñ ïîòåðÿìè îò äîðîæíî-òðàíñïîðòíûõ ïðîèñøåñòâèé (à ñ îòäàëåííûìè ïîñëåäñòâèÿìè — ïðåâûøàåò).
Îò ÄÒÏ è îò îñòðîãî ïàíêðåàòèòà / ïàíêðåîíåêðîçà ñòðàäàþò è ïîãèáàþò ìóæ÷èíû è æåíùèíû ñîïîñòàâèìîãî âîçðàñòà — î÷åíü ñõîæèå ñîöèàëüíûå ãðóïïû íàñåëåíèÿ (ñîñòîÿâøèåñÿ, ìîáèëüíûå, èìåþùèå ðàáîòó è äîõîä, àâòîìîáèëü è âîçìîæíîñòü óñòðàèâàòü àêòèâíûé îòäûõ, ïîåçäêè, èìåþùèå èçáûòîê âåñà, ïîâûøåííîå àðòåðèàëüíîå äàâëåíèå, æåë÷íî-êàìåííóþ áîëåçíü è ÷àñòî ïåðååäàþùèå è çëîóïîòðåáëÿþùèå àëêîãîëåì). Ïðè âñåì ýòîì îñòðûé ïàíêðåàòèò è ïàíêðåîíåêðîç ê ñîöèàëüíî çíà÷èìûì çàáîëåâàíèÿì (êàê ñåðäå÷íî-ñîñóäèñòûå, îíêîëîãèÿ, òðàâìàòèçì, òóáåðêóëåç, íàðêîìàíèÿ, ÂÈ×, ãåïàòèò è ò.ä.) íå îòíîñÿòñÿ.
Îñòðûé ïàíêðåàòèò -(ëàò. pancreatitis, îò äð.-ãðå÷. ðÜãêñåáò — ïîäæåëóäî÷íàÿ æåëåçà + —itis — âîñïàëåíèå) — îñòðî ïðîòåêàþùåå àñåïòè÷åñêîå âîñïàëåíèå ïîäæåëóäî÷íîé æåëåçû äåìàðêàöèîííîãî òèïà, â îñíîâå êîòîðîãî ëåæàò íåêðîáèîç ïàíêðåàòîöèòîâ è ôåðìåíòíàÿ àóòîàãðåññèÿ ñ ïîñëåäóþùèì íåêðîçîì è äèñòðîôèåé æåëåçû è ïðèñîåäèíåíèåì âòîðè÷íîé ãíîéíîé èíôåêöèè.
Ëåòàëüíîñòü, íåñìîòðÿ íà ïðèìåíåíèå ñîâðåìåííûõ ìåòîäèê êîíñåðâàòèâíîãî è îïåðàòèâíîãî ëå÷åíèÿ, âûñîêàÿ: îáùàÿ 7-15%, ïðè äåñòðóêòèâíûõ ôîðìàõ — 40-70%.
Õðîíè÷åñêèé ïàíêðåàòèò ÿâëÿåòñÿ äîâîëüíî ðàñïðîñòðàíåííûì çàáîëåâàíèåì, êîòîðîå ïðîÿâëÿåòñÿ ïîñòîÿííûìè èëè ïåðèîäè÷åñêè âîçíèêàþùèìè áîëÿìè è ïðèçíàêàìè ýêçîêðèííîé è ýíäîêðèííîé íåäîñòàòî÷íîñòè. Äëÿ íåãî õàðàêòåðíû íåîáðàòèìûå ïàòîëîãè÷åñêèå èçìåíåíèÿ ïàðåíõèìû ïîäæåëóäî÷íîé æåëåçû — ñìîðùèâàíèå å¸, ìåñòàìè èñ÷åçíîâåíèå àöèíóñîâ, ïðîëèôåðàòèâíûé ôèáðîç, à òàêæå ñòðèêòóðà ïðîòîêà, ôîðìèðîâàíèå êîíêðåìåíòîâ â í¸ì èëè â òêàíè æåëåçû. Îí ìîæåò ïðîòåêàòü ñ ìèíèìàëüíûìè êëèíè÷åñêèìè ïðîÿâëåíèÿìè èëè ïîä ìàñêîé äðóãèõ áîëåçíåé îðãàíîâ áðþøíîé ïîëîñòè (õðîíè÷åñêèé õîëåöèñòèò, äèñêèíåçèÿ æåë÷íûõ ïóòåé, ÿçâåííàÿ áîëåçíü æåëóäêà è äâåíàäöàòèïåðñòíîé êèøêè, ãðûæà ïèùåâîäíîãî îòâåðñòèÿ äèàôðàãìû). Âñëåäñòâèå ýòîãî óñòàíîâèòü èñòèííóþ ÷àñòîòó äàííîãî çàáîëåâàíèÿ íå ïðåäñòàâëÿåòñÿ âîçìîæíûì.
1. Ýòèîëîãèÿ
Íàèáîëåå ÷àñòûìè ïðè÷èíàìè ïàíêðåàòèòà ÿâëÿþòñÿ æåë÷åêàìåííàÿ áîëåçíü è óïîòðåáëåíèå àëêîãîëÿ â ñî÷åòàíèè ñ îáèëüíûì ïðèåìîì ïèùè. Òàêæå ïðè÷èíàìè ïàíêðåàòèòà ìîãóò áûòü îòðàâëåíèÿ, òðàâìû, âèðóñíûå çàáîëåâàíèÿ, îïåðàöèè è ýíäîñêîïè÷åñêèå ìàíèïóëÿöèè. Òàêæå î÷åíü ÷àñòîé ïðè÷èíîé ïàíêðåàòèòà ÿâëÿþòñÿ ðàçëè÷íûå ïñèõîãåííûå âîçäåéñòâèÿ: ñòðåññû, ðàçëè÷íûå ïñèõîòðàâìû, íåðâíîå ïåðåíàïðÿæåíèå, êîòîðûå âûçûâàþò ñïàñòè÷åñêîå ñîñòîÿíèå ñîñóäîâ, à òàêæå ìûøö íà âûõîäå æåë÷íûõ è ïàíêðåàòè÷åñêèõ ïðîòîêîâ. Íà ñåãîäíÿøíèé äåíü îäíèì èç íàèáîëåå âàæíûõ ôàêòîðîâ ðàçâèòèÿ õðîíè÷åñêîãî ïàíêðåàòèòà ÿâëÿåòñÿ êóðåíèå. Óñòàíîâëåíî, ÷òî ñòåïåíü ðèñêà ïîâûøàåòñÿ íà 75% ïî ñðàâíåíèþ ñ íåêóðÿùèìè
2. Ïèòàíèå ïðè ïàíêðåàòèòå
Èçâåñòíî, ÷òî îñòðûé ïàíêðåàòèò ëå÷èòñÿ, êàê ïðàâèëî, â ñòàöèîíàðå ñ ïîìîùüþ âðà÷åé. À äàëüíåéøåå ëå÷åíèå çàâèñèò îò ÷åëîâåêà. È ñàìûì ãëàâíûì â ëå÷åíèè õðîíè÷åñêîãî ïàíêðåàòèòà ÿâëÿåòñÿ ñîáëþäåíèå äèåòû.
Âàæíî ïîìíèòü: âûëå÷èòü õðîíè÷åñêèé ïàíêðåàòèò ñ ïîìîùüþ ëåêàðñòâ, íî áåç ñîáëþäåíèÿ äèåòû íåâîçìîæíî. È íàïðîòèâ, åñëè ó Âàñ õðîíè÷åñêèé ïàíêðåàòèò, òî ñòðîãîå ñîáëþäåíèå äèåòû ïîçâîëèò Âàì îñâîáîäèòñÿ îò ýòîãî çàáîëåâàíèÿ áåç ðåöèäèâîâ (îáîñòðåíèå) è òàáëåòîê. Ïèòàíèå ìîæåò áûòü âêóñíûì, ðàçíîîáðàçíûì è ïîëåçíûì äàæå åñëè îíî äèåòè÷åñêîå.
Äèåòà ¹5 ï.
Ïîêàçàíèÿìè íàçíà÷åíèÿ äèåòû ¹5 ÿâëÿåòñÿ õðîíè÷åñêèé ïàíêðåàòèò âíå îáîñòðåíèÿ.
Öåëü äèåòû: óìåíüøåíèå âîñïàëåíèÿ è âîññòàíîâëåíèå ôóíêöèé ïîäæåëóäî÷íîé æåëåçû, ìåõàíè÷åñêîå, õèìè÷åñêîå è òåðìè÷åñêîå ùàæåíèå æåëóäêà è êèøå÷íèêà, ïðåäîòâðàùåíèÿ æèðîâîé èíôèëüòðàöèè ïå÷åíè è ïîäæåëóäî÷íîé æåëåçû.
Ïðàâèëüíî ïîäîáðàííàÿ äèåòà âûçûâàåò îçäîðîâèòåëüíûé ýôôåêò è ñïîñîáñòâóåò ëó÷øåìó óñâîåíèþ ïðèìåíÿåìûõ ëåêàðñòâ. Ïîêàçàíèÿ ê ïðèìåíåíèþ äèåòû ¹5 — çàáîëåâàíèÿ ïå÷åíè, æåë÷íîãî ïóçûðÿ, çàáîëåâàíèÿ, ñâÿçàííûå ñ íàðóøåíèåì ðàáîòû ïå÷åíè è æåë÷åâûâîäÿùèõ ïóòåé (ïàíêðåàòèò).
Äèåòà ¹5ï (â îòëè÷èå îò äèåòû ¹5) ïîâûøåíî ñîäåðæàíèå áåëêîâ (äî150 ã., â îñíîâíîì æèâîòíîãî ïðîèñõîæäåíèÿ), èìååòñÿ îãðàíè÷åíèå óãëåâîäîâ è æèðîâ. Âñå áëþäà ãîòîâÿò â ïàðîâîì, ïðîòåðòîì, èçìåëü÷åííîì âèäå.
Îñíîâà äèåòû ¹5-ï — â ïèùåâîé ðàöèîí íå âêëþ÷àþòñÿ ïðîäóêòû, êîòîðûå óñèëèâàþò êèñëîòîîáðàçîâàíèå â æåëóäêå è àêòèâèçèðóþùèå ôåðìåíòàòèâíóþ àêòèâíîñòü ïîäæåëóäî÷íîé æåëåçû.
 ñâîþ î÷åðåäü äèåòà ¹5-ï èìååò äâà âàðèàíòà:
Ïåðâûé âàðèàíò äèåòû ¹5-ï.
Áîëåå ñòðîãèé âàðèàíò. Ïðèìåíÿåòñÿ ïðè îñòðîì ïàíêðåàòèòå. Íàçíà÷àåòñÿ âðà÷îì. Äëèòåëüíîñòü äèåòû çàâèñèò îò òÿæåñòè çàáîëåâàíèÿ (îêîëî äâóõ íåäåëü);
Ïîêàçàíèÿ ê ïðèìåíåíèþ: îñòðûé ïàíêðåàòèò, îáîñòðåíèå õðîíè÷åñêîãî ïàíêðåàòèòà. Äèåòà ëå÷åáíàÿ, íàçíà÷àåòñÿ âðà÷îì. Ïîñêîëüêó ïåðâûé âàðèàíò äèåòû íåñáàëàíñèðîâàííûé ïî ñîäåðæàíèþ íåîáõîäèìûõ îðãàíèçìó ïèòàòåëüíûõ âåùåñòâ, òî äëèòåëüíîå ïðèìåíåíèå íå ðåêîìåíäóåòñÿ. Äëèòåëüíîñòü ëå÷åíèÿ äèåòîé çàâèñèò îò ñîñòîÿíèÿ áîëüíîãî è ïðèáëèçèòåëüíî ðàâíà 2 íåäåëÿì.
Öåëü ïåðâîãî âàðèàíòà äèåòû ¹5ï: óìåíüøèòü ñåêðåöèþ æåëóäêà è ïîäæåëóäî÷íîé æåëåçû, ñîçäàâàÿ òåì óñëîâèÿ äëÿ ñíÿòèÿ âîñïàëåíèÿ è ðåãåíåðàöèè îðãàíà. È êàê ðåçóëüòàò óìåíüøàåòñÿ áîëåâîé ñèíäðîì.
Ïðèåì ïèùè: 6-8 ðàç â äåíü, ìàëûìè ïîðöèÿìè. Ïèùà ãîòîâèòñÿ íà ïàðó, èìååò ïîëóæèäêóþ êîíñèñòåíöèþ. Òåìïåðàòóðà ïèùè 20-50 ãðàä. (òåðìè÷åñêîå ùàæåíèå) Äèåòà ìåõàíè÷åñêè è õèìè÷åñêè ìàêñèìàëüíî ùàäÿùàÿ, íàçíà÷àåòñÿ ïîñëå.
Õèìè÷åñêèé ñîñòàâ ïèùè â äèåòå ¹5ï, ïåðâûé âàðèàíò:
Áåëêè — îò 60 äî 80 ã. (îãðàíè÷èòü áåëêè æèâîòíîãî ïðîèñõîæäåíèÿ äî 25 ã.)
æèðû — îò 50 äî 60 ã.,
óãëåâîäîâ — îò 200 äî 280 ã.;
êàëîðèéíîñòü — äî 1800 êêàë;
Ñóòî÷íîå ïîòðåáëåíèå ïîâàðåííîé ñîëè ñîñòàâëÿåò 6-10 ã.,
æèäêîñòè — äî 2 ë â ñóòêè.
ïèùà äîëæíà áûòü áîãàòàÿ âèòàìèíàìè, ìàêðî- è ìèêðîýëåìåíòàìè.
Ïðîäóêòû, ðåêîìåíäîâàííûå äèåòîé ¹5ï, ïåðâûé âàðèàíò:
ïðîòåðòûå êàøè íà âîäå,
ñëèçèñòûå ñóïû èç êðóï,
÷àé ñ ñàõàðîì,
ñóõàðè (äî 50 ã./ñóò),
æåëå èëè ìóññû,
îâîùíûå ïþðå (êàðòîôåëü, ìîðêîâü, òûêâà, êàáà÷êè) áåç ìàñëà,
ïàðîâûå îâîùíûå ïóäèíãè,
êèñåëè èç ïðîòåðòûõ ôðóêòîâ.
õëåá áåëûé, â÷åðàøíèé,
ïå÷åíüå ñóõîå.
Ïðîäóêòû, çàïðåùåííûå äèåòîé ¹5ï, ïåðâûé âàðèàíò:
ïðîäóêòû íå îïèñàííûå âûøå,
ïðîäóêòû, êîòîðûå ñîäåðæàò ãðóáóþ êëåò÷àòêó,
ïðîäóêòû, âûçûâàþùèå âçäóòèå êèøå÷íèêà,
ïðîäóêòû, êîòîðûå âûçûâàþò ïîâûøåííóþ ñåêðåòîðíóþ àêòèâíîñòü.
Ïîñëå ñíÿòèÿ îñòðûõ ÿâëåíèé è óìåíüøåíèÿ áîëåâîãî ñèíäðîìà äèåòà ïîñòåïåííî ðàñøèðÿåòñÿ è íàçíà÷àåòñÿ â âèäå âòîðîãî âàðèàíòà.
Âòîðîé âàðèàíò äèåòû ¹5—ï.Ïðèìåíÿåòñÿ âíå îáîñòðåíèÿ.
Ïåðåõîä ñ ïåðâîãî âàðèàíòà äèåòû íà âòîðîé äîëæåí îñóùåñòâëÿòüñÿ ïîñòåïåííî, ïîñêîëüêó ðåçêèé ïåðåõîä óâåëè÷èâàåò íàãðóçêó íà âîñïàëåííóþ ïîäæåëóäî÷íóþ æåëåçó è ìîæåò ñïðîâîöèðîâàòü íîâûé ïðèñòóï îñòðîãî ïàíêðåàòèòà.
Ïîêàçàíèå ê ïðèìåíåíèþ äèåòà ¹5ï, âòîðîé âàðèàíò:
Îñòðûé ïàíêðåàòèò ïîñëå ñíÿòèÿ îñòðûõ ñèìïòîìîâ, ôàçà ñòàáèëèçàöèè ñîñòîÿíèÿ,
õðîíè÷åñêèé ïàíêðåàòèò.
Öåëü äèåòû:
ïðåäóïðåæäåíèå ðàçâèòèÿ âîñïàëèòåëüíûõ ïðîöåññîâ â ïîäæåëóäî÷íîé æåëåçå,
ïðåäóïðåäèòü âîçíèêíîâåíèå ðåöèäèâîâ çàáîëåâàíèÿ.
Õèìè÷åñêèé ñîñòàâ ïèùè â äèåòå ¹5ï, âòîðîé âàðèàíò:
Áåëêè — äî 120 ã., ïðè âûðàæåííîì ïîõóäåíèè äî 130ã. (1,4 ã/êã âåñà ìàññû òåëà)
æèðû — îãðàíè÷åíèÿ, äî 130ã. Ñîîòâåòñòâóåò ìèíèìàëüíûì ôèçèîëîãè÷åñêèì ïîòðåáíîñòÿì îðãàíèçìà (20% — ðàñòèòåëüíûé æèð)
óãëåâîäû — îãðàíè÷åíèÿ, äî 400 ã.
óãëåâîäîâ — îò 200 äî 280 ã.;
êàëîðèéíîñòü — äî 2470-270 êêàë;
Ñóòî÷íîå ïîòðåáëåíèå ïîâàðåííîé ñîëè ñîñòàâëÿåò 6-10 ã.,
æèäêîñòè — äî 2 ë â ñóòêè.
ïèùà äîëæíà áûòü áîãàòàÿ âèòàìèíàìè, ìàêðî- è ìèêðîýëåìåíòàìè.
Ïèòàíèå äðîáíîå 5-6 ðàç â äåíü, íåáîëüøîå ïî îáúåìó. Ïðîäîëæèòåëüíîñòü 2-3 ìåñÿöà. Áëþäà, ïðèãîòîâëåííûå íà ïàðó èëè îòâàðíûå, èçìåëü÷åííûå. Ïðè âîçíèêíîâåíèè ðåöèäèâà çàáîëåâàíèÿ âîçâðàò ê ïåðâîìó âàðèàíòó äèåòû ¹5ï
Ïðèíöèïû ïèòàíèÿ:
1. Ðåãóëÿðíîñòü — ãëàâíûé ïðèíöèï ïèòàíèÿ ïðè ïàíêðåàòèòå. Ïðèíèìàéòå ïèùó 5-6 ðàç â äåíü. Òðè ïîëíîöåííûõ ïðèåìà ïèùè — çàâòðàê, îáåä, óæèí. È 2-3 äîïîëíèòåëüíûõ — âòîðîé çàâòðàê, ïîëäíèê, ñòàêàí êåôèðà íà íî÷ü (íåêèñëûé).
2. Ïîðöèè ïèùè äîëæíû áûòü íåáîëüøèìè ïî îáúåìó è íèçêîé êàëîðèéíîñòè.
3. Ïðèíöèï òåìïåðàòóðíîãî ùàæåíèÿ. Òåìïåðàòóðà ïèùè äîëæíà íå áûòü ãîðÿ÷åé èëè õîëîäíîé. Îïòèìàëüíàÿ òåìïåðàòóðà ïèùè îò 40 äî 50 ãðàäóñîâ.
4. Ïðèíöèï ìåõàíè÷åñêîãî ùàæåíèÿ. Ïèùà íå äîëæíà ìåõàíè÷åñêè ðàçäðàæàòü æåëóäî÷íî-êèøå÷íûé òðàêò. Ïèùà äîëæíà áûòü ïðîòåðòîé, ïðåäïî÷òèòåëüíî. Çàïðåùåíû ïðîäóêòû ñîäåðæàùèå ãðóáóþ ñòðóêòóðó, âîëîêíà, êëåò÷àòêó è ò.ï.
5. Ïðèíöèï õèìè÷åñêîãî ùàæåíèÿ. Íåîáõîäèìî ñëåäèòü çà êà÷åñòâîì ðàöèîíà, ïî ñîäåðæàíèþ æèðîâ, áåëêîâ, óãëåâîäîâ:
Ïèùà äîëæíà áûòü ìàëîæèðíîé (äî 70-80 ã.),
Êîëè÷åñòâî áåëêà, íàïðîòèâ, óâåëè÷åíî äî 140-150 ã. (ìÿñî, ðûáà, òâîðîã)
Îãðàíè÷èâàåì óãëåâîäû äî 300-350 ã., îñîáåííî ëåãêî ëåãêîóñâîÿåìûå (ñàõàð, ìåä, âàðåíüå, ôèíèêè è ò.ä.)
 òå÷åíèå äíÿ äîëæíî áûòü äîñòàòî÷íîå êîëè÷åñòâî æèäêîñòè.  ðàöèîíå îáÿçàòåëüíî äîëæíû áûòü ñóïû.
Áîëüíûå, ñòðàäàþùèå õðîíè÷åñêèì ïàíêðåàòèòîì, âûíóæäåíû ñîáëþäàòü äèåòó â òå÷åíèå ìíîãèõ ëåò. Äèåòà ìîæåò èìåòü èíäèâèäóàëüíûå ïðåäïî÷òåíèÿ, äîñòàòî÷íàÿ ïî ñóòî÷íîé êàëîðèéíîñòè, ïîëíîöåííîé ïî êîëè÷åñòâó áåëêîâ, æèðîâ, óãëåâîäîâ è ìèíåðàëüíûõ âåùåñòâ. Ðåæèì ïèòàíèÿ äðîáíûé, èñêëþ÷àþòñÿ ïðîäóêòû, ìåõàíè÷åñêè ðàçäðàæàþùèå ñëèçèñòóþ îáîëî÷êó ïèùåâàðèòåëüíîãî òðàêòà è îáëàäàþùèå ñîêîãîííûì äåéñòâèåì.
Ïðè îáîñòðåíèè õðîíè÷åñêîãî ïàíêðåàòèòà â ïåðâûå 3 äíÿ ðåêîìåíäóåòñÿ ãîëîä.  ýòîò ïåðèîä ìîæíî ïèòü ìèíåðàëüíóþ âîäó áåç ãàçà, îòâàð øèïîâíèêà — ìàëåíüêèìè ïîðöèÿìè îêîëî 1 ëèòðà â ñóòêè. Ñ 4 ïî 6 äåíü ðàçðåøàåòñÿ ïèòü íåñëàäêèé ÷àé ñ ñóõàðèêîì, ïðîòåðòûå íåñîëåíûå ñëèçèñòûå ñóïû, ìîæíî åñòü ïðîòåðòóþ ãðå÷íåâóþ (èëè ðèñîâóþ) êàøó íà ìîëîêå, ðàçâåäåííîì íàïîëîâèíó âîäîé, ïàðîâîé áåëêîâûé îìëåò. Ñ 6 äíÿ ìîæíî äîáàâèòü â äèåòó òâîðîã, ñëèâî÷íîå ìàñëî (äî 10-15 ã. â ñóòêè), íåñâåæèé áåëûé õëåá, ïðîòåðòûå îâîùíûå ñóïû èëè ïþðå áåç êàïóñòû (ïðè ïðèãîòîâëåíèè áëþä ìîæíî èñïîëüçîâàòü ìîðêîâü, ñâåêëó, êàðòîôåëü). Ñ 7-8 äíÿ â ðàöèîí äîáàâëÿþò ìÿñî è ðûáó íåæèðíûõ ñîðòîâ â âèäå ïàðîâûõ ñóôëå èç îòâàðíûõ ïðîäóêòîâ, íà 9-10é — â âèäå ïàðîâûõ ôðèêàäåëåê, êíåëåé.
Ïèùà, ïðèíèìàåìàÿ â ýìîöèîíàëüíî áëàãîïîëó÷íûå ìîìåíòû óñâàèâàåòñÿ ëó÷øå, è, íàïðîòèâ, åñëè áîëüíîé íàõîäèòñÿ â ïîäàâëåííîì ñîñòîÿíèè, òî ýòî ñîñòîÿíèå áóäåò ïðåïÿòñòâîâàòü ïðîöåññó ïèùåâàðåíèÿ, óñâîåíèþ è îòñóòñòâèþ ëå÷åáíîãî ýôôåêòà ñî ñòîðîíû ïèòàíèÿ.
Çàäà÷è ñîâðåìåííîé äèåòîëîãèè — ïîâûñèòü ýôôåêòèâíîñòü ëå÷åáíûõ ìåðîïðèÿòèé, ëèêâèäèðîâàòü íåæåëàòåëüíîå, ïîáî÷íîå äåéñòâèå ìåäèêàìåíòîâ, ìàêñèìàëüíî îáëåã÷èòü è ðàçãðóçèòü ôóíêöèè ïîâðåæäåííûõ îðãàíîâ è ñèñòåì, ñïîñîáñòâîâàòü âîññòàíîâëåíèþ íàðóøåííûõ ïðîöåññîâ è íîðìàëèçîâàòü ôóíêöèîíàëüíîå ñîñòîÿíèå ïîäæåëóäî÷íîé æåëåçû (â äàííîì ñëó÷àå) è äðóãèõ îðãàíîâ æåëóäî÷íî-êèøå÷íîãî òðàêòà.
Îáÿçàòåëüíûì óñëîâèåì â ëå÷åáíîì ïèòàíèè ÿâëÿåòñÿ ñîáëþäåíèå áîëüíûì ðåæèìà ïèòàíèÿ, íàçíà÷åííîãî åìó âðà÷îì.
4. Ïðîäóêòû ïèòàíèÿ. Ðåêîìåíäàöèè äèåòîòåðàïèè
1. Õëåá è ìó÷íûå èçäåëèÿ.
Ðåêîìåíäóåòñÿ: õëåá ïøåíè÷íûé â÷åðàøíåé âûïå÷êè èëè ïîäñóøåííûé. Íåñäîáíîå ïå÷åíüå.
Èñêëþ÷àþòñÿ: ðæàíîé è ñâåæèé õëåá, èçäåëèÿ èç ñäîáíîãî è ñëîåíîãî òåñòà, ïèðîæêè, òîðòû.
2. Ìÿñî è ïòèöà.
Ðåêîìåíäóåòñÿ: Ìÿñî è ïòèöà — íåæèðíûå ñîðòà ãîâÿäèíû, òåëÿòèíà, êðîëèê, êóðèöà, èíäåéêà, ïòèöó îñâîáîæäàòü îò êîæè. Â îòâàðíîì èëè ïàðîâîì âèäå, ïðîòåðòîå èëè ðóáëåíîå (êîòëåòû, êíåëè, ïþðå, ñóôëå, áåôñòðîãàíîâ, êóñêîì «ìîëîäîå» ìÿñî).
Èñêëþ÷àþòñÿ: æèðíûå ñîðòà, áàðàíèíà, ñâèíèíà, ãóñü, óòêà, äè÷ü, ïå÷åíü, ìîçãè, ïî÷êè, æàðåíîå è òóøåíîå ìÿñî êóñêîì, êîï÷åíîñòè, êîëáàñû, êîíñåðâû.
3. Ðûáà.
Ðåêîìåíäóþòñÿ: íåæèðíûå âèäû. Ðûáà äîëæíà áûòü îòâàðíàÿ èëè ïðèãîòîâëåííàÿ íà ïàðó. Ìîæíî ïðèãîòîâèòü ñóôëå èç âàðåíîé ðûáû, ëèáî ïðèãîòîâèòü çàëèâíîå íà îâîùíîì îòâàðå.
Ðûáà, íåæèðíûå âèäû, îò -0,2% äî 3% æèðà — òðåñêà, ñóäàê, ùóêà, íàâàãà, ìèíòàé, ñàçàí, ëåù, êàìáàëà, ïèêøà è äð.
Ðûáà ñðåäíåé æèðíîñòè, 0ò 3% äî 9% æèðà — êàðï, êåòà, ëåù ìîðñêîé, ãîðáóøà è äð.
Ðûáà âûñîêîæèðíàÿ, áîëåå 9% — ñåëüäü, ñêóìáðèÿ, óãîðü, êëûêà÷, êèëüêà êàñïèéñêàÿ
Èñêëþ÷àþòñÿ:ñîëåíàÿ, êîï÷åíàÿ, æàðåíàÿ ðûáà, êîíñåðâû, èêðà.
4. ßéöà.
Ðåêîìåíäóþòñÿ: îìëåò áåëêîâûé ïàðîâîé èç 1-2 ÿèö â äåíü, ÿéöà â òâîðîæíûõ çàïåêàíêàõ, æåëòîê äî 0,5 â äåíü — â áëþäàõ.
Èñêëþ÷àþòñÿ: â âèäå äðóãèõ áëþä.
5. Ìîëî÷íûå ïðîäóêòû.
Ðåêîìåíäóþòñÿ: ìîëîêî â áëþäàõ, òâîðîã íåêèñëûé ñâåæåïðèãîòîâëåííûé â âèäå ïàñòû, ïàðîâûå ïóäèíãè.
Èñêëþ÷àþòñÿ: ìîëîêî â íàòóðàëüíîì âèäå, ñëèâêè, ìîëî÷íîêèñëûå íàïèòêè, ñìåòàíà, òâîðîã æèðíûé è ñ ïîâûøåííîé êèñëîòíîñòüþ, ñûð æèðíûé è ñîëåíûé.
6. Æèðû.
Ðåêîìåíäóþòñÿ:ñëèâî÷íîå ìàñëî íåñîëåíîå è ðàñòèòåëüíîå ðàôèíèðîâàííîå ìàñëî â ãîòîâûõ áëþäàõ.
Èñêëþ÷àþòñÿ:ïðî÷èå æèðû, æàðåíèå íà íèõ.
7. Êðóïû, ìàêàðîííûå èçäåëèÿ è áîáîâûå.
Ðåêîìåíäóþòñÿ: ïðîòåðòûå è ïîëóâÿçêèå êàøè èç îâñÿíîé, ãðå÷íåâîé, ìàííîé êðóïû, ðèñà, ñâàðåííûå íà âîäå èëè ïîïîëàì ñ ìîëîêîì, êðóïÿíûå ñóôëå, ïóäèíãè ïîïîëàì ñ òâîðîãîì, çàïåêàíêè. Îòâàðíûå ìàêàðîííûå èçäåëèÿ.
Èñêëþ÷àþòñÿ:ïøåíî, ÿ÷íåâàÿ, ðàññûï÷àòûå êàøè, áîáîâûå.
8. Îâîùè.
Ðåêîìåíäóþòñÿ:êàðòîôåëü, ìîðêîâü, êàáà÷êè, öâåòíàÿ êàïóñòà â âèäå ïþðå è ïàðîâûõ ïóäèíãîâ. Îâîùè äîëæíû áûòü îòâàðíûå, òóøåíûå, ïðèãîòîâëåííûå íà ïàðó
Èñêëþ÷àþòñÿ:áåëîêî÷àííàÿ êàïóñòà, ðåäüêà, ðåïà, ðåäèñ, áðþêâà, øïèíàò, ùàâåëü, ÷åñíîê, ëóê.
9. Ñóïû.
Ðåêîìåíäóþòñÿ: ñëèçèñòûå èç êðóï (îâñÿíàÿ, ïåðëîâàÿ, ðèñîâàÿ, ìàííàÿ), ñóï-êðåì èç âûâàðåííîãî ìÿñà.
Èñêëþ÷àþòñÿ: íà ìÿñíîì è ðûáíîì áóëüîíå, îòâàðå ãðèáîâ è îâîùåé, ìîëî÷íûå, ùè, áîðù, îêðîøêà, ñâåêîëüíèê.
10. Ïëîäû, ñëàäêèå áëþäà è ñëàäîñòè.
Ðåêîìåíäóþòñÿ: ïðîòåðòûå êîìïîòû, êèñåëè, ìóññ, æåëå (íà êñèëèòå èëè ñîðáèòå). ßáëîêè ïå÷åíûå, íåêèñëûõ ñîðòîâ. Ôðóêòû è ÿãîäû íåêèñëûõ ñîðòîâ ïðîòåðòûå
Èñêëþ÷àþòñÿ:âñå ïðî÷èå.
11. Ñîóñû è ïðÿíîñòè.
Ðåêîìåíäóþòñÿ:ïîëóñëàäêèå ôðóêòîâî-ÿãîäíûå ïîäëèâêè.
Èñêëþ÷àþòñÿ:ïðî÷èå ñîóñû, ïðÿíîñòè.
12. Íàïèòêè.
Ðåêîìåíäóþòñÿ: ÷àé ñëàáîçàâàðåííûé, îòâàð øèïîâíèêà.
Èñêëþ÷àþòñÿ: äðóãèå íàïèòêè, âêëþ÷àÿ îâîùíûå è ôðóêòîâûå ñîêè.
Êàòåãîðè÷åñêè íåëüçÿ íè ïðè êàêèõ îáñòîÿòåëüñòâàõ:
— ëþáûå ñïèðòíûå íàïèòêè, äàæå ñëàáîàëêîãîëüíûå; |
— îñòðûå ñïåöèè è ïðèïðàâû; |
— ÷èïñû, êèðèåøêè è îðåøêè; |
— êàðòîôåëü ôðè, õîò-äîã, ÷èçáóðãåðû è ïîäîáíîå. |
Ïðèìåðíîå ìåíþ íà îäèí äåíü:
Ïåðâûé çàâòðàê. Ìÿñî îòâàðíîå ñ êàðòîôåëüíûì ïþðå, ÷àé ñ ìîëîêîì.
Âòîðîé çàâòðàê. Òâîðîã îáåçæèðåííûé, ÿáëîêî ïå÷åíîå.
Îáåä: ñóï ãåðêóëåñîâûé ñëèçèñòûé (ïîëîâèíà ïîðöèè), ñóôëå ìÿñíîå ïàðîâîå ñ âåðìèøåëüþ, æåëå ôðóêòîâîå.
Ïîëäíèê: îìëåò áåëêîâûé ïàðîâîé, îòâàð øèïîâíèêà.
Óæèí: ñóôëå òâîðîæíîå ïàðîâîå, ÷àé ñ ìîëîêîì.
Íà äåíü: õëåá áåëûé â÷åðàøíèé 250 ã., ñàõàð 30 ã., ìàñëî 15 ã.
Âûâîäû
Ïàíêðåàòèò — ýòî âîñïàëåíèå ïîäæåëóäî÷íîé æåëåçû ñ áîëåå èëè ìåíåå âûðàæåííûìè èçìåíåíèÿìè â íåé.
Ñóùåñòâóþò ðàçëè÷íûå êëàññèôèêàöèè ýòîãî çàáîëåâàíèÿ.
Ýòèîëîãèÿ ìîæåò áûòü ðàçëè÷íîé. Èç èñòî÷íèêîâ âèäíî, ÷òî 25-30% ñëó÷àåâ — ó ?


