Поджелудочная железа покалывание тела
Боли в поджелудочной железе, причины которых может выяснить только доктор после индивидуального осмотра и ряда анализов, могут быть связаны с заболеванием органа или неправильным образом жизни. Болевые симптомы может вызывать даже банальное нарушение работы пищеварительной системы.
Что вредно для органа?
Поджелудочная железа в организме – своеобразный фильтр, который принимает на себя удар от неправильного питания и образа жизни. Его повреждение и становится причиной боли. Многие даже не задумываются о том, что некоторые наши привычки и увлечения губят поджелудочную железу, среди них:
- переедание;
- любовь к фастфудам;
- увлечение приправами, маринадами, пряностями;
- табакокурение;
- злоупотребление алкоголем;
- сладости в больших количествах;
- жареные продукты;
- нарушение режима дня;
- нездоровый сон;
- психологические причины и стрессы.

Боль в поджелудочной может быть ноющей или покалывающей, при сильном приступе от болевых ощущений даже трудно дышать
Все это по отдельности и комплексно отражается на здоровье железы, соответственно, оказывает негативное влияние на органы пищеварительного тракта, аппетит, самочувствие и выделительную систему человека.
Почему болит поджелудочная железа?
Довольно часто люди обращаются к доктору с жалобами на боль в области живота, с болями желудка и поджелудочной железы, самому пациенту не очень понятно, что конкретно у него болит и по какой причине, поэтому врач назначает диагностику. Чаще всего с помощью аппаратного обследования удается найти источник боли, даже если она при пальпации отдает в разные области.
Боль в поджелудочной железе, в зависимости от причины, имеет характер обширной, отдающей в органы, ноющей или покалывающей. Причем это даже не всегда зависит от разновидности заболевания. Для устранения болевых ощущений необходимо определить причины болей в поджелудочной железе, сделать это может врач на основе диагностики и результатов анализов пациента.
Обычно болевые ощущения органа связаны с заболеванием поджелудочной, они хорошо известны медицине и поддаются лечению:
- хронический и острый панкреатит;
- образование кисты или псевдокисты;
- опухоль;
- онкология;
- диффузное изменение паренхимы тоже может стать причиной болевых ощущений.
Однако существуют процессы, которые косвенно влияют на работу поджелудочной железы, провоцируя боли. Например, это наличие проблем в пищеварительном тракте, в результате чего в организм попадает много излишних жиров, для переваривания которых железа вырабатывает ферменты более интенсивно, что и приводит к дискомфорту в подреберье. Или нарушения в работе органов пищеварения – желчного пузыря, желудка, печени, кишечника. Как результат – желчь поступает в ткани поджелудочной, провоцируя воспалительные процессы.
Вредные привычки тоже могут вызывать боль в поджелудочной железе, став причиной панкреатита. Алкоголь и курение провоцируют стимуляцию выработки панкреатической секреции, разрушающей ткани железы. Появляется кислородное голодание, нарушается кровообращение внутренних органов, приводящее к тошноте, рвоте, болям.
Усиливает выработку панкреатического сока прием определенной категории лекарственных препаратов, ослабляя иммунитет и оказывая пагубное воздействие на всю пищеварительную систему. К ним относятся многие антибиотики.
Инфекции и воспаления, протекающие в организме, могут затрагивать здоровую поджелудочную железу, что приводит к её поражению, становясь причиной боли. Пытаясь сохранить себя, ослабленный и выработанный орган начинает болеть и подавать знаки о помощи.
Аутоиммунные заболевания и их лечение могут сказаться на функциях поджелудочной железы, вызывая болевые ощущения, ведь ферменты будут выделяться в больших объемах, чем при нормальном состоянии здорового организма.
Определение источника боли и возможный диагноз
При появлении дискомфорта или неприятных ощущений в подреберье или вверху в районе живота, заниматься самолечением не следует, важно попасть на осмотр к доктору и точно найти причину патологии. Грамотный специалист методом пальпации сможет определить, есть ли поражения непосредственно поджелудочной железы, либо это воздействие процессов, параллельно происходящих в организме.
Самым распространенным заболеванием является панкреатит – воспаление поджелудочной железы, характеризующееся острой болью, рвотой, тошнотой и изменением стула. Приступ панкреатита может спровоцировать неправильное питание, в том числе частое переедание. Железа не справляется со своими функциями, так как вырабатывается вдвое больше панкреатического секрета, который начинает разрушать ткань органа, протоки сужаются, а вывод из организма шлаков затормаживается, что становится причиной непроходимости кишечника, сказываясь на выделительной системе и на самочувствии в целом.
Причины болей в поджелудочной железе могут быть спровоцированы образованием кисты или псевдокисты на органе. Происходит это по причине застоя жидкости в тканях, она загустевает на фоне воспалительного процесса и образовывает плотное яйцо с патологическим содержимым. Если это псевдокиста, то в большинстве случаев она сама рассасывается и выводится из организма, если же это киста классическая, то требуется хирургическое вмешательство.
Боль в области поджелудочной железы может быть вызвана развитием опухоли, которая сдавливает ткани, нарушает кровообращение и сказывается на работе органа. Доброкачественное новообразование можно не замечать на первых этапах, но когда опухоль разрастается – проявляется симптоматика. Такие новообразования подлежат медикаментозному лечению.
Злокачественные опухоли вызывают болевые ощущения, причем тошнота, рвота, жирный жидкий стул характерны для всех онкологических процессов. Они подлежат удалению хирургическим путем, главное, не затянуть процесс, чтобы образования не дали метастазы, способные распространиться на соседние органы.
На болезненных ощущениях в районе поджелудочной железы, так или иначе, могут сказываться и иные заболевания:
- образование камней в желчном пузыре;
- желтуха;
- пиелонефрит;
- почечные или печеночные колики;
- холецистит;
- дискинезия желчного и желчевыводящих путей;
- гастрит;
- мочекаменная болезнь;
- энтерит;
- язва желудка;
- остеохондроз;
- межреберная невралгия;
- онкология (метастазирование в другие органы).
Необходимо определить источник боли, найти его причину, прежде чем приступать к лечению. Если болевые ощущения вызваны заболеваниями в организме, то пить болеутоляющие препараты бессмысленно, необходимо устранить саму болезнь, ведь боль может усиливаться, распространяясь на другие области тела. Если врачу не удается определить источник болей, следует пройти комплексную диагностику для выявления заболевания, либо процессов, провоцирующих болевые ощущения в поджелудочной железе.
Острый и хронический панкреатит
Панкреатит «прихватывает» внезапно и резко, но до этого человек ощущает, что покалывает поджелудочная железа, могут быть дискомфортные ощущения в верхней части живота, особенно после еды и употребления алкоголя или газировки, но на это, как правило, никогда не обращается внимание. А потом случается приступ острого панкреатита, характеризующийся постоянно рвотой, сильной тошнотой, вздутием живота, жидким стулом с большим содержанием жиров, у больного повышается температура тела, на этом фоне может подниматься артериальное давление, появляются признаки аритмии, учащенный пульс, сердцебиение учащается. При пальпации видно увеличение зоны левой стенки живота, может даже появляться кровоподтек в виде сине-желтых пятен. На фоне непрекращающейся рвоты у больного происходит обезвоживание, упадок сил, резкое падение давления.
Своевременное обращение к врачу, интенсивная медикаментозная терапия и лечебное голодание помогут снять воспаление и появившиеся симптомы, затем больному назначается жесткая диета в течение нескольких недель. Далее питание тоже будет диетическим, важно выровнять свой режим дня, высыпаться, не переживать, не нервничать. Тогда причина острого панкреатита устранится, он больше проявляться не будет.
При развитии хронического панкреатита воспаление характеризуется дистрофическим поражением тканей, боль имеет характер тупой, ноющей. Обострение происходит после переедания, злоупотребления запрещенными диетой продуктами. Заболевание начинает проявлять себя с тяжести, тошноты, метеоризма, ввиду того, что нарушается отток желчи, пигменты накапливаются в крови, и случается очередной приступ. Если форма легкая, то пациент действует по назначению врача, если случай тяжелый, то необходима госпитализация.
Панкреатит на любой стадии – не приговор, с этим живут, просто уделяя особое внимание своему питанию и образу жизни.

Поражение поджелудочной железы доктор сможет изначально диагностировать методом пальпации, но проведение анализов тоже потребуется обязательно
Что такое жидкость в поджелудочной железе?
Запущенное воспаление железы вызывает образование асцита. Это скопление жидкости в брюшной полости, которое способствует тому, что болит поджелудочная. Скопление панкреатического сока, гноя, кровянистых выделения, отмерших клеток заполняют свободные полости, вызывая образование псевдокист. Увеличение тканей за счет скопления жидкости начинает сдавливать поджелудочную железу, замедляя выработку ферментов и гормонов. Это негативно сказывается на кровообращении и вызывает боль, которая очень размыта, сопровождается тяжестью и ощущением жжения.
Иногда скопление жидкости бывает объемным и в районе левого или правого подреберья можно прощупать выступающие его части. Лечение, которое назначает врач, помогает жидкости уйти, а псевдокисте рассосаться. Иногда требуется хирургическое вмешательство, иначе поджелудочная железа не сможет полноценно функционировать, хронический панкреатит будет обостряться то и дело и больной измучается в таком состоянии.
Чем снять острую боль?
Острая боль в поджелудочной железе должна быть устранена, но не стоит заниматься самолечением, важно, чтобы назначение выписывал врач. Следует строго следовать его рекомендациям. Если же у пациента уже не в первый раз проявляются подобные ощущения, то можно обратиться к методам, которые ранее помогали:
- медикаменты, снижающие активность панкреатической секреции, что снизит боль;
- лечебное голодание не менее 2-3 дней;
- соблюдение жесткой диеты, как правило, назначают лечебный стол №5;
- много минеральной щелочной воды обязательно в теплом виде (40 °C);
- отвары трав и травяные чаи;
- гормональный препарат Октреотид или Сандостатин.
Прием лекарственных препаратов не по назначению врача, а по подсказке знакомых, либо фармацевта в аптеке, может спровоцировать усиление боли, вызвать острое воспаление поджелудочной железы. Не стоит опираться на собственный опыт в лечении боли в животе, важно знать, от чего появились болевые ощущения, поэтому следует сперва посетить врача. Затягивать нельзя, чтобы не вызвать осложнений, если появилась боль в органе, даже если ее можно терпеть – сразу же записывайтесь на прием к гастроэнтерологу. Ранее устранение причины снимет боль, в противном случае откроются новые симптомы, с которыми уже тяжело будет не только идти к доктору, а порой, даже двигаться. Запущенное заболевание может привести к необходимости удаления органа, а жизнь без поджелудочной железы имеет множество ограничений.
Главное, это своевременная диагностика и определение источника боли. Если игнорировать свои ощущения, не обращаться к врачу, либо предпочесть средства народной медицины – можно спровоцировать развитие тяжелых заболеваний и серьезных последствий. Методом диагностики доктор должен сперва точно выявить причины панкреатита и только после этого будет разрабатываться индивидуальная схема лечения: https://metod-diagnostiki.ru/zhkt/oslozhnenie/prichiny-bolezni-podzheludochnoy-zhelezy/
Источник
Поджелудочная железа — важная часть организма, единственный орган, производящий инсулин. Кроме того, она отвечает за выработку желудочного сока. Ряд различных факторов может спровоцировать проблемы с данным участком организма. Как болит поджелудочная железа у человека и какие симптомы могут указывать на проблемы с этим органом? Можно ли облегчить болезненные проявления в домашних условиях до прибытия врача? Рассмотрим эти вопросы далее.
Где находится поджелудочная железа у человека?
Казалось бы, если железа зовется поджелудочной, логично, что она расположена под желудком. Однако это утверждение верно лишь для тех случаев, когда человек лежит. В остальных положениях орган находится «позади» желудка, плотно примыкая к нему и двенадцатиперстной кишке.
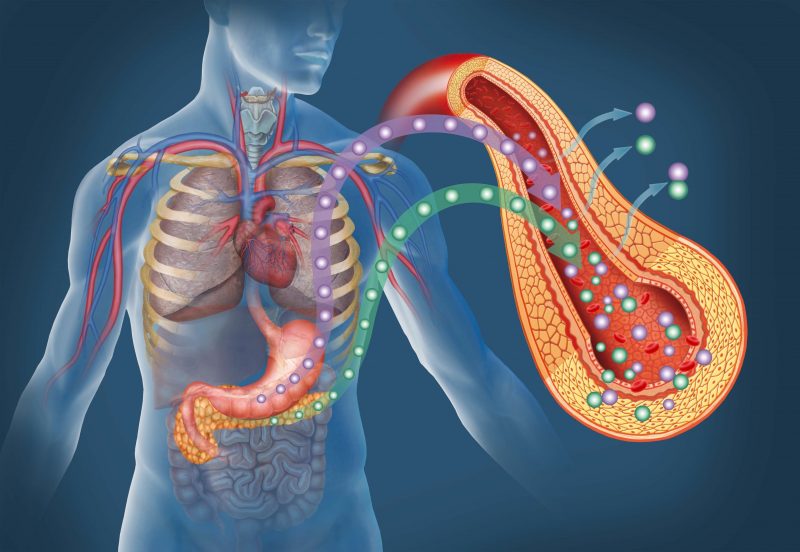
- Если взглянуть на строение человека со стороны позвоночника, эта железа располагается на уровне начала поясничного отдела.
- Что же касается взгляда со стороны брюшины, поджелудочная разместится примерно на 4—5 см выше пупка.
Этот внутренний орган состоит из 3 частей: головки, тела и хвоста. Головка железы располагается в области 12-перстной кишки (последняя охватывает поджелудочную, как будто подковой). Тело органа «прячется» за желудком, а хвост соседствует с селезенкой.
Это интересно! Формирование поджелудочной железы начинается на 5 неделе внутриутробного развития плода.
У новорожденного ребенка этот орган достигает длины 5 см, у годовалого — уже 7 см. Окончательные размеры (15 см) железа приобретает к 16 годам. Нормальными размерами органа считается диапазон 15—22 см, все остальные показатели являются патологией.
На какие заболевания указывает боль?
Основная проблема состоит в том, что симптомы, характерные для заболеваний поджелудочной железы, свойственны и альтернативным вариантам болезней. Это может привести к постановке неправильного диагноза и назначению не подходящего случаю лечения. В итоге теряется драгоценное время для терапии железы.
Это интересно: недостаточность кардии желудка — что это такое

Наиболее распространенными нарушениями поджелудочной считаются:
- панкреатит;
- сахарный диабет;
- рак;
- киста;
- панкреонекроз;
- муковисцидоз.
Последние 3 варианта заболеваний встречаются довольно редко.
Как болит поджелудочная железа?
Человеку, никогда прежде не сталкивавшемуся с трудностями функционирования поджелудочной железы, трудно распознать, что проблема заключается именно в ней. Где болит поджелудочная железа? Продолговатая форма органа может провоцировать боль в разных местах. Так, воспаленная головка провоцирует очаг боли справа и многие относят его на счет печени. Боли в остальных отделах создают дискомфорт в подреберье. Случаи острого панкреатита и вовсе делают характер боли опоясывающим.
Основными симптомами проблем с поджелудочной железой считаются:
- Высокая температура (от 38 градусов).
- Приступы тошноты, переходящие в рвоту с кисловатым привкусом.
- Снижение аппетита или вовсе его отсутствие (часто вызывает резкое похудение).
- Опоясывающие боли (либо в левом подреберье). Дискомфорт настолько силен, что смена положения (на лежачее, сидячее или стоячее) не может существенно облегчить страдания.
- В левом подреберье присутствует ощущение распирания. Этот симптом усиливается после еды или питья, а также по утрам.
- Сильная жажда.
- Желтоватый оттенок кожи и белков глаз.
- Повышенная потливость.
- Ощущение горечи во рту.
- Иногда наблюдается шоковое состояние.
Зачастую боли активизируются после еды, а если не принимать пищу вовсе не дают о себе знать.
Кроме того, у больного могут быть выявлены симптомы токсикоза, т. е. стойкое отвращение к ряду продуктов питания.
Симптомы и основные признаки патологий органа
Чаще всего на фоне поджелудочных проблем развивается сахарный диабет или панкреатит.
Сахарный диабет — патология поджелудочной железы, спровоцированная дефицитом инсулина.
Его основные симптомы:
- сильное и резкое похудение без видимых причин;
- ощущение покалывания в конечностях;
- нарушения зрения и слуха;
- постоянное ощущение неутолимой жажды;
- долгий период заживления ран;
- чувство постоянной сильной усталости.
Панкреатит — процесс воспаления железы, спровоцированный перекрыванием ее протока. Болезнь может быть острой или хронической.
Симптомы острой формы панкреатита:
- резкое повышение температуры;
- рвота;
- диарея;
- тахикардия;
- боль в районе пупка.
Хроническая форма характеризуется следующими признаками:
- потеря веса;
- боли в подреберье (усиливаются при физических нагрузках);
- нарушения сна;
- неприятие жирной пищи.
Больше материалов: поджелудочная железа: где находится
Диагностические мероприятия

Диагностика проблем поджелудочной железы включает в себя ряд мероприятий:
- Визуальный осмотр больного врачом. Специалист опрашивает пациента, наблюдает за цветом слизистых оболочек и кожных покровов.
- Пальпация болезненных участков. Для подобного осмотра пациент сначала занимает позицию лежа на спине, а потом на левом боку. Когда поражена поджелудочная железа, боль в боку обычно носит менее острый характер.
Также врач обычно назначает список необходимых анализов, среди которых:
- Общий анализ крови. Нарушения работы железы обычно вызывают повышение лейкоцитов.
- Выявление уровней трипазы, амилазы и липазы в кровяной сыворотке.
- Дополнительно рекомендуется исследование печеночных ферментов: щелочной фосфатазы, билирубина и АТЛ. Повышенные показатели могут указывать на приступ панкреатита, вызванного движением желчных камней.
- Анализ мочи на выявление уровня амилазы.
- Анализ кала на избыточное содержание жиров, трипсина и химотрипсина.
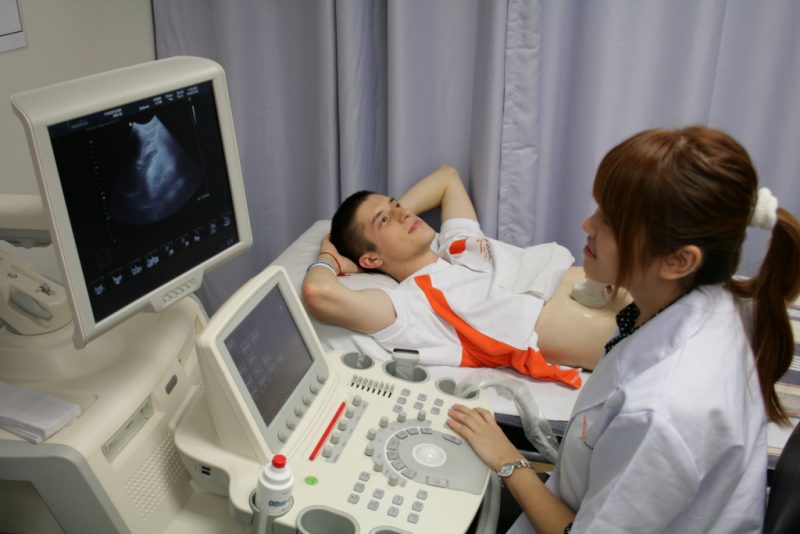
Дополнительно применяются инструментальные способы диагностики:
- Рентгенография. С ее помощью выясняется, увеличена железа или нет.
- УЗИ. Помогает исследовать особенности контуров органа, определяет наличие желчных камней, состояние выводного протока.
- МРТ. Применяется с целью уточнения диагноза, определяет наличие панкреонекроза или жидкости в брюшине.
Читайте также: воспаление поджелудочной железы: симптомы и лечение
Что делать, если болит поджелудочная железа?
Конечно, первое, что необходимо сделать, определив, что болит именно поджелудочная, — обратиться к специалисту.
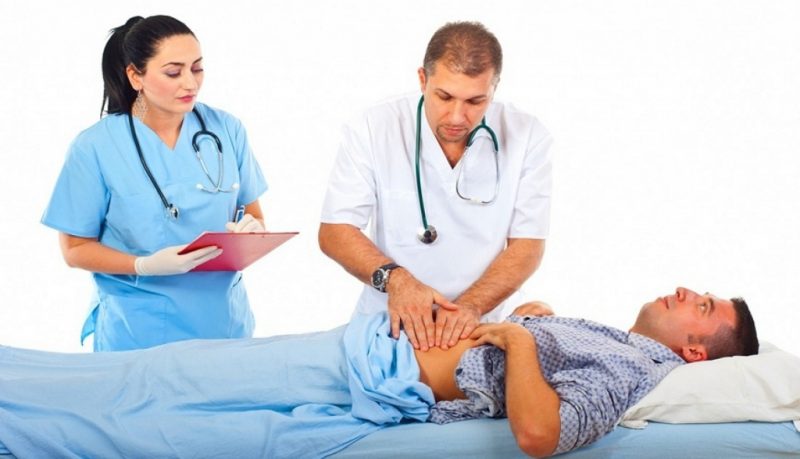
Важно! Самостоятельная постановка диагноза, равно как и самолечение могут быть опасными для здоровья.
Но устранить боль и облегчить состояние можно самостоятельно в домашних условиях.
Тупая, ноющая боль устраняется постепенно. Зачастую дискомфорт вызван перегрузкой железы.
С целью снижения нагрузки на орган, стоит придерживаться ряда рекомендаций:
- Убрать (или минимизировать) из рациона жирную пищу.
- Придерживаться дробности питания.
- Исключить прием алкоголя.
- Отказаться от курения.
- При наличии избыточного веса — похудеть.
- Во время приема пищи дополнительно принимать панкреатин.
Совет. В качестве медикаментозной терапии против проявлений общей (абдоминальной) боли в животе применяется Дротаверин, Но-шпа, Парацетамол и др.
Прием подобных препаратов нужно предварительно обсудить с лечащим врачом.
Во время приступов острой боли в подреберье нужно незамедлительно вызвать врача. Болевые ощущения бывают настолько интенсивными, что пациент может быть направлен в стационар, где будет проходить лечение при помощи наркотических анальгетиков.
Но до приезда медиков нужно продержаться, ведь боль в какой-то момент может стать просто невыносимой. Не теряя времени, стоит начать борьбу с болевым синдромом.

Наилучший выход — немедикаментозные способы облегчения болей в животе.
- Занять коленно-локтевую позицию. Таким образом уменьшается давление поджелудочной железы на область солнечного сплетения.
- Прикладывать лед к животу. Помогает уменьшить активность органа.
- Стараться ограничить физическую активность, лучше всего оставаться без движения.
Боли в области поджелудочной железы зачастую сигнализируют о различных неполадках в работе органа, а в ряде случаев — о серьезных заболеваниях. Боли в подреберье, носящие, опоясывающий, ноющий или острый характер — повод для незамедлительного обращения к врачу. На основании диагностики специалист определит патологию и выявит оптимальную тактику лечения. Если болезнь железы носит хронический характер, пациент должен четко знать список медикаментов, подходящих для облегчения симптомов патологии. Все лекарства должны быть назначены строго лечащим врачом.
Источник