Поджелудочная железа повышенный билирубин в крови у
При малейшем подозрении на развитие панкреатита (как острого, так и хронического) врачи обычно направляют пациента на биохимическое исследование крови и мочи. Эти традиционные анализы позволяют определить множество важных показателей, отражающих самые различные негативные процессы, протекающие в человеческом организме. Одним из них является пигмент – билирубин.
Разновидности билирубина
В крови обычно определяют общий билирубин и две составляющих его фракции. Первую из них называют свободной или непрямой, или неконъюгированной. Ко второй относят прямой или конъюгированный, или связанный билирубин. По их повышению можно определить происхождение болезнетворного процесса (болезни крови, генетические дефекты, всевозможные поражения печени или ее сосудов, блокировка желчных путей, заболевания желчного пузыря и др.).
Факторы, влияющие на достоверность анализа
Чтобы биохимические тесты соответствовали истинной картине недуга, важно знать, что билирубин изменяется при:
- голодании (более 48 часов);
- после чрезмерных физических нагрузок;
- на фоне употребления противозачаточных медикаментов;
- в зависимости от индивидуальных биоритмов обследуемого пациента.
Изменения билирубина в случае панкреатита
Воспаление, возникающее в поджелудочной железе, нередко сопровождается выраженным отеком. Патологическое скопление жидкости приводит к увеличению размеров всего органа или какой-то его отдельной части. Если панкреатит поражает преимущественно головку поджелудочной железы, то при увеличении ее размеров она сдавливает расположенный рядом желчный проток, препятствуя адекватному выведению желчи. Развивающийся застой желчи или холестаз сопровождается не только заметными клиническими проявлениями (желтухой, зудом, темной мочой, посветлевшим стулом и др.), но изменениями биохимических тестов. Так, в крови наблюдается повышение билирубина (как правило, в основном прямой его фракции) — гипербилирубинемия.
При значимом увеличении концентрации данного показателя в крови (свыше 30 мкмоль/л) в моче так же может появиться билирубин. Причем там присутствует лишь его прямая фракция. Именно конъюгированный билирубин придает моче пациента специфичную окраску – цвет, напоминающий темное пиво. У здорового человека количество билирубина в моче минимально, оно не выявляется при рутинном исследовании.
Подобные формы панкреатита считаются осложненными. Пациентов, у которых подозревается воспалительное увеличение головки поджелудочной железы (так называемый псевдотуморозный панкреатит), непременно следует тщательно обследовать. Ведь под маской такой формы панкреатита может скрываться коварная злокачественная опухоль, а рак поджелудочной железы пока еще плохо лечится, поэтому временной фактор может иметь определяющее значение.
Для того чтобы определить у больного панкреатит, его направляют на сдачу разных анализов, в том числе крови и мочи. На сданных образцах осуществляют общий и биохимический анализ, и смотрят, насколько полученные показатели отходят от нормы, проверяют наличие несвойственных для состояния нормы химических веществ, например, таких как билирубин.
В процессе обмена билирубина происходит образование желчных пигментов, чего не должно содержаться в моче. Если же в моче нашли желчные пигменты, то об этом укажут на бланке результатов анализа в той части, где говорится о химических свойствах мочи. Одной из причин может быть механическая помеха оттока желчи (непроходимость билиарного дерева).
Зачастую концентрация билирубина растёт при увеличении в размерах головки поджелудочной. В составе крови он бывает в 2-х состояниях: а) связанном; б) несвязанном. В первом состоянии увеличение его объёма происходит из-за понижения обратного попадания или экскреции пигмента в сыворотку из гепатоцитов, что зачастую встречается при механической желтухе. При этом, в зависимости от продолжительности и выраженности желтухи, вызванной панкреатитом, уровень этого белка будет коррелироваться. Желтуха у пациентов с панкреатитом, при должном лечении, является очень нестойкой и уже через несколько дней, её симптомы уменьшаются. Это же касается и уровня билирубина. Завышенное содержание несвязанного пигмента свойственно при проблемах со связыванием, захватом или его высокой выработкой поджелудочной железой.
Когда речь заходит об общем билирубине в крови, то говорят о суммарном значении его прямого и непрямого показателя. В норме значения пигмента будет равно 1,7-20,5 мкмоль/л, из них на долю прямого припадает около 25%.
Как уже говорилось, пигмент в крови встречается как в связанном так и несвязанном состояниях, а в мочу несвязанный билирубин не должен попадать, поскольку он не проходит почечные фильтры, а значит, не должен выводится с мочой. Поэтому при расстройствах поджелудочной железы, связанных с проблемами секреторной функции, таких как панкреатит/раковые опухоли, в моче может появляться прямой билирубин в большом объёме. Если же в моче оказывается непрямой пигмент, это означает, что наряду с панкреатитом, у больного наблюдается повреждение почечного фильтра, позволяющий ему выделяться с мочой.
Воспаление поджелудочной железы, влекущее тяжелые расстройства в организме, чаще всего проявляется панкреатитом. Панкреатит бывает острый, а при повторении приступов 2–3 раза в год, становится хроническим.
Он вызывается разными причинами. Для успешного лечения надо устранить причины, провоцирующие заболевание. Чтобы их устранить, пациенту нужно всесторонне обследоваться. Анализы при панкреатите важная часть среди всех методов обследования пациента.
Виды исследований
Отклонение от нормы в показателях крови, мочи, кале свидетельствует о развитии воспалительного процесса в поджелудочной железе. Какие анализы сдают при панкреатите, определяет доктор. Часто это:
- клинический анализ крови;
- биохимия крови;
- исследование кала;
- лабораторные тесты.
Клинический анализ
Обмен веществ в организме откладывает свой слепок на кровь. Поэтому ее исследование — важная диагностика состояния пациента.
В составе общего обзора знакомые всем элементы:
- эритроциты, способствующие перенесению кислорода по организму;
- лейкоциты, борющиеся инфекцией;
- тромбоциты, участвующие в свертывании крови.
Кроме них, в показателях исследования содержатся:
- лейкоцитарная формула представляет собой соотношение разных типов лейкоцитов, подсчитываемых в покрашенном мазке крови в процентах;
- цветовой показатель насыщенности эритроцитов гемоглобином;
- СОЭ или скорость оседания эритроцитов неспецифический показатель патологии организма.
Все показатели имеют норму, отклонения от нее в анализе крови дают возможность заподозрить воспалительный процесс в организме, что требует дополнительных исследований.
Биохимия крови
По результатам показаний в анализе крови, если их правильно расшифрует доктор, можно судить о здоровье каждого органов и всех систем организма человека. Отклонения от нормы, присущей здоровым людям, помогают определить активный воспалительный процесс и установить стадию болезни.
Биохимическое исследование имеет много позиций, и конкретный доктор может включить только те позиции, которые важны, на его взгляд, в диагностике заболевания. В своем составе имеет показатели:
- глюкоза, т. е. сахар;
- мочевина;
- креатинин;
- остаточный азот;
- общие липиды;
- холестерины ЛПВП, ЛПНП, ЛПВП;
- коэффициент атерогенности;
- триглицериды;
- фосфолипиды;
- общий билирубин ;
- общий белок;
- альбумин;
- АсАт;
- АлАт;
- липаза;
- амилаза;
- гамма-ГТП;
- антистрептолизин-О;
- ревмофактор;
- СРБ (С-реактивный белок);
- щелочная фосфатаза;
- белковые фракции: альбумин, глобулины, бета-глобулины, гамма-глобулины;
- кальций;
- калий;
- натрий;
- хлор;
- железо.
За каждой позицией стоит определенный орган, продуцирующий микроэлементы в кровь. Отклонение от нормы дает возможность предположить воспаление такового.
Биохимический анализ крови при панкреатите использует следующие позиции:
- Амилаза — фермент пищеварительной системы, вырабатываемый поджелудочной железой. Благодаря амилазе происходит расщепление сложных углеводов в процессе переваривания пищи, превращая их в глюкозу. Поскольку железа выделяет ферменты и гормоны, то амилазу, выработанную ею, называют панкреатической. Панкреатит увеличивает показатель амилазы в несколько раз от нормы.
- Липаза — фермент, отвечающий за расщепление жиров, вырабатывается клетками поджелудочной железы, а активируется трипсином. При остром панкреатите липаза показывает отклонение от нормы.
- Панкреатическая эластаза — протеолитический фермент, отвечающий за усваивание белков. Эластаза в неактивной форме синтезируется в железе, превращаясь в активную, под воздействием трипсина.
- Фосфолипаза — фермент крови, служит идеальным маркером при панкреатите, который определит степень поражения ацинарных клеток поджелудочной железы.
- Трипсин — панкреатический протеаз, единственным источником которого является поджелудочная железа. Более других ферментов свидетельствует о ее поражении.
- Глюкоза, имеющая отклонение от нормы в сторону увеличения, свидетельство понижения выработки инсулина.
- Билирубин. Когда поджелудочная железа увеличивается, то она перекрывает путь следования желчи, в результате чего увеличивается билирубин.
- Общий белок. Падение показателя общего белка – свидетельство белково — энергетической недостаточности, т. е. дисбаланс потребностей и поступления питательных веществ.
Исследование кала
Изучение кала для распознавания сбоев в поджелудочной железе имеет минимальное значение. Снижение секреции влияет на переработку жиров. В кале наблюдаются:
- наличие жира;
- фрагменты пищи;
- кал светлый при сдавливании желчевыводящих путей.
Исследование мочи
Уровень диастазы, она же амилаза, в моче свидетельство заболевания поджелудочной железы. Отмечается превышение нормы в 250 раз. Ее повышение связано не только с панкреатитом, а многими другими факторами. Поэтому при повышенном уровне диастазе нужны данные других исследований. Снижение объема диастазы объясняется сбоями ферментообразующей деятельности.
Выделим из всего перечня позиций только те, которые могут указывать на панкреатиты:
- темнее обычного цвет мочи находится в зависимости от объема амилазы или сдавливании желчных путей;
- кетоновые тела присутствуют в моче и указывают на панкреатит;
- появление в моче отличающихся от нормального уровня лейкоцитов, эритроцитов, белков, цилиндров.
Неоднозначность трактовки той или иной позиции исследования диктует необходимость проведения дополнительных тестов, чтобы уточнить результат.
Важные тесты диагностирования
Чтобы показывать точный диагноз панкреатита, методы исследования дополняются различными лабораторными тестами. Популярные тесты из всевозможных вариантов:
- распознавание трипсина иммунореактивного. Положительный итог теста в 4 вариантах из 10 дает определение панкреатита;
- трипсин в крови и концентрации ингибиторов при снижении объема в плазме указывают на нарушения в органе;
- выявление трипсиногена в моче может отмечаться почти 100% вероятностью панкреатита. Цена такого анализа достаточно высока;
- характерные проверки, доказывающие недостаток продуцирования ферментов — это тесты: Лунда, бентираминовый, с метионином, с парааминобензойной кислотой, с эфиром-мехолилом, а также панкреатолауриновые пробы.
Определить расстройство в синтезе инсулина поджелудочной железой позволит глюкозотолерантный тест.
Возможно, многие не подозревали, что можно сдавать такие пробы и тесты. Заботясь о своем здоровье, пациент может сам попросить доктора о назначении таких исследований.
Лабораторные исследования дополняют постановку диагноза панкреатита, являясь важной частью общего комплексного обследования. Позиций в лабораторных исследованиях множество, однако, максимальную значимость для доктора представляют показатели объемов ферментов в крови. В ходе 1-х суток – панкреатическая амилаза, спустя несколько дней контроль – эластазы и липазы. При хроническом панкреатите их значение нормы и отклонений иное, чем при остром течении или ремиссии.
Показать какое заболевание вас преследует, панкреатит ли оно, какая стадия: обострения или ремиссии, какие прогнозы по его излечению – на все вопросы есть ответ в клинических анализах, дополнительных тестах и пробах.
Источник
Новый проект на сайте:
ВОЗ стандарты развития ребенка: серия анимированных онлайн-калькуляторов
Следите за развитием Вашего ребенка. Сравните его рост, вес, индекс массы тела с эталонными показателями, разработанными экспертами ВОЗ…
Начало: Всегда ли повышенный билирубин свидетельствует о проблемах с печенью?
Повышение прямого билирубина, вызванное заболеваниями печени
Повышение прямого билирубина, вызванное нарушением проходимости внепечёночных жёлчных протоков
В этой части статьи речь пойдет о причинах повышения прямого билирубина. Причины повышения непрямого билирубина подробно рассмотрены в предыдущей части: Часть 2: Заболевания, при которых повышен непрямой билирубин.
Повышение прямого билирубина, вызванное заболеваниями печени
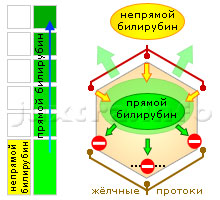 Схема 1. Повышенный прямой билирубин. Причина — заболевания печени, нарушающие жёлчеобразование, а также выведение жёлчи на различных уровнях жёлчевыводящей системы
Схема 1. Повышенный прямой билирубин. Причина — заболевания печени, нарушающие жёлчеобразование, а также выведение жёлчи на различных уровнях жёлчевыводящей системы
Это наиболее частый вариант повышения билирубина. Многочисленные заболевания печени инфекционной и неинфекционной природы нарушают процесс жёлчеобразования в печёночных клетках, а также отток жёлчи во внутрипеченочных жёлчных путях.
Печень имеет разветвлённую систему жёлчевыводящих путей, начинаясь от каждой печёночной клетки микроскопическими жёлчными капиллярами и постепенно сливаясь в более крупные жёлчные протоки. Различные заболевания печени нарушают отток жёлчи на разных уровнях, но результат тот же — заброс прямого билирубина в кровь.
Здесь уместно сказать, что многие заболевания печени, и в первую очередь вирусные гепатиты, наряду с прямым билирубином вызывают также повышение непрямого билирубина, хотя и в меньшей степени. По этой причине важна правильная трактовка результата анализа.
| Признаки повышения прямого билирубина, вызванного заболеванием печени |
|---|
| Частичное или полное обесцвечивание кала в зависимости об выраженности нарушения оттока жёлчи |
| Непрямой билирубин в норме или несколько повышен |
| Прямой билирубин повышен |
| Активность щёлочной фосфатазы (печёночной фракции), АЛТ, АСТ повышены |
| Тимоловая проба положительная |
| Наличие прямого билирубина в моче |
| Уробилиноген в моче резко повышен, но может отсутствовать при синдроме внутрипечёночного холестаза (нарушении оттока жёлчи по внутрипечёночных жёлчных путях) |
Заболевания печени, сопровождающиеся повышенным прямым билирубином:
- Острые вирусные гепатиты. Проявления острых вирусных гепатитов довольно ярки. Для начального периода характерны анорексия (потеря аппетита), тошнота, лихорадка, боль или чувство тяжести в правом подреберье, боли в суставах. Моча тёмная вследствие избытка в ней жёлчных пигментов, кал наоборот, обесцвечен изза отсутствия в нём таковых. Позднее присоединяется желтуха, часто сопровождаемая выраженным зудом кожи. Печень увеличена, часто и селезёнка. В крови резко повышен прямой билирубин, непрямой повышен в меньшей степени. Всегда повышены аминотрансферазы (АЛТ, АСТ), активность щёлочной фосфатазы. Известны несколько десятков вирусов, способных вызвать гепатит. Определить возбудитель возможно при серологическом исследовании, выявляющем антитела в крови к тому или иному вирусу.
- Вирусный гепатит А. Известен также как болезнь Боткина. Передается алиментарным путём, т. е. через воду и пищу. Инкубационный период короткий — 3 — 4 недели, иногда до 7 недель. Как правило, протекает в классическом описанном выше варианте.
- Вирусный гепатит В. Заражение происходит парэнтеральным путём — при переливании крови, использовании нестерильного хирургического или стоматологического инструментария и т. п., но чаще половым путем. Возможно заражение ребёнка во время родов от матери-вирусоносителя. Инкубационный период длительный — до полугода. Чаще протекает в острой форме, но может переходить и в хроническую.
- Гепатит при инфекционном мононуклеозе. Возбудитель — вирус Эпштейна-Барра. Передаётся воздушно-капельным путем. Инкубационный период от 1 до 3 недель. Обычные проявления — увеличение лимфоузлов, ангина и катаральные явления, лихорадка, увеличение селезёнки. Гепатит при инфекционном мононуклеозе, как и заболевание в целом, может принимать как острое течение с выраженной желтухой и высоким билирубином, так и хроническое с нечёткими проявлениями.
- Хронические гепатиты. Могут быть исходом острого гепатита, что характерно для гепатита В, или первично хроническими, как гепатит С. Активный вариант хронического гепатита проявляется постоянным нерезким увеличением печени, умеренным повышением прямого билирубина, аминотрансфераз и склонен давать обострения при нарушении диеты. Персистирующий вариант длительное время не даёт клинических и существенных лабораторных проявлений и обнаруживает себя лишь при серологическом исследовании.
- Вирусный гепатит С. Заражение происходит парэнтерально — через кровь. Возможен, хотя и маловероятен, половой путь заражения. Отличается малосимптомным и длительным (иногда до 20 — 40 лет) течением. Даёт тежёлое обострение, если на фоне гепатита С происходит заражение гепатитом А или В. Часто на протяжении долгого времени единственным проявлением хронического гепатита С является склонность больного к депрессивным состояниям. В некоторых случаях происходит самоизлечение благодаря сильной иммунной системе. Длительно протекающий и нелечённый гепатит С может осложниться циррозом и раком печени.
- Бактериальные гепатиты.
- Лептоспирозный гепатит. Возбудителем заболевания является бактерия лептоспира, источником инфекции — мыши и другие грызуны, реже сельскохозяйственные животные. Заражение происходит при проникновении лептоспиры через поврежденную слизистую или кожу в кровь. проявляется лихорадкой, тяжёлым гепатитом с выраженной желтухой, нередко поражением почек и острой почечной недостаточностью. В отличие от вирусного гепатита характерно увеличение селезёнки, повышение обеих форм билирубина.
- Бруцеллёзный гепатит. Болезнь ещё известна как «мальтийская лихорадка». Возбудитель — бактерия бруцелла. Инфекция передаётся от сельскохозяйственных животных обычно через заражённые молочные продукты. Течение инфекции вялопрогрессирующее. Наиболее постоянным проявлением являютя артриты — поражения суставов, увеличение селезёнки и лимфатических узлов. Возможны поражения различных органов — почек, сердца, лёгких, мозговых оболочек и др. Бруцеллёзный гепатит отличается хроническим течением, нерезкой симптоматикой и умеренным повышением прямого билирубина.
- Токсический и лекарственный гепатит. По проявлениям и течению сходны с вирусными гепатитами. Лекарственные гепатиты могут быть обусловлены как прямым токсическим повреждением печёночных клеток, так и аллергическим поражением печени. В последнем случае преобадают явления внутрипечёночного холестаза (задержки жёлчи) с выраженной желтухой. Даже однократный приём препарата может стать причиной аллергического лекарственного гепатита.
Среди токсических гепатитов на первом месте по распространённости находится, конечно же, алкогольный гепатит.
Тяжёлый токсический гепатит развивается при отравлении грибами, в частности бледной поганкой.
Выраженным гепатотоксическим действием обладают органические расстворители, в частности, тетрахлорметан и четыреххлористый углерод.
К лекарственным гепатитам чаще других приводят:
- изониазид, рифампицин и другие противотуберкулёзные препараты
- левомицетин
- противоопухолевые препараты
- некоторые психотропные препататы
- стероидные анаболики
- гормональные контрацептивы
- нестероидные противовоспалительные препараты — ибупрофен, индометацин, бутадион и др.
- аллопуринол
- азатиоприн
- нифедипин
- амиодарон
- Аутоиммунные гепатиты. Печень находится в первом ряду на пути чужеродных веществ, а потому имеет чрезвычайно развитую и тонко регулируемую иммунную систему. Сбои в её работе приводят к выработке антител к печёночным клеткам. Аутоиммунный гепатит может иметь связь с вирусным гепатитом С и с аутоиммунными заболеваниями других органов: щитовидной железы, суставов, сердечно-сосудистой системы, почек и др. Иммунологическое исследование выявляет специфические антитела к печеночным клеткам.
- Внутрипечёночный холестаз. Представляет собой своеобразный вариант вирусных и лекарственных гепатитов с преобладанием явлений задержки оттока жёлчи. Этот вариант склонен к затяжному течению. Присущи невыраженные признаки повреждения печёночной ткани на фоне длительной желтухи. Печень несколько увеличена. Билирубин крови повышен за счёт прямого. Аминотрансферазы повышены незначительно. Тимоловая проба часто отрицательна.
Такое течение характерно, в частности, для гепатита, вызванного употреблением анаболических гормонов, а также стероидных контрацептивов.
- Желтуха беременных. Иногда развивается в третьем триместре беременности и обычно проходит через две недели после её прекращения. Протекает по типу холестатического варианта гепатита. Причиной желтухи беременных считают повышенную чуствительность некоторых женщин к высокому уровню эстрогенов — женских половых гормонов.
- Первичный билиарный цирроз. Длительное и медленно прогрессирующее заболевание, причиной которого является аутоиммунное поражение внутрипечёночных жёлчных путей. Первым проявлением часто бывает кожный зуд. Желтуха может появиться спустя много лет. Характерно волнообразное прогрессирование уровня прямого билирубина. Аминотрансферазы длительное время остаются нормальными, значительно раньше повышается активность щёлочной фосфатазы. Диагноз подтверждается наличием специфических антител в крови и биопсией (микроскопическии исследованием печёночной ткани.
- Наследственные желтухи с накоплением прямого билирубина: синдром Дабина-Джонсона и синдром Ротора. Редкие наследственные заболевания, причиной которых является нарушение транспорта прямого билирубина в жёлчь. Обычно впервые проявляют себя в период полового созревания. Имеют хроническое течение, но могут давать резкие обострения, напоминающие по проявлениям вирусный гепатит.
- Опухоли печени. Проявления опухолей печени разнообразны и обусловлены главным образом их расположением. В одних случаех бывает медленное и малосимптомное течение, сходное с картиной первичного билиарного цирроза. В других — бурное течение с выраженной желтухой, которое можно принять за жёлчекаменную белезнь. Для диагностики используют УЗИ, компъютерную томографию, рентгеноконтрастную ангиографию.
Повышение прямого билирубина, вызванное нарушением проходимости внепечёночных жёлчных протоков
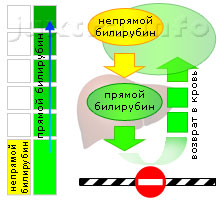 Схема 2. Повышенный прямой билирубин. Причина — сдавление внепеченочных жёлчных протоков
Схема 2. Повышенный прямой билирубин. Причина — сдавление внепеченочных жёлчных протоков
В желчи содержится только прямой билирубин. Отток жёлчи из печени в двенадцатиперстную кишку происходит через единственный так называемый общий жёлчный проток (лат. ductus choledochus). К тому же конечный отдел последнего обычно находится в толще поджелудочной железы и впадает в двенадцатиперстную кишку совместно с протоком поджелудочной. Это обстоятельство делает отток жёлчи весьма уязвимым для воспалительных и невоспалительных процессов как в самом протоке, так и в соседних органах — поджелудочной железе и двенадцатиперстной кишке.
Перекрытие просвета общего жёлчного протока снаружи или изнутри часто приводит к полному прекращению оттока жёлчи и возврату прямого билирубина в кровь. При этом развивается т. н. «механическая желтуха», или «подпеченочная желтуха». При длительном существовании механической желтухи нарушается и функция печени.
| Признаки нарушения проходимости внепеченочных жёлчных протоков |
|---|
| Клинически — обесцвечивание кала (его цвет обусловлен наличием продуктов переработки билирубина в кишечнике) |
| Непрямой билирубин в норме |
| Прямой билирубин повышен |
| Активность печёночной фракции щелочной фосфатазы резко повышена |
| АЛТ, АСТ в норме (при длительном заболевании умеренно повышены) |
| Тимоловая проба отрицательная (при длительном заболевании может быть положительной) |
| Наличие прямого билирубина в моче |
| Отсутствие уробилиногена в моче |
Внепечёночные заболевания, сопровождающиеся повышенным прямым билирубином:
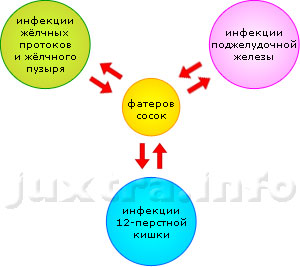 Схема 3.Фатеров сосок: «место встечи изменить нельзя». Сюда сходятся и отсюда расходятся инфекции тесно взаимосвязанных органов: жёлчного пузыря с протоками, поджелудочной железы и двенадцатиперсной кишки. Поэтому не бывает хронического холецистита без панкреатита и панкреатита без холецистита.
Схема 3.Фатеров сосок: «место встечи изменить нельзя». Сюда сходятся и отсюда расходятся инфекции тесно взаимосвязанных органов: жёлчного пузыря с протоками, поджелудочной железы и двенадцатиперсной кишки. Поэтому не бывает хронического холецистита без панкреатита и панкреатита без холецистита.
- Сдавление жёлчных протоков снаружи:
- Хронический панкреатит. Общий жёлчный проток находится кзади от головки поджелудочной железы, а чаще всего в ее толще. Кроме того, общий жёлчный проток и проток поджелудочной железы впадают в двенадцатиперстную кишку общим отверстием — т. н. «фатеров сосок». Естественно, что любые воспалительные процессы в поджелудочной железе в той или иной мере нарушают отток жёлчи. Информацию для диагноза могут предоставить УЗИ, фиброгастродуоденоскопия.
- Острый панкреатит. Все сказанное о хроническом панкреатите справедливо и для острого. Для острого панкреатита характерно повышение фермента диастазы в моче. На УЗИ обнаруживается резкое увеличение и уплотнение поджелудочной железы.
- Эхинококк печени. В наше время весьма экзотическое заболевание. Причиной является паразит, поселяющийся во внутренних органах животных и человека и образующий паразитарную кисту, постепенно достикающую больших размеров. Диагностируется на основании данных УЗИ и наличия в крови антител к паразиту.
- Дивертикул двенадцатиперстной кишки. Дивертикул представляет собой аномальный вырост, или карман, в котором задерживаются пищевые массы. Их загнивание вызывает хроническое воспаление, которое может вовлекать и зону фатерова соска, нарушая при этом жёлчевыделение. Диагноз дивертикула ставится по результатам фиброгастодуоденоскопии.
- Аневризма печёночной артерии. Печёночный жёлчный проток может сдавливаться аневризмой (вздутием) расположенной рядом печёночной артерии. Обнаружить аневризму помогает селективная рентгеноконтрастная ангиография печёночной артерии, а также УЗИ.
- Опухоли поджелудочной железы и двенадцатиперстной кишки. Как сказано выше, конечный отдел общего жёлчного протока находится в тесной взаимосвязи с поджелудочной железой, вследствие чего расположенные в этой зоне опухоли легко перекрывают его просвет. Диагноз ставится по данным УЗИ и фиброгастродуоденоскопии.
- Болезни жёлчных протоков:
- Жёлчекаменная болезнь. Миграция камня в общий жёлчный проток обычно происходит из жёлчного пузыря, намного реже из внутрипечёночных желчных протоков. Наиболее информативны при этом заболевании УЗИ, компьютерная томография.
- Холангит (острый, хронический, сегментарный). Представляет собой воспаление жёлчных протоков. Отток жёлчи нарушается вследствие отека слизистой оболочки протоков, а при длительном процессе и рубцовым сужением их просвета. Наиболее эффективный метод диагностики — контрастная холангиорентгенография.
- Опухоль жёлчных протоков. Просвет жёлчных протоков способна перекрыть опухоль даже крошечных размеров. Обнаружить ее непросто. Для диагностики наиболее полезны компьютерная томография и УЗИ.
Источник



