Поджелудочная железа регулирует сахар в крови
Поджелудочная железа и сахарный диабет имеют тесную взаимосвязь. Поджелудочная железа продуцирует особый гормон – инсулин. При его недостаточном образовании либо нарушении чувствительности тканей к инсулину развивается такое заболевание, как сахарный диабет.
Основные функции органа
Поджелудочная железа является органом внутренней секреции и выполняет в организме две основные функции: экзокринную (секреция ферментов) и эндокринную (выработка гормонов). Также она выделяет панкреатический сок, который поступает в начальный отдел кишечника. Эта жидкость начинает вырабатываться через несколько минут после попадания пищи из пищевода в желудок. В зависимости от количества поступающей еды железой может вырабатываться от 500 мл до 2 л. пищеварительного сока.
К панкреатическим ферментам относятся:
- Амилаза, сахараза, мальтаза. Они расщепляют сложные углеводы на простые: глюкозу и фруктозу. Уменьшают брожение и образование газов в кишечнике.
- Лактаза. Способствует усвоению молочных продуктов.
- Трипсин – фермент, катализирующий расщепление белков. В поджелудочной железе образуется в неактивном виде, иначе железа переваривала бы сама себя. Он активизируется только при поступлении в двенадцатиперстную кишку.
- Липаза. Расщепляет жиры до легкоусвояемых жирных кислот, способствует всасыванию жирораствримых витаминов.
Количество вырабатываемых ферментов зависит от преобладания поступившей в организм пищи: белковой, углеводной или жирной. Это позволяет расщепить все поступающие вещества и улучшить их всасывание.
Вторая основная функция поджелудочной железы – выработка инсулина и глюкагона. Инсулин регулирует уровень глюкозы в крови и оказывает следующие действия: повышение артериального давления, увеличения числа сердечных сокращений.
Патологические изменения при диабете
При сахарном диабете структурных изменений в поджелудочной железе может и не наблюдаться. В основном при этом заболевании ухудшается функциональная способность органа. Размеры, эхогенность, контуры железы или другие изменения можно определить при помощи УЗИ или КТ.
При диабете 1 типа в начальной стадии нет никаких изменений: эхоструктура не нарушена, контуры ровные и четкие. По мере прогрессирования заболевания железа уменьшается в размерах, развивается вторичное сморщивание. Происходит замена нормальных клеток соединительной и жировой тканью, развивается липоматоз.
Симптомы проявления
Сахарным диабетом называется патология, характеризующаяся абсолютной или относительной инсулиновой недостаточностью. Возможно развитие осложнений со стороны сосудов, нервной системы, внутренних органов, глаз. Абсолютная – характеризуется пониженной выработкой инсулина клетками поджелудочной железы. В крови его недостаточно, нарушается проникновение глюкозы в клетку. Развивается сахарный диабет 1 типа.
При относительной недостаточности количество вырабатываемого инсулина в норме, но нарушена чувствительность рецептов тканей к инсулину. Это так называемый сахарный диабет второго типа.
Симптомы, характерные для каждого из видов диабета указаны в таблице:
| Признак | 1 тип | 2 тип |
|---|---|---|
| Повышенная жажда и выделение большого количества мочи. | Является одним из основных признаков. Из-за недостаточной выработки инсулина уменьшается его количество в крови. Глюкоза не проникают в клетку, а свободно циркулирует в плазме. Избыток сахара выводится из организма с мочой, это вызывает обильное мочеиспускание. | Эти симптомы не выражены либо могут быть вызваны другими причинами |
| Аппетит. | Повышенный. Глюкоза является основным поставщиком энергии в организме. При недостатке инсулина сахар не может проникнуть через клеточную мембрану, следовательно, не усваивается клетками. Ткани недополучает углеводов и энергии. | Повышен. Это наиболее опасно для диабета такого типа. Переедание провоцирует повышение уровня сахара в крови. |
| Изменение массы тела. | Часто бывает резкое похудание на 10 — 15 кг за 2-3 месяца. Нарушается синтез белка, усиливается распад, его запасы истощаются. Это способствует снижению массы тела и мышечной массы. | Нехарактерно. Больной страдает лишним весом или ожирением. |
| Зуд кожи. | Выражен. Обычно кожа чешется в области половых органов, между пальцами, на сгибательных и разгибательных поверхностях суставов. | Появляется очень часто. |
| Утомляемость, усталость. | Глюкоза является основным источником энергии. При диабете она не может попасть в ткани, так как вырабатываются малое количество инсулина. Глюкоза остаётся циркулировать в крови. Организм не получает энергию Не характерно. | Не характерно. |
| Нарушение зрения. | В первую очередь поражаются мелкие кровеносные сосуды, развивается диабетическая ретинопатия. Возможно развитие глаукомы, катаракты, снижение зрения. | Развивается постепенно. Могут быть возрастные болезни органов зрения. |
| Возраст. | Чаще возникает у детей, подростков, молодых юношей и девушек. | У лиц старше 45 лет, склонных к ожирению. |
| Начало заболевания. | Быстрое, стремительное. | Постепенное. |
Характерным признаком диабета является запах ацетона изо рта. Этот признак возникает в результате кетоацидоза (скопления кетоновых тел в крови), возникает неприятный запах изо рта и от мочи.
При появлении хотя бы одного из подобных признаков необходимо проверить уровень сахара в крови и обратиться к врачу
Иногда могут появиться симптомы, свидетельствующие о нарушении работы поджелудочной железы: тошнота, рвота, непереваренные кусочки пищи в кале. В такой ситуации многие задумываются том, как можно почистить поджелудочную железу в домашних условиях.
Иногда может вырабатываться недостаточно веществ, способствующих расщеплению жиров, белков и углеводов. В этом случае назначается ферментативная замещающая терапия. К ней относится лекарства: панзинорм, фестал, креон. Также эти методы будут профилактировать развитие диабета 2 типа.
Диагностика
Диагностика включает в себя определение формы диабета, степени тяжести и наличие возможных осложнений. При подозрении на диабет назначаются следующие виды наследования:
- Глюкоза крови натощак. В норме составляет 3,3 – 5,5 ммоль/л. Повышение этого показателя свыше 11 ммоль/л при отсутствии погрешности в диете позволяет поставить диагноз диабета без дальнейших обследований.
- Сахар крови с нагрузкой. Забор крови производится натощак и через 2 часа после принятия внутрь раствора глюкозы. В норме он равен 7,8 моль/л. Все, что выше расценивается как преддиабетическое состояние или нарушение толерантности к глюкозе.
- Сахар в моче. В норме его быть не должно. Глюкоза в моче определяется только при превышении почечного барьера (свыше 6 миллимоль на литр).
- Гликозилированный гемоглобин. Определяет, было ли повышение сахара за последние 3 месяца. Кровь для этого анализа берется только из вены.
 УЗИ – один из методов диагностики поджелудочной железы
УЗИ – один из методов диагностики поджелудочной железы
Для диагностики возможных осложнений диабета проводят дополнительные методы исследования: осмотр глазного дна, УЗИ внутренних органов, электрокардиограмма.
Также производится взятие биохимия и общеклинических анализов.
Способы лечения
Лечение диабета направлено на повышение уровня инсулина в крови, улучшение чувствительности тканей к глюкозе, нормализации обмена веществ и предупреждение осложнений. К основным методам лечения диабета 1 и 2 типа относятся:
- Медикаментозное лечение. Применяются сахароснижающие таблетки или инъекции инсулина.
- Диета. Ограничиваются углеводы и жиры. Пища должна быть богатым белками витаминами и микроэлементами.
- Умеренная физическая нагрузка. При этом происходит усиленный распад глюкозы, в связи с чем уменьшается ее содержание в крови. Иногда при активных занятиях в спортзале диабетики могут уменьшать дозу инсулина.
В диете используются такое понятие, как хлебная единица. 1 ХЕ примерно равна небольшому кусочку черного хлеба и содержит 12 г углеводов или столовую ложку сахара. Для расщепления одной хлебной единицы необходимо от 1 до 2 единиц инсулина. При употреблении продуктов необходимо обращать внимание на содержание в них углеводов. Это число нужно разделить на 12, полученное количество будет равняться содержанию хлебных единиц в продукте. В зависимости от массы тела, роста, физической активности организм нуждается в употреблении 18 – 25 хлебных единиц в сутки. Они распределяются на 4 – 5 приемов пищи, причем больше половины общего количества должно употребляться на обед и ужин.
Недостаток инсулина или его повышенное количество может привести к развитию опасных для жизни осложнений. Следует помнить, что соблюдение диеты, применение народных методов, физическая активность не могут полноценно регулировать содержание глюкоза в крови.
Поэтому необходимо строго соблюдать назначенную лекарственную терапию.
Экзокринная функция этого органа подается коррекции.
Лечить и восстановить поджелудочную железу при хроническом панкреатите можно соблюдением строгой диеты и одновременным применением медикаментозных препаратов. Восстановить эндокринную функцию при сахарном диабете невозможно. Достижение “ремиссии” при этом заболевании возможно только при строгом соблюдении рекомендаций лечащего врача.
Медикаментозные
К медикаментозному лечению относится применение таблетированных форм, направленных на снижение сахара в крови, и инъекции инсулина.
Инсулин может быть:
- Ультракороткого действия. Начинает работать через пять-десять минут после укола. После этого необходимо употребить пищу. Такие препараты редко применяют в комплексном лечении, так как они оказывают очень короткое инсулинснижающее действие. К ним относятся: апидра, новорапид.
- Короткого действия. Актрапид, хумулин чаще используют в лечении диабета. Их вводят за 15-20 минут до еды. Дозу и количесто введения инсулина рассчитывается индивидуально.
- Средней продолжительности. Такие лекарства, как протафан, инсуман обычно назначают утром и вечером за час-полтора до еды. Их эффект длится от 16 до 20 часов.
- Продленный или пролонгированный. Левемир, лантус являются базисной терапией сахарного диабета. Вводятся один раз в день, эффект длится в течение суток. Они не имеют пиков активности и устанавливают равномерную концентрацию в крови.
 Актрапид – препарат для лечения поджелудочной железы при сахарном диабета
Актрапид – препарат для лечения поджелудочной железы при сахарном диабета
Доза инсулина и часы приема устанавливаются врачом. Не рекомендуется допускать нарушения во времени введения инъекций. Это чревато развитием комы или возникновения иных осложнений.
Таблетки для лечения сахарного диабета делятся на две группы:
- Увеличивающие выработку инсулина: гликлазид, глипизид.
- Повышающие чувствительность тканей к инсулину: сиофор, метформин.
Полностью вылечиться от диабета невозможно. Лечение при этом диагнозе направлено в первую очередь на предотвращение осложнений. При диабете 2 типа с помощью коррекции питания, нормализации массы тела, умеренных физических нагрузок от гипергликемии можно успешно избавиться.
Народные
Необходимо помнить, что при применении народных методов нельзя отказываться от инсулина. Иначе возможно развитие серьезных осложнений, которые могут привести к летальному исходу.
Существует множество способов и методов, направленных на то, чтобы почистить поджелудочную железу народными средствами. Вот несколько из них:
- Гречка. Нужно измельчить столовую ложку крупы, положить в миску, влить 1 стакан кефира. Закрыть крышкой и оставить на ночь. Утром полученную смесь выпить за 30 минут до еды.
- Лавровый лист. 10 средних листков хорошо промыть под проточной холодной водой. Залить двумя стаканами кипятка. Настоять течение 12 часов, принимать по 50 мл 2 раза в день.
- 1 крупный лимон, по 300 г чеснока и петрушки перекрутить на мясорубке. Поставить в холодное место, применять по одной чайной ложке 3 раза в день.
Поджелудочную железу также можно почистить при помощи трав. Чтобы знать, какой травяной сбор правильно очистит железу, необходимо проконсультироваться с врачом. Часто применяют следующее травы:
- Липа. Одну столовую ложку цветков липы заваривают одним стаканом крутого кипятка. Настаивают, процеживают и пьют вместо чая на протяжении нескольких недель.
- Листья облепихи вечером заливают кипятком. Настаивают до утра, пьют по одной трети стакана два раза в день.
- Одну чайную ложку мяты и две столовые ложки расторопши заливают кипятком. Настой принимают по 1 столовой ложке 3 раза в день.
- По столовой ложке зверобоя, плодов шиповника, душица и бузины заливают 500 мм кипятка. Настаивают в течение 10 -12 часов, пьют по 1/3 ст. 3 раза в сутки.
- Ромашку заваривают и пьют вместо чая.
 Отвар липа – народное средство для лечения поджелудочной железы при сахарном диабете
Отвар липа – народное средство для лечения поджелудочной железы при сахарном диабете
Применение таких средств обязательно нужно проводить под строгим контролем сахара в крови, чтобы не допустить его резких скачков.
Осложнения
К осложнениям этого заболевания относятся:
- Поражение сосудов: ангиопатия, ретинопатия, нефропатия.
- Поражение периферических нервов, развитие полинейропатии.
- Нарушение кровообращения в нижних конечностях, формирование «диабетической» стопы и трофических язв.
- Гипергликемическое состояние. Развивается при резком повышении сахара и кетоновых тел в крови.
- Гипогликемическая кома. Наступает при значительном понижении сахара, чаще связано с передозировкой инсулина.
Адекватное лечение и постоянный самоконтроль уровня сахара в крови помогут предотвратить возможные осложнения.
Профилактика
Чтобы минимизировать вероятность развития этой патологии необходимо соблюдать некоторые правила:
- Ограничение углеводов и жиров.
- Физическая активность.
- Нормализация массы тела.
- Отказ от вредных привычек.
- Частое дробное питание малыми порциями.
- Отсутствие стрессов.
- Витаминотерапия.
Полностью предотвратить развитие этого заболевания нельзя, поскольку оно имеет наследственную предрасположенность. Однако путем соблюдения вышеперечисленных мер можно уменьшить факторы риска развития сахарного диабета.
Источник
Панкреатит представляет собой группу заболеваний поджелудочной железы, которые очень сложны в диагностике. Дело все в том, что симптоматическая картина, которая появляется при их развитии, имеет большое сходство с клиническими проявлениями других заболеваний ЖКТ, поэтому для постановки точного диагноза потребуется пройти ряд диагностических мероприятий. Анализ крови при панкреатите дает наиболее обширную информацию о состоянии поджелудочной и организма в целом, поэтому он является обязательным в процессе диагностики болезни.
Кратко о заболевании
Панкреатит представляет собой заболевание, при котором в поджелудочной железе начинают развиваться воспалительные процессы. При этом наблюдается нарушение оттока панкреатического сока и активизация процессов «самопереваривания». Развитию панкреатита могут способствовать различные факторы. Среди них наиболее распространенными являются:
- вредные привычки,
- неправильное питание,
- прием некоторых препаратов,
- стрессы и недосыпы,
- холецистит,
- воспаление желчных протоков,
- дуоденит,
- сердечно-сосудистые заболевания,
- цирроз печени и т.д.
Основными симптомами этого недуга являются:
- постоянная тошнота, сопровождающаяся рвотой, после которой не наблюдается облегчения,
- снижение аппетита и массы тела,
- опоясывающие болезненные ощущения в области левого подреберья,
- повышение температуры,
- частые отрыжки,
- икота,
- повышение слюноотделения,
- белесоватый налет на языке,
- нарушение стула.

Главным признаком развития панкреатита является боль опоясывающего характера в верхней части живота
При появлении хотя бы одного признака развития панкреатита необходимо незамедлительно обратиться к врачу и сдать анализы, которые позволят подтвердить или опровергнуть наличие этого заболевания.
Какие анализы крови сдаются при подозрениях на панкреатит?
Диагностика панкреатита – сложный и трудоемкий процесс. Воспалительные процессы, развивающиеся в поджелудочной, часто проявляются симптомами, которые можно легко списать на усталость человека, недосыпы или стрессы. Жители крупных городов, где преобладает ускоренный темп жизни, часто жалуются на быструю утомляемость, усталость, снижение веса и появление различных расстройств ЖКТ. А ведь именно эти симптомы являются первыми признаками развития панкреатита и требуют незамедлительного обращения к врачу.
Следует понимать, что панкреатит является коварным заболеванием. Поджелудочная железа может на протяжении долгого времени терпеть погрешности в питании, вредные привычки и стрессы. Но в определенный момент она может не выдержать и напомнить человеку о себе острым болевым приступом. А пережив его один раз, человек уже никогда не сможет вернуться к привычному образу жизни и любые погрешности в питании или в образе жизни могут стать причиной постоянных приступов и развития тяжелых осложнений.
Именно по этой причине врач, как только слышит от больного жалобы на постоянную усталость, быструю утомляемость и расстройства ЖКТ, сразу же проводит осмотр пациента и назначает анализы. И после получения результатов исследования он принимает решение о необходимости дальнейшего обследования.
Как правило, в первую очередь пациенту назначаются такие анализы:
- биохимический анализ крови,
- общий анализ крови,
- общий анализ мочи и кала.
Если по результатам этих исследований были выявлены нарушения со стороны поджелудочной железы, назначаются более сложные диагностические мероприятия, которые включают в себя ультразвуковое исследование, компьютерную томографию, МРТ и т.д.
Для постановки точного диагноза потребуется пройти полное обследование
Общий анализ крови
При подозрениях на развитие хронического или острого панкреатита всегда назначается общий анализ крови. Он дает наиболее обширную информацию о состоянии поджелудочной железы. Однако ставить диагноз только на основании результатов данного исследования нельзя. Потребуется дополнительное обследование пациента.
При холецистите или панкреатите общий анализ крови показывает следующие результаты:
- снижение уровня эритроцитов,
- уменьшение уровня гемоглобина,
- увеличение скорости оседания эритроцитов,
- сильное увеличение уровня лейкоцитов (при этих заболеваниях уровень лейкоцитов в 2-3 раза выше нормы),
- повышение гематокрита.
Показатели анализа крови при панкреатите у женщин и мужчин могут повышаться или уменьшаться. Такие изменения обуславливаются развитием воспалительных процессов в поджелудочной железе и выбросе токсичных веществ в кровь. И чтобы понять, какие показатели указывают на развитие этого заболевания, необходимо для начала узнать их норму. Нормальные показатели крови указываются в таблице ниже.

Нормальные показатели общего исследования крови
Биохимический анализ крови
Самым информативным методом диагностики панкреатита является биохимический анализ крови. Он дает полноценную картину о состоянии организма и поджелудочной железы. При остром и хроническом панкреатите биохимическое исследование крови позволяет получить следующие данные:
- Амилаза. Представляет собой панкреатический фермент, который является ответственным за расщепление крахмала в организме. При развитии панкреатита отмечается его повышение, что свидетельствует о застое панкреатического сока в протоках поджелудочной железы.
- Фосфолипаза, трипсин, липаза и эластаза. Также являются ферментами панкреатического сока. И при развитии этого недуга их уровень в крови тоже повышается.
- Глюкоза. Уровень этого вещества в крови при панкреатите повышается из-за того, что поврежденные клетки поджелудочной железы перестают вырабатывать в нужном количестве инсулин, ответственный за расщепление и транспортировку глюкозы в клетки и ткани организма.
- Билирубин. Уровень данного вещества при панкреатите также превышает норму. Обуславливается это застоями в желчных путях, возникающими вследствие отека поджелудочной железы.
- Белок. При развитии этого недуга уровень белка понижен.
- Трансаминаза. Это вещество также повышается при воспалении поджелудочной железы, но не во всех случаях.
Следует отметить, что при получении результатов биохимического анализа крови врач первым делом смотрит на уровень амилазы, так как именно ее повышение свидетельствует о развитии острого или хронического панкреатита. Далее внимание врача переключается на уровень других ферментов.
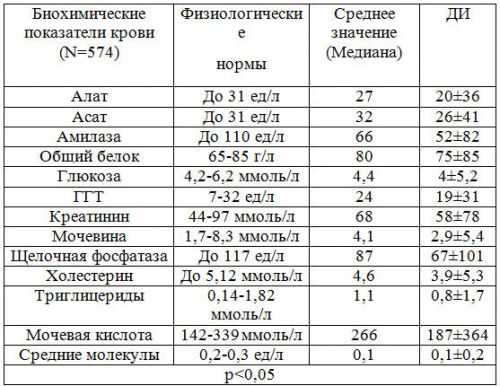
Нормальные показатели биохимического исследования крови
Нужно сказать, что все они выполняют свою роль в организме, и их снижение или повышение говорит о серьезных расстройствах. Так, например, амилаза является ответственной за расщепление углеводов, липаза – жиров. Эластаза и трипсин обеспечивают пептидную связь в белках аминокислот. Следовательно, при повышении или снижении уровня этих ферментов происходит нарушение обменных процессов, которые могут спровоцировать появление других проблем со здоровьем.
Биохимический анализ крови делается в первые сутки после того, как пациент поступает с болевым приступом в стационар. Если уровень амилазы повышен, анализ обязательно берут повторно на следующие сутки. Это позволяет отследить ее динамику и эффективность проводимого лечения.
Дополнительные анализы
Если у врача появились подозрения на развитие у пациента панкреатита, то, кроме ОАК и биохимического исследования, он может назначить и другие анализы крови. Среди них находится лабораторное исследование крови на иммунореактивный трипсин. Этот анализ является очень информативным, так как он позволяет получить данные не только о состоянии поджелудочной железы, но и других органов, что дает возможность своевременно выявить наличие у пациента осложнений на фоне панкреатита, например, гиперкортицизма, почечной недостаточности и т.д.
Для исследования иммунореактивного трипсина берется венозная кровь
Следует сразу отметить, что главным показателем развития панкреатита является снижение уровня трипсина в крови. И чем он ниже, тем менее благоприятен прогноз. Однако данный анализ в медицинской практике проводится очень редко, так как он является платным и стоит немалых денег.
Нужно также сказать, что при диагностике панкреатита довольно часто назначается анализ мочи. Но не общий, а тот, который позволяет выявить уровень трипсиногена в исследуемом материале. Этот фермент представляет собой неактивную форму трипсина и появляется он в моче только при наличии в поджелудочной железе воспалительных процессов.
Развитие панкреатита негативным образом сказывается на работе всего пищеварительного тракта. Поэтому при его возникновении практически у 9 из 10 больных отмечаются нарушения стула. Именно по этой причине обязательным в диагностике этого заболевания является сдача анализа кала. При его исследовании особое внимание уделяется:
- наличию в каловых массах жира (при нормальной работе пищеварительной системы его не должно быть),
- цвету исследуемого материала,
- наличию в каловых массах непереваренных элементов пищи.
При присутствии каких-либо отклонений от нормы можно говорить о наличии различных расстройств со стороны пищеварительного тракта. Причем для их определения вовсе не обязательно проводить лабораторное исследование. Пациент и сам может выявить подобные нарушения, если внимательно рассмотрит кал. Его обесцвечивание свидетельствует о перекрытии желчевыводящих протоков. При этом сам кал плохо смывается со стенок унитаза, что также говорит о наличии воспалительных процессов в организме. Из-за большого содержания жиров кал становится блестящим и источает неприятный резкий запах.
Как уже говорилось выше, одних только лабораторных исследований крови, мочи и кала недостаточно для постановки диагноза. Чтобы удостовериться в развитии панкреатита у человека, необходимо в обязательном порядке провести ультразвуковое исследование поджелудочной железы, а также фиброэзофагогастродуоденоскопию, которая позволит выявить нарушения в местах впадения основного панкреатического протока в 12-перстую кишку. Как правило, инструментальная диагностика проводится в условиях стационара и позволяет дать полноценную оценку состояния организма и поджелудочной железы.
Тест: на определение риска сахарного диабета 2 типа

Источник