Поджелудочная железа регуляция глюкозы
Поджелудочная
железа выполняет две функции: экзокринную
(синтез и секреция пищеварительных
ферментов) и эндокринную (синтез и секре
ция гормонов). Эндокринную функцию
выполняют особые участки поджелудочной
железы — островки Л ангерганса, занимающие
около 1% ее объема. Эндокринные клетки
островков Лангерганса секретируют в
кровь:
—
инсулин ( б ет а -клет ки );
—
глюкагон ( а ль ф а -к лет ки );
—
сомат ост ат ин (делы п а -к лет ки ).
По
химической структуре эти гормоны
относятся к белково-пептидным, а их
основная физиологическая роль — регуляция
углеводного обмена.
5.1. Гормоны поджелудочной железы
I.
Инсулин — основной по количеству и
значению гормон остров ков Лангерганса.
Эффекты
дейст вия инсулина:
1)
гипогликем ическое дейст вие: инсулин
— единственный гормон, снижающий
концентрацию глюкозы в крови . В
частности, инсулин:
• повышает
проницаемость клеточных мембран для
глюкозы; инсулин регулирует поступление
глюкозы во все ткани, исключая ЦНС, нейро
ны которой являются инсулиннезависимыми
— могут потреблять глюкозу в отсутствие
инсулина;
• усиливает
утилизацию глюкозы в клетках — ее
превращение в гликоген и жиры;
2)
анаболическое действие : инсулин
стимулирует синтез и тормозит
распад
гликогена, жиров и белков, РНК, ДНК
(анаболический эффект).
2.
Глюкагон — антагонист инсулина —
повышает концентрацию глюкозы в крови,
усиливая глюконеогенез и расщепление
гликогена в печени. Г люкагон также
стимулирует распад белков и жиров.
Регуляция
секреции инсулина и глюкагона
В
основном, осуществляется глюкозой по
принципу отрицательной обратной связи.
Увеличение концентрации глюкозы в крови
приводит к увеличению секреции инсулина
и снижению секреции глюкагона; наоборот,
снижение концентрации глюкозы тормозит
секрецию инсулина и усиливает
секрецию глюкагона. Таким образом
концентрация глюкозы поддерживается
на постоянном уровне (рис. 11).
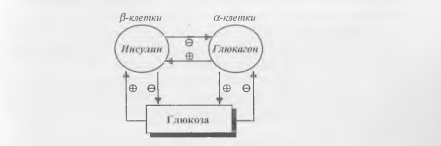
Рис.
11. Регуляция секреции инсулина и
глюкагона.
Дополнительную
петлю отрицательной обратной связи в
этой cистеме образуют инсулин и глюкагон:
глюкагон стимулирует секрецию инсулина,
а инсулин тормозит секрецию глюкагона.
Кроме того, секрецию обоих гормонов
подавляет соматостатин дельта-клеток
островков Лангерганса.
Следует
добавить, что секрецию инсулина усиливают
некоторые гормоны желудочно-кишечного
тракта (гастрин, секретин и др.); 2)
парасимпатические волокна блуждающего
нерва (через Механорецепторы). Наоборот,
секрецию инсулина угнетают 2) симпатические
волокна (через арадренорецепторы).
5.2. Регуляция концентрации глюкозы в крови
Нормальная
концентрация глюкозы в плазме крови
(натощак) составляет 3,5-5,5 ммоль/л. В
регуляции концентрации глюкозы в крови
участвуют несколько гормонов.
Снижает
концент рацию глюкозы единственный
гормон — инсулин. В норме секреция
инсулина повышается после приема пищи,
когда концентрация глюкозы в крови
может возрастать до 8-9 ммоль/л. Инсулин
способствует утилизации глюкозы тканями,
что необходимо для их энергообеспечения
и для создания энергетических запасов
(гликогена и жира).
Повышают
концентрацию глюкозы несколько гормонов
(их называют «контринсулярными»):
глюкагон, глю кокортикоиды, адреналин,
т ироидны е горм оны , соматотропный
гормон. Секреция этих гормонов усиливается
при гипогликемии или при стрессе. В
результате, концентрация глюкозы в
крови повышается за счет гликогенолиза
(распада гликогена) и глюконеогенеза —
синтеза глюкозы из неуглеводных
соединений: жирных кислот (их концентрация
увеличивается вследствие липолиза) и,
в крайнем случае, аминокислот (образуются
при распаде белков). Выходящая в кровь
глюкоза потребляется, в первую очередь,
нейронами ЦНС, которые с одной стороны,
практически не имеют собственных запасов
гликогена и поэтому очень чувствительны
к гипогликемии, а с другой стороны,
способны потреблять глюкозу в отсутствии
инсулина, секреция которого при стрессе
снижена.
Патология.
Нарушение регуляции уровня глюкозы в
крови может приводить к развитию
сахарного диабета, основным признаком
которого является стойкая гипергликемия
(концентрация глюкозы в крови натощак
превышает 7 ммоль/л). Повышается также
концентрация глюкозы в первичной моче,
вследствие чего замедляется реабсорбция
воды в почках, и увеличивается диурез
— количество вторичной мочи может
превышать 5 л/сут.
Механизмы
развития сахарного диабета разнообразны
и могут быть объединены в две группы:
1
) абсолютная недостаточность инсулина
— снижение секреции инсулина вследствие
генетических дефектов, иммунных поражений
(3-клеток островков Лангерганса,
заболеваний и повреждений поджелудочной
железы, недостаточности питания (прежде
всего белкового) и других причин;
2)
относительная недостаточность
инсулина — секреция инсулина в этом
случае не снижается, или даже повышается;
гипергликемия при этом связана со
снижением чувствительности тканей к
инсулину вследствие изменения рецепторов
инсулина, ожирения, гиперсекреции
контринсулярных г ормонов и других
причин. Например, сахарный диабет может
развиваться при акромегалии (гиперсекреция
СТГ), синдроме Иценко-Кушинга (избыток
глюкокортикоидов), гипертирозе
(гиперсекреция Т3, Т4), феохромоцигоме
(опухоль, продуцирующая катехоламины),
глюкагономе (опухоль, продуцирующая
глюкагон).
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Влияние соматостатина на секрецию поджелудочной железы. Регуляция уровня глюкозыДельта-клетки островков Лангерганса продуцируют гормон соматостатин — полипептид, состоящий из 14 аминокислот и имеющий чрезвычайно короткий период полувыведения, равный 3 мин. Почти все факторы, связанные с поступлением пищи, стимулируют продукцию соматостатина. К ним относят: (1) увеличение глюкозы в крови; (2) увеличение аминокислот; (3) увеличение жирных кислот; (4) увеличение концентрации различных гастроинтестинальных гормонов, высвобождающихся в верхних отделах желудочно-кишечного тракта в ответ на прием пищи. В целом соматостатин обладает многочисленными тормозными влияниями.
Суммируя эту информацию, можно предположить, что главной функцией соматостатина является продление времени поступления питательных веществ в кровоток. В то же время влияние соматостатина, подавляющее секрецию инсулина и глюкагона, снижает использование поступивших питательных веществ тканями, что предупреждает быстрое истощение источников питательных веществ и поэтому делает их доступными в течение более длительного периода. Необходимо повторить, что соматостатин является тем же веществом, что и рост-ингибирующий гормон, который продуцируется гипоталамусом и подавляет секрецию гормона роста передней долей гипофиза. В норме у человека концентрация глюкозы в крови поддерживается в узком диапазоне значений: между 80 и 90 мг/дл крови натощак (обычно утром перед завтраком). Концентрация глюкозы повышается до 120-140 мг/дл крови сразу после еды либо в течение первого часа после приема пищи, но система обратной связи быстро возвращает концентрацию глюкозы к исходному уровню обычно в течение 2 ч после всасывания углеводов. При голодании процессы глюконеогенеза в печени обеспечивают сохранение глюкозы в крови в пределах, характеризующих ее концентрацию в крови натощак. 1. Печень функционирует как важная буферная система, поддерживающая уровень глюкозы в крови. Если концентрация глюкозы в крови поднимается до высоких значений после приема пищи, то секреция инсулина возрастает настолько, что 2/3 всосавшейся глюкозы немедленно депонируется в печени в виде гликогена. Затем в течение последующих часов, когда снижаются и уровень глюкозы в крови, и продукция инсулина, печень начинает высвобождать глюкозу в кровоток. Таким способом печень снижает колебания концентрации глюкозы в крови приблизительно до 1/3 уровня флюктуации, который должен быть обнаружен при отсутствии этого механизма. Действительно, больные с тяжелыми заболеваниями печени не могут поддерживать узкий диапазон колебаний значений концентрации глюкозы в крови. 3. При выраженной гипогликемии непосредственное влияние низкого уровня глюкозы на гипоталамус стимулирует симпатическую нервную систему. В итоге из мозгового вещества надпочечников выделяется адреналин, обеспечивающий высвобождение глюкозы из печени, что препятствует возобновлению гипогликемии. — Также рекомендуем «Важность регуляции глюкозы. Сахарный диабет» Оглавление темы «Недостаток и избыток инсулина. Роль глюкагона»: |
Источник
Гормонами поджелудочной железы являются инсулин и глюкагон.
Глюкагон
Строение
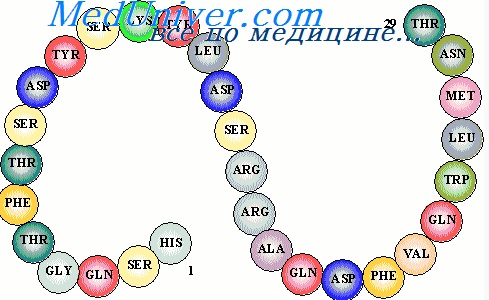
Представляет собой полипептид, включающий 29 аминокислот с молекулярной массой 3,5 кДа и периодом полураспада 3-6 мин.
Синтез
Осуществляется в клетках поджелудочной железы и в клетках тонкого кишечника.
Регуляция синтеза и секреции
Активируют: гипогликемия, адреналин.
Уменьшают: глюкоза, жирные кислоты.
Механизм действия
Аденилатциклазный активирующий.
Мишени и эффекты
Конечным эффектом является повышение концентрации глюкозы и жирных кислот в крови.
Жировая ткань
- повышает активность внутриклеточной гормон-чувствительной ТАГ-липазы и, соответственно, стимулирует липолиз.
Печень
- активация глюконеогенеза и гликогенолиза,
- за счет повышенного поступления жирных кислот из жировой ткани усиливает кетогенез.
Патология
Гиперфункция
Глюкагонома – редко встречающееся новообразование из группы нейроэндокринных опухолей. У больных отмечается гипергликемия и поражение кожи и слизистых оболочек.
Инсулин
Дополнительная, более подробная информация, об инсулине находится на следующей странице.
Строение
Представляет собой полипептид из 51 аминокислоты, массой 5,7 кД, состоящий из двух цепей А и В, связанных между собой дисульфидными мостиками.
Синтез
Синтезируется в клетках поджелудочной железы в виде проинсулина, в этом виде он упаковывается в секреторные гранулы и уже здесь образуется инсулин и С-пептид.
Регуляция синтеза и секреции
Активируют синтез и секрецию:
- глюкоза крови – главный регулятор, пороговая концентрация для секреции инсулина – 5,5 ммоль/л,
- жирные кислоты и аминокислоты,
- влияния n.vagus – находится под контролем гипоталамуса, активность которого определяется концентрацией глюкозы крови,
- гормоны ЖКТ: холецистокинин, секретин, гастрин, энтероглюкагон, желудочный ингибирующий полипептид,
- хроническое воздействие гормона роста, глюкокортикоидов, эстрогенов, прогестинов.
Уменьшают: влияние симпато-адреналовой системы.
Механизм действия
Осуществляется через рецепторы с тирозинкиназной активностью (подробно).
Мишени и эффекты
Основным эффектом является снижение концентрации глюкозы в крови благодаря усилению транспорта глюкозы внутрь миоцитов и адипоцитов и активации внутриклеточных реакций утилизации глюкозы:
- активируя фосфодиэстеразу, которая разрушает вторичный мессенджер цАМФ, инсулин прерывает эффекты адреналина и глюкагона на печень и жировую ткань.
- в мышцах и жировой ткани стимулирует транспорт глюкозы в клетки (активация Глют-4),
- в печени и мышцах ускоряет синтез гликогена (активация гликогенсинтазы).
- в печени, мышцах и адипоцитах инсулин стимулирует гликолиз, активируя фосфофруктокиназу и пируваткиназу.
- полученный в гликолизе пируват превращается в ацетил-SКоА под влиянием активированного инсулином пируватдегидрогеназного комплекса, и далее используется для синтеза жирных кислот. Превращение ацетил-SКоА в малонил-SКоА, первый субстрат синтеза жирных кислот, также стимулируется инсулином (ацетил-SКоА-карбоксилаза).
- в мышцах усиливает транспорт нейтральных аминокислот в миоциты и стимулирует трансляцию (рибосомальный синтез белков).
Ряд эффектов инсулина заключается в изменении транскрипции генов и скорости трансляции ферментов, отвечающих за обмен веществ, за рост и деление клеток.
Благодаря этому индуцируется синтез ферментов метаболизма
- углеводов в печени (глюкокиназа, пируваткиназа, глюкозо-6-фосфатдегидрогеназа),
- липидов в печени (АТФ-цитрат-лиаза, ацетил-SКоА-карбоксилаза, синтаза жирных кислот, цитозольная малатдегидрогеназа) и адипоцитах (ГАФ-дегидрогеназа, пальмитатсинтаза, липопротеинлипаза).
и происходит репрессия фосфоенолпируват-карбоксикиназы (подавление глюконеогенеза).
Инактивация инсулина
Инактивация инсулина начинается после интернализации инсулин-рецепторного комплекса и образования эндосомы, в которой и происходит деградация инсулина. Участвуют две ферментные системы:
- Глутатион-инсулин-трансгидрогеназа, которая восстанавливает дисульфидные связи между цепями А и В, в результате чего гормон распадается.
- Инсулиназа (инсулин-протеиназа), гидролизующая инсулин до аминокислот.
Период полужизни инсулина не превышает 5-6 минут. Происходит деградация в основном в печени и почках, но и другие ткани принимают в этом участие. Также в почках инсулин может фильтроваться, захватываться эпителиоцитами проксимальных канальцев и разрушаться до аминокислот.
Патология
Гипофункция
Инсулинзависимый и инсулиннезависимый сахарный диабет. Для диагностики этих патологий в клинике активно используют нагрузочные пробы и определение концентрации инсулина и С-пептида.
Источник
1. Особенности строения, иннервации и кровоснабжения поджелудочной железы
В-клетки выделяют инсулин. А-клетки островков вырабатывают гормон глюкагон. Инсулин. Инсулин резко повышает проницаемость мембраны мышечных и жировых клеток для глюкозы. Вследствие этого скорость перехода глюкозы внутрь этих клеток увеличивается примерно в 20 раз по сравнению со скоростью перехода глюкозы в клетки в среде, не содержащей инсулина. Ферментативные реакции, приводящие к утилизации глюкозы, — фосфорилирование и окисление ее, а также образование гликогена протекают внутри клетки. Способствуя транспорту глюкозы внутрь клетки, инсулин тем самым обѐспѐчивает ее утилизацию. Увеличение транспорта глюкозы через мембраны мышечных волокон при действии инсулина способствует синтезу гликогена и накоплению его в мышечных волокнах. В клетках жировой ткани инсулин стимулирует образование жира из глюкозы. Под влиянием инсулина возрастает проницаемость клеточной мембраны и для аминокислот, из которых в клетках синтезируются белки. Инсулин стимулирует синтез информационной РНК и этим также способствует синтезу белков. Мембраны клеток печени в отличие от мембраны клеток жировой ткани и мышечных волокон свободно проницаемы для глюкозы и в отсутствие инсулина. Предполагают, что этот гормон действует непосредственно на углеводный обмен печеночных клеток, активируя синтез гликогена. Глюкагон. Второй гормон поджелудочной железы — глюкагон — выделяется А-клетками белых отростчатых эпидермоцитов. Глюкагон стимулирует внутри клетки переход неактивной фосфорилазы (фермента, принимающего участие в расщеплении гликогена с образованием глюкозы) в активную форму и тем самым усиливает расщепление гликогена (в печени, но не в мышцах), повышая уровень сахара в крови. Одновременно глюкагон стимулирует синтез гликогена в печени из аминокислот: Глюкагон тормозит синтез жирных кислот в печени, но активирует печеночную липазу, способствуя расщеплению жиров. Он стимулирует также расщепление жира в жировой ткани. Глюкагон повышает сократительную функцию миокарда, не влияя на его возбудимость. Регуляция секреции ПЖЖОбразование инсулина (а также глюкагона) регулируется уровнем глюкозы в крови. Увеличение содержания глюкозы в крови после приема ее больших количеств, а также при гипергликемии, связанной с напряженной физической работой и эмоциями, повышает секрецию инсулина. Наоборот, понижение уровня глюкозы в крови тормозит секрецию инсулина, но повышает секрецию глюкагона. Глюкоза влияет на А- и В-клетки поджелудочной железы непосредственно. Образование инсулина повышается во время пищеварения и уменьшается натощак. Увеличенная секреция инсулина во время пищеварения обеспечивает усиленное образование в печени и мышцах гликогѐна из глюкозы, поступающей в это время в кровь из кишечника.
Концентрация инсулина в крови зависит не только от интенсивности образования этого гормона, но и от скорости его разрушения. Инсулин разрушается ферментом инсулиназой, находящейся печени и скелетных мышцах. Наибольшей активностью обладает инсулиназа печени. При однократном протекании через печень
крови может разрушаться до 50% содержащегося в ней инсулина. Инсулин может быть не только разрушен инсулиназой, но и инактивирован присутствующими в крови его антагонистами. Один из них — синальбумин — препятствует действию инсулина на проницаемость клеточных мембран.
Уровень глюкозы в крови, помимо инсулина и глюкагона, регулируется соматотропным гормоном гипофиза, а также гормонами надпочечников.__
Поджелудочная железа относится к железам со смешанной секрецией. Эндокринную функцию выполняют клетки островков Лангерганса. Они состоят из 5 типов клеток:
альфа-, бета-, дельта-, джи-, и РР — клеток.
Поджелудочная железа иннервируется вегетативной нервной системой и имеет
обильное кровоснабжение.
2. Гормоны поджелудочной железы и их физиологическая роль
Клетки островков Лангерганса синтезируют пять гормонов: инсулин (ß-клетки),
глюкагон (альфа-клетки), соматостатин (дельта-клетки), секретин и панкреатический полипептид (РР-клетки).
Инсулин. Он уменьшает уровень глюкозы в периферической крови за счет повышения проницаемости клеточных мембран для глюкозы и стимуляции образования гликогена в печени. Инсулин стимулирует образование белка из аминокислот и высших
жирных кислот, из продуктов углеводного обмена.
3. Регуляция секреции инсулина:
1) по принципу обратной связи в зависимости от уровня глюкозы в периферической крови;
2) возбуждение паравентрикулярных ядер гипоталамуса стимулирует образование
инсулина;
3) вегетативная нервная система регулирует секрецию инсулина: парасимпатический отдел – стимулирует, симпатический – тормозит;
Глюкагон. Он повышает уровень глюкозы в периферической крови, так как стимулирует расщепление гликогена.
4. Регуляция секреции глюкагона
1) по принципу обратной связи в зависимости от уровня глюкозы в периферичечской крови;
2) гормон передней доли гипофиза соматотропин повышает секрецию глюкагона;
3) соматостатин тормозит образование и секрецию глюкагона.
5. Изменения в организме при нарушении внутрисекреторной функции под-
Дата добавления: 2015-04-08; просмотров: 1406; Опубликованный материал нарушает авторские права? | Защита персональных данных | ЗАКАЗАТЬ РАБОТУ
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: На стипендию можно купить что-нибудь, но не больше… 9003 — | 7246 — или читать все…
Читайте также:
Источник