Поджелудочная железа визуализация неудовлетворительная
УЗИ анатомия поджелудочной железы. Протокол сканирования поджелудочной железы.
Ультразвуковая анатомия: узкий, продолговатый, S-образный орган, который идет кверху и влево от петли двенадцатиперстной кишки по направлению к корню селезенки.
Нормальная ультразвуковая картина: в норме поджелудочная железа имеет однородную мелкозернистую внутреннюю эхо-структуру. Она может быть изоэхогенной или несколько гиперэхогенной по сравнению с печенью. Нередко поджелудочная железа обладает повышенной эхогенностью, в частности у пожилых людей и лиц, страдающих сахарным диабетом (липоматоз).
Нормальные размеры: головка 25-30 мм, тело < 18 мм, хвост 25 30 мм, проток < 2 мм.
Протокол сканирования поджелудочной железы
Исследование выполняется рано утром, натощак.
Верхняя поперечная плоскость брюшной полости, датчик помещается на уровень мечевидного отростка.
Для сканирования чревного ствола датчик наклоняется. Основным ориентиром является селезеночная вена, которая сканируется путем еще большего наклона датчика и перемещения его в каудальном направлении.
Методика сканирования адаптируется с учетом расположения частей органа: головка поджелудочной железы направлена книзу и вправо, хвост направлен кверху и влево.
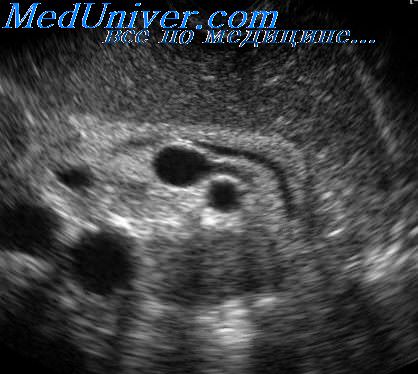
Для оценки области хвоста сканирование нередко приходится осуществлять сквозь селезенку.
Здоровая поджелудочная железа имеет эластичную консистенцию и хорошую подвижность, в противоположность ситуации, наблюдающейся при хроническом панкреатите, когда при смещении какой-либо части железы весь орган приходит в движение.
Рекомендации по сканированию:
• Следует обращать внимание на болезненность при нажиме пальцем или датчиком.
• При неудовлетворительной визуализации поджелудочной железы полезными могут быть следующие приемы:
Сканирование на вдохе с выпячиванием нижней части живота (при этом печеночное акустическое окно смещается вниз, а петли кишечники — латерально и вниз).
— Выпить 500 1000 мл воды или чая (через соломинку).
У лиц атлетического или массивного телосложения исследование проводится на полном выдохе (желудок находится краниальнее поджелудочной железы).
Классификация ультразвуковых данных исследования поджелудочной железы
На заметку: заболевания поджелудочной железы при УЗИ имеют вид ограниченных или диффузных изменений структуры органа. В некоторых случаях этому могут сопутствовать очаговые изменения.
Диффузные изменения: диффузные изменения обнаруживаются в основном при фибролипоматозе и различных формах панкреатита (согласно Марсельской классификации 1984 г.):
• Острый панкреатит: легкое или тяжелое течение.
• Хронический панкреатит, панкреатит, характеризуемый следующим:
— очаговый некроз, сегментарный или диффузный фиброз,
— кальцинаты или камни,
— обструкция.
Ограниченные изменения: данными, имеющими наибольшее значение при их обнаружении, являются псевдокисты поджелудочной железы и карцинома поджелудочной железы.
Учебное видео УЗИ поджелудочной железы в норме
При проблемах с просмотром скачайте видео со страницы Здесь
— Также рекомендуем «Диффузные изменения поджелудочной железы. Виды диффузных изменений поджелудочной железы.»
Оглавление темы «УЗИ поджелудочной железы. УЗИ селезенки.»:
1. УЗИ анатомия поджелудочной железы. Протокол сканирования поджелудочной железы.
2. Диффузные изменения поджелудочной железы. Виды диффузных изменений поджелудочной железы.
3. Увеличение размеров поджелудочной железы. Дифференцировка заболеваний поджелудочной железы.
4. Анэхогенные изменения поджелудочной железы. УЗИ изменения поджелудочной железы.
5. Гипоэхогенные изменения поджелудочной железы. Изоэхогенные изменения поджелудочной железы.
6. Ошибки УЗИ поджелудочной железы. Признаки болезней поджелудочной железы.
7. Исследования поджелудочной железы. Исследование селезенки.
8. Классификация изменений селезенки. Диффузные изменения селезенки.
9. Очаговые изменения селезенки. Виды исследований селезенки.
10. Желчные протоки. УЗИ анатомия желчных протоков.
Источник
Показания к проведению ЭУЗИ поджелудочной железы включают в себя: определение стадии рака, оценку известных или подозреваемых образований, локализацию эндокринных опухолей, подтверждение хронического панкреатита. На эхоэндоскопических изображениях поджелудочной железы можно выявить опухоли размером менее 2 см, которые не видны при КТ. ЭУЗИ является также одним из наиболее точных методов определения опухолевой инвазии в вены воротной системы и определения резектабельности.
ЭУЗИ помогает обнаружить невыраженные изменения при хроническом панкреатите, недоступные другим методам визуализации.
Пациент находится в положении на левом боку, седация достигается сочетанием бензодиазепина и наркотического аналгетика, для анестезии глотки применяется местный анестетик. Датчик проводится в пищевод, желудок и затем в двенадцатиперстную кишку. Для получения детального изображения поджелудочной железы движения инструмента должны быть медленными.
Достаточное качество изображения достигается сканированием через жидкость, для чего используется баллон, размещенный на конце эндоскопа или заполнение желудка и двенадцатиперстной кишки 200-400 мл воды. Для достижения необходимых условий сканирования эндосонографисты нередко используют обе методики. Чтобы визуализировать все отделы поджелудочной железы, используют местные анатомические ориентиры, включая окружающие железу сосуды и органы.
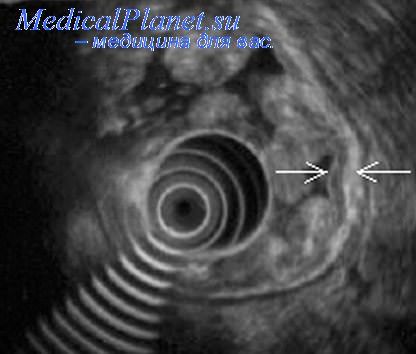
Визуализация поджелудочной железы
Для отчетливой визуализации поджелудочной железы эндосонографисты обычно используют шесть мест расположения датчика: три в двенадцатиперстной кишке и три в желудке. Для достижения первой позиции датчик продвигается в нисходящую часть двенадцатиперстной кишки до визуализации обшего желчного протока (ОЖП), панкреатического протока, головки поджелудочной железы и ампулярной части ОЖП.
Во второй позиции датчик располагается в дистальной части луковицы двенадцатиперстной кишки, в третьей позиции датчик также находится в луковице двенадцатиперстной кишки. В четвертой позиции датчик находится в антральном отделе желудка, в пятой позиции — в теле желудка и в шестой позиции — в области дна желудка. Такие положения датчика являются основными при визуализации поджелудочной железы.
Индивидуальные анатомические особенности могут потребовать проведения сканирования из других мест расположения датчика, обеспечивающих визуализацию всех отделов поджелудочной железы.
Неизмененная поджелудочная железа имеет однородную зернистую структуру и выглядит немного более эхогенной, чем печень. Для правильной идентификации панкреатических структур обычно требуется идентификация окружающих железу сосудов и органов. Кроме этого, для предотвращения ошибочной интерпретации эндосонографисты должны хорошо знать варианты индивидуальной анатомии.
В нормальной поджелудочной железе головка, вентральные и дорсальные сегменты могут обладать различной эхогенностью. Хвостатая доля печени, если она выступает и отделена перегородкой от остальной поджелудочной железы, может выглядеть как опухолевидное образование в воротах печени или головке поджелудочной железы. Близко прилегающая к антральному отделу желудка петля кишки может симулировать опухоль головки поджелудочной железы.
При получении косых срезов, проходящих между головкой поджелудочной железы и воротной или селезеночной веной, также могут быть получены ошибочные результаты. Такие изображения могут наводить на мысль о неоднородности сосудистой стенки и сосудистой инфильтрации. Эндосонографисту всегда следует пытаться визуализировать все отделы поджелудочной железы, однако получить изображение нижней части головки поджелудочной железы и крючковидного отростка зачастую бывает трудно.
Кроме этого, полная оценка головки поджелудочной железы бывает нередко затруднена у пациентов, перенесших хирургические вмешательства на желудке, особенно резекцию по Бильрот-2.
Учебное видео УЗИ поджелудочной железы в норме
— Читать далее «Аденокарцинома поджелудочной железы. Рак поджелудочной железы»
Оглавление темы «УЗИ желудка и поджелудочной железы»:
1. УЗИ желудка. Оборудование для ультразвукового исследования желудка
2. Практика УЗИ желудка. Сонография неизменненного желудка
3. Классификация рака желудка. УЗИ рака желудка
4. Преимущества узи желудка при раке. Определение стадии рака желудка
5. Лимфома желудка. Подслизистые опухоли желудка
6. Утолщение слизистой желудка. Значение желудка
7. УЗИ поджелудочной железы. Аппаратура для УЗИ поджелудочной железы
8. Показания к УЗИ поджелудочной железы. Визуализация поджелудочной железы
9. Аденокарцинома поджелудочной железы. Рак поджелудочной железы
10. Местное стадирование рака поджелудочной железы. Стадии рака поджелудочной железы
Источник
Опубликовано: 6 марта 2015 в 11:27
 С развитием УЗ-технологий появилась возможность визуализации панкреатического протока (или вирсунгова протока), а также возможность его измерения. Причем, зачастую даже несмотря на то, что проток не расширен (если больной не имеет склонности к ожирению).
С развитием УЗ-технологий появилась возможность визуализации панкреатического протока (или вирсунгова протока), а также возможность его измерения. Причем, зачастую даже несмотря на то, что проток не расширен (если больной не имеет склонности к ожирению).
Подобная структура относительно легко лоцируется непосредственно в теле поджелудочной железы, по сравнению с ее хвостовой частью или с головкой органа, так как расположение протока более перпендикулярно к УЗ пучку именно в теле.
Этот факт способствует созданию отличных условий проведения исследования поджелудочной железы путем акустической визуализации, однако в головке органа расположение протока обладает определенной кривизной. Таким образом, тень от газа, который находится в просвете двенадцатиперстной кишки, способна усложнить визуализацию головки.
Хвост органа может скрываться за тенью газа, собравшегося в толстой кишке или желудке. Стоит отметить, что диаметр вирсунгова протока поджелудочной железы посчитают неизмененным, если он не превышает 2 мм при его визуализации.
Что касается границы с желудочной стенкой, то она лоцируется как неэхогенная зона. Не стоит путать такую структуру с отлично видимым панкреатическим протоком.
Постановка верного диагноза нуждается в скрупулезном изучении анатомических особенностей в 2-х плоскостях. Визуализируя тубулярную структуру, способную явиться расширенным панкреатическим протоком, нужно обращать внимание на то, что рядом находится селезеночная вена. Необходимо отметить ее искривленное положение, точнее, его направленность, поскольку направленный вперед ее изгиб, зачастую, указывает на визуализированное пространство между поджелудочной и желудком.
Поджелудочная железа не лоцируется
 Сразу после того, как был введен лапароскоп, поджелудочная железа не визуализируется. Но при изменении положения тела пациента, есть возможность относительно неплохо через желудочно-ободочную связку рассмотреть хвост органа. Для этих целей пользуются лапароскопом с 30° или 45° углом обзора, который необходимо вводить через умбиликальный доступ.
Сразу после того, как был введен лапароскоп, поджелудочная железа не визуализируется. Но при изменении положения тела пациента, есть возможность относительно неплохо через желудочно-ободочную связку рассмотреть хвост органа. Для этих целей пользуются лапароскопом с 30° или 45° углом обзора, который необходимо вводить через умбиликальный доступ.
Для более качественной визуализации, больному следует принять положение, при котором возвышен головной конец, а под поясничную зону положить валик. Для разделения желудочно-ободочной связки пользуются моно- или биполярной электрокоагуляцией.
В том случае, если орган сложно лоцировать, для улучшения условий визуализации, больному рекомендуют выпить немного воды для создания в желудке так называемого акустического окна. Чтобы получить акустическое окно и наиболее выгодно визуализировать железу, больного могут попросить принять сидячее положение или же повернуться на бок.
Поджелудочная железа экранирована
 Кишечник и желудок являются органами, в которых проходят активные процессы переваривания пищи: желудок всегда содержит рассеивающий звуковые волны воздух, а кишечник обычно занят перевариванием пищи, сопровождаемым газообразованием. Поскольку пища способна экранировать (закрывать) поджелудочную железу, находящуюся за желудком, УЗИ рекомендуется делать натощак.
Кишечник и желудок являются органами, в которых проходят активные процессы переваривания пищи: желудок всегда содержит рассеивающий звуковые волны воздух, а кишечник обычно занят перевариванием пищи, сопровождаемым газообразованием. Поскольку пища способна экранировать (закрывать) поджелудочную железу, находящуюся за желудком, УЗИ рекомендуется делать натощак.
Ультразвук отражается газом, и ткани, которые расположены сзади, из-за акустической тени от газа и преломления экранируются. Газы в кишечнике способны экранировать не только поджелудочную железу, но и печень, яичники, матку и т.д. Если не удается сместить газы в кишечнике, то появляется необходимость производить латеральные, косые или дорсальные сканы (пациент при этом стоит или сидит).
Источник
Библиографическое описание:
Дусмухамедова З. Т., Фазилов А. А., Абзалова М. Я. Характерные особенности ультразвуковой картины хронического панкреатита // Молодой ученый. 2017. №10. С. 133-136. URL https://moluch.ru/archive/144/39442/ (дата обращения: 25.10.2019).
В разных странах заболеваемость панкреатитом составляет 5–7 новых случаев на 100 000 человек населения, он диагностируется у 5,1–9 % от общего числа всех больных с заболеваниями органов пищеварения. При этом за последние 40 лет произошел примерно двукратный прирост заболеваемости. В основном, это пациенты от 39 лет до 60 лет, то есть лица наиболее трудоспособного возраста [1, 5, 10].
В течении многих лет патологические процессы в поджелудочной железе (ПЖ) остаются важной медико-социальной проблемой [2, 6].
К сожалению, качество диагностики заболеваний поджелудочной железы остается неудовлетворительным. Несмотря на большое число применяемых клинических и инструментальных методов исследования, своевременное выявление характера изменений в пораженном органе до настоящего времени встречает большие трудности, обусловленные отсутствием патогномоничных клинических признаков, особенно на ранних стадиях заболевания, велика доля ошибок, затруднительна дифференциальная диагностика диффузных и очаговых изменений поджелудочной железы [4, 9, 10].
Из существующих методов диагностики наиболее оптимальным по своей доступности, возможности многократного использования, информативности является ультразвуковое исследование (УЗИ), которое считается методом первичного обследования, учитывая неинвазивность и высокую разрешающую способность [3, 8].
Развитие методов медицинской визуализации существенно повысило точность диагностики заболеваний поджелудочной железы. Однако нет сомнений в том, что объективность и диагностическая значимость ультразвуковой диагностики в оценке ее состояния далеко не одинаковы [5,7].
Анализ литературных источников показал, что имеющиеся сведения о возможностях ультразвуковых методов визуализации представлены разрозненным материалом, отсутствует целостное представление эхосемиотики патологии поджелудочной железы.
Цель исследования: уточнить особенности эхографической семиотики хронического панкреатита (ХП).
Материалы иметоды исследования: проведено обследование 19 пациентов с хроническим панкреатитом, в том числе 12 мужчин и 7 женщин. Возраст пациентов составлял от 30 до 74 лет, средний возраст — 47±0,2 лет.
В своей работе мы придерживались патологоанатомической классификации, где хронический панкреатит подразделятся на два варианта: хронический рецидивирующий и хронический склерозирующий. Ультразвуковое исследование проводилось мультичастотными конвексными преобразователями с частотами 2–3 МГц и 5–7 МГц на ультразвуковых сканерах Logiq 400MR и Voluson 730 Expert фирмы «GE MS».
Результаты исследования. При обследовании больных хроническим панкреатитом в 3 (15,8 %) наблюдениях была выявлена кальцифицирующая форма, в 6 (31,6 %) — панкреатические псевдокисты, в 1 (5,3 %) — хронический панкреатит с преимущественным поражением головки поджелудочной железы (псевдотуморозный), в 2 (10,5 %) — липоматоз поджелудочной железы, в 7 (36,8 %) — начальные стадии хронического панкреатита (рис. 1).
Чувствительность УЗИ в диагностике хронического панкреатита составила 81 %, специфичность — 75 %, точность — 73 %.

Рис. 1. Количественное соотношение обследованных пациентов с различными формами хронического панкреатита
По нашим наблюдениям, размер поджелудочной железы при хроническом панкреатите изменялся в зависимости от стадии и фазы заболевания. Увеличение размеров железы отмечался при обострении панкреатита, а уменьшение — прогрессирующим фиброзом. В большинстве наблюдений подобные трансформации имели равномерный характер, но в 6 случаях определялось локальное увеличение головки более 4 см. При ультразвуковом исследовании контуры железы при хроническом панкреатите были неровными за счет втяжений и выпуклостей, обусловленных альтеративно-воспалительным процессом.
В начальных стадиях развития хронического панкреатита контуры поджелудочной железы были четкими и ровными, и у железы сохранялась обычная форма. Акустическая картина структуры поджелудочной железы отличалась гетерогенностью. Определялось чередование участков сниженной, нормальной и повышенной эхогенности.
При длительном течении хронического панкреатита появлялись участки с усиленной эхогенностью. Кальцификация поджелудочной железы косвенно свидетельствовала о тяжести и длительности хронического панкреатита. Кальцинаты в паренхиме выглядяли как яркие гиперэхогенные вкрапления, при размерах более 1 мм они давали тонкую акустическую тень. Конкременты в протоке определялись редко, и они часто сочетались с дилатацией вирсунгова протока. В наших наблюдениях кальцифицирующие формы ХП встретились у 3 больных.
Большое внимание уделяли визуализации панкреатического протока, так как по его диаметру можно судить о наличии или отсутствии протоковой гипертензии. Пациенты с обструктивным хроническим панкреатитом (с нарушением оттока панкреатического секрета) и расширением вирсунгова протока в первую очередь подлежали дальнейшему обследованию (КТ и ЭРХПГ) для уточнения причины и уровня обструкции.
При липоматозе отмечалось уменьшение размеров поджелудочной железы, неровность ее контуров.
Хронический панкреатит, осложненный панкреатической псевдокистой (ППК) мы наблюдали у 6 пациентов. Основным эхографическим признаком ее являлось наличие эхонегативного образования с четким контуром и эхопозитивной стенкой.
Размеры ППК у 6 пациентов варьировали от 1 до 10 см. У 2 пациентов при затруднениях в определении органной принадлежности кисты (хвост ПЖ, левый надпочечник или левая почка) окончательный диагноз был установлен только после проведения спиральной компьютерной томографии с болюсным усилением изображения (СКТ-ангиография). При этом в обоих случаях диагноз ППК подтвержден.
Проанализировав ультразвуковые картины, на которых определялись очаговые образования, мы выработали следующие диагностические эхографические критерии:
1) четкость контура патологического образования;
2) форма образования (округлая, овальная, полициклическая, неправильная и др.);
3) структура образования (гомогенная, гетерогенная);
4) эхогенность образования (изо-, гипо-, гипер-);
5) наличие капсулы и симметричность ее толщины;
6) интенсивность поглощения УЗ-волны после прохождения заднего края образования.
Хронический панкреатит с преимущественным поражением головки (псевдотуморозный) выделяли в отдельную клинико-морфологическую форму из-за особенностей диагностики и хирургического лечения. При УЗИ кроме увеличения головкиболее 5 см отмечались неровные контуры и неоднородная структура из-за включения кальция или наличия псевдокист. У данного больного зарегистрирована билиарная гипертензия с дилатацией холедоха.
На рис. 2 определяется преимущественное поражение головки поджелудочной железы: а) кальцинаты в головке ПЖ; б) нерасширенный вирсунгов проток; в) псевдокиста ПЖ; г) увеличенная головка ПЖ; д) селезеночная вена.
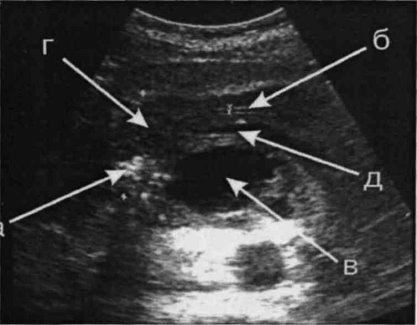
Рис. 2. Эхограмма хронического панкреатита
На рис. 3 представлены результаты ультразвукового исследования пациента с хроническим кальцифицирующим панкреатитом: а) вирсунголитиаз; б) расширенный вирсунгов проток.
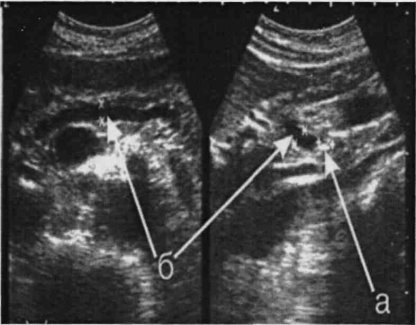
Рис. 3. Эхограмма хронического панкреатита кальцифицирующей формы
Выводы. Таким образом, определены специфические ультразвуковые признаки различных форм хронического панкреатита при использовании эхографии. При хроническом панкреатите железа значительно увеличена в размерах, имеет нечеткие контуры в 76 %, неоднородность структуры в 91 %, жидкостные коллекторы выявляются в 64 % случаев.
Стандартное ультразвуковое исследование позволяет выявлять и дифференцировать различные формы хронического панкреатита с чувствительностью 81 %, специфичностью 75 %, точностью 73 %.
Литература:
- Гришин И. Н., Гриц В. Н., Лагодич С. Н. Кисты, свищи поджелудочной железы и их осложнения. Минск, Вышэйшая школа, 2009. 272 с.
- Губергриц Н. Б., Баринова Н. Е., Загоренко Ю. А., Штода Л. А., Зубов А. Д., Шпак С. А. Структурные изменения поджелудочной железы по данным эхографии и оптимизация ультразвуковой диагностики при различных клинико-патогенетических вариантах хронического алкогольного панкреатита // Медицинская визуализация. 2007. № 1. С. 42–50.
- Кубышкин В. А., Гришанков С., Кармазановский Г. Г. Кистозные опухоли поджелудочной железы: диагностика и лечение.- М.,2013.
- Махов В. М. Этиологические аспекты диагностики и лечение хронического панкреатита -// Российский медицинский журнал. 2006, 3 с. 3–8.
- Нартайлаков М. А. и др. Анализ хирургического лечения кист поджелудочной железы-//Вестник хирургической гастроэнтерологии. 2007, Т. 2, № 2. С.66–70.
- Adler DG, Lichtenstein D, Baron TH, et al: The role of endoscopy in patients with chronic pancreatitis. Gastrointest Endosc 2006 Jun; 63(7): 933–7
- Agarwal B, Correa AM, Ho L. Survival in pancreatic carcinoma based on tumor size. Pancreas. 2008 Jan; 36(l):el5–20.
- Litwin J, Dobrowolski S, Orlowska-Kunikowska E, Sledziсski Z. Changes in glucose metabolism after Kausch-Whipple pancreatectomy in pancreatic cancer and chronic pancreatitis patients. Pancreas. 2008. Jan; 36(l):26–30.
- Sanchez-Ramirez CA, Larrosa-Haro A, Flores-Martinez S, et al.: Acute and recurrent pancreatitis in children: etiological factors. Acta Paediatr2007, 96:534–537.
- Yamao K, Mizuno N, Sawaki A, Shimizu Y, Chang KJ. Risk factors for pancreatic cancer and early diagnosis of pancreatic cancer. Nippon Shokakibyo Gakkai Zasshi. 2008 Jan;105(l):8–16. No abstract available.
Основные термины (генерируются автоматически): хронический панкреатит, поджелудочная железа, пациент, преимущественное поражение головки, проток.
Источник