Показатели амилазы поджелудочной железы при раке
Рак поджелудочной железы – это злокачественная опухоль, образующаяся из клеток поджелудочной железы. Вначале он протекает бессимптомно и дает о себе знать уже на поздних стадиях, когда заболевание с трудом поддается лечению.
Синонимы русские
Аденокарцинома поджелудочной железы, карцинома поджелудочной железы, панкреатический рак.
Синонимы английские
Pancreatic Cancer, Cancer of the pancreas.
Симптомы
- Боли в верхней части живота, отдающие в спину.
- Пожелтение кожи и белков глаз.
- Сахарный диабет.
- Потеря аппетита.
- Потеря веса.
- Депрессия.
- Тромбы.
Симптомырака в 90 % случаев начинают проявляться, когда болезнь уже активно прогрессирует: опухоль достигает достаточно крупных размеров, поражены лимфоузлы, появляются метастазы в печени или легких.
Общая информация
Даже при ранней диагностике рак поджелудочной железы имеет неблагоприятный прогноз. Обычно он редко диагностируется вовремя и быстро развивается. Симптомы, как правило, проявляются, когда хирургическое вмешательство уже не имеет смысла.
Поджелудочная железа представляет собой продолговатый плоский орган, расположенный в верхней части живота позади желудка. Она производит ферменты, помогающие процессу пищеварения, и гормоны, регулирующие уровень сахара в крови.
Точные причины рака поджелудочной железы на данный момент не установлены.
После того как клетки железы перерождаются в раковые, они начинают бесконтрольно размножаться, образуя при своем скоплении раковую опухоль.
Типы рака поджелудочной железы
- Рак протоков поджелудочной железы. Поражаются клетки, выстилающие протоки поджелудочной железы. Эти клетки производят ферменты, помогающие пищеварению. Чаще всего рак бывает именно этого типа. Опухоли, образованные из этих клеток, называются экзокринными (аденокарциномами).
- Рак клеток поджелудочной железы, производящих гормоны. Этот вид рака встречается очень редко и называется эндокринным.
Стадии развития рака поджелудочной железы:
1) раковая опухоль находится в пределах поджелудочной железы;
2) рак распространяется за пределы поджелудочной железы в близлежащие ткани и органы, может поражать лимфатические узлы;
3) рак поражает крупные кровеносные сосуды и лимфатические узлы за пределами поджелудочной железы;
4) рак поражает печень, легкие и брюшину (оболочку, покрывающую изнутри брюшную полость и органы).
Рак поджелудочной железы может приводить к следующим осложнениям.
- Желтуха – из-за того что опухоль блокирует внепеченочные желчные протоки.
- Боль – когда растущая опухоль воздействовует на нервы, расположенные в брюшной полости.
- Кишечная непроходимость – опухоль давит на тонкую кишку, что блокирует поток переваренной пищи, поступающей из желудка в кишечник.
- Потеря веса. Из-за того, что нормально работающих клеток поджелудочной железы становится меньше, она не вырабатывает достаточного количества ферментов, помогающих пищеварению. Тошнота, рвота и проблемы с пищеварением могут вызывать потерю веса.
Кто в группе риска?
- Люди старшего возраста, особенно после 60 лет.
- Люди с избыточным весом или ожирением.
- Больные панкреатитом (воспалением поджелудочной железы).
- Больные диабетом.
- Пациенты, у которых уже выявлялся рак поджелудочной железы.
- Те, у кого есть родственники, перенесшие рак поджелудочной железы.
- Курящие.
Диагностика
К сожалению, не существует анализов, позволяющих выявлять рак поджелудочной железы на ранних стадиях. Диагноз обычно ставится на поздних стадиях с использованием рентгенографии, томографии и подтверждается биопсией.
Лабораторная диагностика:
- онкомаркер СA 242,
- онкомаркер CA 19-9,
- раковый эмбриональный антиген (РЭА),
- амилаза общая в сыворотке (амилаза выделяется поджелудочной железой и отвечает за переваривание углеводов, при раке поджелудочной железы ее уровень может повышаться),
- щелочная фосфатаза и билирубин (их повышение может указывать на закупорку опухолью желчных ходов или на распространение опухоли в ткань печени).
Анализы на СA 242 и СА 19-9 обладают достаточно высокой чувствительностью и специфичностью, особенно при выявленных больших значениях. Однако их уровни могут повышаться и при других опухолях желудочно-кишечного тракта, и даже в здоровом организме. Поэтому тест на онкомаркеры используется как вспомогательный метод диагностики рака, а также для выявления рецидивов рака и для оценки эффективности его лечения.
Другие методы диагностики:
- ультразвуковая диагностика,
- спиральная компьютерная томография (КТ) и магнитно-резонансная томография (МРТ),
- эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ),
- биопсия.
Лечение
Выбор стратегии лечения рака зависит от стадии заболевания, возраста больного, от общего состояния его здоровья.
В первую очередь, если это возможно, необходимо устранить раковую опухоль.
Если такой возможности нет, применяется терапия, направленная на замедление развития рака и облегчение его симптомов.
Лечениеможет включать в себя:
- хирургическую операцию – в соответствии с особенностями расположения опухоли может быть удалена часть поджелудочной железы, желчный пузырь, часть двенадцатиперстной кишки, часть желчного протока, селезенка;
- лучевую терапию – при этом используется излучение, направленное на уничтожение раковых клеток; она может применяться до и после операции;
- химиотерапию – это использование лекарств, уничтожающих раковые клетки; химиотерапия может сочетаться с лучевой терапией (химиолучевая терапия); как правило, химиолучевая терапия используется для лечения рака, распространившегося за пределы поджелудочной железы в близлежащие органы, а также после операции для уменьшения риска рецидива рака;
- назначение ферментов для стимуляции процесса пищеварения – функция поджелудочной железы угнетается, и она не вырабатывает достаточного количества ферментов, помогающих пищеварению.
Профилактика
На данный момент не выявлено способов предотвращения появления рака поджелудочной железы. Тем не менее можно снизить риск появления рака с помощью:
- отказа от курения;
- поддержания нормального веса,
- физической активности (ежедневная физкультура в течение хотя бы 30 минут),
- здорового питания (большое количество фруктов, овощей и цельных злаков).
Рекомендуемые анализы
- CA 19-9
- CA 242
- Раковый эмбриональный антиген (РЭА)
- Амилаза общая в сыворотке
- Щелочная фосфазатаза
- Билирубин
Источник
Медицина / Диагностика / Диагностика (статья)
Причины гиперамилаземии
|
11-08-2018, 13:58
|
 ПанкреатитПАНКРЕАТИТ
ПанкреатитПАНКРЕАТИТ
Острый панкреатит
Острый панкреатит считается относительно распространенной патологией. Например, в Великобритании это заболевание поражает 22 человека в расчете на 100000 граждан в год. Статистика показывает, что за последние 20 лет рост заболеваемости составляет примерно 3% в год. Наибольший рост заболеваемости острым панкреатитом отмечается среди взрослого населения: среди женщин моложе 35 лет рост заболеваемости составляет в среднем 11% в год, среди мужчин от 35 до 45 лет – 5,6% в год).
Наиболее распространенные причины развития острого панкреатита – желчнокаменная болезнь и алкоголизм, — на долю которых припадает около 80% случаев. Также к многочисленным причинам развития острого панкреатита относят: стресс, отравление химическими веществами, повреждения поджелудочной железы, вирусные заболевания (цитомегаловирус, вирус Эпштейн-Барр, эпидемический паротит и др), гиперпаратиреоз (гиперактивность паращитовидных желез), высокий уровень липидов в крови, глистные инвазии (гельминтозы) и др. В редких случаях острый панкреатит развивается как осложнение после хирургического вмешательства в органы верхней части брюшной полости. Так же редко причиной возникновения патологии может быть прием лекарственных препаратов (стероиды, тиазидные диуретики, ингибиторы ангиотензинпревращающего фермента (АПФ) и др). Некоторые специалисты описывали очень редкие случаи развития острого панкреатита после эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ – инвазивная диагностическая процедура).
Острый панкреатит – острое воспалительное заболевание, возникающее из-за преждевременной активации ферментов, расщепляющих белки (протеолитических ферментов). Активация протеолитических ферментов в тканях поджелудочной железы вызывает процесс аутопереваривания (то есть, самопереваривание поджелудочной железы). До сих пор не известно, каким образом, например, камни в желчном пузыре или алкоголь вызывают этот процесс. Вероятно, что на это влияет временное затруднение движения панкреатического сока по причине обструкции желчными камнями, которые попали в фатеровую ампулу (месте выхода желчного и вирсунгова (панкреатического) протока в двенадцатиперстную кишку).
Главный симптом острого панкреатита – резкое возникновение острой боли в верхней части живота, которая часто распространяется (иррадиирует) в область спины, часто сопровождающаяся повышением температуры тела (гипертермией) и рвотой. Патология имеет вариабельный характер течения. Часто воспалительный процесс разрешается в течение небольшого промежутка времени (от нескольких суток до одной недели) без каких-либо последствий. Однако в 20-25% случаев острый панкреатит сопровождается очень тяжелым, угрожающим жизни течением, так как локальное воспаление приобретает системный характер (синдром системного воспалительного ответа) с высоким развитием множественной органной недостаточности и сепсиса.
К распространенным осложнениям острого панкреатита относится суперинфекция (вызванная обширным некрозом тканей, причем не только поджелудочной железы), анемия, геморрагии, диссеминированное внутрисосудистое свертывание (ДВС-синдром), гипергликемия, острый респираторный дистресс-синдром.
При возникновении острого панкреатита больного необходимо срочно госпитализировать (в течение 12-24 часов пациент должен быть помещен в отделение интенсивной терапии), поскольку, даже при условии соответствующего лечения, примерно 20-30% случаев острого панкреатита с тяжелым течением заканчиваются летально (летальный исход в большинстве случаев связан с развитием множественной органной недостаточности и присоединившейся инфекции).
Главным патологическим признаком острого панкреатита является повреждение ацинарных клеток, возникающее в результате массивного повышения выброса панкреатических ферментов в кровь. К ферментам ацинарных клеток относится альфа-амилаза. Само по себе повышение концентрации альфа-амилазы в крови не имеет каких-либо клинических последствий – этот фермент выступает в роли маркера повреждения поджелудочной железы. Повышение концентрации альфа-амилазы в крови происходит примерно через 2-12 часов после возникновения симптомов и остается высокой, как правило, в течение 3-5 дней.
Если уровень альфа-амилазы у пациента с болями в животе превышает верхнюю границу нормы референсных значений в 5 раз и более, можно подозревать острый панкреатит. Если уровень альфа-амилазы в крови превышает показатель 1000 ЕД/л, очень большая вероятность, что острая боль в брюшной полости вызвана панкреатитом. Отметим, что диагноз «острый панкреатит» нельзя исключать даже при показателе уровня альфа-амилазы ниже 1000 ЕД/л, поскольку у незначительной части пациентов с этой патологией уровень фермента повышается незначительно. В очень редких случаях концентрация альфа-амилазы в крови при остром панкреатите остается в пределах нормы.
Логично было бы предположить, что чем выше концентрация альфа-амилазы в крови, тем тяжелее панкреатит. Это не верно! На самом деле определение концентрации альфа-амилазы в крови не имеет прогностического значения на этапе первичной диагностики. Тем не менее, если этот показатель не возвращается в пределы нормы после приступа острого панкреатита, можно предполагать развитие позднего осложнения острого панкреатита – панкреатической псевдокисты (скопление панкреатического сока в грануляционных тканях).
Хронический панкреатит
Если при остром панкреатите повреждения поджелудочной железы, вызванные воспалением, проходят благодаря естественному восстановлению и функции органа восстанавливаются, то при хроническом панкреатите длительное, медленно развивающееся воспаление приводит к необратимым повреждениям.
Наиболее распространенная причина развития хронического панкреатита – злоупотребление алкоголем. Также хроническая патология поджелудочной железы может быть признаком гемохроматоза — генетическое заболевание, характеризующееся нарушением обмена железа, при котором происходит чрезмерное отложение железа в разных органах и тканях, в том числе и поджелудочной железе. Кроме этого, чрезмерное накопление железа в организме может быть вызвано и рядом других заболеваний: сахарный диабет, цирроз печени, артрит, сердечная недостаточность.
Главный симптом хронического панкреатита – периодическая или постоянная боль в животе (преимущественно в области левого подреберья). По причине дефицита панкреатических ферментов патология сопровождается нарушением усвоения пищи с последующей потерей массы тела, а также сахарным диабетом, вследствие поражения островков Лангерганса (островковых клеток поджелудочной железы). На начальных этапах развития хронического панкреатита концентрация альфа-амилазы в крови может незначительно увеличиваться. Со временем в результате воспалительного процесса продукция ферментов снижается, и концентрация альфа-амилазы возвращается в переделы нормы (может быть даже ниже).
Так как при хроническом панкреатите уровень альфа-амилазы может быть повышен, нормальным или сниженным, этот анализ малоинформативен при диагностике этой патологии.
Рак поджелудочной железы
Рак поджелудочной железы – одна из самых тяжелых форм злокачественного новообразования. При раке поджелудочной железы уровень альфа-амилазы в крови может оставаться в пределах нормы или незначительно повышаться. При диагностике рака поджелудочной железы этот анализ малоэффективен.
Другие заболевания поджелудочной железы
Концентрация альфа-амилазы в крови может повышаться (как правило, не превышает показатель 1000 ЕД/л) не только при панкреатите или раке поджелудочной железы, но и при некоторых других патологиях, например, заболевания гепатобилиарной системы (холецистит), перфоративная язва желудка, кишечная непроходимость. Эти состояния вызывают острую боль в животе, поэтому больному с высокой концентрацией альфа-амилазы в крови на фоне боли в животе не всегда диагностирую острый панкреатит. Повышение уровня альфа-амилазы могут вызывать травмы живота, причем, которые не затрагивают поджелудочную железу. После хирургического вмешательства в органы брюшной полости концентрация альфа-амилазы тоже может повышаться.
Так как амилаза выводится из организма через почки с мочой, у больных с почечной недостаточностью (острой или хронической) концентрация альфа-амилазы в крови может быть повышена. Одним из признаков диабетического кетоацидоза также является повышение концентрации этого фермента в крови. Повышение уровня амилазы может быть вызвано патологией (повреждением) околоушных слюнных желез (в слюнных железах образуется слюнная амилаза), например, после челюстно-лицевых операций, при эпидемическом паротите.
Макроамилаземия – редкое доброкачественное состояние, при котором повышается уровень амилазы в крови (амилаза обнаруживается в крови в соединении с сывороточными белками или в форме макромолекулярных агрегатов). Такие молекулы не способны преодолеть клубочковые мембраны почек из-за своих больших размеров, поэтому не выделяются с мочой и остаются в крови.
Основные причины повышения уровня амилазы в крови
- Панкреатит (острый и хронический)
- Почечная недостаточность (острая и хроническая)
- Холецистит (острый и хронический)
- Диабетический кетоацидоз
- Перфоративная язва желудка
- Кишечная непроходимость
- Травма живота
- Эпидемический паротит
- Макроамилаземия
Источник
- Альфа-амилаза – пищеварительный фермент.
Участвует в расщеплении полисахаридов (крахмала, гликогена, др.) до глюкозы, мальтозы и декстринов.
Синонимы:
Диастаза
1,4-a-D-глюкангидролаза
Сывороточная амилаза
Амилаза крови
Амилаза общая
Общая альфа-амилаза
Обозначение в анализах:
Amy
alpha-amylase
AML
Diastase
serum amylase
blood amylase
Основные продуценты альфа-амилазы:
- Поджелудочная железа
- Слюнные железы (околоушные, подъязычные, подчелюстные, малые)
В меньшем количестве этот фермент содержится в придатках матки, кишечнике, лёгких, мышечной и жировой ткани, почках и печени.
Функционирует альфа-амилаза в ротовой полости и кишечном тракте.
У здорового человека в кровь она попадает в очень небольшом количестве, в результате нормального физиологического обновления клеток перечисленных выше органов.
Общая или сывороточная альфа-амилаза в крови представлена двумя изоферментами:
- Панкреатическая альфа-амилаза (Р-тип) ≈40%
- Слюнная альфа-амилаза (S-тип) ≈60%
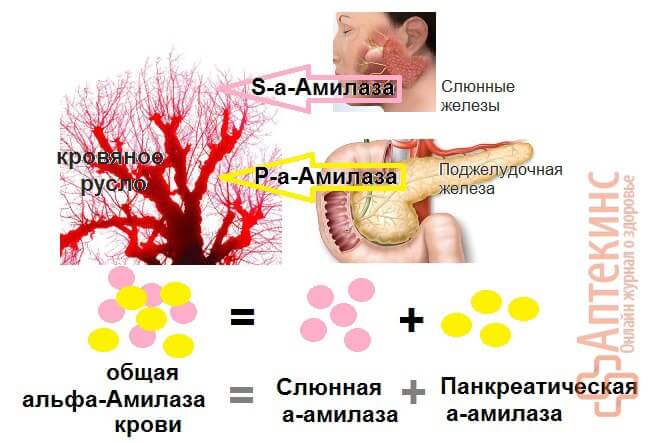
При патологических состояниях, связанных с поражением тканей поджелудочной железы, общая амилаза в крови повышается за счёт увеличения
панкреатической Р-альфа-амилазы.
При заболеваниях слюнных желёз общая сывороточная амилаза растёт за счёт фракции слюнной S-альфа-амилазы.
В подавляющем большинстве случаев рост активности общей амилазы в крови связан с патологией поджелудочной железы. Поэтому анализ изоферментов амилазы (Р- или S-) проводят по специальным показаниям: для подтверждения диагноза «панкреатит»; для дифференциальной диагностики патологии поджелудочной железы, слюнных желёз, яичников, маточных труб, лёгких, др.
Молекула альфа-амилазы маленькая, поэтому она хорошо фильтруется из крови почками. При увеличении фермента в крови, его содержание в моче тоже повышается.
Альфа-амилаза в крови — норма у женщин и мужчин
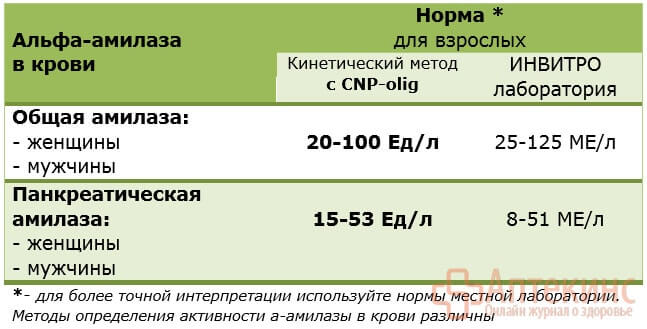
Средняя норма общей альфа-амилазы в крови у взрослых женщин и мужчин одинакова
Амилаза в крови — норма у женщин и мужчин по возрасту
/таблица/
У новорожденных, детей до года синтез а-амилазы незначителен, поэтому содержание фермента в крови меньше чем у взрослых в 2-5 раз. По мере введения прикорма и развития пищеварительной системы синтез амилазы возрастает, и уровень фермента в крови постепенно достигает «взрослых» значений.
Норма общей амилазы в крови у женщин и мужчин по возрасту
/для более точной интерпретации используйте нормы местной лаборатории. Методы определения активности амилазы в крови различны/
| Возраст женщина/мужчина | Общая а-амилаза в крови норма |
| 0-2 суток | до 8 Ед/л |
| 2 суток – 1 год | 5-65 Ед/л |
| 1 год – 70 лет | 25-125 Ед/л |
| Старше 70 лет | 20-160 Ед/л |
Панкреатическая амилаза – норма у женщин по возрасту
/для более точной интерпретации используйте нормы местной лаборатории. Методы определения активности амилазы в крови различны/
| Возраст женщины | Панкреатическая а-амилаза в крови норма |
| 0-6 месяцев | 1-12 Ед/л |
| 6 месяцев — 1 год | 1-23 Ед/л |
| 1 год – 2 года | 3-38 Ед/л |
| 2 года – 19 лет | 4-31 Ед/л |
| Старше 19 лет | 8-51 Ед/л |
Когда необходим анализ на амилазу?
Показания к проведению
анализа крови на а-амилазу:
- Острая боль в животе.
- Диагностика острых заболеваний поджелудочной железы.
- Оценка эффективности лечения патологии поджелудочной железы (в том числе рака).
- Дифференциальная диагностика заболеваний желудочно-кишечного тракта.
- Паротит (воспаление околоушных слюнных желёз).
- Муковисцидоз.
Наибольшая ценность анализа крови на общую амилазу — диагностика причины острой боли в животе.
Клиническое значение анализа сывороточной амилазы – выявление и ведение острых заболеваний поджелудочной железы.
Основные причины повышения
общей альфа-амилазы в крови:
— Острый панкреатит
— Травма живота
— Перитонит
— Хронический панкреатит
— Опухоль, киста или рак поджелудочной железы
— Острый холецистит, в том числе калькулёзный
— Острый инфекционный гепатит
— Перфорация язвы желудка
— Острое нарушение кровообращения органов брюшной полости, инфаркт кишечника
— Кишечная непроходимость, перфорация кишки
— Почечная недостаточность
— Болезнь Крона
— Паротит
— Макроамилаземия
— Внематочная беременность
— Патология яичников, сальпингит
— Диабетический кетоацидоз
Очевидно, что повышение активности общей а-амилазы в крови наблюдается не только при патологии поджелудочной железы. Но увеличение показателя в 3-5 раз практически всегда имеет панкреатическое происхождение.
Значительное повышение сывороточной альфа-амилазы в 10 и более раз при сильных абдоминальных болях предполагает острый панкреатит*.
*Панкреатит – воспаление поджелудочной железы
Панкреатит – почему повышается альфа-амилаза в крови?
Поджелудочная железа (pancreas) – небольшой орган брюшной полости, бледно-жёлтого цвета, до 15 см в длину, массой приблизительно в 100 г. Расположен за желудком.
До 10% ткани поджелудочной железы вырабатывает панкреатические гормоны (инсулин, глюкагон и соматостатин).
До 90% массы органа представлено ацинарной тканью, продуцирующей панкреатический сок. В него входят: растворённые в воде электролиты и три группы пищеварительных ферментов:
- Амилазы (активные) – расщепляют углеводы.
- Липазы (активные) – переваривают жиры.
- Протеолитические ферменты или протеазы (в неактивной форме) – в норме протеазы активируются только в кишечнике, где происходит переваривание (протеолиз) белков продуктов питания.
Панкреатический сок собирается в центральном (Вирсунговом) протоке поджелудочной железы. Затем вливается в общий желчный проток и (вместе с желчью) собирается в печёночно-поджелудочной (Фатеровой) ампуле. Поступление «пищеварительной смеси» в 12-перстную кишку регулирует сфинктер Одди.
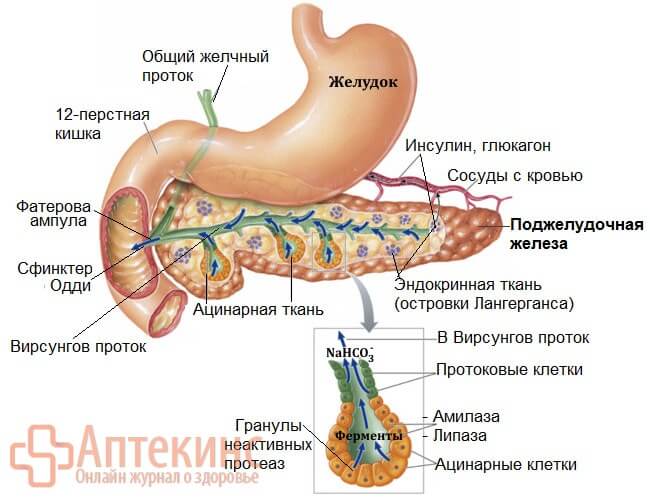
В норме поджелудочные протеазы активируются (трипсиноген в трипсин и др.) и проявляют свои агрессивные «переваривающие» свойства исключительно в полости тонкого кишечника.
В результате механической травмы, при закупорке выводных протоков или под воздействием алкоголя ткани поджелудочной железы повреждаются, воспаляются, отекают. Мембраны ацинарных клеток становятся гипер-проницаемы. Панкреатические ферменты «вытекают», тут же активируются и уклоняются в кровь, разрушая (самопереваривая) при этом ткани поджелудочной железы.
- Острый панкреатит — это воспалительно-деструктивное поражение поджелудочной железы в результате активации панкреатических протеаз внутри самой железы.
Острый панкреатит сопровождается массивным выбросом в кровоток всех «поджелудочных» ферментов, в том числе липазы.
Именно липаза является строго специфичным показателем разрушения поджелудочной железы: если её уровень повышен – диагноз «панкреатит» не вызывает сомнения.
Основные причины острого панкреатита:
1. Злоупотребление алкоголем
2. Желчнокаменная болезнь
Другие причины:
— Инфекции (вирусные, бактериальные).
— Травмы поджелудочной железы в результате сильного удара в живот (при падении, драке, т.п.)
— Патологические изменения области общего желчного протока, Фатерова соска, сфинктера Одди (заброс желчи в панкреатические протоки).
— Болезни 12-перстной кишки (дуоденит, др.)
— Гельминтозы.
— Воспалительные заболевания печени и желчевыводящих путей.
— Острые нарушения кровообращения в сосудах поджелудочной железы: тромбоэмболия, длительный спазм, закупорка капельками жира или атеросклеротическими бляшками, т.п.
— Токсическое отравление (ртуть, мышьяк, фосфор, др.) или медикаментозное поражение тканей поджелудочной железы.
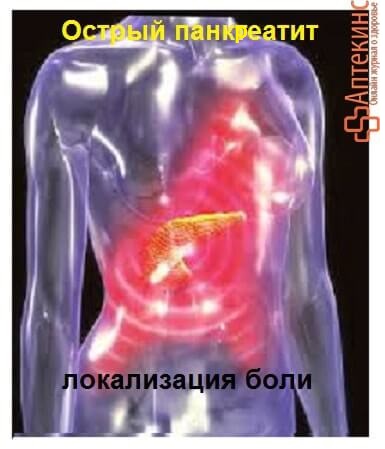
Первые симптомы острого панкреатита –
внезапная острая боль в верхней части живота (эпигастрии) или в области пупка. Боль может отдавать в спину, левое подреберье, левое плечо и лопатку. Иногда боль захватывает широкую полосу от подреберья к подреберью, бывает опоясывающей. Боль может сопровождаться многократной, не приносящей облегчения рвотой, распиранием в животе, метеоризмом, отрыжкой, повышением температуры тела. Аппетит отсутствует, стул чаще задержан.
Боль несколько стихает в положении сидя, лёжа на животе или согнувшись на левом боку.
Как изменяется уровень
а-амилазы в крови при остром панкреатите
| Период болезни | Уровень а-амилазы в крови |
| Через 2-12 часов после начала острого приступа и последующие 1-2 суток | около 1000 Ед/л и выше |
| На 3-4 сутки | выше нормы в 5 раз |
| На 5-6 сутки | постепенное снижение до нормальных значений |
Если показатели сывороточной а-амилазы после острого приступа панкреатита долго не приходят в норму — предполагается развитие панкреатической псевдокисты.

Повышение, а затем быстрое снижение высоких показателей а-амилазы и других пищеварительных ферментов в крови при остром панкреатите – плохой прогностичский признак. В 20% случаев острый панкреатит протекает очень тяжело и является жизнеугрожающим состоянием.
Повышение альфа-амилазы в крови при хроническом панкреатите
Хронический панкреатит – это постепенно развивающееся, длительно текущее воспаление поджелудочной железы. Иногда протекает без острых приступов, почти бессимптомно.
При хроническом панкреатите активность а-амилазы в крови и моче может быть нормальной, повышенной и даже низкой. Поэтому в данной ситуации анализ активности сывороточной амилазы малоинформативен.
Для выявления хронических заболеваний поджелудочной железы применяют провокационные тесты (с прозерином, с глюкозой):
В норме после введения прозерина (или приёма глюкозы) уровень а-амилазы в крови повышается до 60% от исходного.
При патологии поджелудочной железы с выраженной секреторной недостаточностью амилаза в крови повышается на 30% от исходного значения.
Повышение а-амилазы при раке поджелудочной железы
Активность а-амилазы в крови и моче при злокачественных опухолях поджелудочной железы может быть немного повышена, может оставаться нормальной. Этот анализ не используют для диагностики рака поджелудочной железы.
Повышение а-амилазы при макроамилаземии
Изолированный подъём уровня сывороточной а-амилазы служит важным диагностическим признаком редко встречающейся доброкачественной макроамилаземии.
Это состояние обусловлено связыванием нескольких молекул а-амилазы с белками плазмы. Из-за своих больших размеров «макроамилазные» агрегаты не могут проходить через клубочковые мембраны почек, поэтому накапливаются в крови.
Альфа-амилаза в крови у беременных
При беременности амилаза в крови может быть незначительно повышена. Это не противоречит допустимой физиологической норме.
Медикаменты, повышающие альфа-амилазу в крови:
Эстроген-содержащие лекарственные средства
Тетрациклины
Сульфасалазин
Метронидазол
L-аспарагиназа
Азатиоприн
Гипотиазид
Фуросемид
Вальпроевая кислота
Аспирин
Глюкокортикоиды в высоких дозах
Альфа-амилаза крови понижена – причины
Аномальное снижение альфа-амилазы в крови происходит очень редко и указывает на снижение функции поджелудочной железы или на поражение других желёз внешней секреции, связанное с наследственными или инфекционными заболеваниями.
Низкий уровень амилазы в крови не имеет клинического значения. На практике важна интерпретация именно высоких показателей фермента.
Чем опасно повышение а-амилаза в крови?
Само по себе возрастание альфа-амилазы в крови безопасно. Но оно ассоциировано с воспалением поджелудочной железы и поступлением в кровь активных протеаз, которые повреждают и поджелудочную железу, и в последствие другие органы.
Превышение нормальных значений альфа-амилазы в крови более чем в 3 раза – маркер воспаления поджелудочной железы
В результате уклонения активных протеаз в крови увеличивается уровень кининов, гистамина, других биоактивных веществ. Развиваются общие микроциркуляторные расстройства, возможен коллапс.
Что делать, если повышена панкреатическая амилаза
Значительное повышение панкреатической амилазы в крови – показание к госпитализации.
Догоспитальные мероприятия направлены на ликвидацию боли и подавление активности поджелудочных ферментов.
Обезболивающие средства: Баралгин, Анальгин, Трамал.
Для устранения спазма: Папаверин, Галидор, Но-Шпа.
Спазмолитические холинолитики: Бускопан, Метацин.
Нормализация тонуса сфинктера Одди: Дюспаталин.
Угнетение активности панкреатических ферментов: Квамател (фамотидин).
Антигистаминные, антисеротониновые, уменьшающие отёк препараты: Тавегил, Супрастин, Димедро, Перитол.
При тяжёлых формах острого панкреатита проводятся мероприятия в палате интенсивной терапии. Для уменьшения ферментативной токсемии в первые сутки болезни внутривенно капельно вводят Контрикал или другие ингибиторы протеолиза. Назначается антибактериальная терапия.
После стихания острой ситуации назначаются панкреатические ферменты, не содержащие желчь, прерывистым курсом до 3-х месяцев (2 недели приём, 10 дней отмены): Панкреатин, Мезим-форте, Креон, Панцитрат (по 1 таблетке 3 раза в день во время еды).
Диета для снижения панкреатической амилазы
В первые 1-2-3 суток острого состояния – голод.
Затем постепенно в рацион вводят:
— протёртые каши на воде;
— слизистые протёртые супы на воде;
— молоко;
— некрепкий чай с сухарями;
— омлет;
— творог;
— низко-минерализованная вода без газа по 50-100 мл 5-6 раз в день: Славяновская, Ессентуки №4, Боржоми, Нафтуся.
С 7-го дня разрешается:
— пюре овощное, картофельное;
— паровые котлеты, отварная рыба;
— белый хлеб;
— запеченные яблоки, фруктовые пюре.
В восстановительный период можно применять фитотерапию (после согласования с врачом).
Травяной сбор при панкреатите
Гусиная лапчатка — 1 столовая ложка
Чистотел — 1 ст. л.
Календула — 1 ст. л.
Корень алтея — 1 ст. л.
1 столовую ложку сбора заварить 1 стаканом кипятка, нагреть на водяной бане 15 минут. Отсудить. Принимать по 1/3 стакана 3 раза в день за 15 минут до еды. Курс приёма: 1 месяца.
Диета №5П при повышенной амилазе и панкреатите
Основные принципы питания:
- Полностью исключить алкоголь.
- Пищу готовить на пару или отваривать, измельчать.
- Режим приёма пищи: небольшими порциями, 4-6 раз в сутки.
Что запрещено?
Наваристые бульоны: мясные, куриные, рыбные, овощные, особенно грибные.
Яйца вкрутую, глазунья.
Жирные сорта мяса, птицы, рыбы, дичь.
Свиное сало, говяжий и бараний жир.
Сырые: капуста, редька, редис, щавель, шпинат, зелёный лук.
Копчёности, пряности, острые закуски, консервы, грибы, колбасы.
Сдоба, свежая выпечка, чёрный хлеб, мороженое, жирные десерты, какао, шоколад.
Алкоголь в любом виде.
Что ограничить?
Жиры: масло сливочное — 30 г, растительное — 20 г в сутки.
Быстрые углеводы, сахар.
Грубая клетчатка, отварная (тушёная) капуста.
Слишком кислые, сладкие сырые фрукты.
Выпечка, кондитерские изделия, кофе, крепкий чай.
Что разрешено?
Подсушенный белый хлеб.
Отварные, тушёные овощи.
Каши любые, макаронные изделия.
Нежирное мясо, птица, рыба (паровые котлеты, фрикадельки, суфле, рулеты, др.)
Яйца в виде белкового омлета. Всмятку 1 штука в день.
Молоко, некислый творог, сыр голландский, адыгейский.
Печёные яблоки, фруктовые пюре.
Отвар шиповника, некрепкий чай, кисели и компоты на ксилите.
Лечебная диета соблюдается не менее 6 месяцев. В дальнейшем следует придерживаться диеты №5 по Певзнеру (смотрите видео).
Как правильно сдать кровь на альфа-амилазу
Для определения активности альфа-амилазы берётся кровь из вены (5 мл)
При остром состоянии кровь можно сдать в любое время.
При плановом анализе кровь сдаётся утром, строго натощак: не есть, не пить.
Перед сдачей крови не курить.
Ложно повышенные результаты анализа крови на альфа-амилазу могут быть при хронической почечной недостаточности, на фоне приёма перечисленных выше медикаментов.
Ложно заниженные – на фоне гиперхолестеринемии (высокого холестерина в крови).
Незначительное изолированное повышение показателей альфа-амилазы в крови
не является достаточным поводом для вынесения какого-либо диагноза.
Нажмите «ЗВЕЗДОЧКУ» сверху 🙂
Источник



