После сладкого болит в поджелудочной железе
Очень часто люди замечают, что после сладкого болит поджелудочная железа. Беспокоит боль тупого и ноющего характера, сосредоточена она в животе и в левом подреберье, отдает в сердце, спину, область между лопаток. Иногда болевой синдром сопровождается тошнотой, рвотой, диареей. Подобные симптомы возникают после употребления тортов и пирожных, шоколада и конфет, сладких фруктов в больших количествах. При сильных болях после приема кондитерских изделий нужно сначала снять болевые ощущения, а затем переходить на голодание и обильное питье.

Сущность проблемы
Основная функция поджелудочной железы (ПЖ) заключается в выработке ферментов и гормонов, участвующих в процессе переваривания пищи, расщепляя ее до полезных веществ, которые в дальнейшем усваиваются организмом и способствуют обмену глюкозы в организме.
Панкреатит — это воспаление поджелудочной железы, которое сопровождается атрофией тканей органа и их фиброзом (заменой живых клеток ткани на келоидные соединения), что приводит к недостаточности ПЖ и имеет очень серьезные последствия для человека.
При лечении панкреатита используются следующие методы:
- Медикаментозное. Это симптоматическая терапия, направленная на снятие признаков (болеутоляющие, противорвотные и противодиарейные препараты); лекарственные средства, снимающие недостаточность поджелудочной железы (ферменты, гормоны); медицинские препараты, необходимые для излечения патологий, спровоцировавших воспаление ПЖ; назначение витаминных комплексов.
- Оперативное — хирургическое вмешательство, которое применяется в тех случаях, когда другие методы лечения не эффективны.
- Одним из важных методов лечения заболевания является диетотерапия, основанная на четком понимании того, что можно при панкреатите употреблять в пищу, а что нельзя. Она должна быть направлена на уменьшение нагрузок на пораженную железу, которая при употреблении тяжелой пищи начинает усиленно работать, провоцируя выработку большего количества ферментов, скапливающихся в поджелудочной железе и начинающих разъедать ее стенки. В результате железа воспаляется и начинает болеть.
Принципы питания
Основные принципы диетического рациона больного панкреатитом — это отказ от жирной, сладкой, острой, жареной пищи, крепкого кофе, алкоголя и газированных напитков, наваристых мясных и рыбных бульонов, консервантов. При панкреатите сладкое противопоказано. Это связано с тем, что в шоколаде и сладостях содержится большое количество глюкозы, которая очень быстро всасывается в кровь. Для переработки сахара ПЖ начинает усиленно синтезировать инсулин, нагрузка на орган увеличивается, он перестает справляться со своей функцией.
Как часто Вы сдаете анализ крови?
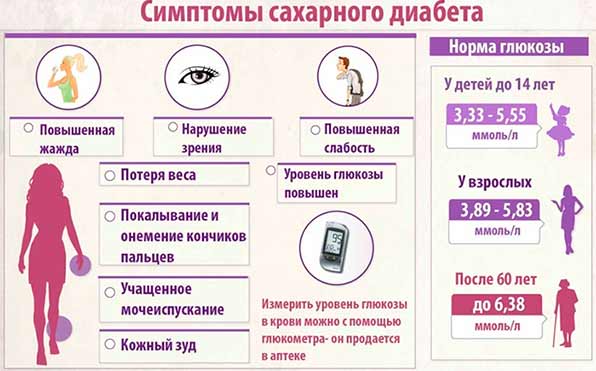
Непереработанный сахар скапливается в крови, развивается сахарный диабет.
Соблюдение строгой диеты, а особенно отказ от сладкого очень трудно дается людям, которые привыкли каждый день съедать шоколад или пирожное. Им приходится менять свои пищевые пристрастия. Вопрос о том, можно ли сладкое при панкреатите, вызывает много споров у представителей медицины. При острых и хронических формах заболевания, когда пораженному органу требуется передышка, лучше полностью воздержаться от употребления сладкой пищи и даже сахара. Наиболее опасны в таких случаях сдобные выпечки, кремовые торты, пирожные, которые содержат не только жиры, но и легкоусвояемые углеводы. Такого вида сладости можно потреблять только при здоровой ПЖ.
Однако по истечении определенного срока или в период ремиссии можно постепенно включать в рацион определенные виды сладостей. По истечении 30 дней с начала обострения заболевания можно добавить в рацион питания ягодные и фруктовые муссы, желе и пудинги, приготовленные дома с использованием ксилита.
Однако при потреблении сладких блюд необходимо придерживаться следующих правил:
- начинать употребление сладкого только после консультации с лечащим врачом-диетологом;
- разрешены сладости с «полезным» сахаром (фруктозой и сахарозой);
- предпочтение отдается легким десертам, приготовленным в домашних условиях из свежих фруктов, без ароматизаторов и добавок;
- при приобретении сладостей в супермаркетах нужно внимательно изучить состав продукта и избегать блюд, содержащих ароматические добавки, красители, загустители и другие добавки;
- стараться покупать продукцию с содержанием фруктозы (с заменителями сахара на фруктовой или ягодной основе);
- нельзя употреблять кондитерские изделия из масляных, сливочных кремов, шоколад, пряности, а также продукты с содержанием алкоголя или цитрусовых;
- употребляемая в пищу продукция должна быть свежей.
Главное — это избегать чрезмерного употребления десертной пищи, чтобы избежать ситуаций, когда поджелудочная железа будет работать с перегрузкой.
Подведение итогов и выводы
При заболеваниях ПЖ из сладкого можно включить в питание сахар-песок, мед из трав, джемы, муссы, яблочную пастилу, конфеты из суфле, зефир, мармелад, несдобную выпечку, фруктовые и ягодные помадки, белковое суфле, безе, домашние десерты из вареного сахара. Также можно есть при панкреатите в умеренном количестве различные орешки в сахарной оболочке и цукаты, сухофрукты, варенья и джемы.
Из фруктов наиболее предпочтительными будут несладкие фрукты (кисло-сладкие яблоки, груша, банан, клубника, черника, некоторые сорта винограда). Для диеты в качестве питья подходят компоты и кисели, сваренные без сахара. Нельзя забывать про обильное питье.
Если при поглощении какого-либо продукта из разрешенного списка возникла боль, необходимо прекратить его потребление.
Нельзя употреблять при панкреатите шоколадные изделия и конфеты, сгущенное молоко, мороженое, халву, леденцы, карамельки и ириски, торты и пирожные, выпечку из сдобного теста, вафли, фрукты с повышенным содержанием сахарозы (виноград, инжир, финики), цитрусовые, клюкву. Противопоказаны сладкие газированные напитки и соки.
Важно знать, какие сладости можно употреблять, а какие строго противопоказаны при заболеваниях поджелудочной железы, а также помнить, что нельзя злоупотреблять даже разрешенными сладкими изделиями. Сладости при панкреатите лучше начинать есть постепенно, небольшими порциями, не более 50 г в день.
Источник
При панкреатите употребление сладостей значительно ограничивается. Воспаленная поджелудочная железа не способна справляться с такой нагрузкой и необходимостью повышенного продуцирования ферментов для переработки сахаров, растительных жиров, поступающих в организм вместе с лакомствами.
На фоне обострения панкреатита сладкое полностью исключается из рациона. При переходе болезни на стадию ремиссии разрешается постепенно включать в свое меню небольшое количество некоторых наиболее безобидных сладостей.
Чем вредно сладкое для поджелудочной железы?
Сладкие лакомства поднимают настроение, помогают справиться с депрессией, раздражительностью, активизируют работу головного мозга, быстро восполняют запасы энергии. Однако даже при отменном здоровье употреблять такие продукты следует в умеренном количестве, так как бесконтрольное поедание вкусностей причиняет значительный вред организму, и это не только ожирение, повреждение зубной эмали, но и расстройство кишечника.
Как влияет сладкое на поджелудочную железу и почему его нужно ограничивать, объясняют следующие особенности физиологических процессов:
- Сладкие продукты повышают уровень глюкозы в крови. Это приводит к стимуляции выработки поджелудочной инсулина. Если человек будет употреблять очень много сахара, со временем поджелудочная может не справиться с таким количеством необходимой выработки фермента, что приведет к развитию сахарного диабета.
- Особенно вредны для ПЖ любые десерты с жировой начинкой (вафли, печенье-сендвич, торты и пр.). Они оказывают на орган значительную нагрузку, так как кроме инсулина требуют повышенной выработки липазы, которая отвечает за расщепление жиров.
- Большинство сладких продуктов содержит в своем составе красители, загустители и ароматизаторы, которые сильно раздражают слизистые оболочки пищеварительных органов.
Болит поджелудочная от употребления сладкого именно по причине такой ферментной нагрузки и раздражения слизистой оболочки вредными химическими компонентами, которые содержат в себе лакомства.
К сожалению, сегодня, чтобы удешевить производство, повысить спрос на продукцию или продлить срок ее хранения многие производители в изобилии насыщают свои изделия стабилизаторами, ароматизаторами, красителями, усилителями вкуса. Накопление таких компонентов приводит к травмированию, раздражению тканей органов ЖКТ, что сопровождается развитием таких диспепсических симптомов как:
- вздутие внутри живота;
- тошнота;
- метеоризм;
- повышенное газообразование;
- нарушение стула.
Употребление большого количества сладких продуктов создает благоприятные условия для развития патогенной микрофлоры, особенно грибков. Они не только раздражают слизистые оболочки органов пищеварения, но и отравляют организм продуктами своей жизнедеятельности, что негативно отображается на всех органах ЖКТ.
Следует отметить, что функционирование поджелудочной тесно связано с желудком и кишечником. Нарушение их работоспособности негативно сказывается и на самой железе. Чрезмерное поедание лакомств раздражает стенки кишечника, что приводит к ухудшению пищеварительных процессов, нарушению всасывательных способностей органа, вздутию живота, метеоризмам, кишечным коликам, запору.
В результате органы недополучают полезные вещества, а метеоризм и вздутие осуществляют давление на воспаленную поджелудочную (так как органы находятся очень близко), что приводит к развитию болевых ощущений и их усилению, резей в верхней области живота.
Особенности употребления сладкого при панкреатите

Панкреатит имеет две формы: острую и хроническую. Возможность порадовать себя лакомствами при остром и хроническом заболевании имеют свои нюансы.
В стадию обострения
При остром панкреатите и на протяжении месяца после купирования его приступов кушать сладкое категорически запрещается в любых видах и формах. Почему нельзя сладкое при остром панкреатите, объясняется следующими факторами:
- При воспалении паренхиматозного органа нарушается отток пищеварительных ферментов в кишечник, поэтому они активизируются в железе и разрушают ее ткани. Для защиты органа от травмирования нужно максимально снять с него нагрузку и подавить ферментную активность.
- Содержат много углеводов. Накопление углеводов приводит к нарушению обмена веществ, отложению жировых клеток.
- Большинство лакомств имеют в своем составе молочные продукты, яйца. Для переработки молочных продуктов нужен фермент лактаза, а его недостаточность при панкреатите в условиях употребления такой еды приводит к несварению, раздражению кишечника, коликам, метеоризмам, вздутию живота, нарушению стула, что еще больше усугубляет состояние больного. Яичные продукты в условиях значительного снижения иммунитета могут спровоцировать развитие аллергии.
- Жировые начинки стимулируют выработку фермента липазы.
- Химические добавки в виде ароматизаторов, загустителей и стабилизаторов, усилителей вкуса, консервантов или красителей сильно раздражают слизистую поджелудочной, в разы усиливая воспалительный процесс.
- Сладкие продукты создают благоприятные условия для развития патогенных бактерий, которые раздражают ткани органа и отравляют организм токсическими продуктами своей жизнедеятельности.
Сладкое стимулирует выработку поджелудочной инсулина, который необходим для расщепления глюкозы, это имеет два последствия:
- повышается нагрузка на орган, травмируются его ткани;
- развивается риск развития сахарного диабета, так как поджелудочная во время болезни не способна справляться с нагрузками, кроме того большинство выработанного инсулина просто не доходит до кишечника (по причине отечности, закупорки поджелудочного протока) и для расщепления глюкозы ферментов не хватает.
По этим причинам при остром воспалении даже чаи и отвары следует пить без сахара.
При хронической форме

Сладости при панкреатите на стадии стойкой ремиссии можно вводить в свой рацион не раньше, чем через месяц после купирования острых приступов болезни, при условии полного отсутствия панкреатических симптомов и болей.
Начинать пробовать лакомства следует с небольших кусочков, при положительной реакции организма в первые два месяца их введения разрешается в день съедать не более 50 грамм вкусностей.
При этом на стадии введения желательно не мешать разные сладкие продукты. То есть в первую неделю попробовать один сорт, через неделю – другой. Это необходимо для того, чтобы в случае проявления аллергии либо ухудшения самочувствия, точно знать, с каким лакомством придется повременить. Если тот или иной продукт вызвал расстройство, пробовать его заново рекомендуется не раньше, чем через месяц.
Правила введения в рацион сладостей
Основные рекомендации к употреблению сладостей при хроническом панкреатите:
- Готовить лакомства дома на основе свежих, натуральных продуктов – сладких ягод, овощей и фруктов. При этом сахар лучше заменять фруктозой, медом или другими сахарозаменителями.
- Перед покупкой тщательно изучать состав продуктов, чтобы они не содержали ароматизаторов, консервантов, усилителей вкуса, красителей.
- Покупать только свежие вкусности, без следов повреждения, плесени или налета.
- Не употреблять слишком сладкие лакомства, вкусности с кислыми фруктами, особенно лимоном, орехами (в небольшом количестве через три месяца после купирования острого панкреатита допускаются грецкие, кедровые орехи, фисташки), некоторыми сухофруктами, алкоголем.
- Не употреблять лакомства с пряностями.
- Отказаться от лакомств с жировыми начинками.
- Отказаться от сдобной выпечки.
- Не кушать сладкое на голодный желудок и после шести вечера — так лакомства содержат много углеводов, организм не успеет сжечь калории до сна.
- Не съедать за один день больше 30-60 грамм сладкого (в зависимости от степени сладости продукта) и не кушать вкусности каждый день подряд.
Такие правила помогут предупредить рецидив острого воспаления поджелудочной.
Выбор сорта сладостей при ремиссии
Какие сладости можно есть при панкреатите, — очень актуальный вопрос для сладкоежек, страдающих панкреатитом, ведь отказаться от таких вкусностей очень тяжело, а хронический панкреатит может длиться годами.
Разрешено

К разрешенным сладостям на стадии стойкой ремиссии и при хронической форме воспаления поджелудочной относятся:
- не сдобная выпечка;
- сушки, баранки, сухое, галетное печенье;
- зефир;
- пастила;
- фруктовые муссы и желе;
- фруктовый мармелад;
- конфеты птичье молоко без глазури;
- мед;
- суфле;
- безе;
- повидло из яблок;
- джем, конфитюр.
С чем можно пить чай при панкреатите зависит от тяжести заболевания, осложнения его диабетом. При диабетической болезни сахар нужно заменять фруктозой или другими сахарозаменителями, мед разрешается в небольшом количестве (одна- три чайных ложек). Если панкреатит не осложнен СД, к чаю можно добавлять немного сахарного песка, но не более одной чайной ложки на чашку.
В выпечку также рекомендуется добавлять сахарозаменители. Если панкреатит носит не тяжелый характер, можно использовать и сахар, в количестве не более 50-100 грамм (в зависимости от порции выпечки).
Запрещено

Даже на стадии ремиссии и при хронической форме панкреатита запрещено употреблять:
- вафли с начинкой;
- мороженое;
- шоколадные конфеты с помадкой, а также леденцы, ириски;
- сладости в глазури, с жирными орехами, пряностями, жировой начинкой;
- торты;
- пирожные;
- сгущенное молоко;
- шоколад.
С осторожностью при панкреатите можно употреблять халву, но только натуральную, без орехов, глазури, пряностей и в количестве не более 30 грамм в день, не чаще двух раз в неделю.
Загрузка…
Источник
Жалобы на боли в поджелудочной железе после еды – не редкость при хроническом заболевании этого органа. Но, вопреки опасениям пациентов, болит не всегда из-за обострения панкреатита – нередко причиной служит пищевая перегрузка или болезни других органов. Рассмотрим, почему пища вызывает боль в поджелудочной железе.
1. Обострение хронического панкреатита
Заболевание проявляется постоянным болевым синдромом, усиливающимся после употребления пищи.
Причины
© shutterstock
Провоцирует обострение болезни:
- спиртное;
- несоблюдение диеты;
- курение;
- газированные напитки;
- сопутствующие заболевания ЖКТ.
Наиболее часто хронический панкреатит обостряется после праздников, когда человек разрешает себе скушать чуть-чуть острой или копченой пищи и принять немного алкоголя.
Симптомы
Боли носят опоясывающий характер, а интенсивность болезненных ощущений зависит от тяжести воспаления органа.
Помимо болей при обострении появляются:
- тошнота и рвота;
- послабление стула.
Но основной симптом при панкреатите – человек не может найти положение, в котором будет меньше болеть. Начинает ходить, стараясь уменьшить болезненные ощущения или непрерывно поворачиваться, лежа в постели.
2. Терапевтические мероприятия
При обострении панкреатита показана экстренная госпитализация в стационар, где врачи подбирают тактику лечения в зависимости от тяжести воспаления.
© shutterstock
При панкреатите проводится консервативная терапия, направленная на восстановление работы поджелудочной железы и устранение болевого дискомфорта.
Для купирования болей назначают:
- Спазмалгон;
- Дротаверин;
- Папаверин;
- Парацетамол.
До приезда медицинской бригады заболевшему необходимо оказать первую помощь:
- Усадить и попросить лечь животом на колени. В этой позиции интенсивность болезненных проявлений немного снижается.
- Положить холод на эпигастральную область. Чтобы избежать переохлаждения, холодовые компрессы накладывают на 15-20 минут, а затем делают перерыв на четверть часа.
До осмотра врачом, больного нельзя кормить и давать пить. Если после рвоты ощущается неприятный привкус во рту или сохнут слизистые, необходимо делать полоскания или смачивать губы влажной салфеткой.
Врачи запрещают при панкреатическом приступе пить анальгетики. Но, когда невозможно быстро доставить больного к врачу, допустимо принять одно из обезболивающих средств, перечисленных выше.
Если вода не провоцирует рвотный рефлекс то, при невозможности быстрого получения врачебной помощи, разрешается пить жидкость небольшими порциями.
А вот употребление пищи запрещено в первые 3 дня после приступа. Голод уменьшает нагрузку на воспаленный орган.
Куда обращаться
Если в анамнезе есть хронический панкреатит, а еда вызывает выраженные боли, то требуется помощь хирурга.
3. Ферментативная недостаточность
Возникает при удалении части поджелудочной железы при панкреонекрозе или при снижении секреторной функции органа.
© shutterstock
Причины
Панкреальный секрет необходим для полноценного пищеварения и недостаточный синтез ферментов приводит к тому, что болит поджелудочная железа после еды.
Ферментативную недостаточность выявляют еще в стационарных условиях и пациентам назначают заместительную терапию, которую необходимо принимать пожизненно.
Частой причиной болей в поджелудочной железе является то, что человек, почувствовав временное улучшение самочувствия, перестает пить таблетки.
Симптомы
Умеренные боли и дискомфорт в животе будут возникать после трапезы. Помимо болезненных проявлений у человека может появляться:
- неприятная отрыжка;
- тошнота;
- ощущение тяжести в желудке;
- метеоризм;
- расстройство стула.
Возникшие пищевые нарушения усиливаются после употребления пищи. Если такое происходит часто, то люди, стараясь избежать дискомфорта, меньше кушают и теряют в весе.
Лечение
Если впервые после еды болит поджелудочная железа или боль возникает при приеме ферментативных средств, то нужна помощь врача. Пациентам могут быть назначены:
- Панкреатин;
- Мезим;
- Креон;
- Фестал.
А когда боль и другие симптомы появились из-за того, что пациент не пил таблетки, то необходимо возобновить назначенную ранее терапию. Уже после 1-3 приема лекарства боли после еды исчезнут.
Кто лечит
Если секреторная недостаточность провоцирует развитие болей, то следует посетить хирурга или гастроэнтеролога.
4. Киста поджелудочной железы
На органе появляется доброкачественное новообразование, заполненное серозной жидкостью.
© shutterstock
Причины
Провоцируют появление кист:
- тяжелая физическая работа;
- травмы верхних отделов живота;
- нерациональное питание;
- панкреатит.
Мелкие кисты не причиняют дискомфорта и выявляются только при УЗИ органов живота. Крупные образования давят на орган, вызывая боль, которая усиливается во время приема пищи
Симптомы
Появляются болезненные ощущения после еды, которые постепенно снижаются и исчезают спустя 2-3 часа. Это связано с тем, что при приеме пищи орган начинает сокращаться, синтезируя необходимые для пищеварения ферменты.
Прием ферментов и анальгетиков незначительно облегчает возникшее состояние.
Кроме болей в поджелудочной железе, при большом размере кисты может болеть желудок, печень или желчный пузырь.
Лечение
Если боль в поджелудочной железе после еды вызвана кистой большого размера, то показано хирургическое вмешательство.
Для этого проводят:
- полостную операцию;
- лапороскопию.
После удаления образования проводят антибиотикотерапию для предотвращения послеоперационных осложнений.
Кто поможет
При выявлении кисты большого размера требуется операция в хирургическом отделении.
5. Опухоли
Мелкие опухолевидные образования на ранней стадии протекают бессимптомно и выявляются, когда достигают больших размеров.
© shutterstock
Причины
Поражение тканей поджелудочной железы опухолевым процессом провоцируют:
- курение;
- употребление спиртного;
- работа с вредными веществами (пестициды, нефтеперерабатывающая промышленность, химические реактивы);
- радиоактивное облучение;
- нарушение обменных процессов.
У некоторых пациентов есть наследственная предрасположенность к развитию опухолей, и образование появляется без видимых причин.
Симптомы
Как поджелудочная железа болит от еды, зависит от характера новообразования.
Доброкачественное
Боль умеренная и чаще возникает в связи с приемом пищи. При большом размере новообразования появляется дискомфорт в желудке или печени из-за сдавления этих органов.
Злокачественные
Помимо того, что еда вызывает боль, у пациента выявляют:
- патологическое снижение веса;
- сухость и шелушение кожи;
- желтушность эпидермиса;
- отсутствие аппетита.
Нередко пациенты с онкологией поджелудочной железы не обращают внимание на похудение или шелушение кожи, а обращаются к врачу на поздней стадии, когда появляется боль.
Лечение
Терапия зависит от характера опухолевого процесса:
- доброкачественные образования удаляют и проводят восстановительные послеоперационные мероприятия;
- злокачественные формы болезни лечат в зависимости от стадии новообразования (на раннем этапе удаляют опухоль, а при запущенных формах проводят химиотерапию).
Если при доброкачественных опухолях прогноз благоприятный, о пр лечении злокачественных новообразований часто возможна только симптоматическая терапия для продления жизни пациента.
Куда обращаться
Удалением доброкачественных опухолей занимаются хирурги, а при раковых образованиях потребуется помощь онколога.
Почему после еды болит, если поджелудочная железа здорова
Причины боли после приема пищи не всегда связаны с патологиями поджелудочной железы, нередко болевой синдром провоцируют патологии близлежащих органов:
- Гастрит. Поджелудочная железа и желудок расположены рядом и поэтому при воспалении слизистой желудка появляются после еды боли в области поджелудочной железы.
- Неправильное питание. У людей, предпочитающих кушать копченую, сильно соленую ли жирную еду после приема пищи поджелудочная железа болит. Сначала это временные нарушения в работе органа, а потом развивается панкреатит.
- Дискинезия желчевыводящих путей. У печени и поджелудочной железы общие протки и затруднение оттока секрета органов провоцирует боль.
Реже в области поджелудочной железы от еды болит из-за отраженных болей в кишечнике или мочекаменной болезни.
Что делать при болях
При самодиагностике сложно определить: болит поджелудочная или близлежащие органы. Поэтому доктора советуют:
- при острой боли в верхних отделах живота вызывать «скорую»;
- если появление болей связано с едой – посетить гастроэнтеролога и, при необходимости, хирурга;
- сильное похудение и боли поле еды требуют, помимо консультации у гастроэнтеролога – посещения онколога (необходимо исключить рост раковой опухоли);
- метеоризм и болезненность в эпигастре после трапезы могут указывать на кишечные патологии, и стоит посетить терапевта или гастроэнтеролога;
- когда сильнее болит возле пупка и появляется синюшность в этой области, то следует предположить повреждение селезенки из-за воспаления или травм.
Не всегда после еды боль в области поджелудочной железы вызвана панкреатитом или другими отклонениями в работе органа. Иногда причиной становятся е связанные с пищеварением заболевания (патологии почек и печени). Но следует запомнить: у покушавшего человека ничего не болит, а если появилась боль после еды, то это повод для проведения медицинского обследования, чтобы выяснить причину возникшего нарушения
Источник