После сока болит поджелудочная железа
Поджелудочная железа — один из главных внутренних органов человека, но большинство почти ничего не знает о его работе, заболеваниях и даже точном расположении. Однако это полезная информация, необходимая каждому: поджелудочная железа — деликатный орган, и нарушить его работу несложно. Боли в поджелудочной железе — серьезный симптом, который сопутствует многим заболеваниям.
Где находится важный орган пищеварительной системы — поджелудочная железа?
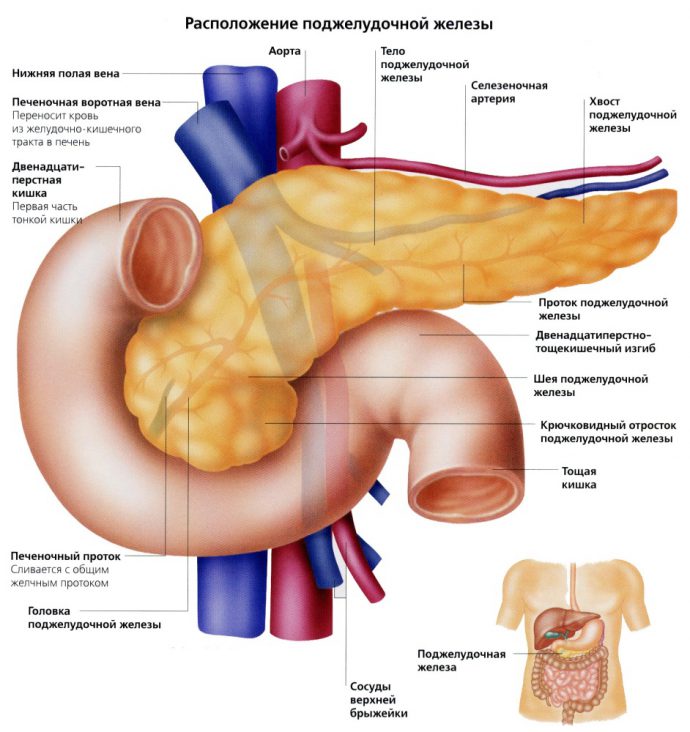
Поджелудочная железа — продолговатый орган, расположенный позади желудка, приблизительно на пять–десять сантиметров выше пупка. Длина поджелудочной железы — 15–22 сантиметра, а вес — всего 50–70 граммов. Орган состоит из трех отделов, которые врачи называют головой, телом и хвостом. Головка прилегает к двенадцатиперстной кишке, тело расположено вплотную к желудку, а хвост находится рядом с селезенкой.
Хотя поджелудочная железа — орган относительно небольшой, на нем лежит множество разнообразных функций. Поджелудочная выделяет панкреатический сок — «коктейль» из ферментов и солей, необходимых для расщепления различных питательных веществ и их усвоения. Без ферментов мы не смогли бы переваривать пищу. Их в нашем теле вырабатываются десятки видов, не только в поджелудочной, но и в желудке, и в слюнных железах, и в кишечнике.
Интересный факт
За сутки поджелудочная железа может выделять до одного литра панкреатического сока.
Каждый фермент предназначен для расщепления строго определенного типа веществ: одни занимаются белками, другие — соединительными тканями, третьи — углеводами, и так далее. Нехватка даже одного из них может привести к существенным проблемам с пищеварением.
Кроме того, поджелудочная железа вырабатывает гормоны, необходимые для обменных процессов — в частности, инсулин.
Почему болит поджелудочная железа: выясняем причины
Боли в поджелудочной железе никогда не возникают просто так. Они всегда сигнализируют о неполадках, более или менее серьезных.
Боли в поджелудочной железе часто возникают при таких заболеваниях, как панкреатит, вирусные гепатиты, патологии желчевыводящих путей, при которых нарушается отток желчи, диабет, опухоли, аутоиммунные заболевания, глистные инвазии. Сильнее всего боль в поджелудочной железе проявляется при панкреатите.
На заметку
Примерно 90% пациентов с панкреатитом жалуются на сильные боли в поджелудочной железе, и только у 10% заболевание проходит без болевого синдрома.
Болевые ощущения нередко сопровождают прием некоторых лекарственных препаратов, таких как кортикостероиды, гормональные препараты, антибиотики тетрациклинового ряда.
Однако очень часто боль в поджелудочной вызывается не болезнями, а погрешностями в диете. Если мы переедаем или употребляем слишком много алкоголя и тяжелых жирных продуктов, железа работает на пределе возможностей, чтобы помочь организму их усвоить.
Как понять, что болит именно поджелудочная железа? Опознать проблему нетрудно, боль в поджелудочной железе проявляется достаточно специфически. Болевые ощущения локализованы в области вокруг пупка, а при остром панкреатите отдает в спину — этот эффект врачи называют «опоясывающей болью». Боли в поджелудочной усиливаются после обильной или жирной пищи, алкогольных напитков, а также в положении лежа на спине. Эта боль практически не купируется анальгетиками и спазмолитиками, носит постоянный, неприступообразный характер и немного ослабевает, если сесть и наклониться вперед. При панкреатите, помимо боли, наблюдаются тошнота и рвота, слабость, потливость.
Что делать, если болит поджелудочная железа: рекомендации
Боль в поджелудочной часто бывает настолько сильной, что у человека не остается иного выхода, кроме обращения к врачам. И это правильное решение: заподозрив неполадки с поджелудочной, ни в коем случае нельзя заниматься самолечением. Как мы уже говорили выше, эта боль сопровождает множество разных заболеваний, которые требуют различной терапии. А определить причину можно только после всесторонней диагностики: лабораторных исследований, УЗИ, томографии, рентген-исследования и, в некоторых случаях, диагностической лапароскопии.
Терапия основного заболевания всегда включает в себя комплекс мер.
- Диета. Первая задача при лечении поджелудочной железы — максимально разгрузить этот орган, облегчить его работу. Вне зависимости от того, что вызвало боль в поджелудочной, назначается щадящая диета. В первую очередь нужно полностью исключить алкоголь, газированные напитки, кофе и крепкий чай, острую, жирную, жареную пищу, шоколад. Даже у здоровых людей злоупотребление этими продуктами может вызвать неприятные ощущения в области поджелудочной железы. Обычно назначается так называемый стол №5 — меню, основанное на ограничении в жирах и кислых продуктах. Стол №5 — это пища, приготовленная на пару или отварная, пудинги и заливное, нежирное мясо, птица и рыба, продукты, богатые пектинами и клетчаткой: зерновой хлеб, сладкие ягоды, макароны, овощи. Питаться нужно часто и понемногу — это позволяет ЖКТ усваивать пищу, не включая «аварийный режим». Желательно есть как минимум пять раз в день, но порции должны быть небольшими. Кстати, такая диета будет полезна не только тем, кто страдает от серьезных заболеваний печени и поджелудочной железы. Она поможет восстановиться после чрезмерного застолья. Даже здоровым людям знакомы такие симптомы, как тяжесть в желудке, тошнота, метеоризм и расстройство желудка — расплата за переедание или непривычную пищу. После праздников с их бесконечными обедами и возлияниями будет полезно временно переключиться на мягкую диету, чтобы вернуть пищеварение в норму. Стол №5 — диета комфортная и не предполагает отказа от широкой группы продуктов.
- Медикаментозная терапия. Лечение зависит от основного заболевания, но в любом случае врач назначит препараты, которые помогут снять симптомы и улучшить работу пищеварительного тракта. При боли в поджелудочной железе назначают обезболивающие средства для купирования острых приступов, антациды для восстановления уровня желудочной кислотности и нормализации функции пищеварения, а также ферментные препараты (при хроническом панкреатите вне периода обострений). Ферменты, которые содержатся в них, практически не отличаются от наших собственных ферментов и помогают справиться с усвоением пищи, если поджелудочная железа не может вырабатывать достаточное количество панкреатического сока. Кроме того, в некоторых случаях назначают желчегонные средства, антисекреторные вещества (так называемые Н2-блокаторы гистаминовых рецепторов и ингибиторы протонной помпы).
Боль в поджелудочной железе — симптом, который нельзя игнорировать. Однако стоит помнить о том, что пусть и редко, но болезни поджелудочной могут развиваться практически бессимптомно. Поэтому желательно хотя бы раз в пару лет проходить общее обследование у гастроэнтеролога. Это особенно актуально для тех, кто не привык отказывать себе в алкоголе, жирной и жареной пище.
Источник
Поджелудочная железа является крупнейшей железой эндокринной системы организма. Она ответственна за выработку ферментов, отвечающих за переваривание продуктов в тонком кишечнике, её клетки продуцируют глюкагон и инсулин, регулирующие выработку гормонов.
Любая патология поджелудочной является опасной для работы всего организма в целом. Боль в ней свидетельствует чаще всего о развивающихся патологиях ЖКТ. Если болит поджелудочная, что делать в домашних условиях, чтобы уменьшить болевые ощущения?
Где находится поджелудочная и где локализуются боли
Когда человек стоит прямо, орган располагается на уровне с 1 позвонком поясничного отдела. Она имеет 3 отдела: тело, головку и хвост:
- Тело располагается за желудком;
- Головка находится около двенадцатиперстной кишки;
- Хвост рядом с селезенкой.

Боли могут проявляться в подреберье или локализоваться справа под лопаткой. Болевой синдром может проявиться в верхней части живота, усилиться и распространиться по всему животу. Именно такое расположение болевых ощущений свидетельствует о воспалении тканей поджелудочной или панкреатите: с этим заболеванием чаще всего связаны болевые ощущения.
Причины болей и симптомы воспалительного процесса
При возникновении панкреатита в поджелудочной у больного проявляется ряд симптомов уже позволяющих сделать заключение о характере происходящих в организме процессов. Воспаление начинает проявляться длительным запором, последующим вздутием живота и появлением неприятного запаха изо рта. Затем человека беспокоит боль в боку справа — ноет в том месте, где располагается железа. Боли могут быть настолько сильными, что человек не может спокойно двинуться и повернуться, а бок реагирует даже на прикосновение. В дальнейшем может:
- Повыситься сильно температура;
- Начаться апатия и слабость;
- Появиться тошнота и рвота, у некоторых — понос;
- Учащается пульс;
- Желтеет склера глаз;
- При пальпации чувствуется выраженная болезненность стенок брюшной области.
Обезболивающие от этих болей не помогают или помогают на совсем короткое время. При тяжелой форме болезнь приводит к истощению, обезвоживанию и снижению АД.

Основными причинами того, что побаливает именно в поджелудочной может быть:
- Неправильное несбалансированное питание;
- Злоупотребление алкоголем;
- Неправильная дозировка антибиотиков или гормональных средств;
- Нарушения метаболизма;
- Панкреатит;
- Заболевания ЖКТ;
- Болезни желчного пузыря;
- Болезни щитовидной железы;
- Травмы.
Диагностика болей поджелудочной железы
Для диагностики причин болей поджелудочной применяют следующие методы исследовании:
- Пальпация — это самый доступный метод, который используют врачи скорой помощи для предварительного выявления причин болей. Пальпация позволяет обнаружить даже крупную кисту или опухоль;
- Зондирование органа назначается при подозрении на панкреатит;
- Анализ мочи и кала показывают наличие амилазы;
- УЗИ — самый распространенный метод, позволяющий визуализировать структуру органа, а также выявить наличие кист и опухолей любых размеров;
- МРТ позволяет досконально исследовать поджелудочную;
- Рентген позволяет выявить расширение/сужение выводного протока.

Какие заболевания вызывают боли
При болях в поджелудочной важно понимать, какое заболевание их вызвало для проведения адекватной терапии. Какие заболевания поджелудочной вызывают болезненные ощущения:
- Острый панкреатит – воспалительный процесс, начинающийся из-за того, что застоявшиеся в железе ферменты начинают растворять окружающие ткани. Если к процессу добавляется инфекция, развивается острая форма.
- Хронический панкреатит чаще развивается после приступа острого панкреатита, заболеваний печени, щитовидки и пр. Постепенно под влиянием патологического процесса здоровая ткань меняется на рубцовую.
- Панкреонекроз — ткань омертвляется.
- Холецистопанкреатит — в результате сбоя при выработке желчи нарушается процесс переваривания жиров и углеводов.
Также могут вызвать боли опухоли различной этиологии, кисты, свищи, камни.
Какие еще заболевания могут вызвать боли:
- Желчекаменная болезнь, холицистит, дискинезия желчевыводящих путей: именно на фоне хронических длительно протекающих проблем с желчным пузырем развивается постепенно панкреатит.
- Язвы желудка и двенадцатиперстной кишки, расположенные по соседству.
- Кишечная инфекция: как воспаление поджелудки может привести к расстройству кишечника, так и кишечная инфекция может вызвать боли в ней.
- Сахарный диабет.
Лечение
Если заболела поджелудка, чем её лечить? Лечение заболеваний, вызвавших болезненные ощущения, должно проводиться только под контролем врача. От больного требуется в период обострения заболевания:
- Отказаться от жирной и тяжелой еды, приема алкоголя;
- Перейти на дробное питание;
- Обратиться к врачу.
Первые сутки при появлении болей не нужно ничего кушать, пить негазированную воду, что уменьшит нагрузку на больной орган и приостановит выработку ферментов. Пить можно отвар или настой шиповника, некрепкий черный чай. Следует отказаться от соков и морсов. Выпивать нужно жидкости 1,5 – 2 литра в день.

На второй день можно начинать кушать овощное пюре, паровые котлетки из рыбы и нежирного мяса, омлет. Когда боли уменьшатся можно перейти на нежирный творог, кисломолочку, пить компот или кисель. От жареной, жирной, острой, копченой, соленой пищи, выпечке и от шоколада придется отказаться надолго. Фрукты можно кушать в печеном виде, овощи — в вареном или приготовленные на пару.
Острый панкреатит лечится обычно в стационаре. При лечении хронического панкреатита требуется:
- Устранить болевые ощущения;
- Восстановить работоспособность железы;
- Принять меры к предотвращению осложнений.
Как снять боль? Для купирования болевого синдрома применяются обезболивающие: наиболее часто для этих целей применяется парацетамол — он уменьшит отечность поджелудочной и окажет обезболивающее действие.
В случае, если обезболивающее долго не начинает действовать, чтобы уменьшить боль нужно принять коленно-локтевое положение. Давление больного органа на центральный брюшной нервный узел уменьшится и боль уменьшится. Также для снижения функциональности органа на живот и бок можно положить лед.
Обезболить поджелудочную железу, расслабить мускулатуру её протоков и нормализовать отток панкреатического секрета помогут спазмолитики:
- Дротаверин — популярное недорогое сосудорасширяющее, воздействующее на гладко-мышечные ткани, убирающее спазмы, которые и вызывают болезненные ощущения. Дротаверин, расширяя сосуды, помогает на клеточном уровне обогащаться кислородом.
- Но-шпа рекомендуется для широкого спектра заболеваний: патологий работы ЖКТ, при различных заболеваниях почек, желчекаменной болезни, при патологиях мочевого пузыря.
- Папаверин вводится непосредственно в прямую кишку, из которой он быстро распространяется по тканям и снимает спазмы. Медпрепарат улучшает кровообращение и снимает боль.

Дротаверин

Но-шпа

Папаверин
Среди других препаратов можно отметить:
- Метоклопрамид — противорвотное, уменьшающее тошноту, икоту и стимулирующее перистальтику верхнего отдела ЖКТ.
- Антибактериальные Абактал, Ванкомицин и Цефтриаксон уничтожат бактерии и помогут предупредить такие грозные и опасные осложнения, как перитонит, абсцесс и сепсис.
- Омепразол быстрое болеутоляющее, снижающее уровень кислоты.
- От диареи поможет Хилак Форте и Смекта.
- От развития симптомов отравления можно выпить Энтеросгель.
Обязательно при панкреатите назначаются для нормализации пищеварения ферменты. Они доставляют в организм элементы, необходимые для нормализации процессов всасывания и усвоения. Активное вещество, находящееся в ферментах называется панкреатин. Панкреатиносодержащие медпрепараты — это Мезим, Фестал, Креон, Панкреон и пр. Активное вещество заключается в кишечнорастворимую оболочку для предотвращения его разрушения в кислоте желудка. В двенадцатиперстной кишке щелочная среда разъедает оболочку и ферменты высвобождаются.
Антациды назначаются, если патологию сопровождает внешнесекреторная недостаточность и диспепсия. Антацидные препараты подавляют синтез соляной кислоты клетками желудка. Фосфалюгель, Маалокс, Альмагель снижают кислотность желудочной среды, обеспечивают быстрое восстановление железы, обладают обволакивающим действием. Эти препараты также могут связывать патогены, выводить из организма токсические вещества и газы.
Чем лечить поджелудочную дома
Если больной знает, что у него панкреатит, нередко при возникновении болей он старается в домашних условиях снять приступ. В этом случае часто используют эффективные, проверенные веками средства народной медицины.
- Отвар из овса — очень эффективное средство. Чтобы его приготовить нужно 100 грамм овса залить водой с верхом, накрыть тряпицей и поставить на 2 дня в теплое место. После появления ростков воду нужно слить, овес просушить и растереть в муку. Ложку муки нужно размешать в воде и довести до кипения. Потом нужно снять отвар с огня, остудить и кушать перед едой. Аналогичным образом готовится и кисель из семян льна.
- Желчегонное средство готовится следующим образом: 20 грамм мяты, 15 грамм тысячелистника, 10 грамм календулы или ноготков и 10 грамм топяной сушеницы смешиваются в сухом виде. Взять 2 ст.л. смеси кипятком и запаривать на водяной бане четверть часа. После настаивания в течение одного часа настой профильтровать через сито или марлю. Пить нужно 2 р. в день по пол стакана.
- Картофельный сок прекрасно снимает спазмы. По пол стакана свежевыжатого сока картофеля в день после еды существенно улучшат ситуацию с поджелудочной. У картофеля существуют противопоказания.
- Цикорий — желчегонное. Чтобы его правильно приготовить нужно 5 грамм порошка залить 200 мл кипятка. Пить нужно за 20 минут до еды небольшими порциями.
- Мумие применяется при лечении разнообразных заболеваний. Его можно принимать в таблетках или экстрактом.
Видео
Йога при болях в поджелудочной
Хочется акцентировать внимание на лечебное воздействие йоги при лечении болезней поджелудочной. Важная причина многих заболеваний — патологические изменения тонуса гладкой мускулатуры. Сознательно человек эти процессы контролировать не может, но, освоив пару-тройку асан, можно препятствовать развитию осложнений.

Паванмукта-асана оказывает благотворное воздействие на все внутренние органы и активизирует работу поджелудочной. Нужно встать прямо, руки опустить. Потом поднять правую ногу, согнуть и прижать её к груди. Левую руку нужно положить на колено, правой обхватить лодыжку. В этой позиции нужно простоять 6 секунд и вернуться в ИП. Сделать еще раз асану на другую ногу. Каждый день асану нужно делать шесть раз.
Пашчимоттан-асана стимулирует работу внутренних органов и благотворно влияет на ЖКТ. Нужно сесть, вытянуть вперед ноги, наклониться и руками дотянуться до лодыжек, а головой уткнуться в колени. Замереть на 6 секунд. Повторять 3 раза.

Диета при болях в поджелудочной железе

Тем людям, у которых иногда бывают проблемы с поджелудочной, необходимо постоянно ограничивать себя в рационе и придерживаться здорового питания. Что можно кушать при болезнях поджелудочной:
- Тушеные овощи;
- Бездрожжевой хлеб;
- Каши — особенно овсяная;
- Овощные супы, супы-пюре;
- Напитки без сахара: чаи и соки без сахара, травяные чаи, а также обыкновенную негазированную воду;
- Нежирное мясо, рыбку, куриные яйца;
- Молочные продукты;
- Ягоды — смородину, вишню, сливу, чернику, гранат.
Загрузка…
Источник

Многие годы безуспешно боретесь с ГАСТРИТОМ и ЯЗВОЙ?
«Вы будете поражены, насколько просто можно вылечить гастрит и язву просто принимая каждый день…
Читать далее »
Одним из пищеварительных органов, выполняющих важные функции, является поджелудочная железа. Она выделяет поджелудочный сок, содержащий гормоны, пищеварительные ферменты, регулирующие процессы обмена. Одной из часто встречаемых патологий данного органа является панкреатит, протекающий в хронической либо острой форме. Острое течение недуга нуждается в неотложной помощи врача. Если при хроническом протекании панкреатита ноет поджелудочная железа, то избавиться от болей возможно в домашних условиях.
Как определить источник болезненных ощущений?

Поскольку около поджелудочной железы расположены и иные органы, то очень тяжело определить источник боли. Заболевания печени либо желчного пузыря тоже способны вызвать болезненные ощущения вверху живота. При этом боли могут отдавать в подложечную зону или подреберье. Болезненные ощущения после еды могут спровоцировать воспалительные заболевания желудка или двенадцатиперстной кишки, а также патологии кишечника инфекционного характера.
Достоверно выявить источник болей помогают последующие проявления:
- изменение окраса склер, а также кожных покровов;
- изжога либо ее отсутствие;
- температура.
Если вышеперечисленные признаки отсутствуют, то болезненные ощущения, скорее всего, вызваны расстройствами работы поджелудочной железы.
Когда болит поджелудочная железа: признаки и первая помощь
Распространенным заболеванием поджелудочной, провоцирующим боль, считается панкреатит.
Данная патология опасна своими последствиями:
- формированием кист или полостей;
- некрозами;
- злокачественными новообразованиями.
В случаях ухудшения функционирования либо отказа данного органа увеличивается нагрузка на остальные органы. В результате ухудшается их работоспособность и состояние.
Очень часто панкреатит протекает с последующими состояниями:
- желчнокаменной болезнью;
- воспалительными процессами в желчном пузыре;
- дискинезией протоков.
Кроме того, отмечается снижение работоспособности печени.
Симптомы патологий

Главным признаком, что заболела поджелудочная является боль разного характера. Болезненные ощущения локализованы в зоне под ребрами, а иногда могут быть опоясывающими.
А также могут проявляться следующие симптомы:
- тошнота;
- отрыжка;
- периодическая рвота, не приносящая облегчение;
- примеси желчи во рвотных массах;
- снижение давления;
- икота;
- учащение пульса;
- ощущение сухости во рту;
- обильное потоотделение;
- повышение температуры;
- побледнение кожных покровов.
Острый панкреатит протекает с ярко выраженными проявлениями: интенсивными опоясывающими болями, частой рвотой, заметным понижением давления, иногда с желтухой. Такое состояние несет опасность для жизни пациента, поэтому требует неотложной помощи медиков.
Хронический панкреатит протекает с тупыми либо режущими болями, тошнотой, отрыжкой, присутствием остатков непереваренной еды в кале. Проявления данной формы недуга менее выражены. Такое протекание болезни может вызвать формирование сахарного диабета.
Что нужно делать в домашних условиях, когда болит поджелудочная?

Так как проявления болезней поджелудочной железы похожи со многими патологиями, то схему лечения назначает специалист только после определения причины появления болей. Не нужно откладывать посещение к доктору, чтобы не навредить организму.
Медикаментозная терапия патологий поджелудочной железы включает последующие группы препаратов:
- Ферменты: Фестал, Креон или Панкреатин. Данные лекарства применяют при недостаточном синтезе ферментов. Они избавят от тошноты, дискомфортных ощущений в животе, улучшат пищеварение.
- Спазмолитики: Но-шпа либо Папаверин. Данные лекарства купируют боль, а также снимают спазмирование мускул. Препараты имеют ряд противопоказаний: артериальная гипотензия, патологии печени, тахикардия.
- Антибиотики. Назначают в случае проникновения инфекции.
- Обезболивающие: Парацетамол, Анальгин, Баралгин. Данные лекарства назначают для облегчения болевых ощущений. Если таблетки не помогают снять сильную боль, то назначают капельное введение или инъекции. Противопоказаниями к применению являются бронхиальная астма и аллергическая непереносимость действующих веществ в составе препаратов.
- Антациды. Данные средства понижают кислотность желудочного сока, улучшают процесс пищеварения и характеризуются обволакивающим воздействием.
- Н2-блокаторы: Фамотидин либо Ранитидин. Эти лекарства понижают синтез секрета железы.
Воспалительные процессы в железе требуют комплексного лечения с применением медикаментозных, народных средств, а также соблюдением диеты.
Как в домашних условиях снять болезненность с использованием медикаментов?
Болезненные ощущения бывают:
- острыми;
- ноющими.
Схема лечения определяется в зависимости от характера болей.
Купирование ноющих болей

Ноющие болезненные ощущения чаще всего продолжительные и вызваны превышением нагрузок на орган. Поэтому основой лечения является снижение нагрузки на железу:
- уменьшение употребления жиров;
- частое дробное питание;
- исключение из рациона продуктов, способных раздражать органы пищеварения;
- прием ферментных средств;
- отказ от вредных привычек.
Можно принимать также последующие медикаментозные средства:
- гастропротекторы: Метеоспазмил либо Эспумизан;
- нестероидные противовоспалительные лекарства: Ибупрофен либо Парацетамол;
- спазмолитики: Дротаверин или Но-шпа;
- прокинетики: Метопрокламид.

Прием медикаментов должен быть согласован с лечащим врачом.
Устранение острых болей
При обострении недуга появляются острые болезненные ощущения. В некоторых ситуациях, боли такие интенсивные, что человек не может самостоятельно передвигаться. В таких случаях следует вызвать скорую помощь.
Чтобы немного облегчить состояние пациента, когда сильно болит поджелудочная до приезда скорой рекомендуется:
- Принять самую удобную позу, при которой снизится интенсивность болезненных ощущений. Обычно помогает коленно-локтевое положение. В данной позе внутренние органы не оказывают давление на поджелудочную и самочувствие улучшается.
- Приложить на живот в зоне поджелудочной железы на 15 минут холодный компресс. Данная процедура уменьшает функциональную активность органа и болевых рецепторов.
- Можно принять анальгетические средства: Диклофенак, Анальгин, Ибупрофен. А также ферментные средства с панкреатином.
Необходимо записать все лекарства, которые принял больной до приезда доктора.
Народные средства для купирования болей

В домашних условиях избавиться от заболеваний поджелудочной железы можно при помощи народных методов. Большинство из этих методов позволяет результативно и за короткие сроки облегчить состояние пациента и восстановить функционирование железы.
Применение меда
При заболеваниях поджелудочной железы употребление сахара может негативно повлиять на общее состояние. По этой причине рекомендуется заменять сахар медом чтобы облегчить работу органа.
Кроме того, в меде содержится большое количество важных для организма полезных компонентов.
Мед можно разводить в теплом молоке либо воде. Начинают с 0,5 ч. ложки. Лечебное средство выпивают за час до завтрака. При отсутствии отрицательных реакций разовую дозировку следует увеличить до ложки.
Терапия овсом

Обыкновенная овсяная каша способствует очищению организма и улучшает функционирование поджелудочной.
Можно также приготовить молочко. Для этого понадобятся неочищенные овсяные зерна либо цельная крупа. Используемый ингредиент следует тщательно промыть, а после залить водой в пропорциях 0,5 л на 100 г крупы. Варить 40 минут на небольшом огне. По окончании срока, овес необходимо растолочь, а потом еще проварить на протяжении 20 минут. Оставить остужаться. Жидкость белого цвета пьют по 100 мл до еды три раза в день.
Хранить лекарственное средство можно не более 2 дней в холодильнике.
Лечение соками
Хорошо зарекомендовали себя овощные соки. Готовят соки из картофеля, свеклы, моркови и огурцов. Выпивать напиток нужно сразу же после приготовления. Только свекольный сок должен перед употреблением отстояться 3 часа.

Картофельный сок рекомендуется пить для терапии панкреатита. Употреблять его нужно перед едой. Разовая доза – 100 мл. Продолжительность терапии – 14 дней. После этого следует сделать перерыв на 2 недели.
Картофельный сок можно совмещать с соком из моркови. Для этого их смешивают в равных количествах. Употреблять такой напиток рекомендуют за час до приема пищи. После употребления сока необходимо прилечь на некоторое время.
Огуречный и свекольный сок рекомендуется применять при онкологических новообразованиях. Такие напитки очищают кровь. Употребляют 5 раз в день, при этом заедая хлебом. Разовая доза – 100 мл.
Применение расторопши
Для лечения из семян расторопши готовят отвар и масло. Последнее обладает противовоспалительным воздействием, является гепатопротектором. А также масло расторопши понижает в крови уровень холестерина, способствует заживлению ран.

Снизить проявления болезни можно при помощи настоя из корней растения. Для приготовления целебного напитка следует измельчить корни, а также листья расторопши. Полученную смесь заливают кипятком и ставят на сутки настаиваться. Рекомендуется выпивать по 150 мл настоя два раза в день.
Лечение целебными травами
Обычно используют несколько фитосборов. Они характеризуются протиоотечным, ветрогонным, противовоспалительным, а также спазмолитическим воздействием.
В состав травяного сбора могут входить последующие ингредиенты:
- кукурузные рыльца;
- цикорий;
- корень лопуха;
- фенхель;
- анис;
- подорожник;
- чернобыльник.




