Последняя стадия при раке поджелудочной железы
Рак поджелудочной железы очень часто диагностируют на 4 стадии. До появления отдаленных метастазов симптомы обычно отсутствуют, при этом нет надежного массового скрининга, который помогал бы выявлять заболевание на ранних стадиях. Из-за метастазов с опухолью становится очень сложно бороться, ухудшается прогноз, тем не менее, существуют методы лечения, которые помогают существенно продлевать жизнь пациентов.
В каких случаях диагностируют рак поджелудочной железы 4 стадии?
Четвертую стадию рака поджелудочной железы диагностируют по единственному критерию — наличию отдаленных метастазов. При этом не важно, какие размеры имеет первичная опухоль, проросла ли она в соседние ткани, обнаружены ли раковые клетки в близлежащих (регионарных) лимфатических узлах.
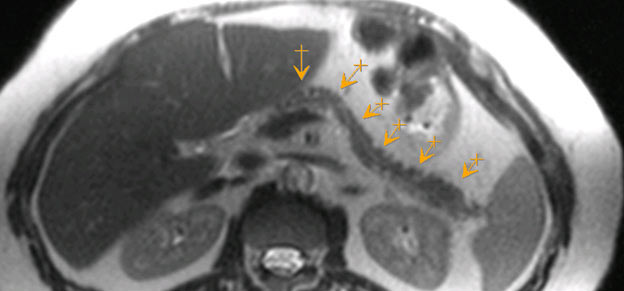
Чаще всего рак поджелудочной железы метастазирует в следующие органы:
- печень;
- брюшина — тонкая пленка из соединительной ткани, которая выстилает изнутри стенки брюшной полости и покрывает некоторые внутренние органы;
- легкие;
- кости;
- головной мозг.
Если у пациента диагностирован рак поджелудочной железы 4 стадии, удалить опухоль хирургическим путем, как правило, не удается. Лечение носит паллиативный характер. Оно направлено на снятие симптомов и улучшение состояния пациента, врачи постараются максимально продлить жизнь больного.
Симптомы заболевания
На ранних стадиях опухоль не проявляет себя, поэтому диагностировать ее очень сложно. Симптомы неспецифичны, чаще всего они указывают на другие заболевания.
Желтуха
Этот симптом возникает в двух случаях:
- Сдавление желчного протока при раке головки поджелудочной железы.
- Распространение раковых клеток в печень и нарушение ее функции.
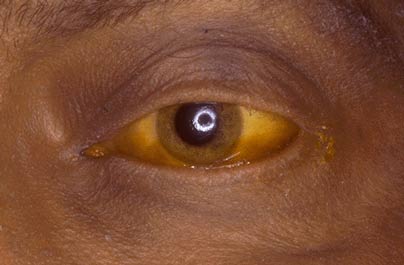
В норме печень обезвреживает и выводит в просвет кишечника билирубин — токсичный продукт распада гемоглобина. При нарушении оттока желчи и функции печеночных клеток — гепатоцитов — билирубин поступает в кровь, из-за этого кожа и белки глаз окрашиваются в желтый цвет, моча темнеет, стул становится серым, обесцвеченным. Кроме того, скапливаясь в коже, билирубин вызывает зуд. Аналогичные симптомы могут возникать при желчнокаменной болезни, гепатите, циррозе.
Боль в животе, спине
Этот симптом при раке поджелудочной железы встречается довольно часто, особенно если опухоль находится в ее теле, хвосте. Увеличиваясь в размерах, новообразование сдавливает внутренние органы, нервы, это и становится причиной болевого синдрома.
Снижение аппетита
При раке поджелудочной железы 4 стадии у многих больных снижается, вплоть до полной потери, аппетит. Человек без видимой причины сильно теряет вес. В конечном итоге, без лечения и коррекции нутритивного статуса, развивается кахексия — крайняя степень истощения.
Тошнота и рвота
Опухоль может сдавливать желудок, при этом возникает тошнота, рвота. Эти симптомы усугубляют нарушение аппетита и расстройство питания. Но и они неспецифичны для рака: зачастую в первую очередь подозрение падает на гастрит, язвенную болезнь, панкреатит и другие патологии.
Увеличение печени
Если раковые клетки распространяются в печень, она может увеличиваться в размерах. Это приводит к болям, чувству тяжести под правым ребром. Увеличенную печень может почувствовать врач во время пальпации живота.
Повышенная свертываемость крови
При раке поджелудочной железы 4 стадии могут образовываться кровяные сгустки в крупных венах, чаще всего в ногах. Такое состояние называется тромбозом глубоких вен. Оно проявляется в виде отека, покраснения, ощущения тепла в ноге. Такие тромбы опасны тем, что иногда они отрываются и мигрируют в сосуды легких. Возникает одышка, боли в грудной клетке. Такое состояние называется тромбоэмболией легочной артерии.

Тромбоз глубоких вен встречается и при других заболеваниях. Если у человека диагностировано данное состояние, это еще не означает того, что у него однозначно рак.
Изменение жировой ткани
Одна из функций поджелудочной железы — переваривание жиров. При раке ее ферменты поступают в кровоток и накапливаются в подкожной жировой клетчатке. Из-за этого жировая ткань частично переваривается, изменяется, становится бугристой. Это может быть заметно внешне.
Сахарный диабет
В поджелудочной железе есть особые участки ткани — островки, — которые вырабатывают гормон инсулин. Он отвечает за снижение уровня глюкозы в крови. В редких случаях при раке поджелудочной железы выработка инсулина падает. Если уровень глюкозы в крови повышается незначительно, больной не испытывает каких-либо симптомов (повышенный уровень сахара можно выявить лишь с помощью анализа крови). При более серьезных нарушениях возникают симптомы сахарного диабета: жажда, увеличение количества мочи, сухость во рту.
Симптомы, связанные с метастазами
При поражении метастазами костей беспокоят костные боли, патологические переломы, которые возникают от небольшой механической нагрузки. Метастазы в легких проявляются в виде упорного кашля, одышки, болей в груди, примеси крови в мокроте. При поражении брюшины может развиваться асцит — скопление жидкости в брюшной полости из-за нарушения оттока жидкости.
Методы диагностики
Так как эффективных общепринятых скрининговых обследований, которые могли бы диагностировать рак поджелудочной железы на бессимптомных стадиях, нет, обследование обычно начинают, когда врач обнаруживает у пациента симптомы, которые могут указывать на заболевание. Начинают с самых простых и доступных методов диагностики, которые помогают обнаружить опухоль. После того как она обнаружена, назначают дополнительные исследования, чтобы уточнить диагноз.
Зачастую обследование начинают с УЗИ. Наряду с классическим ультразвуковым исследованием применяют эндоскопическое УЗИ, когда датчик находится на конце катетера, введенного в двенадцатиперстную кишку. Если обнаружена опухоль, через катетер можно провести иглу и выполнить биопсию.
МСКТ — многофазная спиральная компьютерная томография — проводится после внутривенного введения специального контрастного раствора. Исследование помогает выявить рак поджелудочной железы и его распространение в соседние органы, правильно направить иглу во время биопсии.
МРТ — магнитно-резонансная томография — применяется реже, чем КТ, так как это более сложное исследование, требующее специального оборудования, которое есть не в каждой клинике. При подозрении на опухоль поджелудочной железы применяют разные модификации МРТ:
- МРТ-холангиопанкреатография позволяет изучить поджелудочную железу и окружающие ткани.
- МРТ-ангиография представляет собой исследование сосудов.
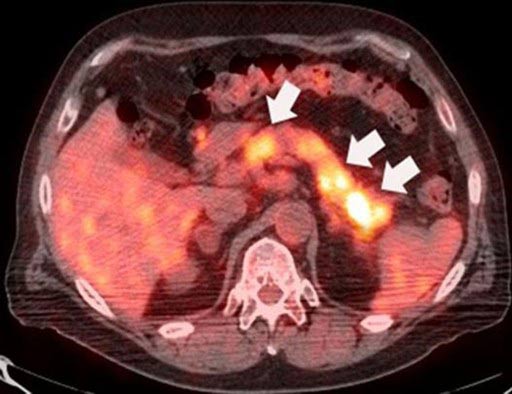
ПЭТ — позитронно-эмиссионная томография — идеальный инструмент для поиска метастазов. В организм пациента вводят безопасное радиоактивное соединение, которое накапливается в раковых клетках. Из-за этого они становятся видны на специальных снимках. Иногда ПЭТ выполняют вместе с КТ, чтобы лучше понять, где находятся метастазы.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) — процедура, которая помогает изучить желчные протоки и проток поджелудочной железы, обнаружить в них сужения. В проток при помощи эндоскопа, введенного через рот, вводят рентгеноконтрастное вещество, после чего выполняют рентгенографию. Во время процедуры можно выполнить некоторые манипуляции:
- Взять фрагмент ткани для биопсии.
- Установить стент для восстановления оттока желчи.
Чрескожная чреспеченочная холангиография проводится, если не получается выполнить ЭРХПГ. При этом рентгеноконтрастное вещество вводят через иглу, введенную через кожу. Во время процедуры также можно провести биопсию, установить стент.
Анализ крови на билирубин применяют для диагностики причин желтухи. Он помогает выяснить, чем вызван симптом: поражением печени или блоком желчевыводящих путей.
Анализ крови на онкомаркеры — вещества, уровни которых повышаются в крови при опухолях поджелудочной железы. Чаще всего определяют уровень маркера CA 19-9, реже — РЭА (карциноэмбриональный антиген). Для диагностики такие анализы ненадежны. Иногда при раке поджелудочной железы 4 стадии уровни онкомаркеров в норме, а у здоровых людей они бывают повышены. Однако, это полезный метод диагностики для отслеживания состояния пациента в динамике и контроля эффективности лечения.
Биопсия — самый точный метод диагностики рака. Ее можно провести с помощью иглы через кожу, эндоскопически, во время ЭРХПГ или чрескожной чреспеченочной холангиографии.
Лечение рака поджелудочной железы 4 стадии
Когда врач назначает лечение при раке поджелудочной железы 4 стадии, обычно он не рассчитывает на то, что опухоль будет уничтожена, и наступит ремиссия. Хирургическое лечение чаще всего невозможно. Даже если обнаружен всего один метастаз, высока вероятность того, что их уже много, просто они имеют микроскопические размеры и не могут быть выявлены доступными методами диагностики.
Химиотерапия
Химиотерапия является основным видом лечения при злокачественных опухолях поджелудочной железы четвертой стадии. Химиопрепараты назначают с паллиативной целью, они помогают:
- Сократить размеры опухоли.
- Замедлить ее рост.
- Улучшить состояние пациента.
- Продлить жизнь.
Чаще всего используют препарат гемцитабин (гемзар). Его назначают в режиме монотерапии или в сочетании с другими химиопрепаратами: эрлотинибом (тарцева), капецитабином (кселода). Иногда назначают терапию комбинацией четырех препаратов: 5-фторурацилом, лейковорином, иринотеканом, оксалиплатином. В некоторых случаях они работают лучше, чем гемцитабин, но обычно вызывают более серьезные побочные эффекты.
Лучевая терапия
В ряде случаев для лечения рака поджелудочной железы 4 стадии вместе с химиотерапией назначают лучевую терапию. Такая терапия называется химиолучевой. Она эффективнее, но чревата более выраженными побочными эффектами.
Борьба с симптомами и осложнениями
Паллиативное лечение при опухолях поджелудочной железы четвертой стадии может включать следующие процедуры:
- Борьба с болью при помощи ненаркотических или наркотических анальгетиков.
- Поддерживающая терапия помогает справиться с побочными эффектами и лучше перенести курс химиотерапии.
- Борьба с истощением. Врач оценивает нутритивный статус пациента, назначает оптимальную диету. Если больной не может питаться самостоятельно, проводят питание через зонд или внутривенное введение питательных растворов.
- Отток желчи восстанавливают с помощью стента — каркаса цилиндрической формы с металлической сетчатой стенкой. Его можно установить во время ЭРХПГ, чрескожной чреспеченочной холангиографии.
- Восстановление проходимости желудка путем создания анастомоза: к стенке желудка подшивают участок кишки и формируют между ними отверстие.
- Борьба с асцитом, экссудативным плевритом (скоплением жидкости в грудной полости между листками плевры).
Прогноз выживаемости при 4 стадии рака поджелудочной железы
Прогноз при онкологических заболеваниях оценивают по показателю пятилетней выживаемости. Он обозначает процент пациентов, которые остались живы спустя 5 лет после того, как им был установлен диагноз. При четвертой стадии рака поджелудочной железы пятилетняя выживаемость составляет 16%. Но такой низкий показатель — не повод опускать руки. Безнадежных онкологических больных не бывает, помочь можно всегда. Даже если удалось совсем немного продлить жизнь — это победа, ради которой стоит бороться.
Запись
на консультацию
круглосуточно
Источник

Прогноз по сроку жизни при любых видах злокачественных заболеваний поджелудочной железы (ПЖ) зависит от своевременной диагностики. Лишь в 10% всех случаев рака патологию удается выявить на ранних этапах. Это объясняется бессимптомным течением болезни. Определяется она на этапах, когда возникают метастазы, поражающие близлежащие или отдаленные органы, сосуды, нервы. С появлением новых жалоб, часто несвязанных с ПЖ, или ухудшением общего состояния пациент обращается за медпомощью. И только тогда может быть выявлена злокачественная опухоль ПЖ, но уже в далеко зашедшей стадии.
О выживаемости при раке поджелудочной железы можно говорить лишь приблизительно после комплексной диагностики и определения органов, пораженных метастазами.
От чего возникает рак поджелудочной железы?
Несмотря на то, что изучение рака ПЖ проводится очень активно из-за его социальной значимости, определяющейся тяжелым прогрессирующим течением, низкой выживаемостью больных и высокой смертностью, точные причины болезни до сих пор неясны. Считается, что к раку ПЖ приводит генетическая поломка, вызывающая мутацию клеток и их быстрое деление с образованием низкодифференцируемой ткани. До конца этот вопрос не изучен, но выявлены факторы риска, которые могут стать толчком к развитию злокачественной опухоли в ПЖ. К основным из них относится образ жизни, включающий:
- табакокурение и злоупотребление алкоголем;
- неправильное питание;
- ожирение и адинамию.

Также триггерами являются:
- наследственность;
- возраст – после 55 лет;
- раса (чаще рак ПЖ возникает у темнокожих, чем у европейцев или азиатов);
- наличие доброкачественных новообразований (аденомы, кисты);
- контакт с производственными вредностями.
Обсуждается психосоматическая причина рака: заболевание появляется на фоне длительных глубоких переживаний. Но отзыв врачей ведущих специальностей, занимающихся лечением онкологической патологии, о таком происхождении рака неоднозначен.
Если перечисленным факторам подвергается человек с имеющимися заболеваниями органов пищеварительной системы (хронический или перенесенный острый панкреатит с панкреонекрозом, калькулезный холецистит, патология печени, операции на желудке и ДПК в анамнезе), вероятность развития такой патологии повышается. Определить, сколько пациент будет жить с онкозаболеванием, а также прогнозировать, как быстро он может умереть, тяжело даже после проведения комплексной диагностики. Лишь при выявлении конечных стадий болезни, когда развились вторичные очаги опухоли из-за массивного метастазирования, становится понятно, что человек проживет, в лучшем случае несколько месяцев на поддерживающей терапии.
Время от первых симптомов до летального исхода
Рак ПЖ характеризуется крайне негативным прогнозом и низким выживанием, которые определяются стадией болезни: чем позднее выявлена опухоль, тем хуже прогноз. По данным Американского Противоракового Сообщества (American Cancer Society — ACS), после верификации диагноза больной живет примерно от 5 до 23 месяцев. Этот прогноз бывает у 50% людей после успешной диагностики в раннем периоде, когда отсутствуют метастазы, опухоль не распространяется за границы ПЖ и возможно оперативное лечение. Оно удлинит и облегчит существование больного.
В целом смертность от рака ПЖ регистрируется в 95% случаев болезни. Выживаемость в течение 5 лет составляет примерно 1%. Продолжительность жизни находится в прямой зависимости от стадии болезни:
- в ранней фазе, когда рак еще поддается лечению, при удалении опухоли с применением лучевой и химиотерапии сроки выживаемости увеличиваются до 2-5 лет;
- на конечных стадиях, когда появляются вторичные очаги во многих органах, — месяцы.

Стадия 1: новообразование размером 0,5-1,5 см локализуется в паренхиме железы, не распространяясь за ее пределы. Эффективно хирургическое лечение. Показатель 5-летней выживаемости — 60-65%.
Благодаря современным медицинским методикам выявление опухоли реально на данном этапе, и тогда прогноз будет благоприятным. После хирургического удаления ткани человек живет еще много лет, средняя продолжительность составляет 20-25 месяцев.
Стадия 2: опухоль превышает по размеру 2 см, начинается ее проникновение в близлежащие органы (ДПК, желудок, толстую кишку) и лимфоузлы. Хирургическое вмешательство эффективно в 50% случаев. Если резекция невозможна, назначается химио- и радиотерапии, и прогноз составляет 12-15%. Пятилетняя выживаемость — 50-52%. Онкобольной с таким диагнозом проживет от 12 до 15 месяцев.
Стадия 3: удаление опухоли возможно в 20% случаев. В течение 5 лет остаются живыми 41% пациентов. При имеющихся противопоказаниях к операции выживаемость в течение 5 лет составляет 3%.
Удаление опухоли часто невозможно из-за больших размеров и ее локализации. На этой стадии в патологический процесс вовлекаются крупные кровеносные сосуды и близлежащие лимфоузлы, продолжается прорастание в рядом расположенные органы.
Особенность 3 стадии — появление интоксикации: болезнь значительно утяжеляется. Оперативное вмешательство ухудшает течение имеющихся сопутствующих заболеваний и общее состояние пациента. Назначение комбинированной терапии приводит к блокированию распространения метастазов и роста опухоли, незначительно продлевает жизнь. Применение только химиотерапии не изменяет срок жизни, но останавливает рост самой опухоли. Прогноз крайне неблагоприятный: пациент может умереть через 10-12 месяцев после того, как установлен диагноз рака.
Стадия 4: без лечения человек погибает через 6-8 месяцев. Назначение комбинированной терапии удлиняет жизнь до 10-15 месяцев. Течение болезни характеризуется большим размером образования и проникновением метастазов в отдаленные органы (печень, легкие, головной мозг, кости). В связи с тяжестью состояния, объем помощи заключается в устранении боли и принятии мер для улучшения качества жизни. Средняя ее продолжительность – 4 месяца. 5-летняя выживаемость – 4%.
Как можно продлить жизнь больному?
Для увеличения срока жизни большую роль играет забота близких людей и психологическая поддержка. Помимо этого, применяются различные лечебные мероприятия, зависящие от распространенности опухоли и состояния пациента.

Хирургическое паллиативное лечение в виде частичного удаления ПЖ: резецируется часть опухоли и прилежащие к ней пораженные участки ткани. Благодаря этому уменьшается размер образования и сокращается количество метастазов.
Лучевая терапия: воздействие рентгеновского излучения уничтожает белки опухоли, стабилизируя злокачественный процесс.
Химиотерапия назначается больным, состояние которых оценивается как удовлетворительное. Под воздействием цитостатиков активно делящиеся раковые клетки погибают, человек может проживать еще несколько месяцев.
Наркотические средства применяются в терминальной стадии для обезболивания. Это важная часть поддерживающей терапии, поскольку при прогрессировании онкологического процесса интенсивность болевого симптома нарастает.
Народные средства, которые применяют пациенты на разных этапах рака, не могут заменить основные виды лечения. В некоторых случаях их можно использовать как дополнение к официальной терапии.
Что влияет на выживаемость при раке поджелудочной?
Выживаемость — это число больных, выраженное в процентах, выживающих на протяжении контролируемого отрезка времени (5, 10, 15 лет) после верификации диагноза. В онкологии применяется коэффициент пятилетней выживаемости. Ее показатели рассчитывались 4-5 лет назад. Но с учетом развития медицины за это время прогноз на текущий момент может быть лучше, чем показывает статистика.

Выживаемость зависит от своевременного обращения к врачу. Продолжительность жизни при раке ПЖ в среднем колеблется от 1 до 1,5 лет. Улучшить ее качество можно, применяя симптоматические виды лечения и качественное обезболивание.
На исход рака оказывает влияние следующие факторы:
- Возраст: возникновение атипичных клеток приводит у пожилых к более обширным и тяжелым изменениям в паренхиме.
- Сопутствующие заболевания, значительно ухудшающие самочувствие пациента.
- Иммунитет: высокая сопротивляемость организма увеличивает сроки жизни.
Расположение опухоли в железе
Раковая опухоль поражает все части ПЖ: головку, тело, хвост. От ее расположения зависит состояние больного, сроки выживаемости, скорость распространения метастазов. Самое частое и тяжелое поражение — опухоль головки. Она составляет 65% случаев в структуре поражения ПЖ раком. В 10% в процесс вовлекается тело, примерно в 5-9% новообразование развивается в хвосте, в 20% рак поражает ПЖ на всем ее протяжении (мультицентрическое расположение).
От локализации опухоли зависит не только самочувствие пациента, но и возможные способы лечения, дальнейшая продолжительность жизни.
При развитии новообразования в головке состояние тяжелое, опухоль может быстро дать метастазы в самые отдаленные органы (легкие, головной мозг). Опухоль с такой локализацией является самой агрессивной и прогностически неблагоприятной. Встречается она редко — в структуре всех злокачественных новообразований органов системы пищеварения она составляет 3-5%, но диагностируется на самых поздних стадиях — в 95%.
Поскольку в головке проходит конечная часть вирсунгова протока и холедох, соединяясь в один общий выводной канал, они образуют общую ампулу, которая открывается в просвет ДПК через фатеров сосочек. При развитии опухоли выводные каналы могут сдавливаться, это затрудняет отток желчи и панкреатического сока и приводит к развитию механической желтухи. Она сопровождается ярким окрашиванием кожи, желтушностью слизистых, склер, сильным зудом кожи из-за большого количества желчных кислот, ахоличным (обесцвеченным калом), темной мочой. Редко может повыситься сахар в крови. Это связано с преимущественным расположением в головке ацинусов — долек, вырабатывающих поджелудочный сок и ферменты, и небольшим количеством островков Лангерганса, отвечающих за синтез гормонов, в том числе инсулина.

При прорастании опухоли в стенку тонкой или толстой кишки развиваются симптомы непроходимости кишечника. Большое новообразование сдавливает холедох, и болезнь может быть выявлена на ранних этапах: пациент обращается за медпомощью из-за значительного ухудшения своего состояния. В 90% случаев применяется хирургическое лечение.
Опухоли тела и хвоста развиваются бессимптомно, поэтому достигают огромных размеров и успевают распространиться до начала терапии.
Если злокачественная опухоль располагается преимущественно в теле ПЖ, она прорастает в чревное сплетение и проявляется интенсивным болевым симптомов с локализацией в эпигастрии и околопупочной области, которые уменьшаются лишь в положении лежа на боку с притянутыми к животу коленями.
При локализации очагов рака в хвосте поражаются островки Лангерганса, которые преимущественно расположены именно в этой части ПЖ. В 80% случаев поражения хвостовой части возникает сахарный диабет. Обычные жалобы в виде боли, диспепсических проявлений могут отсутствовать. Метастазы поражают селезенку, вовлекается печень, левый надпочечник и почка, лимфатические узлы, сосудистые и нервные стволы. Из-за бессимптомности ракового процесса при данной локализации опухоль достигает неоперабельных размеров, прогноз – крайне неблагоприятный. При иссечении тела и хвоста ПЖ с желчным пузырем и селезенкой с одновременным проведением курса химиотерапии продолжительность жизни – не более года, а выживаемость в течение ближайших 5 лет составляет 6-8%.
Степень злокачественности (по шкале от G1 до G3 или до G4)
Дифференцирование клеток определяет степень злокачественности опухоли: чем она ниже, тем больше разница между патологическими раковыми и нормальными клетками. Все новообразования условно разделяются на 2 типа:
- высокодифференцированные – клетки по строению мало отличаются от нормальных, медленно делятся и проникают в другие органы;
- низкодифференцированные – резко отличаются от обычных, агрессивны и способны к неограниченному делению и распространению. К ним относятся злокачественные образования ПЖ.

В формулировке диагноза этот показатель обозначается буквой G и имеет 5 степеней:
- Gx – неопределенная степень дифференцировки тканей.
- G1 – высокодифференцированная.
- G2 – средняя.
- G3 – низкодифференцированное образование.
- G4 – недифференцированная опухоль – все ее клетки аналогичны друг другу, полностью утрачена дифференцировка (отсутствуют все признаки и функции клеток органа), они способны только к бесконечному делению и росту.
Полнота удаления опухоли
В зависимости от стадии и размера злокачественного новообразования решается вопрос о его удалении. Возможность резекции опухоли и масштабы операции являются показателем, который определяет дальнейший прогноз.
Уровень выживаемости для операбельного рака
При удалении опухоли уменьшается количество раковых клеток, замедляется прогрессирование процесса – это улучшает прогноз.
5-летняя выживаемость по отдельным стадиям ракового поражения ПЖ составляет:
- первая – 61%;
- вторая – 52%;
- третья – 41%;
- четвертая – 16%.
Уровень выживаемости при неоперабельной опухоли
При выявлении рака на стадии, когда операция уже неэффективна, резко укорачивается продолжительность жизни. Применяется только паллиативное лечение, включающее химио- и радиотерапию, обезболивающие препараты. Они направлены на избавление от боли и улучшение самочувствия:
- первая – 12–14%;
- вторая – 5–7%;
- третья – 3%;
- четвертая – 1%.
Как умирают от рака поджелудочной железы?
В последние недели и дни жизни у пациента с опухолью ПЖ развивается маразм на фоне кахексии. Больной критически истощен, не может самостоятельно передвигаться и даже садиться в кровати. Происходит тяжелое изменение психики: пациент глубоко подавлен либо агрессивен к окружающим.
При наличии отдаленных метастазов в головной мозг возникают также нарушения речи, голоса, появляется асимметрия лица.
При поражении органов дыхания, когда метастазы возникают в легких, приступы сухого кашля мешают говорить и сопровождаются кровохарканьем, беспокоит одышка в покое, усиливающаяся при движениях. Изменяется вкус и обоняние (в дальнейшем они могут полностью исчезнуть), появляется равнодушие к пище — больной отказывается от еды. Наблюдается резкое ухудшение, из-за тяжести состояния пациент не может самостоятельно себя обслуживать, возникает полная беспомощность. Больной может скончаться от наступления полиорганной недостаточности — печеночной, почечной и сердечной. У погибшего видны значительно увеличенные выпирающие селезенка и печень, признаки асцита. Умерший от рака ПЖ имеет крайнюю степень истощения, обусловленную вовлечением в раковый процесс практически всех органов и систем.
Лучшей профилактикой рака, а также способом продления сроков жизни является здоровый образ жизни и своевременное обращение к специалисту при любом ухудшении здоровья.
Список литературы
- Барканов А.И. Отдаленные результаты лучевого лечения рака поджелудочной железы. Медицинская радиология 1988 г. №1 стр. 44–49.
- Бескосный А.А., Касумьян С.А., Алибегов Р.А. Послеоперационный прогноз у больных раком поджелудочной железы по показателям углеродного антигена СА 19-9. Судьба больных после стационарного лечения и оперативных вмешательств. Труды 24-й конференции, Смоленск, 1996 г. стр. 509–512.
- Егиев В.Н., Винницкий Л.И., Рудакова М.Н., Оболенский В.Н. Изменение уровня опухолевых маркеров у больных с механической желтухой при раке периампулярной зоны — возможности в диагностике и прогнозировании течения заболевания. Тезисы доклада на Первом Московском международном конгрессе хирургов. М., 1995 г. стр. 331–332.
Источник



