При опухоли поджелудочной железы температура
Раковое поражение поджелудочной железы — одно из самых распространенных и опасных онкологических заболеваний. На ранних стадиях распознать его довольно сложно, а на последующих — он очень редко поддается полному излечению. В 90 % случаев после хирургического удаления случается рецидив.
Для успешного результата очень важно распознать недуг насколько возможно раньше и пройти полное обследование для того, чтобы начать соответствующие меры.
Причины развития злокачественной опухоли
Сегодня достоверно не установлено от чего бывает рак поджелудочной железы. В процессе множественных исследований выявлено, что причины рака поджелудочной железы кроются в патогенном изменении ДНК клеток органа, в итоге этого гены клеток мутируют и перестают нормально функционировать, начинают активно бесконтрольно делиться, что приводит к опухолевому образованию. Что именно становится причиной такого изменения ДНК доподлинно неизвестно, однако, ученными установлен ряд факторов, которые с большой вероятностью могут вызывать рак поджелудочной либо способствовать развитию недуга.
К факторам риска, согласно исследованиям американского Независимого института рака, относятся:
- Длительный хронический панкреатит.
- Цирроз печени.
- Сахарный диабет.
- Наследственная предрасположенность.
- Врожденные мутации генов.
- Курение.
- Злоупотребление алкоголем.
- Прием большого количества жирной, острой еды.
- Канцерогены, которые попадают в организм с пищей, воздухом, водой (пестициды, гербициды, компоненты бытовой химии, пищевые добавки, красители).
На основании проведенных исследований было установлено, что у восьмидесяти процентов пациентов, больных на рак железы, в меню преобладали мясные блюда, а у 90 % была выявлена бактерия Хеликобактер, которая поражает желудок и двенадцатиперстную кишку.
До сих пор актуален вопрос — передается ли рак поджелудочной железы по наследству? Такая вероятность действительно существует, однако подобных случаев зарегистрировано всего около 7 %. Поэтому, если в семье кто-то был болен раком, это не означает, что потомок обязательно будет поражен этим недугом. Однако человек будет находиться в группе риска, что требует от него выполнения соответствующих мер профилактики и периодического прохождения диагностики.
Современная медицина предлагает исследования, которые могут установить степень наследственной предрасположенности к раку поджелудочной.
К самым распространенным факторам развития злокачественной опухоли относятся хронический панкреатит, употребление вредной, некачественной пищи, длительное пребывание в условиях загрязненного воздуха. Также ученными установлено, что развитию онкологии активно способствуют депрессии и стрессы.
Симптоматика заболевания
К сожалению, на ранних этапах злокачественная опухоль поджелудочной железы развивается практически бессимптомно, и распознать недуг можно лишь после комплексной диагностики. При обычном осмотре врача чаще всего раковая опухоль обнаруживается, когда размеры образования превышают три сантиметра.
Симптомы рака поджелудочной железы на ранних стадиях:
- ухудшение аппетита;
- вздувается живот, ощущается дискомфорт;
- уменьшение веса без явного на то повода;
- ощущение слабости, недомогание;
- тошнота, эпизодичная рвота;
- пожелтение кожи (этот признак может появляться как на ранних сроках, так и уже на поздних).
Признаки рака поджелудочной железы на последующих этапах дополняются такими симптомами:
- сухость в ротовой полости, частое желание пить;
- пронизывающая боль в поясничной зоне и левом подреберье;
- воспаление вен на ногах;
- увеличение объёма живота.
Боли при раке ПЖ обычно пронизывающие, локализируются в зоне поясницы либо под левым ребром. Сила болевых ощущений может многое рассказать о тяжести ракового поражения. Чем сильнее боль, тем запущеннее стадия заболевания. Часто пациенты жалуются на дискомфорт в верхней области брюшной полости.
Диарея при раке поджелудочной железы встречается в 95% случаев. Это очень опасное состояние, которое приводит к обезвоживанию организма. Поэтому лечебная терапия должна быть дополнена приемом препаратов, нормализующих стул и работу ЖКТ.
Температура при раке поджелудочной повышается на более поздних этапах, может достигать 38 градусов и выше. Когда рак блокирует желчные протоки, появляется бесцветный стул, зуд, моча приобретает темный цвет.
Стадии развития рака
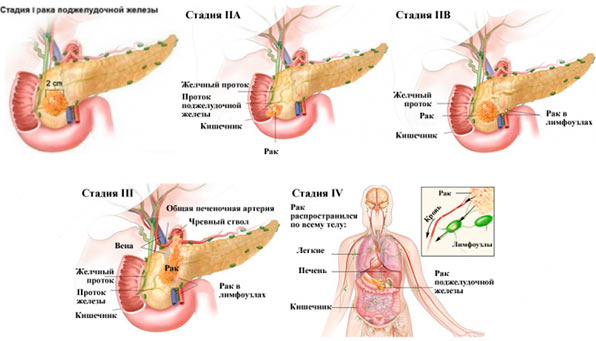
Определение стадии рака очень важно для установления адекватного комплекса лечебных мероприятий. Чем раньше обнаружена опухоль, тем больше шансов на успешное лечение.
Всего выделяют четыре стадии развития злокачественной опухоли:
Первая
Включает такие разновидности:
- 0 (нулевая) – образование находится в рамках мембраны слоя клеток, с которого она начинает развиваться. Оно не метастазирует и не вызывает структурные изменения в органе, протекает практически бессимптомно;
- 1А — образование распространяется за пределы мембраны и в размере достигает 2 см;
- 1Б – образование в размере более двух сантиметров, однако не распространяется за рамки органа, не метастазирует.
Вторая
Характеризируется тем, что злокачественное образование распространяется за рамки органа. Имеет две разновидности:
- 2А – рак прорастает в важные для жизни анатомические образования (клетчатку, связки, двенадцатиперстную кишку, сосуды), однако еще не метастазирует;
- 2Б – образование распространяется за пределы поджелудочной либо остается в рамках толщи поджелудочной, при этом метастазирует в лимфоузлах первого порядка.
Третья
Образование распространяется далеко за рамки поджелудочной, распространяется на желудок, двенадцатиперстную кишку, сосуды, метастазирует в лимфоузлах второго порядка, забрюшных лимфоузлах, узлах по направлению печеночной артерии, вен.
Четвертая
Опухоль активно распространяется на все располагающиеся рядом и в отдаленно расположенные органы (может образовываться в легких, печенке), метастазирует во все лимфоузлы.
Методы обследования для выявления злокачественных образований
Опасность заболевания заключается в том, что на ранних стадиях выявить его очень сложно. Болезнь не проявляется яркими симптомами, проявляется лишь общим ухудшением состояния, недомоганием, нарушением аппетита и потерей веса. Современная медицина еще не нашла эффективных способов обнаружить онкологию поджелудочной на самых ранних этапах, когда она еще не достигла 1-2 см.
Диагностика рака поджелудочной железы осуществляется такими методами:
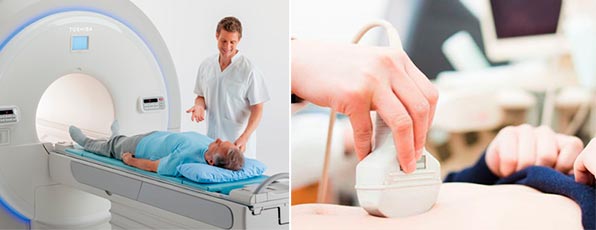
- Ультразвук. Обследуются все органы брюшной полости и забрюшная область. Чтобы специалист мог хорошо рассмотреть поджелудочную, важно правильно подготовиться к УЗИ. Орган расположен достаточно глубоко, плохо просматривается по причине накопления газов в рядом расположенной кишке.
- Томография (КТ, МРТ). Наиболее эффективной считается магнитно-резонансная томография (МРТ). С ее помощью можно хорошо рассмотреть мягкие ткани и поджелудочную. Также она дает возможность распознать метастазы в лимфоузлах и остальных органах.
- Проведение анализа крови на онкомаркеры. При помощи этого анализа выявляются специфические белковые молекулы и антигены, которые вырабатываются раком железы. Это онкомаркеры СА 19-9и СЕА. В анализе указывается обнаруженное количество маркеров и норма.
- ЭРХПГ – используют при пожелтении кожи. Он не способен установить присутствие или отсутствие образования. Его применяют для исключения образования в желчных протоках камней, которые закупоривают протоки и могут вызывать механическую желтуху. Ведь такая желтуха один из основных симптомов развития злокачественной опухоли на головке железы.
- Биопсия. Самый достоверный метод для установления наличия злокачественной опухоли. Ее суть заключается в исследовании паталогически измененных тканей (гистологическое исследование) или клеток (цитологическое исследование). Выполнение манипуляции достаточно сложное. С помощью специальной тонкой иглы, которая вводится в тело пациента до достижения необходимой области, производится забор тканей либо клеток. Процедура проводится одновременно с рентгеноскопией либо ультразвуком, чтобы специалист визуально мог контролировать прохождение инструмента.
Одним из самых быстрых и экономных способов визуализировать раковое образование является УЗИ. Однако можно ли увидеть на УЗИ рак ПЖ, ведь она расположена очень глубоко? Практика показывает, что при данном исследовании обнаружить опухоль поджелудочной удается редко и уже на поздних этапах. Особенно это затруднительно, если пациент страдает ожирением.
Поэтому визуальное обследование поджелудочной железы на онкологию лучше проводить методом КТ или МРТ, он более информативен.
Сколько живут с раком железы?
Раковое заболевание поджелудочной относится к наиболее опасным видам онкологии, по уровню смертности от злокачественных патологий он занимает четвертое место. Это можно объяснить тем, что орган находится очень глубоко, увидеть опухоль достаточно сложно и практически невозможно до достижения ею размеров 2 см, а это уже завершающийся этап первой стадии.
На ранних стадиях болезнь протекает практически бессимптомно, проявленные же признаки легко спутать с расстройством желудка либо простым недомоганием. А на поздних этапах болезнь уже не поддается полному излечению. Манипуляции по удалению опухоли и метастазов очень сложные, имеют множество побочных эффектов.
Продолжительность жизнедеятельности зависит от того, как быстро развивается рак поджелудочной железы, этапа обнаружения и эффективности лечения. Раковые клетки ПЖ делятся достаточно быстро. Средняя длительность жизни людей с поставленным диагнозом — от полугода да года. Редко при хорошем иммунитете и эффективно подобранном лечении больным удается прожить около пяти лет (всего до 5% случаев).
Если рак был обнаружен на первой стадии (а это удается лишь в 7% случаев) и приняты эффективные меры лечения опухоли, прожить пять лет удается около 20% пациентов. Приблизительно 5% при благоприятном исходе могут прожить около десяти лет.
При обнаружении на второй, третьей стадии (удается в 28% случаев) длительность жизни при условии лечения может определяться от двух до пяти лет. Прожить пятилетний рубеж смогли только 8% пациентов. Если рак был выявлен на четвертой стадии, срок жизни варьируется в пределах от шести месяцев до одного года. Жить пять лет удается только 1 %. При рецидиве рака поджелудочной средняя длительность жизнедеятельности определяется от 6 месяцев до года.
Загрузка…
Источник
Желтуха является вторым по значимости признаком рака поджелудочной железы (после боли). В ряде случаев она сочетается с болевым синдромом, но может выступать и как самостоятельный первый и единственный признак заболевания.
Чаще всего развитие желтухи наблюдается при локализации опухоли в головке поджелудочной железы. Это связано с тем, что опухоль прорастает или сдавливает желчный проток, приводя к застою желчи, со всеми вытекающими последствиями.
Несколько реже желтуха возникает при опухолевом поражении тела и хвоста поджелудочной железы. В этом случае наиболее частой причиной ее развития является сдавление желчного протока лимфатическими узлами, пораженными метастазами.
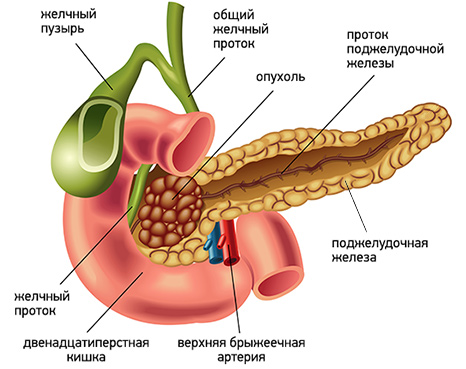
В целом возникновение желтухи наблюдается у 70-80% больных раком поджелудочной железы. Это грозное состояние, которое влияет на работу всего организма, в том числе сердечно-сосудистой системы, обмена веществ, нервной системы и др. Возможность компенсации данного осложнения влияет на общую продолжительность жизни таких больных.
Многие клиницисты считают, что развитие желтухи при раке поджелудочной железы является признаком неоперабельности опухоли. Однако на практике встречаются случаи, когда нарушение оттока желчи возникает при небольшой опухоли, расположенной около желчного протока. У таких пациентов удается своевременно обнаружить рак и провести радикальное лечение. Таким образом, желтуха для них оказывается своего рода спасительным симптомом.
Причины и механизм развития желтухи при раке ПЖ
Причины развития желтухи при раке поджелудочной железы следующие:
- Прорастание опухоли в желчный проток и обтурация (закупорка) его просвета.
- Сдавление желчных протоков пораженными лимфатическими узлами.
- Нарушение моторики желчных протоков из-за опухолевого поражения их стенки. В этом случае формально желчные протоки остаются проходимыми, но дренаж желчи осуществляется не в полной мере.
- Метастатическое поражение печени с обтурацией внутрипеченочных протоков.
Желтуха при раке поджелудочной железы носит механический характер и обусловлена застоем желчи в желчных протоках. Это, в свою очередь, приводит к нарастанию давления в них, расширению и даже разрыву желчных капилляров и обратному всасыванию желчи в кровоток. Из-за этого в крови повышается уровень прямого билирубина, который попадает в ткани организма, пропитывает их и приводит к образованию желтушного цвета кожи, слизистых и склер.
Запись
на консультацию
круглосуточно
Желчные кислоты, при поступлении в кровь, оказывают системное токсическое действие, что сопровождается нарушением сердечно-сосудистой деятельности (возникает брадикардия, снижение артериального давления) и деятельности нервной системы. Больные становятся вялыми, сонливыми, у них меняется характер, могут появляться признаки депрессии и повышенной раздражительности. При тяжелой желтухе возникает токсическое действие на головной мозг, что сопровождается развитием энцефалопатии, сопора и даже комы.
Определенные патологические эффекты оказывает и прекращение поступления желчи в кишечник:
- В первую очередь, страдает пищеварение — нарушается всасывание жиров, и они выводятся вместе с калом (стеаторея). Также нарушается всасывание белков.
- Нарушается метаболизм жирорастворимых и кишечно синтезируемых витаминов. Одним из них является витамин К, который необходим для нормальной работы кровесвертывающей системы. При его дефиците развиваются кровотечения.
- В норме желчь обладает бактерицидным действием и оказывает влияние на микробный пейзаж кишечника. При ее отсутствии начинают активно развиваться анаэробы, которые приводят к усилению процессов гниения и брожения в кишечнике.
- При недостатке желчных пигментов, кал становится «бесцветным» — ахоличный кал.
- Застой желчи вызывает изменение ее физико-химических свойств, что приводит к образованию желчных камней. Это еще больше усугубляет ситуацию механической желтухи, усложняя возможность ее устранения.
Симптомы желтухи
Желтушность покровных тканей
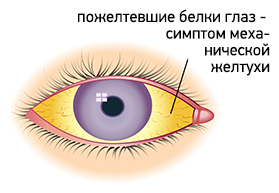 Основным симптомом механической желтухи является пожелтение кожи, слизистых оболочек и белков глаз. В начале заболевания кожа приобретает желтый или желто-коричневый цвет. Но по мере нарастания уровня билирубина и его окисления, цвет меняется на лимонно-желтый или зеленоватый. Также желтый цвет приобретают все биологические жидкости организма за исключением слез и слюны. Моча приобретает темно-коричневый цвет, а кал, наоборот, обесцвечивается.
Основным симптомом механической желтухи является пожелтение кожи, слизистых оболочек и белков глаз. В начале заболевания кожа приобретает желтый или желто-коричневый цвет. Но по мере нарастания уровня билирубина и его окисления, цвет меняется на лимонно-желтый или зеленоватый. Также желтый цвет приобретают все биологические жидкости организма за исключением слез и слюны. Моча приобретает темно-коричневый цвет, а кал, наоборот, обесцвечивается.
Кожный зуд
Причины возникновения кожного зуда при желтухе до конца не ясны. Считается, что он возникает из-за раздражения рецепторов кожи желчными кислотами. У больных раком поджелудочной железы зуд может возникать по мере нарастания желтухи, или до ее начала, усиливаясь по мере нарастания гипербилирубинемии. Он серьезно ухудшает качество жизни больных, может носить нестерпимый характер, мешать нормальному сну, вызывать раздражительность. У многих пациентов на коже образуются расчесы, которые со временем могут инфицироваться.
Осложнения желтухи
Механическая желтуха является очень грозным состоянием. При отсутствии лечения приводит к гибели больного.
По мере развития процесса неизбежно возникает поражение гепатоцитов, нарушаются детоксикационные функции печени и в организме образуется большое количество токсических веществ, которые поражают все органы и системы. Развивается синдром эндотоксемии.
Параллельно с этим происходит нарушение функции почек из-за развития микрососудистых тромбозов и спазма кровеносных сосудов. Нарушается функция нефронов, нарастает почечная недостаточность, в крови повышается уровень мочевины и креатинина. Развивается печеночно-почечный синдром, на фоне которого развивается множество тяжелых патологических реакций:
- Токсические вещества проникают через гемато-энцефалический барьер, приводя к развитию энцефалопатии, которая сопровождается спутанностью сознания, сопором и, в конце концов, приводит к коме и гибели больного. Действие токсических веществ на нервные волокна приводит к нарушению работы сердца, что сопровождается снижением частоты сердечных сокращений (брадикардией).
- Нарушается синтез факторов свертывания крови, что приводит к развитию ДВС-синдрома — жизнеугрожающего состояния, при котором сначала возникает множество внутрисосудистых тромбов, а потом, при истощении кровесвертывающих факторов на этом фоне развивается кровотечение, которое очень сложно остановить.
- Под воздействием желчных кислот происходит разрушение сурфактанта — основного вещества легочной ткани, который обеспечивает обогащение крови кислородом. Из-за этого нарастает гипоксия, и развивается острая дыхательная недостаточность.
Диагностика желтухи
Диагностические мероприятия при желтухе носят комплексный характер и направлены на определение степени тяжести самой патологии, а также причин, вызвавших ее. Применяются следующие методы исследования:
Лабораторные исследования. Главным лабораторным маркером желтухи является увеличение билирубина. В крови он существует в виде двух фракций — свободной и связанной. При механической желтухе на начальном этапе происходит увеличение именно связанного, прямого билирубина, затем нарастает количество и непрямого. Также определяются показатели, которые изменяются при развитии холестаза — холестерин, липиды, щелочная фосфатаза, ГГТП и др.
Ультразвуковое исследование брюшной полости, печени, желчных протоков и забрюшинного пространства. При механической желтухе будут обнаруживаться расширенные желчные протоки, гиперплазия их стенки. В ряде случаев удается визуализировать наличие опухоли поджелудочной железы и определить ее прорастание в желчный проток, или его сдавление опухолевыми массами.
Более информативным методом визуализации опухоли поджелудочной железы является КТ и/или МРТ с контрастированием. Данные методы позволяют более детально визуализировать опухоль и ее взаимоотношение с окружающими тканями, обнаружить метастазы, в том числе в регионарных лимфоузлах или печени.
Исследование проходимости желчных протоков. Позволяет визуализировать просвет протоков и обнаружить места их сужения или обструкции. С этой целью проводят ретроградную холангиопанкреатографию — с помощью эндоскопической техники в просвет большого дуоденалного сосочка (место, которым открываются желчный и панкреатический протоки в просвет 12-перстной кишки) вводят рентгеноконтрастное вещество и делают снимки, на которых визуализируется протоковая система. Эндоскоп вводится через рот. Перед началом процедуры пациент получает легкую седацию, а для ослабления рвотного рефлекса глотку орошают раствором анестетика.
Еще одним методом визуализации протоковой системы является чрескожная чреспеченочная холангиография. В этом случае контраст вводится посредством пункции печеночных протоков через переднюю брюшную стенку. Чтобы правильно попасть в необходимую область, используют ультразвуковой контроль. После того, как контраст заполнит протоки, делают рентгеновские снимки, на которых хорошо видны печеночные протоки и места их обструкции.
Запись
на консультацию
круглосуточно
Лечение желтухи при раке поджелудочной железы
Радикальное лечение рака поджелудочной железы возможно только с помощью хирургических операций, остальные методы — химио- и радиотерапия являются вспомогательными и применяются либо как дополнительные методы, которые позволяют стабилизировать процесс, либо как паллиативное лечение для облегчения симптомов заболевания.
Однако в условиях наличия механической желтухи проводить специфическое противоопухолевое лечение (в том числе радикальные хирургические операции) очень рискованно, поскольку состояние пациента является декомпенсированным и высоки риски летальности. По данным некоторых клиник, она достигала 10-34%. Поэтому на первый план выходит купирование желтухи, снижение интоксикации, снижение уровня билирубина с помощью декомпрессии желчных протоков малоинвазивными хирургическими методиками.
Основными методами декомпрессии и восстановления пассажа желчи является стентирование, которое может выполняться либо во время эндоскопической ретроградной холангиопанкреатографии (ЭРПХ), либо во время чрескожной чреспеченочной холангиографии (ЧЧХГ).
Чрескожное чреспеченочное холангиодренирование и стентирование желчных протоков (ЧЧХДС)
Необходимым условием проведения данной операции является расширение желчных протоков. При механической желтухе это не представляет проблемы, но бывают случаи, когда обтурация неполная, и для расширения протоков нужно немного больше времени.
- ЧЧХД проводится в условиях рентгеноперационной под местной анестезией. Место пункции стенки живота определяется для каждого пациента индивидуально с учетом места локализации обструкции.
- Кожа обрабатывается антисептиком и надсекается скальпелем для облегчения прохождения пункционной иглы. После этого игла под контролем УЗИ вводится на глубину 5-10 см, пока не попадет в расширенный желчный проток (диаметр иглы около 1 мм). После этого через иглу в проток вводят несколько миллилитров контрастирующего вещества для контроля попадания именно в желчный проток, а не в сосуды печени. Если все в порядке, через иглу в просвет протока вводят мягкий проводник, диаметром 0,3 мм, после чего иглу удаляют. С помощью проводника устанавливают гибкий катетер диаметром около 2 мм, через который вводят контрастирующий препарат и проводят серию снимков для обнаружения места обструкции, ее протяженность и степень блокирования пассажа желчи. После этого определяют тактику дальнейших действий:
- По возможности, через место сужения в просвет тонкой кишки проводят проводник, через который устанавливается дренаж — пластиковая трубка с множеством отверстий. Его ставят так, чтобы часть отверстий находилась выше места опухоли, а часть ниже ее. Таким образом, желчь будет попадать в дренаж до места обструкции и выходить после него. Наружный конец дренажа выводят на поверхность кожи и присоединяют к нему резервуар, куда будет оттекать избыток желчи.
- Если обтурация непроходима, дренирование желчи будет отводиться только наружно, чтобы снизить токсический эффект гипербилирубинемии. Для компенсации дефицита желчи в желудочно-кишечном тракте, ее придется принимать перорально, запивая водой или соком. Когда воспалительный процесс утихнет, и состояние пациента компенсируется, проводят повторную попытку реканализации или проведения радикальной операции по удалению опухоли поджелудочной железы.
Следует учитывать, что дренирование — это временная мера, направленная на разрешение экстренной ситуации, которая на фоне механической желтухи очень быстро усугубляется. После стабилизации состояния пациента, решается вопрос о возможности проведения радикального удаления опухоли поджелудочной железы. Если это невозможно, проводят стентирование желчных протоков — в месте обтурации устанавливается специальный каркас (стент), который более прочно фиксируется к стенкам протока и поддерживает их в расправленном состоянии.
Установка стента проводится следующим образом:
- Через имеющийся дренаж, к месту стентирования подводят тонкий проводник, а сам дренаж удаляют.
- Если имеется выраженный стеноз, который мешает установке стента, проводят баллонную дилятацию — по проводнику к месту стеноза подводят баллон и расправляют его на несколько минут (в раскрытом состоянии его диаметр около 6-8 мм). Это приводит к временному расширению просвета протока. После этого баллон сдувают и удаляют.
- Через тот же проводник в место стеноза подводится стент в сложенном состоянии. Его диаметр определяют заранее во время проведения холангиографии. После контроля правильности установки стента, его расправляют и извлекают проводящую систему. После этого пациента наблюдают в течение нескольких дней, и если все хорошо, выписывают из стационара.
Эндоскопическое стентирование
Эндоскопическое стентирование проводится во время процедуры эндоскопической ретроградной холангиографии. После того как будет проведено исследование протоковой системы, в место стеноза через фатеров сосочек, находящийся 12-перстной кишке вводят проводник и по нему аналогичным образом устанавливают стент. После контроля правильности его расположения, стент раздувают и удаляют вспомогательное оборудование.
При невозможности выполнения стентирования проводят открытые операции по наложению обходных анастомозов между желчными протоками и кишечником в обход опухоли.
Операции на опухоли
Операции при раке поджелудочной железы являются одними из самых сложных в современной хирургии, поскольку требуют удаления большого объема тканей. Удаляется не только сама железа, пораженная опухолью, но и рядом расположенные органы: часть тонкой кишки, часть желудка, желчный проток, регионарные лимфатические узлы, висцеральная жировая клетчатка. Разумеется, после такого объема вмешательства требуется серьезная реконструкция и восстановление проходимости желудочно-кишечного тракта и желчных протоков.
Однако оперативное лечение возможно далеко не у всех пациентов, поскольку в подавляющем большинстве случаев рак поджелудочной железы диагностируется, когда опухоль имеет нерезектабельное состояние. В этом случае назначаются другие методы противоопухолевого лечения для перевода новообразования в резектабельное состояние, после чего делают попытку радикальной операции.
Химио- и радиотерапия
Химиотерапия (ХТ) при раке поджелудочной железы может назначаться в предоперационном и послеоперационном периоде. В первом случае, ее целью будет уменьшение опухолевой массы и достижение резектабельности. В послеоперационном периоде ХТ назначается для поддержания результата лечения и предотвращения прогрессирования и метастазирования рака.
Основным препаратом, используемым при адъювантной ХТ рака поджелудочной железы, является гемцитабин. Его могут применять как в монорежиме, так и в комплексных схемах совместно с капецитабином или фторурацилом. При лечении метастатического рака или при прогрессировании, после адъювантной ХТ применяются более агрессивные 4-х компонентные схемы.
Радиотерапия в основном применяется в качестве паллиативной терапии для облегчения болевого синдрома. Но есть данные о ее эффективности в рамках проведения химиолучевой терапии на этапе подготовки к радикальному хирургическому вмешательству.
Запись
на консультацию
круглосуточно
Источник


