Причины снижения секреторной активности поджелудочной железы
1. Укажите основные особенности мембранного пищеварения:
+ происходит в практически стерильных условиях,
– происходит с участием кишечной микрофлоры,
+ осуществляется ферментами фиксированными на мембране щёточной каёмки кишечника,
– обеспечивает начальный гидролиз надмолекулярных агрегатов и крупных молекул,
+ высокая сопряжённость переваривания и всасывания пищевых субстратов,
– осуществляется ферментами преимущественно поджелудочной железы.
2. Укажите возможные причины развития желудочной гипосекреции:
– усиление парасимпатической стимуляции желудка,
+ повреждение обкладочных клеток слизистой оболочки желудка,
+ снижение выработки и выделения гастрина,
– увеличение выработки и выделения гистамина,
– снижение выработки и выделения секретина,
+ увеличение образования энтерогастрона,
– уменьшение секреции холецистокинина.
3. Укажите гастроинтестинальные гормоны избыток которых вызывает гиперсекрецию панкреатического сока:
– гастрин,
+ холецистокинин,
+ секретин,
– мотилин.
4. Укажите возможные причины снижения секреторной активности поджелудочной железы:
– усиление парасимпатической стимуляции железы,
+ ослабление парасимпатической стимуляции железы,
+ снижение выработки и выделения холецистокинина,
– повышение выработки и выделения холецистокинина,
+ снижение выработки и выделения секретина,
– повышение выработки и выделения секретина,
+ желудочная ахилия,
+ ахолия.
5. Как изменится эвакуация пищевых масс из желудка при одновременном повышении секреции и кислотности желудочного сока?
+ замедлится,
– ускорится.
6. Как изменится эвакуация пищевых масс из желудка при одновременном снижении секреции и кислотности желудочного сока?
– замедлится,
+ ускорится.
7. Укажите последствия ахлоргидрии желудочного сока:
+ уменьшение выделения секретина слизистой оболочкой двенадцатиперстной кишки,
+ снижение активности пептических ферментов желудочного сока,
– замедление эвакуации пищевых масс из желудка в кишечник.
8. Всасывание каких витаминов значительно ухудшится при ахолии?
+ витамина А,
– витамина В1,
– витамина В2,
– витамина В12,
+ витамина D,
+ витамина Е,
+ витамина К,
– фолиевой кислоты.
9. Какие из указанных нарушений пищеварения могут обусловить возникновение стеатореи?
– недостаточность переваривания и всасывания углеводов,
+ недостаточность синтеза панкреатических и кишечных липаз,
– недостаточность синтеза трипсиногена в поджелудочной железе,
+ ахолия.
10. Укажите последствия ахолии:
+ ухудшение переваривания и всасывания жиров,
– ухудшение всасывания воды и электролитов,
+ нарушение активности микрофлоры кишечника,
– усиление секреции панкреатического сока,
– усиление моторики кишечника,
+ ослабление моторики кишечника,
+ ухудшение переваривания белков,
+ ухудшение переваривания углеводов.
11. Укажите возможные причины развития желудочной гиперсекреции:
+ чрезмерная парасимпатическая стимуляция желудка,
– увеличение выработки и выделения соматостатина,
+ увеличение выработки и выделения гастрина,
– дефицит выработки гастрина,
+ увеличение образования и выделения гистамина в стенке желудка,
– увеличение активности гистаминазы
12. Укажите основные причины развития синдрома мальабсорбции:
+ атрофия микроворсинок тонкого кишечника,
+ обширная резекция тонкого кишечника,
– гиперацидный гастрит,
+ хронические энтериты,
+ ахолия,
– холецистэктомия.
13. Назовите проявления синдрома кишечной мальабсорбции:
+ похудание астения,
– рвота отрыжка изжога,
+ полигиповитаминоз,
– артериальная гипертензия,
+ анемия,
+ отёки,
– ожирение,
+ иммунодефициты.
14. Укажите возможные причины кишечной аутоинтоксикации:
– гипосекреция желудочного сока,
+ гипосекреция панкреатического сока,
– усиление эвакуаторной функции кишечника,
+ ослабление эвакуаторной функции кишечника,
+ обширное повреждение микроворсинок тонкого кишечника,
– гипертрофия микроворсинок тонкого кишечника,
+ ахолия.
15. Какой фактор имеет как правило большее значение в патогенезе язвенной болезни двенадцатиперстной кишки?
+ кислотно-пептическая агрессия,
– снижение защитных свойств слизистой оболочки кишки.
16. Какие состояния характерны для панкреатической ахилии?
– полигиповитаминоз А В С Е,
+ креаторея,
+ гипорексия,
+ стеаторея,
– булимия,
+ амилорея.
17. В защите слизистой оболочки желудка от кислотно-пептической агрессии желудочного сока играют роль:
+ синтез Пг клетками слизистой оболочки,
+ секреция бикарбоната,
– синтез внутреннего фактора,
– ограничение кровотока в стенке желудка,
+ секреция слизи содержащей муцин.
18. Какие механизмы играют существенную роль в патогенезе пептической язвы желудка:
+ повреждение слизистой оболочки жёлчными кислотами и лизолецитином при рефлюксе кишечного содержимого,
+ снижение базального тонуса пилорического сфинктера,
– снижение парасимпатических влияний на слизистую желудка,
+ усиление обратной диффузии Н+ в слизистую оболочку,
+ действие Helicobacter pylori на защитный слой слизистой оболочки,
+ повышение кислотности желудочного сока,
+ торможение синтеза Пг клетками слизистой оболочки.
19. Какие из перечисленных факторов играют существенную роль в патогенезе язвы желудка при стрессе?
+ повышение тонуса блуждающего нерва,
+ повышенная секреция желудочного сока,
– усиление синтеза ПгЕ2 клетками эпителия желудка,
– увеличение продукции слизи,
– повышение проницаемости сосудов,
+ ослабление регенерации эпителия.
20. Укажите факторы участвующие в патогенезе отрыжки:
+ брожение и гниение в желудке,
+ увеличение внутрижелудочного давления,
– кардиоспазм,
+ спазм привратника,
+ рефлекторное сокращение мышц желудка и диафрагмы,
+ рефлекторное сокращение мускулатуры брюшного пресса.
21. Какие состояния приводят к усилению перистальтики кишечника?
+ ахилия,
– понижение тонуса парасимпатических нервов,
+ повышение возбудимости рецепторов кишечной стенки,
+ воспаление ЖКТ (энтерит,
– постоянное употребление пищи бедной клетчаткой.
22.Какие типы патологической секреции желудка известны?
+ астенический
– нормальный
+ возбудимый
+ инертный
+ тормозный
2З.Гипосаливация может быть следствием:
– токсикоза беремености
– тошноты и рвоты
– действия вегетативных ядов (пилокарпина)
+ паротита
+ страха, волнения
24.Гиперсаливация может быть следствием:
– обезвоживания организма
– образования камней в слюнных протоках
+ гельминтоза
+ воспалительного процесса в полости рта и желудка
+ бульбарного паралича
25.Астенический тип желудочной секреции характеризуется:
+ повышением возбудимости желудочных желез на механическое раздражение
– повышением возбудимости желудочных желез на химическое раздражение
+ быстрой истощасмостыо желудочных желез
-общее количество желудочного сока выше, чем в норме
– pH желудочного сока 4,0 – 6,5
26.Какие нарушения пищеварения наблюдаются при гиперсекреции и повышении
кислотности желудочного сока?
+ в желудке развиваются процессы брожения
– поносы
– количество пищевой кашицы, поступающей в кишечник, увеличивается
+ отрыжка
+ изжога
27.Что характерно для ахилии?
+ нарушается дуоденальное пищеварение
– усиливается секреция секретина
– запоры
– ослабление перистальтики кишечника
– длительный спазм привратника
28.Что характерно для возбудимого типа желудочной секреции?
– повышение секреции на механические и снижение на химические раздражители
+ повышенная кислотность желудочного сока
– увеличено время содового теста
– рН желудочного сока натощак 3,0-5,0
+ после пробного завтрака рН восстанавливается до исходного уровня через 12-18 минут и продолжает постепенно снижаться в течение последующих 1-2 часов
29.Назовите причины развития гипо- и ахолий.
+ закупорка или сдавление общего желчного протока
+ нарушение желчеобразовательной функции печени
– нарушение жирового обмена
– нарушение портального кровообращения
– нарушение антитоксической функции печени
30.Какие процессы разовьются при нарушении желчеотделения?
– усиление всасывания жирных кислот
– усиление всасывания холестерина
+ стеаторея
+ метеоризм
+ снижение перистальтики кишечника
31 .Назовите причины нарушения экзокринной функции поджелудочной железы.
+ дуодениты
+ воспалительные процессы
+ закупорка или сдавление панкреатического протока
– нарушение всасывания жира
– нарушение переваривания белков
32.Какие процессы развиваются при панкреатитах?
+ стеаторея
– гипертония
+ нарушение процессов пищеварения в кишечнике
– в моче снижается содержание диастазы
+ гипотония
33.С чем связано замедление всасывания в тонком кишечнике?
+ с нарушением регенерации слизистой кишечника
+ с ишемией кишечной стенки
+ с нарушением пристеночного пищеварения
– с активным расщеплением пищевых масс в желудке
+ с развитием панкреатита
34.Что следует относить к нарушениям двигательной функции желудка?
+ гипертонус желудка
+ атонию желудка
+ изжогу
+ отрыжку
+ икоту
+ рвоту
35.Когда нарушается пристеночное пищеварение?
– при активации полостного пищеварения
+ при нарушении моторики кишечника
+ при ахолии
+ при острых кишечных инфекциях
+ при действии токсических веществ
36.Укажите происхождение ферментов, осуществляющих пристеночное пищеварение.
+ адсорбируются из химуса
+ синтезируются энтероцитами
– поступают с белками крови
– транспортируются к щеточной кайме форменными элементами крови
37.Укажите причины ускорения перистальтики кишечника.
– авитаминоз В-1
– повышение кислотности желудочного сока
– прием пищи, бедной клетчаткой
– скудное питание
+ воспалительный процесс в кишечнике
38.Укажите причины замедления перистальтики.
+ отравление свинцом
– воспалительный процесс в кишечнике
– действие на стенку кишечника продуктов брожения и гниения
– ахилия
– повышение возбудимости центра п. vagus
39.Какие факторы вызывают нарушение кишечного мембранного пищеварения?
– адреналин
+ нарушение структуры микроворсинок
– холестерин
+ расстройства перистальтики кишечника
+ действие цитостатиков
40.Укажите механизм развития демпинг-синдрома.
+ рефлекторное влияние с тощей кишки при быстром ее переполнении
– развитие рефлекса Бейнбриджа
– при сильном психическом потрясении выпадает влияние коры головного мозга на
перистальтику кишечника
– подавление деятельности пищевого центра
– врожденное нарушение перистальтики (при болезни Гиршпрунга)
41.В чем проявляется повышенное вагусное влияние на функции желудка?
+ повышается секреция соляной кислоты
– снижается моторная функция желудка
+ усиливается образование пепсина
+ повышается уровень гистамина
– снижается секреция гастрина
42.С чем связано нарушение защитных свойств слизистой желудка?
– с снижением продукции соляной кислоты
+ с уменьшением синтеза муцина
+ с снижением продукции простагландинов
– уменьшение влияния глюкокортикоидов
+ нарушение микроциркуляции
43.Механизмы патогенеза язвенной болезни желудка?
+ нарушение нейрогуморальной регуляции
+ снижение защитных свойств слизистой желудка
+ активация эндогенных агрессивных факторов
– снижение продукции пепсина
+ влияние бактериальных факторов
44.Клинические симптомы язвенной болезни желудка?
– парез кишечника
+ боль
+ рвота
+ изжога
– снижение артериального давления
45.Общая кислотность желудочного сока в норме?
– 20-40 ед.
– рН 7,4
– 120-160 ед.
+ 60-80 ед.
– рН7,2
46. К основным причинам нарушения пищеварения относятся:
+ злоупотребление алкоголем и курение
+ психическая травма
+ погрешности питания
– сердечная недостаточность
– гиперволемия
Источник
Вопросы компьютерных
тестов на занятии № 26 по теме
«Нарушения
пищеварительной функции желудка и
кишечника»
Назовите
основные особенности мембранного
пищеварения:
1.
Осуществляется ферментами, фиксированными
на ворсинках энтероцитов
2.
Обеспечивает начальный гидролиз белковых
молекул
3.
Высокая сопряженность переваривания
и всасывания пищевых субстратов
4.
Осуществляется ферментами преимущественно
поджелудочной железы
5.
Происходит в практически стерильных
условиях
6.
Происходит с участием кишечной микрофлоры
Укажите
возможные патогенетические механизмы
развития желудочной гипосекреции:
1.
Чрезмерная парасимпатическая стимуляция
желудка
2.
Чрезмерная симпатическая стимуляция
желудка
3.
Снижение выработки и выделения гастрина
4.
Увеличение выработки и выделения
гистамина
5.
Снижение выработки и выделения секретина
6.
Увеличение образования энтерогастрона
7.
Уменьшение секреции холецистокинина
Укажите
гастроинтестинальные гормоны, избыток
которых вызывает гиперсекрецию
поджелудочной железы:
1.
Гастрин
2.
Секретин
3.
Холецистокинин
4.
Мотилин
Укажите
возможные причины снижения секреторной
активности поджелудочной железы:
1.
Усиление парасимпатической стимуляции
железы
2.
Ослабление парасимпатической стимуляции
железы
3.
Снижение выработки и выделения
холецистокинина
4.
Повышение выработки и выделения
холецистокинина
5.
Снижение выработки и выделения секретина
6.
Повышение выработки и выделения секретина
7.
Желудочная ахилия
8.
Ахолия
Как
изменится эвакуация пищевых масс из
желудка при одновременном повышении
секреции и кислотности желудочного
сока?
1.
Замедлится
2.
Ускорится
Как
изменится эвакуация пищевых масс из
желудка при одновременном снижении
секреции и кислотности желудочного
сока?
1.
Замедлится
2.
Ускорится
Укажите
последствия ахлоргидрии желудочного
сока:
1.
Уменьшение выделения секретина слизистой
оболочкой двенадцатиперстной кишки
2.
Снижение активности пептических
ферментов желудочного сока
3.
Замедление эвакуации пищевых масс из
желудка в кишечник
Всасывание
каких витаминов значительно ухудшится
при ахолии?
1.
Витамин А
2.
Витамин В1
3.
Витамин В2
4.
Витамин В12
5.
Витамин Д
6.
Витамин Е
7.
Витамин К
8.
Фолиевая кислота
Какие
из указанных нарушений пищеварения
могут обусловить возникновение
стеатореи?
1.
Недостаточность переваривания и
всасывания углеводов
2.
Недостаточность синтеза трипсиногена
в поджелудочной железе
3.
Недостаточность синтеза панкреатических
и кишечных липаз
4.
Ахолия
Укажите
последствия ахолии:
1.
Усиление моторики кишечника
2.
Ослабление моторики кишечника
3.
Ухудшение переваривания и всасывания
жиров
4.
Ухудшение всасывания воды и электролитов
5.
Активация аутофлоры кишечника
6.
Усиление секреции панкреатического
сока
7.
Ухудшение переваривания белков
8.
Ухудшение переваривания углеводов
Укажите
возможные патогенетические механизмы
развития желудочной гиперсекреции:
1.
Чрезмерная парасимпатическая стимуляция
желудка
2.
Чрезмерная симпатическая стимуляция
желудка
3.
Увеличение выработки и выделения
гастрина
4.
Дефицит выработки гастрина
5.
Увеличение образования и выделения
гистамина
6.
Увеличение активности гистаминазы
Укажите
основные причины развития синдрома
мальабсорбции:
1.
Тяжелые энтериты
2.
Ахолия
3.
Обширная резекция тонкого кишечника
4.
Холецистэктомия
5.
Атрофия микроворсинок тонкого кишечника
6.
Гиперацидный гастрит
Назовите
основные проявления синдрома
мальабсорбции:
1.
Похудание, астения
2.
Ожирение
3.
Рвота, отрыжка, изжога
4.
Полигиповитаминоз
5.
Анемия
6.
Отеки
7.
Иммунодефициты
8.
Артериальная гипертензия
Укажите
возможные причины кишечной аутоинтоксикации:
1.
Гипосекреция желудочного сока
2.
Гипосекреция панкреатического сока
3.
Усиление эвакуаторной функции кишечника
4.
Ослабление эвакуаторной функции
кишечника
5.
Атрофия микроворсинок тонкого кишечника
6.
Гипертрофия микроворсинок тонкого
кишечника
7.
Анорексия
8.
Ахолия
Какой
фактор имеет, как правило, большее
значение в патогенезе язвенной болезни
двенадцатиперстной кишки?
1.
Кислотно-пептическая агрессия
2.
Снижение защитных свойств слизистой
оболочки кишки
Какие
явления характерны для панкреатической
ахилии?
1.
Амилорея
2.
Стеаторея
3.
Креаторея
В
развитии язвенной болезни желудка и
12-перстной кишки могут участвовать
следующие факторы:
1.
Инфекция
2.
Избыточная продукция глюкокортикоидов
3.
Повышение тонуса парасимпатических
нервов
4.
Повышение образования слизи
5.
Повышение тонуса симпатических нервов
6.
Дуоденогастральный рефлюкс
Укажите
факторы, участвующие в патогенезе
отрыжки:
1.
Брожение и гниение в желудке
2.
Увеличение внутрижелудочного давления
3.
Кардиоспазм
4.
Спазм привратника
5.
Рефлекторное сокращение мышц желудка
и диафрагмы
6.
Рефлекторное сокращение мускулатуры
брюшного пресса
Какие
состояния приводят к усилению
перистальтики кишечника?
1.
Ахилия
2.
Понижение тонуса парасимпатических
нервов
3.
Повышение возбудимости рецепторов
кишечной стенки
4.
Воспаление в желудочно-кишечном тракте
(о.энтерит)
5.
Постоянное употребление пищи, бедной
клетчаткой
Укажите
факторы, приводящие к усилению
перистальтики кишечника:
1.
Ахилия
2.
Ахолия
3.
Понижение возбудимости центра блуждающего
нерва
4.
Повышение возбудимости рецепторов
кишечной стенки
5.
Воспаление в кишечнике (о.энтерит)
6.
Постоянное употребление пищи, бедной
клетчаткой
Источник
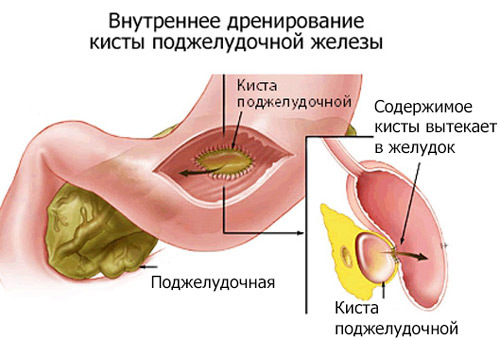
Недостаточность поджелудочной железы — это болезнь эндокринного характера, обусловленная сбоем в выработке гормонов, необходимых для нормальной жизнедеятельности организма. Поджелудочная железа (ПЖ) является главным органом, стимулирующим пищеварение, и без ее правильного функционирования страдает весь организм.

Сущность проблемы
Поджелудочная выполняет 2 основные функции:
- Экзокринную.
- Эндокринную.
Первая заключается в выработке железой веществ, участвующих в процессе переваривания пищи (поджелудочного сока и более 20 видов ферментов). Эта часть поджелудочной железы состоит из ацинусов (клеток железы), синтезирующих энзимы (трипсин, липазу, химотрипсин, амилазу и др.), которые расщепляют белки, жиры и углеводы, поступающие в организм с едой в двенадцатиперстной кишке.
Липаза обеспечивает расщепление жиров в жирные кислоты в желчной среде кишечника.
Эндокринная часть железы — это островки Лангерганса, которые расположены между ацинусами и состоят из инсулиноцитов, производящих инсулин, глюкагон, сомостатин и различные полипептиды, участвующие в обмене глюкозы и регулирующие уровень сахара в крови. Островки состоят из А, В и D-клеток. Глюкагон вырабатывается в клетках типа А (25% всех клеток); выработкой инсулина заняты В-клетки (60% всех клеток), а клетки вида D (15%) синтезируют другие полипептиды.
Недостаточность ПЖ обусловлена разрушением нормальных тканей и клеток в органе и их постепенной заменой соединительной тканью (фиброз), которая в дальнейшем приводит к снижению функциональной активности железы в выработке необходимых ферментов и гормонов. Таким образом, патология может привести к сбоям в работе всех систем организма.
Виды недостаточности ПЖ и их признаки
Заболевания ПЖ классифицируются по 4 основным видам:
- Внешнесекреторная недостаточность поджелудочной железы, обусловленная снижением активности особых секреторных веществ, расщепляющих пищу на вещества, свободно усваиваемые организмом, или нарушением секреторного оттока панкреатического сока в кишечник из-за сужения проточных каналов за счет опухолей или фиброза. При нарушении активности ферментов секрет становится густым и вязким и плохо расщепляет пищу. При сужении проточных каналов в кишечник поступает недостаточное количество ферментирующих веществ, которые не справляются со своей задачей в полном объеме. Основные ее симптомы: непереносимость острой и жирной пищи, тяжесть в желудке, диарея, вздутие живота и колики; второстепенные: одышка, тахикардия, болевые ощущения во всем теле, судороги. Жиры, поступающие в кишечник, не перерабатываются и выводятся в нерастворенном виде вместе с калом (панкреатическая стеаторея). Дефицит жирных кислот приводит к ломкости костей, снижению свертываемости крови, судорогам, нарушениям ночного зрения, импотенции. Снижение ферментации белков вызывает одышку, тахикардию, анемию, общую слабость, утомляемость.
- Экзокринная недостаточность поджелудочной железы является следствием уменьшения выработки поджелудочного (панкреатического) сока, который отвечает за нормальную работу ЖКТ. Проявляется несварением пищи, тошнотой и тяжестью в желудке, избытком газов в кишечнике и нарушением его деятельности; является причиной развития сахарного диабета. Экзокринная недостаточность ПЖ может быть относительной и абсолютной. Первая носит обратимый характер, целостность органа в данном случае не нарушена, недомогание вызвано незрелостью ПЖ или нарушением секреции, чаще встречается у детей. Абсолютная недостаточность сопровождается атрофией ацинусов и фиброзом тканей ПЖ, снижением выработки ферментов. Она является следствием таких заболеваний, как хроническая или острая форма панкреатита, муковисцидоз, синдром Швахмана-Даймонда.
- Недостаток ферментов в желудочном соке, участвующих в пищеварительном процессе, — это ферментативная недостаточность поджелудочной железы. Симптомы, указывающие на недостаточность ферментов для переваривания пищи: метеоризм, тошнота и рвота, зловонная диарея, обезвоживание организма, общая слабость и пр. Наиболее значимый и характерный признак недостаточности ферментов — изменение стула: увеличение частоты испражнений, каловые массы с излишками жиров, которые плохо смываются с унитаза, приобретают серый цвет и гнилостное зловоние.
- При эндокринной недостаточности ПЖ снижается выработка гормонов инсулина, глюкагона, липокаина. Эта форма недостаточности опасна тем, что вызывает сбой в работе всех органов человека и имеет необратимые последствия. Симптомы схожи с характерными признаками при недостатке ферментов поджелудочной железы. Инсулин отвечает за поставку глюкозы из крови в клетки организма и понижает содержание сахара, глюкагон — повышает. Норма глюкозы в крови — 3,5-5,5 ммоль/л. Изменения нормы приводит к развитию заболеваний — гипергликемии (повышение содержания глюкозы) и гипогликемии (соответственно снижение). Нарушение выработки инсулина приводит к повышенному содержанию глюкозы в крови и развитию такого заболевания, как сахарный диабет. Основные признаки, указывающие на нехватку гормонов инсулина: повышенное содержание сахара в крови после приема пищи, жажда, частое мочеиспускание; у женщин — зуд в половых органах. При снижении выработки глюкогана характерен следующий набор признаков: слабость, головокружение, тремор конечностей, изменение психики (тревожность, депрессивное состояние, беспричинное беспокойство), судороги, потеря сознания. Если при инсулиновой недостаточности лечение назначает эндокринолог, то при дефиците глюкогана необходима также помощь психотерапевта.
Причины возникновения недостаточности ПЖ
Факторы, способствующие сбоям в работе ПЖ, могут быть следующими:
- дегенеративные изменения железы;
- авитаминоз (недостаток витаминов В, С, Е, РР, никотиновой кислоты), провоцирующий заболевания печени и развитие желчнокаменной болезни;
- снижение содержания белка и анемия;
- погрешности в еде — много жирной, острой пищи в рационе, злоупотребление алкоголем;
- инфекционные заболевания желудка, ПЖ, 12-перстной кишки;
- обострение панкреатита или хронический панкреатит — воспаление ПЖ;
- гельминтоз;
- длительное употребление лекарственных средств;
- неправильное голодание;
- нарушение обмена веществ;
- расстройства деятельности тонкого кишечника и 12-перстной кишки, дегенеративные изменения кишечной микрофлоры;
- врожденные пороки развития ПЖ.
При этом происходит омертвение тканей ПЖ и замена их рубцовыми наростами и, как следствие, утрата ими своих функциональных способностей.
Диагностика патологических изменений ПЖ
В первую очередь лечащий врач проводит опрос пациента, выясняет отличающие ферментную недостаточность поджелудочной железы симптомы. Для диагностирования заболевания проводятся лабораторные анализы крови (на содержание гемоглобина и биохимических веществ, на уровень сахара), исследования наличия ферментов в моче, анализ кала и копрограмма на предмет содержания жиров (в норме не более 7%), эластазы-1 и состояния усвоения и переработки пищи организмом.
Для выявления дегенеративных изменений органов назначают УЗИ брюшной полости, КТ и МРТ. Важным методом диагностики является эндоскопическая ретроградная панкреатохолангиография (исследование протоков ПЖ и желчных протоков на предмет их проходимости и наличия келоидных образований). Для уточнения диагноза применяют метод прямого изучения секрета, полученного из ПЖ путем аспирации ПЖ, позволяющий определить содержание и объем поджелудочного сока.
Эндокринную недостаточность исследуют путем тестирования толерантности к глюкозе — проводят анализ крови, собранной натощак, и крови, собранной через 2 часа после приема пищи или 75 г глюкозы. Этот анализ показывает способность организма к выработке инсулина и переработке глюкозы.
О нарушении обмена глюкозы свидетельствуют следующие показатели: уровень глюкозы в крови не менее 6,7 ммоль/л; через 2 ч после приема 75 г глюкозы — 7,8-11,1 ммоль/л. В норме содержание глюкозы в крови не должно превышать 6,4 ммоль/л. Если уровень глюкозы в крови, взятой на голодный желудок, равен 7,8 ммоль/л или больше этого значения, то имеет место диабет.
Лечение заболеваний ПЖ
Для нормализации деятельности и устранения нарушений поджелудочной железы лечение назначается в зависимости от вида недостаточности: При выявлении признаков болезни, указывающих на недостаточность ферментов, назначают прием полиферментных лекарственных препаратов, заменяющих недостающие ферментивные вещества.
Экзокринная недостаточность поджелудочной железы, вызванная дефицитом внутрисекреторных панкреатитов, лечится приемом препаратов, содержащих энзимы (Мезим-форте, Панкреатин, Креон, Панзинорм-форте); рекомендуется употребление витаминных комплексов, содержащих жирорастворимые витамины А, D, E, K. Наиболее эффективным является препарат Мезим-форте, содержащий протеазу, амилазу и липазу, он может применяться пациентами юного возраста.
Лечение также предусматривает соблюдение диеты, направленной на контроль уровня сахара в крови, и прием препаратов, которые назначаются конкретно каждому пациенту. Питание должно быть дробным и частым (5-6 раз в день), употреблять следует больше овощей и злаковых, богатых углеводами (пшеничные и овсяные отруби), и белковую пищу.
При снижении активности ферментов для увеличения пищеварительной способности назначают препараты, стабилизирующие щелочную среду в ЖКТ (Омепразол, Пантопразол, Ланзопразол и др.). Обязательна терапия, направленная на излечение причин возникновения болезни: заболеваний желудка, ПЖ и 12-перстной кишки.
Лечение эндокринной недостаточности зависит от заболевания, возникшего в результате недостатка того или иного вида гормона. Наиболее распространенным недугом является сахарный диабет, провоцируемый недостаточной выработкой инсулина, что приводит к повышению концентрации глюкозы в крови. В основу лечебной терапии диабета заложены 3 принципа: восполнение инсулина; восстановление нарушений обменного процесса и гормонального фона; предотвращение возможных осложнений.
Большое значение имеет диета, увеличение физической активности больного, употребление лекарственных средств, снижающих уровень сахара, инсулинотерапия (для инсулинозависимых больных). В рационе должно содержаться до 60% углеводов медленного усвоения (черный хлеб, пшеничные отруби с пектином), 24% легких жиров и 16% белковой пищи. Диета предусматривает полный отказ от продуктов, содержащих сахарозу и фруктозу, легкоусвояемые углеводы (сладости, мучное и печеное, сладкие фрукты, газированные напитки), ограничение соленых и острых продуктов, некоторых видов бобовых.
За счет увеличения физических нагрузок происходит сгорание глюкозы без участия инсулина. Для пожилых людей и страдающих другими заболеваниями пациентов рекомендованы ежедневные пешие прогулки в течение 1-2 часов или быстрым шагом не менее 40 минут.
Назначение и дозировку препаратов, понижающих уровень сахара в крови, делает лечащий эндокринолог на основе полученных анализов. Как правило, назначают Глюкофаж, Сиофор, Метаморфин, Глютазон, Актос, Пиоглар и др.
Инсулинозамещающие средства назначаются при запущенных стадиях диабета, когда ПЖ практически перестает вырабатывать инсулин. Различают 2 вида производных субстанций и препаратов инсулина:
- Средства, вырабатываемые из компонентов инсулина человека (ДНК-рекомбинантная технология или полусинтетические);
- Средства, вырабатываемые из компонентов инсулина животного происхождения (в основном от свиней).
Наиболее эффективными являются инсулиновые препараты, выработанные из гормонов человека.
Прогнозы при недостаточности поджелудочной железы оставляют желать лучшего. Все зависит от степени поражения паренхимы. Учитывая тот факт, что патология развивается на фоне гибели значительной части органа, прием лекарств здесь потребуется на протяжении всей оставшейся жизни. Предупредить развитие данного состояния можно путем своевременной диагностики и лечения заболеваний ПЖ, отказа от приема алкоголя, курения.
Источник