Пробиотики при панкреатите поджелудочной железы примерное меню
Панкреатит – это заболевание поджелудочной железы воспалительного характера, причиной которого, является нарушение скорости и количества оттока сока и прочих ферментов, отвечающих за пищеварение, которые, вырабатывает поджелудочная железа в двенадцатиперстную кишку.
Данное заболевание, негативно сказывается на сосудистой системе, может провоцировать воспаления и камни в желчном пузыре и даже стать причиной летального исхода. Поэтому важно, оказывать должное лечение при наличии диагноза, а так же, придерживаться специальной диеты, что бы болезнь не обострялась и не прогрессировала дальше.
Питание при панкреатите в период обострения
 Зачастую, в фазу обострения заболевания, больной попадает в больницу, где ему первым делом промывают желудок. Всегда, независимо от того, находитесь вы в домашних или больничных условиях, в первые несколько суток, запрещено употреблять любую пищу, то есть, 2-3 дня можно пить только воду, очищенную негазированную, либо щелочную Боржоми (предварительно нужно выпустить газ), называется этот этап лечения – нулевая диета.
Зачастую, в фазу обострения заболевания, больной попадает в больницу, где ему первым делом промывают желудок. Всегда, независимо от того, находитесь вы в домашних или больничных условиях, в первые несколько суток, запрещено употреблять любую пищу, то есть, 2-3 дня можно пить только воду, очищенную негазированную, либо щелочную Боржоми (предварительно нужно выпустить газ), называется этот этап лечения – нулевая диета.
Суточный объем воды должен составлять не более 1,5 литра (5-7 стаканов). Если же, нулевую диету продлевают на более длительный срок, то начиная с четвертого дня, внутривенно вводят различные питательные компоненты, а с шестого-седьмого дня, допускается введение жидкой пищи через зонд в кишечник.
 После того, как симптомы приглушаются, и общее состояние пациента улучшается, постепенно в рацион вводятся определенные продукты и напитки: каши, приготовленные на воде; несладкие компоты, кисели; супы-пюре.
После того, как симптомы приглушаются, и общее состояние пациента улучшается, постепенно в рацион вводятся определенные продукты и напитки: каши, приготовленные на воде; несладкие компоты, кисели; супы-пюре.
Пищу можно употреблять в теплом виде, категорически нельзя горячую, либо холодную, она должна готовиться без добавления растительного либо животного жира, содержать, как можно меньше белков, а так же по консистенции должна быть жидкой, либо полужидкой, с минимальной калорийностью.
Когда самочувствие и состояние больного стабилизируется, можно расширить свой рацион до овощей, нежирных сортов мяса, рыбы, картофеля в отварном или паровом виде, дробления до пюреобразного состояния данный этап заболевания уже не требует.
Принципы питания при обострении панкреатита и сразу после него:
- дробные, частые приемы пищи, от 5 до 7 раз вдень;
- маленькие порции по размеру;
- исключить алкоголь, специи, соусы, масла, жаренные и кисломолочные продукты;
- ограничить сдобу и соль;
- можно небольшое количество вчерашнего, а лучше позавчерашнего, подсушенного хлеба.
А так же, организму необходима грамотная медикаментозная поддержка, для скорейшего восстановления общих сил и функциональности поджелудочной железы.
Диета при панкреатите, что можно и нельзя есть
Безусловно, при наличии панкреатита, своеобразной диеты следует придерживаться всегда, но по правде говоря, мало кому это удается, ведь все живые люди, и иногда пациенты позволяют себе нарушать правила рациона. Самое главное, соблюдать правильность и режим питания первые 2-3 месяца, что бы поджелудочная окрепла и вошла в привычный режим работы.

Что можно есть при панкреатите:
- Нежирное мясо (кролик, курица, телятина) в отварном или рубленом виде – котлеты, тефтели, фрикадельки, мясное суфле.
- Нежирная рыба (судак, минтай, треска, щука) приготовленная на пару в чистом виде, или в виде паровых котлет.
- Крупы, приготовленные на воде, или на молоке с водой в пропорции 1:1 (гречка, манка, овсянка, рисовая), от остальных каш лучше воздержаться, или готовить их крайне редко.
- Макароны твердых сортов, можно 1-2 раза в неделю с добавлением растительного масла, лучше оливкового.
- Ряженка, творог, кефир, простокваша с низким процентом жирности, но не обезжиренные, так же можно ленивые вареники, сырники или запеканки.
- Качественный твердый сыр, с жирностью до 50%, в размере 30-40 грамм в день.
- Яйца один раз в 7-10 дней, в виде омлета или приготовленные всмятку.
- Овощи в виде пюре, супов, запеканок: картошка, кабачки, свекла, цветная капуста, тыква, морковь, зеленый горошек, огурцы; помидоры и белокочанная капуста в ограниченном количестве.
- Фрукты в виде пюре, киселей, компотов: клубника, авокадо, абрикосы, сладкие яблоки, ананас; арбуз и дыня в минимальном количестве.
- Белый, подсушенный хлеб; сухое галетное печенье.
- Сладости, десерты: желе собственного приготовления (не магазинное в пакетиках), зефир без шоколада по половинке раз в 2-3 дня.
- Вода без газа, отвар шиповника, несладкий и некрепкий чай.
Что нельзя есть при панкреатите:
- Жирное мясо: баранина, гусь, свинина, утка, в особенности в жареном виде (шашлык, котлеты и т.д.), консервы, колбасы, тушенку, наваристые бульоны.
- Жирная рыба: осетр, скумбрия, лосось, сельдь, сом, копченая рыба, икра, рыбные консервы.
- Жирный творог, глазурованные сырки, сладкие творожки, острые либо копченые сорта сыра.
- Яйца сваренные вкрутую, яичница.
- Овощи: редька, сырой лук, чеснок, редиска, фасоль, бобы, сладкий перец, щавель, шпинат, салат. Грибы запрещено употреблять в любом виде.
- Фрукты: цитрусовые, ягоды, содержащие большое количество кислоты, такие как клюква, брусника, а так же сладкие и тяжелые для переваривания – инжир, виноград, бананы, финики.
- Сладости: шоколад, булочки, мороженное, любые орехи, кокосовое молоко.
- Напитки: кофе, крепкий чай, газированная вода, квас.
Категорически запрещается употребление любого алкоголя, так как, даже самый незначительный его прием, может стать причиной рецидива и обострения поджелудочной железы.
Меню при панкреатите
Каждый знаком с фразой – « Лучшие друзья печени, желудка, поджелудочной – ХОЛОД, ГОЛОД и ПОКОЙ», поэтому важно вставать из-за стола с легким чувством голода, кушать порцию, способную поместиться в ладошку и сохранять эмоциональное спокойствие, тогда протекание заболевания пройдет легче и последует скорейшее выздоровление.
Диета при панкреатите, не так ужасна, как мы ее представляем, она может быть достаточно разнообразной, вкусной, и что самое важное, полезной и безопасной. Предлагаем ознакомиться с ней.
Примерное меню на каждый день
Первый день
- Завтрак: омлет на пару из одного яйца, некрепкий чай с хлебом;
- Перекус: 2-3 штуки галетного печенья с сыром;
- Обед: 150 грамм гречневой каши (в готовом виде), кабачок, отварной или запеченный без специй и масла, 100-150 грамм творога с жирностью до 9%;
- Перекус: тертое, сладкое яблоко, либо запеченное в духовке;
- Ужин: овсянка на воде 150-200 грамм, салат из тертой свеклы (можно с добавлением отварной моркови).
Второй день
- Завтрак: 200 грамм творога с чаем или компотом;
- Перекус: салат из отварного зеленого горошка и моркови, заправленный несколькими каплями растительного масла;
- Обед: 200 грамм отварной говядины с тушенным в собственном соку без масла помидором, хлеб 1-2 кусочка, 150 грамм овсяной каши на воде;
- Перекус: 250 мл киселя из разрешенных ягод/фруктов, с минимальным количеством сахара;
- Ужин: овощной суп без мяса 300 -400 грамм, стакан нежирного йогурта или ряженки без красителей и подсластителей.
Третий день
- Завтрак: 150 грамм рисовой каши на молоке, 2 сухарика;
- Перекус: одно запеченное яблоко с творогом;
- Обед: 300 мл супа на курином бульоне с мясом, кусочек хлеба, запеченный или отварной овощ;
- Перекус: 2 штуки кураги / кисель или йогурт (150-200 мл);
- Ужин: морковное пюре в объеме 150 грамм, одна средняя котлета на пару.
Четвертый день
- Завтрак: порция творожной запеканки или 2 сырника без яиц и масла, чай или отвар шиповника с сахаром;
- Перекус: 30 грамм твердого сыра;
- Обед: суп на мясном бульоне с овсяными хлопьями или вермишелью, кусочек хлеба, котлета или порция мяса на пару;
- Перекус: фруктовое желе 150-200 грамм;
- Ужин: 150 грамм картофельного пюре без масла, 200 грамм рыбы, приготовленной на пару, 1-2 соцветия отварной цветной капусты.
Пятый день
- Завтрак: котлета на пару, 150 грамм тертой, отварной свеклы, чай;
- Перекус: стакан воды без газа, 2 сухаря или галетного печенья;
- Обед: овощной бульон, гречневая каша 100 грамм, 100 грамм отварного куриного филе, хлеб;
- Перекус: стакан натурального йогурта;
- Ужин: макароны твердых сортов 200 грамм, такое же количество салата из отварного горошка, свеклы, моркови заправленный несколькими каплями оливкового масла, половинка зефира.
Шестой день
- Завтрак: запеченная тыква с половиной чайной ложки меда, стакан кефира, хлеб;
- Перекус: 100 грамм творога;
- Обед: суфле из риса и куриного мяса запеченное в духовке, порция должна быть не более 300 грамм, паровой кабачок, отвар шиповника.
- Перекус: запеченная груша или яблоко / кисель из фруктов;
- Ужин: овсяная каша на воде 200 грамм, 100 грамм отварной телятины, чай с ложкой молока, 1 курага.
Седьмой день
- Завтрак: манная каша на молоке – 200 мл, сладкий компот с хлебом;
- Перекус: яблочное пюре/ творожная запеканка – 100 грамм;
- Обед: овощное пюре 200 грамм, 1-2 рыбных паровых котлеты, стакан йогурта;
- Перекус: желе либо кисель из ягод, фруктов – одни стакан;
- Ужин: куриный бульон с картофелем и морковью -250-300 мл, кусочек хлеба, 1 отварная свёкла, некрепкий чай.
Так же овощи и мясо можно тушить в собственном соку без добавления масла, употреблять такие блюда рекомендуется, не ранее, чем через 1,5 месяца после периода обострения поджелудочной железы. По согласованию с врачом, можно вводить новые продукты и расширять рацион другими, интересными блюдами.
Придерживайтесь рационального питания, с полноценным сочетанием белков и углеводов, не переедайте и пейте достаточное количество чистой, негазированной воды. Такие простые правила питания, помогут поддерживать функции поджелудочной железы, позволят заболеванию не прогрессировать дальше и послужат хорошей профилактикой и полезной привычкой для остальных членов семьи.
Оценить статью:
Загрузка…
Источник
 Содержание:
Содержание:
- Меню №1
- Меню №2
- Меню в острой фазе
Особенности питания
 Воспалительные патологии лежат в основе всех болезней ЖКТ. Именно они, нарушают функцию поджелудочной железы – процесс выработки и перемещение ферментов в первый отдел тонкого кишечника. Активация ферментов в железе запускает механизм «самопереваривания», что создает серьезную угрозу не только здоровью, но и жизни.
Воспалительные патологии лежат в основе всех болезней ЖКТ. Именно они, нарушают функцию поджелудочной железы – процесс выработки и перемещение ферментов в первый отдел тонкого кишечника. Активация ферментов в железе запускает механизм «самопереваривания», что создает серьезную угрозу не только здоровью, но и жизни.
Нормальный процесс пищеварения невозможен без нормального функционирования поджелудочной железы, а воспалительные процессы провоцируют его нарушения.
В лечении панкреатита (воспаления поджелудочной железы) главная роль отводится не медикаментозной терапии, а правильно сбалансированной диете и правильно подобранным продуктам.
Питаться нужно маленькими порциями, 5-6 раз в день.

- Завтрак №1 – пюре из картофеля, отварная курица (без кожи), некрепкий чай или морс. Чай можно разбавить молоком.
- Завтрак №2 – обезжиренный творог и банан.
- Обед может состоять из: маленькой порции овсяного-молочного супа, макарон с мясным суфле на пару, и фруктового киселя.
- Между обедом и ужином, поддержать организм можно белковым омлетом (но только приготовленным в пароварке!), напитком из сухофруктов или шиповника.
- Ужин состоит из творожной запеканки и компота.
Важные моменты:
Суп делается на воде, немного молока, можно добавить 1 яйцо без желтка и соль, консистенция в итоге должна быть жиже, чем овсяная каша.
Жиры нужны организму, но при панкреатите их нужно ограничивать очень жестко. Любое, даже самое постное мясо и рыба уже содержат некоторое количество жира, готовить любые блюда нужно без добавления масла.
Хлеб можно употреблять «вчерашний», ни в коем случае не свежий и максимум 250 грамм за день.

- Завтрак №1 – каша рисовая или гречневая, хорошо проваренная, омлет на пару, чай.
- Завтрак №2 – обезжиренный творог и запеченное яблоко.
- Обед: Суп-пюре на вторичном бульоне или на воде. делается просто: варим мясо 10 минут, сливаем бульон, снова заливаем водой и варим дальше как обычно. Далее, добавляете все те же овощи, что и обычно, но никакой обжарки или пассеровки. После приготовления – измельчите порцию в блендере и всё, диетический крем-суп готов!
- Полдник: Овсяная каша, хорошо разваренная и не густая.
- Ужин: паштет из отварной рыбы нежирных сортов (после измельчения рыбы можно добавить, например ложку 10% сметаны для замешивания паштета), картофельное пюре, морс или кисель.
Важный момент: Первичный бульон провоцирует усиленное выделение желчи, что скажется отрицательно на заболевании. В идеале нужно варить супы на воде, хотя бы иногда. Мясо добавлять можно, но с измельчением.
Как правило измельченную пищу назначают для снятия острой фазы, в повседневном меню не всегда нужно измельчать первые и вторые блюда, проконсультируйтесь с врачом.
Правила лечебного питания
 В какой бы форме, в острой или хронической, не проявлялся панкреатит – медикаментозное лечение играет второстепенную роль. На первый план выступает лечебный рацион и правильные способы приготовления. Основой приготовления является триада принципов щадящей диеты.
В какой бы форме, в острой или хронической, не проявлялся панкреатит – медикаментозное лечение играет второстепенную роль. На первый план выступает лечебный рацион и правильные способы приготовления. Основой приготовления является триада принципов щадящей диеты.
Механическая щадящая диета обусловлена рекомендациями по приготовлению измельченных, либо протертых блюд. Способом варки или парового воздействия.
Химическая щадящая диета предусматривает исключение из меню, или ограничение продуктов, способных спровоцировать нарушение функций поджелудочной железы. Или изменить способ их приготовления.
Термическая щадящая диета основывается на исключении приема очень горячей и слишком холодной пищи.
Немаловажный факт: Не допускается термическая обработка любых видов масел. Они должны добавляться в готовую пищу в естественном состоянии.
При первых признаках панкреатита или обострении хронического течения болезни – эффективный способ приостановить воспалительный процесс в железе, это голодная диета в течение двух — трех дней, включающая лишь минеральную воду, в небольших количествах (4-5 стаканов в день) или рекомендованные соки.
Рекомендации диетолога
 При определенной фантазии и желании, из тех продуктов, что рекомендует диетотерапия, вполне можно составить отличное меню для пациента, болеющего панкреатитом. Диетическое питание должно включать:
При определенной фантазии и желании, из тех продуктов, что рекомендует диетотерапия, вполне можно составить отличное меню для пациента, болеющего панкреатитом. Диетическое питание должно включать:
- хлеб из пшеничной муки «вчерашней выпечки» галетное, либо любое печенье без сдобы;
- любые протертые или рубленные мясные изделия – из нежирной говядины, мяса кроля или птицы (курица, индейка), предварительно освободив их от жирной кожи; Жирность говядины очень зависит от части туши и ее сложно определить на вкус или по внешнему виду, поэтому лучше отдавать предпочтение птице.
- нежирную рыбу – отварную, приготовленную с помощью паровой обработки, или в виде заливного с отваром овощей;
- паровые яичные белковые омлеты или творожную запеканку (дневная норма – не более одного-двух белков и половинки желтка);
- молочный свежеприготовленный пастообразный творог или творожный пудинг;
- вязкие, протертые каши из гречневых, рисовых, овсяных и манных круп, приготовленных на воде. Допускается добавление небольшого количества молока;
- макаронные запеканки с творогом, на паровой основе;
- овощные, паровые, отварные или тушеные, блюда. В основе рецептуры лежат – морковная, картофельная, кабачковая диета, с включением соцветий цветной капусты;
- первые блюда готовятся на вторичном бульоне (мясном или рыбном), должны иметь слизистую консистенцию. Используются овсяные, рисовые, перловые, либо манные крупы;
- десерт состоит из компота не кислых протертых фруктов, или муссов, желе и киселей. Вместо сахара добавляют заменители – ксилит или сорбит. Готовят не слишком сладкие фруктово-ягодные соусы, чаи со слабой заваркой и напитки из отвара из любых сортов шиповника.
Особенности диеты в период обострения болезни
 Цель диетического питания в период обострения заболевания – максимальное снижение раздражающих факторов оказывающих негативное влияние на экзокринный секреторный орган (поджелудочную железу), и снижение ее секреторных функций.
Цель диетического питания в период обострения заболевания – максимальное снижение раздражающих факторов оказывающих негативное влияние на экзокринный секреторный орган (поджелудочную железу), и снижение ее секреторных функций.
В течение первых трех дней – голодная диета. Разрешается минеральная вода. Прием должен быть в виде небольших глотков. Дополнение к лечебному питанию происходит постепенно. Лечебная диета должна быть насыщена жирами и белком, но ограничивать углеводы (калорийностью чуть более 2600 к. калорий). Преимущественное приготовление – отваривание и паровая обработка.
Рацион должен включать не менее 80 грамм белковых протеинов. До 60% которых, животный белок. Сокращение солей в рационе, уменьшит отечные процессы в воспаленной железе, снизит секрецию желудочной кислотопродукции и замедлит пищеварительный процесс. Первые две недели, в продуктах питания вообще не должна присутствовать соль.
 Еда должна протираться, быть теплой, разбита на небольшие порции (на шести разовый прием). Иметь жидкую или полужидкую консистенцию. Через неделю, меню можно расширить и разнообразить, по рекомендованному списку.
Еда должна протираться, быть теплой, разбита на небольшие порции (на шести разовый прием). Иметь жидкую или полужидкую консистенцию. Через неделю, меню можно расширить и разнообразить, по рекомендованному списку.
Чтобы острая форма заболевания не стала хронической, следует придерживаться рекомендованных правил диетического питания на протяжении года. Исключить из состава меню:
- жареные и копченые продукты, соленые блюда, маринованную и консервированную пищу;
- напитки, содержащие алкоголь;
- животное натуральное сало, жирное мясо (свинина, баранина, домашняя утка, гусь) жирные сливки и сметану;
- сдобную выпечку;
- не перегружать желудок.
После голодания, можно применить следующий рацион, постепенно повышая количество пищи:
- Первый завтрак может включать жидкую овсянку и паровой омлет из яичных белков, слабого чая и галетного печенья.
- Во второй завтрак можно включить опять же творог с низким процентом жира и молочный напиток.
- Обед может состоять из рисового супа, овощного рагу и отваренного мяса, пюре или желе из яблок.
- Меню ужина состоит из мясных или рыбных тефтелек, приготовленных на воде, овощного пюре и напитка из сухофруктов.
Особенности диеты при хроническом заболевании
 Течение острого панкреатита, довольно часто, провоцирует развитие хронической формы заболевания. Диета при хронической форме заболевания, это основа терапии болезни. Уровень калорийности должен обеспечивать физические нагрузки пациентам, рацион, обеспечивать послабляющее действие. В суточном меню должно быть не менее:
Течение острого панкреатита, довольно часто, провоцирует развитие хронической формы заболевания. Диета при хронической форме заболевания, это основа терапии болезни. Уровень калорийности должен обеспечивать физические нагрузки пациентам, рацион, обеспечивать послабляющее действие. В суточном меню должно быть не менее:
- 120 грамм животных белков;
- 80 грамм жиров;
- до 340 граммов простых углеводов;
- не менее двух литров жидкости;
- общая калорийность диеты – 2800 к. калорий.
Соблюдение правил лечебной диеты способствует эффективному повышению терапевтического медикаментозного лечения.
Источник
Наряду с регулярным применением лекарственных препаратов, при панкреатите так же показано диетическое питание. Только комплексная мера позволяет снять с поджелудочной нагрузку и отечность, способствует купированию воспаления и восстановлению поврежденных тканей.
При остром приступе болезни рацион питания очень ограничен, вплоть до голодания на протяжении нескольких первых дней. После снятия острых симптомов недуга меню больного постепенно расширяется. Разберем, как должен выглядеть недельный рацион для человека с болезненной ПЖ.
Особенности соблюдения диеты при разных формах панкреатита

Диета является не только обязательным показанием лечения острых приступов заболевания, но и мерой предупреждения рецидивов недуга. Целью такого метода является снятие с органа нагрузки, уменьшение количества выработки желудочного сока и пищеварительных ферментов, а также снижение их активности. Это необходимо для уменьшения отечности железы, купирования воспалительного, инфекционного процессов, создания условий для заживления и регенерации поврежденных тканей.
При остром воспалении диета очень строгая. В первые сутки атаки недуга больному показан голод. Зависимо от тяжести болезни, наличия осложнений голодание может длиться от одного до трех-четырех дней. Такая мера необходима для:
- Приостановления продуцирования желудочного, панкреатического секрета.
- Снижения работоспособности пищеварительных ферментов.
- Предупреждения развития или уменьшения выраженности инфекционных процессов.
При воспалении железы наблюдается отечность, спазмирование органа и его протоков. По этой причине пищеварительные ферменты не могут попасть из поджелудочной в кишечник, активизируются в железе и начинают переваривать ее стенки.
Отмирание поврежденных тканей органа, непереваренные остатки пищи провоцируют осложнение болезни различными инфекциями. Именно поэтому необходимо снизить активность выработки и функционирования панкреатических ферментов, что, в основном, достигается посредством голодовки.
Первые 2-5 дней острого панкреатита показано только употребление жидкостей – до 2,5 литров. После выхода из голодовки при ОП рацион постепенно расширяется согласно диетического стола № 5 П (I). При этом калорийность пищи на протяжении первых десяти дней диеты не должна превышать 800 Ккал. Начиная с десятого дня, при позитивной динамике лечения, калорийность пищи можно увеличить до 1000 Ккал.
При хронической форме заболевания меню больного значительно шире. Оно включает крупы, большинство видов овощей и ягод, мясо и рыбу (не жирных, средне-жирных видов), кисломолочку, несдобное печенье, желе из сладких ягод, мармелад, зефир и даже некоторые виды конфет.
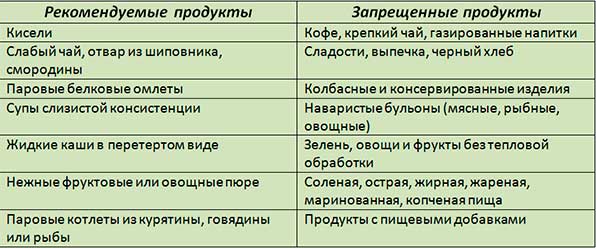
При этом для предупреждения рецидива панкреатита необходимо придерживаться следующих правил питания:
- Употреблять только натуральную, свежую пищу.
- Значительно ограничивать количество сладкого, жирного, и особенно кислого.
- Питание должно быть дробным: 5-6 раз в день небольшими порциями.
- Желательно, чтобы пища была измельченной, перетертой, для ее лучшего усваивания.
- Разрешенный способ готовки: варка, запекание, обработка паром, тушение.
- Не употреблять горячего и холодного – только теплые продукты и блюда.
- На голодный желудок не употреблять фрукты и сладости.
- Не рекомендуется кушать свежий хлеб (лучше второго дня свежести или сухари), сдобную выпечку с кремом.
- Не рекомендуется использовать специи (в небольших количествах можно соль).
- Алкоголь, снеки (чипсы, сухарики, палочки кукурузные и пр.) категорически запрещены.
Здоровое питание и поддерживание водного баланса поможет надолго продлить период ремиссии и сберечь здоровье поджелудочной железы. В этом случае диетическое питание – самое эффективное лекарство.
Примерное меню при обострении воспалительного процесса

В первые дни острого приступа болезни показано голодание. На этот период заболевшему разрешается только пить не газированную минеральную воду со щелочью. Это может быть:
- «Боржоми».
- «Ессентуки 4».
- «Нарзан»
- «Славянская».
Пить воду следует четыре-пять раз в день по 200 мл., при этом питье слегка подогревают (до 27 градусов). Если вода газированная, за полчаса-час до употребления ее следует налить в стакан, чтобы из жидкости вышли все газы.
На третий день питье можно разнообразить слабым шиповниковым отваром. Питье поможет сохранить водный баланс, пополнить запасы организма необходимыми микроэлементами, вывести токсины.
Выход из голодовки
Меню для больных панкреатитом при выходе из голодовки (2, 3 или 4-й день) можно разнообразить следующими продуктами:
- подсушенный белый пшеничный хлеб (не больше 50 грамм в сутки);
- кисель либо морс из черной смородины;
- при этом в день положено пить до 2,5 литров жидкости (минеральная негазированная вода, кисель, морс, отвар из шиповника).
На третий-пятый день рацион можно дополнить:
- отваром слизистой консистенции из риса или овсяной каши;
- пюре из картофеля (жидкое, без масла и молока);
- киселем из черники, черной смородины, клубники, голубики;
- перетертыми кашами на воде из гречки, риса, овсяной крупы.
В последующие два дня разрешается начать пробовать:
- паровой омлет из белков;
- измельченное блендером паровое или отварное мясо курицы, кролика, индейки;
- супы из круп, приготовленные на овощном бульоне или воде;
- пюре из овощей (тыква, морковь, кабачок);
- не крепкий черный либо зеленый чай, чернослив, простоквашу.
Начиная с десятого дня при условии успешного лечения, стихания симптомов болезни, меню можно разнообразить несоленым сливочным маслом, желе, печеными яблоками, отварной рыбой нежирных сортов либо рыбными паровыми котлетами, суфле. Сахар разрешается начинать использовать в очень маленьком количестве. Однако лучше брать его заменители.
Диета при остром панкреатите строгая, поэтому меню абсолютно исключает следующие продукты: жаренные, копченые, очень жирные блюда, грибы, консервы, колбасу, сосиски, сало, яичные желтки, свежий хлеб и сдобную выпечку, пряности, соус, мороженное, алкоголь, газировку, редьку, лук, чеснок, редис, шпинат, горох, фасоль, спаржу, щавель.
Питание после полного купирования приступа
Меню больного при остром панкреатите на неделю должно включать только разрешенные и безопасные для ЖКТ продукты.
1-е сутки:
- Ранняя трапеза: омлет из 2 белков на пару, овсянка, шиповниковый отвар.
- Поздняя трапеза: желе ягод.
- Обеднее время: рисовый суп, подсушенный хлеб, паровые куриные котлеты с кабачковым пюре.
- Полдник: перетертый творог, слабозаваренный чай.
- Вечер: рыбное суфле с гарниром из тушеных овощей, компот из смородины.
- Поздний вечер: сухарик с простоквашей.
2-е сутки:
- Ранняя трапеза: творожный пудинг, чай с сухариком.
- Поздняя трапеза: клубничное суфле, отвар шиповника.
- Обеднее время: вермишелевый суп на бульоне из овощей, сухари, отварная индейка, ягодный мусс.
- Полдник: печеные яблоки, компот.
- Вечер: лапша, рыбная паровая котлета, зеленый чай.
- Поздний вечер: сухарик, чай.
3-и сутки:
- Ранняя трапеза: овощной пудинг.
- Поздняя трапеза: рисовая каша, кусочек курицы.
- Обеднее время: гречневый суп, сухарик, паровые котлеты из кролика, кисель.
- Полдник: тыквенная каша.
- Вечер: овсяная каша, кусок курицы, черный чай.
- Поздний вечер: галеты с кефиром.
4-е сутки:
- Ранняя трапеза: рисовая каша, смородиновый компот.
- Поздняя трапеза: паровой омлет, отвар ромашки.
- Обед: крем-суп из вываренного мяса, сухарик, кусок отварного мяса кролика, чай.
- Полдник: печеное яблоко с творогом, компот.
- Ужин: геркулесовая каша, малиновое суфле, шиповниковый отвар.
- Поздний ужин: сухарик и простокваша.
5-е сутки:
- Ранняя трапеза: каша овсяная, омлет, черный чай.
- Поздняя трапеза: тыквенное пюре, клубничный компот.
- Обеднее время: гречневый суп, сухарик, рыбные паровые котлеты, чай.
- Полдник: творожная запеканка, шиповниковый отвар.
- Вечер: морковное пюре с куриным суфле, печеное потертое яблоко без кожуры и сердцевины, компот.
- Поздний вечер: одно галетное печенье с чаем.
6-е сутки:
- Ранняя трапеза: манная каша, отвар ромашки.
- Поздняя трапеза: паровой омлет, кисель.
- Обеднее время: вермишелевый суп, сухарик, отварная курочка, чай.
- Полдник: ягодное суфле, компот.
- Ужин: овощное пюре, паровая котлета из индейки, кисель.
- Поздний ужин: сухарик с йогуртом.
7-е сутки:
- Ранняя трапеза: морковно-тыквенное пюре, отварной яичный белок, компот.
- Поздняя трапеза: творожное суфле, отвар ромашки.
- Обеднее время: потертый рыбный суп, сухари, паровые куриные котлеты, чай.
- Полдник: печеное яблоко, компот.
- Вечер: гречневая каша с паровой котлетой, отварная натертая свекла, кисель.
- Поздний вечер: сухарик с кефиром.
До перехода болезни в стадию стойкой ремиссии вся еда должна быть перетертой и без специй (не рекомендуется даже соль). Через две недели после приступа, при условии отсутствия симптомов недуга, можно начать пробовать свежие яблоки, очищенные от кожуры и кочана, а также клубнику, банан.
Примерное меню при устойчивой ремиссии панкреатита

Меню диеты при хроническом панкреатите на неделю намного разнообразнее. При переходе болезни на этап устойчивой ремиссии позволяется пробовать: рыбу средней жирности, говядину, сладкие и немного кисловатые свежие фрукты, сахарное, затяжное, творожное печенье, желейные конфеты, зефир, пастилу, мармелад, ягодное желе, твердый сыр, молоко, и другие продукты. С количеством таких продуктов нельзя переусердствовать.
Пример меню при панкреатите на неделю выглядит следующим образом:
День | Ранняя трапеза | Перекус | Обеднее время | Полдник | Вечернее время |
| Пн. | Овсяная каша на молоке низкой жирности, бутерброд с сыром, цикорий | Творожный пудинг, галетное печенье, шиповниковый отвар | Суп картофельный на курином бульоне, сухарик, фрикадельки из курицы на пару | Запеченные яблоки, кисель | Гречневая каша, салат из отварной свеклы с маслом, котлета из говядины |
| Вт. | Молочная каша из риса, кисель или чай | Белковый омлет, отварная индейка, компот | Вермишелевый суп, хлеб пшеничный, запеченный хек, желейные конфеты, зеленый чай | Творожная запеканка, ромашковый отвар | Картофельное пюре, запеченная рыба, салат из моркови с маслом, чай |
| Ср. | Овсяная каша, кисель | Ягодный мусс, затяжное печенье, шиповниковый отвар | Рыбный суп, тыквенный пудинг, сухари, компот | Творожный пудинг | Филе курочки с кабачками, отварная цветная капуста, зеленый чай |
| Чт. | Манная каша, бутерброд с сыром, кисель | Простокваша, сухарик | Рисовый суп с морковкой, мясные биточки, шиповниковый отвар | Овощной пудинг, компот | Тушеная курица с овощами, желе, чай |
| Пт. | Паровой омлет, черный чай | Пудинг из моркови и натертых яблок | Овощной суп-пюре, биточки говяжьи, отвар ромашки с желейной конфетой | Ягодное суфле, галетное печенье | Отварной рис с мясным биточком, чай |
| Сб. | Овсяная каша, цикорий | Омлет, яблочный компот | Гречневый суп, мясной рулет, салат из отварной свеклы, чай | Бутерброд с маслом и твердым сыром, запеченное яблоко, чай | Рыбное суфле, отварная вермишель, чай |
| Вс. | Рисовая каша с отварной индейкой, шиповниковый отвар | Овощное суфле, ягодный кисель | Потертый мясной крем-суп, рыбные кнели, подсушенный хлеб, чай | Творожное печенье, запеченное яблоко, чай | Рыбный рулет, картофельное пюре, шиповниковый отвар |
За 1-2 часа до сна можно выпить стакан кисломолочного продукта (йогурт, кефир, простокваша) с диетическим печеньем.
Заключение
Представленное меню для больных панкреатитом на неделю примерное — его можно менять другими блюдами, разрешенными на стадии стойкой ремиссии.
Между главными приемами пищи также разрешается позволить себе небольшие перекусы фруктами, позволенными сладостями. Полезно выработать привычку кушать приблизительно через одинаковые промежутки времени, выпивать не менее 1-1, 5 литра воды ежедневно и не переедать – после приема пищи должно оставаться легкое чувство голода.
Загрузка…
Источник



