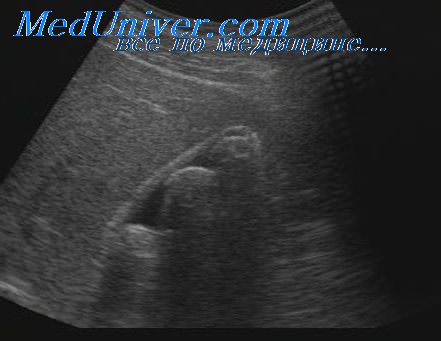
Рак сосочка поджелудочной железы
Рак фатерова сосочка. Анатомия и физиология поджелудочной железыРак фатерова сосочка встречается сравнительно редко, составляя 1,6% злокачественных опухолей. Анатомически он является злокачественным новообразованием наиболее терминального отдела общего желчного протока, однако по сути представляет собой различные по происхождению раковые поражения, объединенные местом развития и общей клинической картиной. Он может происходить из эпителия или желез холедоха, панкреатического протока, железистой ткани головки поджелудочной железы пли из слизистой оболочки двенадцатиперстной кишки, покрывающей фатеров сосочек и выстилающей его ампулу. По своему строению ампулярный рак чаще бывает аденокарциномой. Первым клиническим проявлением заболевания, причем нередко довольно ранним, служит постепенно прогрессирующая обтурациониая желтуха. Этот симптом обусловлен сдавленней общего желчного протока и прекращением оттока желчи в кишечник. Боли в животе в большинстве случаев отсутствуют или имеют неопределенный характер, иногда тупые, не связаны с приемом пищи. При сопутствующем холедохолитиазе могут наблюдаться приступы печеночной колики и явления холангита, что мешает установлению правильного диагноза. При пальпации определяются увеличенная печень н безболезненный увеличенный желчный пузырь, нижний полюс которого иногда достигает гребня подвздошной кости (симптом Курвуазье). Диагностику облегчают дуоденография в состоянии гипотонии и фибродуоденоскопия, при которой удается выяснить даже гистологическую структуру опухоли и дифференцировать со злокачественной опухолью доброкачественные полипы фатерова сосочка, требующие совершенно иной хирургической тактики. Лечение злокачественных опухолей фатерова сосочка только хирургическое. Наиболее радикальным вмешательством является панкреатодуоденальная резекция, при которой удаляют головку поджелудочной железы и вшивают культю железы в тощую кишку, а затем производят резекцию двенадцатиперстной кишки с восстановлением проходимости желудочно-кишечного тракта. Восстановления проходимости желчных путей достигают путем наложения холецистоэнтероанастомоза. В связи с огромным объемом данной операции, значительной послеоперационной летальностью, а также малоутешительными отдаленными результатами большее распространение получила операция иссечения фатерова сосочка (папиллэктомия). Целесообразность ее обосновывается относительно благоприятным течением рака фатерова сосочка (медленное течение, позднее метастазированис). Среди паллиативных операций, выполняемых при распространенности опухоли, наличии метастазов или тяжелом состоянии больного, наибольшее распространение получили различные билиодигестивные анастомозы.
Анатомия и физиология поджелудочной железыПоджелудочная железа лежит забрюшинно, на уровне I—II поясничного позвонка, позади желудка. Различают головку, перешеек, тело н хвост железы, переднюю и заднюю стороны, верхний, передний и нижний край. Размеры железы варьируют в значительных пределах, составляя переднем в длину, ширину и высоту 22x4x3 см. Относительно малая подвижность поджелудочной железы обусловлена тесным спаянием головки с дугой двенадцатиперстной кишки и наличием клеточного футляра вокруг аорты, к которому железа фиксирована с помощью фасциальной перемычки. Кровоснабжение поджелудочной железы осуществляется ветвями печеночной, верхней брыжеечной и селезеночной артерий. Ветви этих артерий широко анастомозируют между собой, образуя сплетения, которые могут давать обильное кровотечение во время операции. Одноименные вены впадают в воротную вену. Практическое значение имеет анатомия селезеночной вены, которая в полтора раза толще селезеночной артерии, как правило, проходит позади либо сверху поджелудочной железы, собирает кровь из вен большого сальника, поперечной ободочной кишки, селезенки, имеет много мелких и легкоранимых ветвей по верхнему краю поджелудочной железы. Отток лимфы от железы происходит по лимфатическим сосудам, которые начинаются от капиллярной сети и, укрупняясь, соединяются в протоки, сопровождающие кровеносные сосуды. Практическое значение имеет широкая связь сети лимфатических сосудов железы с лимфатическими сосудами и узлами желчного пузыря, общего желчного протока и двенадцатиперстной кишки. Иннервация поджелудочной железы осуществляется ветвями симпатического н блуждающего нервов. Симпатическая иннервация представлена широкой сетью нервных волокон, идущих от солнечного, печеночного, селезеночного, верхнебрыжеечного и левого печеночного сплетений. Чувствительная иннервация осуществляется за счет ветвей, идущих от правого и левого чревных ганглиев вдоль ветвей чревного ствола. Знание анатомии этих нервных веточек важно при выполнении операций маргинальной невротомии и артериолиза, предпринимаемых у больных с болевыми формами хронических панкреатитов. Поджелудочная железа имеет дольчатое строение. Дольковые и затем междольковые протоки, сливаясь, образуют выводной проток, выстланный эпителием. Через проток за сутки выделяется около 1 л панкреатического сока (рН 7,8—8,4). Его важнейшими составными частями являются ферменты: трипсин, амилаза, липаза, лактаза, ренин, инвертаза и др. Наибольшее практическое значение имеют трипсин, амилаза и липаза, ответственные за полноценную функцию белкового, углеводного и жирового обмена. Большинство ферментов поступает в двенадцатиперстную кишку в неактивном состоянии н оказывает действие в щелочной среде под влиянием эндопептидазы кишечного сока. Внутренняя секреция поджелудочной железы заключается в выработке инсулина (В-клетки панкреатических островков) и глюкогена (а-клетки панкреатических островков). Являясь по своему действию антагонистами, инсулин и глюкоген сохраняют сбалансированный уровень сахара в крови. Третьим гормоном является липокаин, участвующий в регуляции жирового обмена. Принципиальное значение в патологии поджелудочной железы имеют деятельность фатерова сосочка и состояние моторики двенадцатиперстной кишки. Фатеров сосочек (papilla Vateri) представляет собой ампулу, кула в разных анатомических соотношениях открываются устья общего желчного н главного панкреатического протоков. Деятельность фатерова сосочка определяют три группы сфинктеров, синергично осуществляющих опорожнение холедоха, панкреатического протока и всей ампулы. Наибольшее значение в деятельности папиллы имеет сфинктер Одди. Ослабление моторики двенадцатиперстной кишки, явные или скрытые, функциональные формы дуоденального стаза нередко приводят к вторичной его недостаточности, и тогда содержимое двенадцатиперстной кишки может забрасываться в устье протоков. — Также рекомендуем «Исследования поджелудочной железы. Повреждения поджелудочной железы» Оглавление темы «Болезни желчных путей и поджелудочной железы»: |
Источник
Рак фатерова (большого дуоденального) сосочка – это злокачественное новообразование одного из отделов двенадцатиперстной кишки. Патология отличается медленным прогрессированием и поздним появлением метастазов при относительно раннем возникновении первых симптомов. Лечение только хирургическое и предполагает удаление очага раковых клеток. Консервативные методы терапии не эффективны и не применяются.
Фатеров сосочек: локализация и функции
Фатеров сосочек – это большой сосочек двенадцатиперстной кишки – начального отдела кишечника. Представляет собой возвышение около 1 см высотой. Располагается в средней части органа на 10-15 см ниже привратника желудка.
Функции:
-
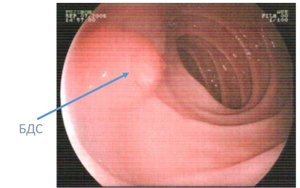 Окружает печеночно-поджелудочную ампулу, в которую попадает желчь и сок поджелудочной железы.
Окружает печеночно-поджелудочную ампулу, в которую попадает желчь и сок поджелудочной железы. - Препятствует проникновению содержимого кишечника в желчные пути и протоки поджелудочной железы (за счет сфинктера Одди).
Развитие опухоли в этой зоне грозит нарушением нормального пассажа желчи и пищеварительных соков, сбоем в работе желудочно-кишечного тракта и развитием обтурационной желтухи.
Симптомы
Симптоматика болезни проявляется достаточно рано и нарастает медленно, что позволяет вовремя выявить проблему и начать лечение.
Желудочно-кишечные проявления
-
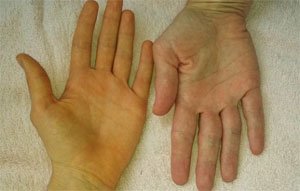 Механическая желтуха. Первым признаком патологии становится окрашивание кожи и слизистых оболочек в желтый цвет. Поначалу желтуха перемежающаяся, в анализе крови не выявляется существенных изменений. С прогрессированием патологии окрашивание кожи становится стойким.
Механическая желтуха. Первым признаком патологии становится окрашивание кожи и слизистых оболочек в желтый цвет. Поначалу желтуха перемежающаяся, в анализе крови не выявляется существенных изменений. С прогрессированием патологии окрашивание кожи становится стойким. - Кожный зуд. Связан с закупоркой желчных протоков.
- Боли в правом подреберье или эпигастральной области – тупые, ноющие, не связанные с приемом пищи.
- Диарея. Сопровождается метеоризмом и вздутием живота. Каловые массы глинистые, с неприятным запахом.
- Кровотечение. Приводит к появлению кровавой рвоты, окрашиванию стула в черный цвет (мелена).
- Увеличение печени и селезенки. Сопровождается тяжестью в подреберье, усилением болевого синдрома.
Нередко рак фатерова сосочка сочетается с желчнокаменной болезнью и сопровождается появлением приступов печеночной колики. Боль возникает на фоне полного покоя, локализуется в области правого подреберья, быстро нарастает, носит колющий и режущий характер. Отмечается присоединение тошноты и рвоты. Такая клиническая картина затрудняет диагностику и не позволяет быстро выявить истинную причину проблемы.
Общие проявления
-
 Снижение массы тела. В отличие от других форм рака, при поражении фатерова сосочка падение веса наблюдается рано, что объясняется недостаточным всасыванием питательных веществ и витаминов.
Снижение массы тела. В отличие от других форм рака, при поражении фатерова сосочка падение веса наблюдается рано, что объясняется недостаточным всасыванием питательных веществ и витаминов. - Ухудшение состояния кожи, волос и ногтей, вызванное авитаминозом.
- Выраженная слабость без явных причин.
- Повышение температуры тела до 37-37,5 °C.
- Появление болей в спине, под лопатками. Встречается при распространении метастазов.
Причины и факторы риска
Точная причина возникновения злокачественной опухоли не известна. Выделяют несколько факторов риска развития патологии:
- Наследственная предрасположенность. Заболевание нередко встречается в нескольких поколениях. Особое значение уделяется гену K-ras.
-
 Возраст. Патология выявляется преимущественно после 50 лет.
Возраст. Патология выявляется преимущественно после 50 лет. - Вредные привычки. Заболеваемость высока среди людей, страдающих алкоголизмом.
- Плохое питание. Рак дуоденального сосочка чаще выявляется у социально необеспеченных слоев населения.
- Гельминтозы. Лямблиоз и шистосомоз увеличивают риск развития болезни.
- Хронические заболевания пищеварительного тракта. Особое значение придается панкреатиту и гепатиту.
- Лучевое облучение.
Злокачественное новообразование может быть результатом малигнизации доброкачественной опухоли – аденомы дуоденального сосочка.
Стадии злокачественного процесса
В онкологии выделяют несколько этапов развития болезни:
-
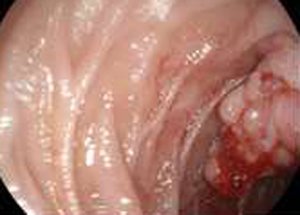 Стадия 0. Опухоль in situ, то есть не выходит за пределы слизистой оболочки.
Стадия 0. Опухоль in situ, то есть не выходит за пределы слизистой оболочки. - Стадия I. В патологический процесс вовлечен только дуоденальный сосочек.
- Стадия II. Раковые клетки распространяются в стенку двенадцатиперстной кишки. Отмечается поражение единичных лимфатических узлов.
- Стадия III. Процесс захватывает соседние органы и регионарные лимфоузлы.
- Стадия IV. Наблюдаются отдаленные метастазы.
В диагностике раковой опухоли применяется УЗИ, компьютерная и магнитно-резонансная томография. Особое значение придается эндоскопическим методам, позволяющим визуально оценить карциному и взять материал на гистологическое исследование.
Лечение
Лечение начинается после полного обследования и выставления точного диагноза. В сомнительных случаях окончательное решение принимается в ходе операции, и тогда ее объем может быть расширен. Своевременное проведенная терапия позволяет сохранить здоровье и жизнь пациента.
Диета
Диетическое питание не рассматривается как метод лечения рака. Грамотный подбор рациона способствует выздоровлению и облегчает состояние пациента после операции, но не влияет однозначно на исход заболевания.
| Рекомендуемые продукты | Нерекомендуемые продукты |
|
|
В состав рекомендованных продуктов входят пектины, бета-каротин, флавоноиды, аскорбиновая кислота. Эти вещества предположительно обладают антиканцерогенным эффектом. Они не способствуют устранению рака, но снижают риск его рецидива после операции.
Хирургическое лечение
Оперативное вмешательство – единственный метод избавиться от злокачественной опухоли.
Объем операции может быть различным.
Радикальная операция
 Радикальное вмешательство предполагает гастропанкреатодуоденальную резекцию. Удаляется головка и шейка поджелудочной железы, желчный пузырь и дистальная часть желчного протока, пилорический отдел желудка, вся двенадцатиперстная кишка и участок тонкого кишечника. Проводится ревизия и иссечение региональных лимфоузлов.
Радикальное вмешательство предполагает гастропанкреатодуоденальную резекцию. Удаляется головка и шейка поджелудочной железы, желчный пузырь и дистальная часть желчного протока, пилорический отдел желудка, вся двенадцатиперстная кишка и участок тонкого кишечника. Проводится ревизия и иссечение региональных лимфоузлов.
Радикальная операция не всегда хорошо переносится пациентами и нередко приводит к летальному исходу. Учитывая, что рак фатерова соска распространяется медленно, многие хирурги удаляют только очаг поражения, оставляя нетронутыми окружающие ткани. Папиллэктомия (удаление сосочка) возможна в том случае, если другие органы пищеварительного тракта не поражены.
Паллиативная операция
Паллиативные операции проводятся тогда, когда радикальное вмешательство невозможно. Такое лечение не позволяет избавиться от опухоли, но помогает устранить симптоматику и продлить жизнь пациента. Практикуется установка различных анастомозов, восстанавливающих ток желчи и препятствующих сдавлению органов растущей опухолью. Существует более десяти вариантов паллиативной терапии. Схема лечения определяется индивидуально.
Другие методы лечения: нюансы
- Медикаментозное лечение не эффективно при раковой опухоли. Практикуется только назначение обезболивающих средств для облегчения состояния больного. Возможна симптоматическая паллиативная терапия.
- Химиотерапия применяется редко в связи с низкой эффективностью.
- Лучевое облучение проводится до или после операции и позволяет снизить вероятность распространения метастазов.
Прогноз
Пятилетняя выживаемость зависит от стадии, в которой была выявлена патология:
- Рак in situ и в I стадии поддается лечению в 85-90% случаев.
- При опухоли II-III стадии выживаемость составляет около 40%.
- В IV стадии отмечается практически 100%-й летальный исход. Пятилетняя выживаемость менее 5%.
Рак фатерова сосочка лечится только хирургическим путем и лишь при своевременном выявлении. Чем раньше будет обнаружена патология, тем выше шансы на благоприятный исход болезни.
Источник
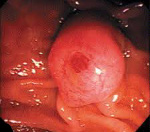
Рак большого дуоденального сосочка – злокачественная опухоль фатерова сосочка, расположенного в области двенадцатиперстной кишки. Характерен медленный рост и позднее метастазирование при раннем появлении механической желтухи. Наблюдаются боли, периодическое повышение температуры тела, увеличение печени и желчного пузыря. На поздних стадиях возможны кровотечения. Диагноз устанавливают с учетом симптоматики, данных рентгенографии, фиброгастродуоденоскопии и результатов биопсии. Лечение оперативное: гастропанкреатодуоденальная резекция, папиллэктомия, дуоденэктомия, паллиативные вмешательства.
Общие сведения
Рак большого дуоденального сосочка – злокачественная неоплазия большого дуоденального (фатерова) соска, локализующегося в нисходящей части двенадцатиперстной кишки и представляющего собой соустье главного панкреатического протока и общего желчного протока. Составляет 40% от общего количества онкологических поражений пилородуоденальной зоны, 5% от общего числа неоплазий ЖКТ и 1-2% от общего количества раков различных локализаций. Рак большого дуоденального сосочка является третьей по распространенности причиной возникновения механической желтухи. Обычно поражает пожилых пациентов, средний возраст больных составляет 54 года. Очень редко выявляется у детей. Женщины страдают реже мужчин. Лечение осуществляют специалисты в сфере онкологии, гастроэнтерологии и абдоминальной хирургии.
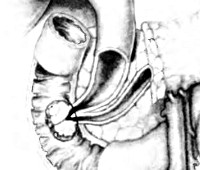
Рак большого дуоденального сосочка
Причины рака фатерова сосочка
Причины возникновения опухоли точно не выяснены. Специалисты отмечают, что определенное значение имеет наследственная предрасположенность – заболевание нередко диагностируется в семьях, члены которой страдают семейным полипозом. Кроме того, у некоторых пациентов выявляется генетическая мутация K-ras. Установлено, что неоплазия может развиться в результате малигнизации аденомы фатерова соска. В список факторов риска также включают хронический панкреатит и заболевания гепатобилиарной системы.
Источником рака большого дуоденального сосочка являются трансформировавшиеся клетки эпителия слизистой двенадцатиперстной кишки, панкреатического протока либо общего желчного протока. Для новообразования характерен медленный экзофитный рост. По внешнему виду неоплазия напоминает папиллому, разрастание грибовидной формы или в виде соцветья цветной капусты. Реже выявляются эндофитные формы. При экзофитных формах рака большого дуоденального сосочка желтуха чаще ремиттирующая, при эндофитных – постоянная. Диаметр узла при его хирургическом удалении в среднем составляет 3 мм.
При микроскопическом исследовании выявляются клеточные скопления и отдельно лежащие эндокринные клетки веретенообразной, треугольной и цилиндрической формы. Число эндокринных клеток уменьшается по мере снижения уровня дифференцировки неоплазии. Обычно рак большого дуоденального сосочка прорастает общий желчный проток, возможно также поражение поджелудочной железы и стенки двенадцатиперстной кишки, лимфогенное и отдаленное метастазирование. Лимфогенные метастазы обнаруживаются у 21-51% больных. Отдаленные вторичные очаги выявляются достаточно редко. Обычно поражается печень, реже – кости, головной мозг, легкие и надпочечники.
Рак большого дуоденального сосочка может полностью обтурировать просвет желчного протока, реже выявляется стеноз. Даже при частичном сдавлении из-за отечности слизистой возникают грубые расстройства оттока желчи, становящиеся причиной развития механической желтухи. Появляется билиарная гипертензия, сопровождающаяся дилатацией желчевыводящих путей и протоков поджелудочной железы. Кишечная непроходимость развивается очень редко. При распространении процесса возможно прорастание стенки кишечника и распад неоплазии с развитием внутреннего кровотечения.
Симптомы рака фатерова сосочка
Первым проявлением болезни часто становится механическая желтуха, возникшая на фоне соматического благополучия. Вначале желтуха обычно перемежающаяся, нормализация биохимических показателей крови обусловлена уменьшением отека в области стенозированного желчного протока. При прогрессировании рака большого дуоденального сосочка желтуха становится более стойкой, изменение цвета кожи выявляется после интенсивных болей, сопровождающихся ознобами и проливными потами. Пациенты жалуются на выраженный зуд. Интермиттирующий характер желтухи на поздних стадиях (выявляется в 51% случаев) обусловлен распадом рака большого дуоденального сосочка, сопровождающегося временным восстановлением проходимости желчного протока.
При пальпации определяется гепатомегалия. У 60% пациентов под нижним краем печени прощупывается увеличенный желчный пузырь (симптом Курвуазье). При продолжительной обтурации желчевыводящих путей возникают цирроз печени и хронический панкреатит. При инвазии рака большого дуоденального сосочка в стенку кишечника и последующем распаде опухоли возможны кровотечения (острые массивные либо повторяющиеся незначительные) с развитием анемии. При региональном метастазировании отмечается изменение болевого синдрома.
Характерной особенностью рака большого дуоденального сосочка является ранняя потеря веса. Причиной похудания становятся стеноз либо обструкция панкреатических протоков, из-за которых в ЖКТ перестают поступать ферменты, необходимые для расщепления белков и жиров. Нарушение проходимости общего желчного протока еще больше усугубляет расстройства всасывания жиров и ухудшает всасываемость витаминов. Снижение веса и авитаминоз становятся причиной адинамии.
У больных раком большого дуоденального сосочка часто наблюдаются поносы, сопровождающиеся вздутием и болями в животе. Каловые массы зловонные, глинисто-серые. В запущенных случаях может выявляться жировой кал. При появлении регионарных метастазов отмечается изменение характера болевого синдрома. На поздних стадиях определяются истощение и расстройства функций органов, пораженных отдаленными метастазами.
Диагностика рака фатерова сосочка
Постановка диагноза сопряжена с существенными затруднениями из-за неспецифичности симптоматики. В процессе диагностики онколог ориентируется на жалобы, данные объективного осмотра, рентгенографии, чреспеченочной или внутривенной холангиографии, дуоденального зондирования, фиброгастродуоденоскопии и других исследований. При желтухе определяется высокий уровень билирубина с преобладанием прямой фракции, стеркобилин в кале отсутствует. На поздних стадиях рака большого дуоденального сосочка выявляется анемия.
Достаточно достоверным исследованием является дуоденальное зондирование, при проведении которого часто удается обнаружить кровь в дуоденальном содержимом. Иногда в ходе этого исследования выявляются клетки неоплазии и ферменты поджелудочной железы. Рентгенографическими признаками рака большого дуоденального сосочка являются неровность контуров либо дефект наполнения в зоне внутренней стенки двенадцатиперстной кишки, а также отсутствие проходимости либо деформация желчного протока в зоне, приближенной к фатеровому соску.
При проведении фиброгастродуоденоскопии обнаруживают опухолевидное образование и выполняют эндоскопическую биопсию подозрительного участка. В некоторых случаях диагноз рака большого дуоденального сосочка не удается установить при помощи стандартных методик, для уточнения характера патологии приходится проводить лапаротомию, рассекать фатеров сосок, осуществлять забор ткани, а затем принимать решение об объеме операции на основании данных срочного гистологического исследования. Дифференциальный диагноз осуществляют с гепатитом, раком головки поджелудочной железы и раком желчных путей.
Лечение рака фатерова сосочка
Основным способом лечения данной патологии является оперативное вмешательство, которое, в зависимости от распространенности процесса, может быть радикальным либо паллиативным. Группа паллиативных операций включает в себя около десяти различных вариантов анастомозов, позволяющих восстановить отток желчи в пищеварительный тракт либо (реже) предотвратить сдавление двенадцатиперстной кишки растущим раком большого дуоденального сосочка.
Радикальная операция является тяжелым и сложным вмешательством, поэтому проводится только после тщательного отбора пациентов в соответствии со стандартами, включающими в себя допустимую степень истощения, уровень белков в крови, определенные показатели пульса и жизненной емкости легких и т. д. Больным раком большого дуоденального сосочка проводят гастропанкреатодуоденальную резекцию. При наличии противопоказаний к радикальному вмешательству выполняют условно радикальные операции: папиллэктомию, дуоденэктомию либо экономную панкреатодуоденальную резекцию. Радиотерапия и химиопрепараты при раке большого дуоденального сосочка малоэффективны.
Источник