Рак желудка с пенетрацией в поджелудочную железу
Важно! Средство от изжоги, гастрита и язвы, которое помогло огромному количеству наших читателей… Читать далее >>>
Пенетрация язвы считается достаточно опасным осложнением данного заболевания. Эта проблема диагностируется примерно в 10-15% случаев язвенной болезни, причем в большей степени ей подвержены мужчины 40 лет, которые имеют длительный анамнез патологии. Как правило, эта болезнь обусловлена развитием воспалительного процесса в хронической язве.
Описание болезни
 Пенетрация представляет собой попадание язвы в другие органы. Так, поражение луковицы двенадцатиперстной кишки обычно распространяется на поджелудочную железу. В более редких случаях оно затрагивает желчные протоки или печень. Еще реже эта проблема локализуется в толстом кишечнике. Медиогастральные язвы обычно поражают поджелудочную железу. Иногда страдает малый сальник.
Пенетрация представляет собой попадание язвы в другие органы. Так, поражение луковицы двенадцатиперстной кишки обычно распространяется на поджелудочную железу. В более редких случаях оно затрагивает желчные протоки или печень. Еще реже эта проблема локализуется в толстом кишечнике. Медиогастральные язвы обычно поражают поджелудочную железу. Иногда страдает малый сальник.
Причины
Пенетрация обычно развивается при наличии следующих условий:
- Язвенный дефект. Чем глубже поражаются слои желудка, тем выше риск развития подобных осложнений.
- Спайки в верхней области живота. Именно эта проблема приводит к близкому соприкосновению прилегающих органов и уменьшает вероятность их отдаления друг от друга.
При этом развитие пенетрирующей язвы имеет следующий механизм:
- По мере прогрессирования язвенного поражения желудка дефект затрагивает все слои органа. При этом его площадь может быть не слишком большой – диаметр, как правило, составляет 1-1,5 см.
В данном вопросе ключевая роль отводится количеству желудочного сока. Избыток этого вещества вытекает через специальное отверстие, что в результате провоцирует прободение, шок и даже летальный исход. Если же диаметр имеет меньшее значение, сок не выходит, а потому вероятность шока минимальна.
- По мере прогрессирования язвенной болезни развивается спаечный процесс. Данная проблема обусловлена попаданием желудочного содержимого в полость. В результате этого процесса развивается воспаление, которое и приводит к появлению спаек. Как следствие, желудок скрепляется с близлежащими органами. Данный процесс может иметь разный характер – все зависит от расположения язвы.
- После прикрепления органов к желудку его содержимое попадает не в брюшную полость. В этом случае страдает определенный орган, что и приводит к появлению характерной клинической картины.
Стадии
На начальной стадии заболевания прогрессирует хронический воспалительный процесс, в результате чего происходит частичное разрушение стенки желудка. С наружной части к области локализации язвенного дефекта примыкают близлежащие органы.
Вторая стадия отличается сильным поражением слоев стенки больного органа. Но патологический процесс еще не покидает его пределы. При этом поражения стенки другого органа нет. Между ним и желудком происходит образование плотных сращений. Если же они разрушаются, в стенке появляется сквозной дефект.
На третьей стадии полностью разрушаются слои желудка. Язвенное поражение затрагивает прилегающие органы, что провоцирует появление незначительного плоского дефекта. При этом нарушается структура пенетрируемого органа, который располагается в окружности язвы. Он становится более плотным, наблюдаются склеротические процессы. Кроме того, характерна серьезная деформация желудка.

Пенентрация в поджелудочную
Четвертая стадия характеризуется образованием глубоких полостей в близлежащем органе. В зоне пенетрации происходит формирование опухолевого образования воспалительной природы.
Симптомы
Для этого вида нарушения характерно появление следующих симптомов:
Совет от заведующего гастроэнтерологическим отделением!
Байшев В.М.:»Я могу порекомендовать лишь одно средство для быстрого лечения язвы и гастрита, которое теперь рекомендуется и Минздравом…» Читать далее »
- Болевой синдром в эпигастрии. Дискомфортные ощущения приобретают постоянный и выраженный характер, теряют дневной ритм и не связаны с едой.
- Типичная локализация боли. Данное состояние зависит от того, какой орган подвергается поражению. Так, при распространении язвы в поджелудочную железу болевой синдром обычно отдает в правую поясничную зону, иногда – в левую сторону. Нередко дискомфорт чувствуется также в спине или боли становятся опоясывающими.При поражении малого сальника дискомфорт чувствуется вверху с правой стороны – боль может поражать правое плечо или ключицу. Если язвенный дефект расположен достаточно высоко, болевой синдром может затрагивать сердце. Если же постбульбарная язва распространяется на брыжейку толстого кишечника, дискомфорт отдает в пупок.
- Местная болезненность. Зачастую возникает интенсивный болевой синдром в проекции пенетрации. Кроме того, данное нарушение нередко сопровождается появлением воспалительного инфильтрата.
- Признаки поражения определенных органов. Клиническая картина зависит от того, на какой именно орган распространяется язвенный дефект.
- Повышение температуры до субфебрильных показателей.
Диагностика
Чтобы диагностировать пенетрацию язвенной болезни, врач тщательно изучает анамнез пациента, проводит клинический осмотр и назначает дополнительные исследования – лабораторные и инструментальные.
При изучении анамнеза уделяют внимание наличию язвенного поражения желудка или факторов риска ее появления. Немаловажное значение имеет потеря связи болевого синдрома в эпигастрии с приемами пищи. Дискомфорт приобретает постоянный характер и отдает в руки, шею, спину.
Чтобы поставить точный диагноз, назначают следующие исследования:
- Анализ крови – в этом случае повышается скорость оседания эритроцитов и наблюдается нейтрофильный лейкоцитоз.
- Фиброгастродуоденоскопия – такая язва отличается круглыми или полигональными границами, которые возвышаются в форме вала. При этом кратер достаточно глубокий.
- Рентгеноскопия – при наличии заболевания можно увидеть существенно увеличение глубины язвенного дефекта, ограничение подвижности пораженной зоны.

Пенентрация на рентгене
- Лапароскопия – позволяет визуализировать скрепление органа, в который распространилась язва, с желудком.
- УЗИ брюшной полости – дает возможность рассмотреть изменения в поджелудочной железе или печени в том случае, если язва пенетрировала в данные органы.
Лечение
Пенетрирующие язвенные поражения 1-2 стадии с трудом поддаются медикаментозной терапии. Если у человека диагностирована более запущенная форма болезни, язвы и вовсе не заживают. В такой ситуации единственным методом лечения считается хирургическое вмешательство.
Если у больного диагностируется пенетрирующая язва 1-2 типа, ему проводится резекция желудка. На первом этапе язвенного поражения небольшого размера может проводиться ваготомия, которую нужно сочетать с дренированием желудка. Аналогичный вариант вмешательства проводится при появлении больших инфильтратов воспалительного характера. Их нельзя разделять, поскольку есть риск повреждения органов.
Прогноз
При отсутствии адекватного лечения прогноз обычно неблагоприятный. Данное осложнение язвенной болезни может привести к развитию шока и летального исхода. Благодаря своевременному проведению хирургического вмешательства вероятность излечения увеличивается.
Пенетрация язвы – очень опасное состояние, при котором могут поражаться различные органы. При выявлении данной патологии нужно немедленно приступить к лечению. В большинстве случаев единственным эффективным методом терапии считается хирургическое вмешательство.
Источник
Язвы желудка пенетрирующие в поджелудочную железу. Операции при пенетрирующих язвах.
Язвы желудка, пенетрирующие в поджелудочную железу и резистентные к медикаментозной терапии, встречаются крайне редко в связи с эффективностью современных терапевтических методов. Тем не менее , рано или поздно хирургу придется столкнуться с подобным случаем. Чрезвычайно важно помнить, что на ложе язвы, пенетрирующей в поджелудочную железу, не следует воздействовать агрессивными методами, такими как резекция или электрокоагуляция. Даже притом, что большинство язв желудке, пенетрирующих в поджелудочную железу, являются доброкачественными, показано, что они могут быть и злокачественными, несмотря на наличие воспалительной реакции, вызванной действием пепсина.
Если после выполнения нескольких предоперационных биопсий все же остаются некоторые сомнения относительно доброкачественной или злокачественной природы язвы, биопсию следует повторить во время операции.
Техника резекции желудка при язвахжелудка, пенетрирующих в поджелудочную железу, описана ниже.
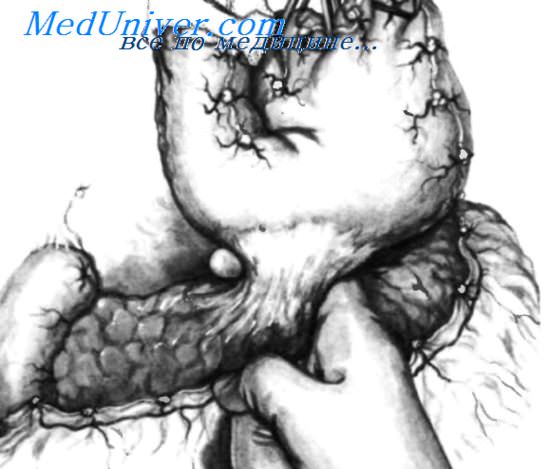
Данный пациент имеет большую каллезную язву на задней стенке тела желудка по малой кривизне, пенетрирующую в тело поджелудочной железы. Вокруг зоны пенетрации наблюдается интенсивный фиброзный воспалительный процесс. Большая кривизна желудка мобилизована, ее захватывают двумя треугольными зажимами Duval и осторожно подтягивают вверх.
После этого двенадцатиперстная кишка будет мобилизована и пересечена, чтобы получить удовлетворительный доступ к задней стенке желудка и передней поверхности поджелудочной железы.
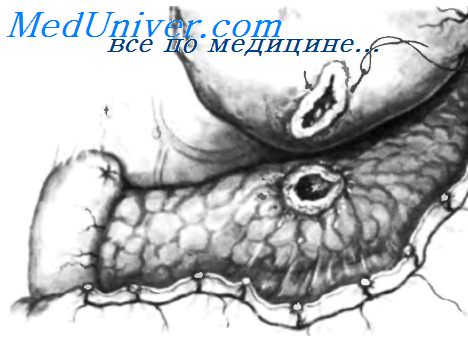
Двенадцатиперстная кишка пересечена и ее дистальный конец закрыт, в то время как проксимальный конец обернут марлей и удерживается зажимом Duval. При тракции вверх за три зажима становится доступной обзору зона пенетрации в поджелудочную железу и окружающие ее фиброзные сращения. Фиброзный валик вокруг перфорации рассекают.
Фиброзные тяжи вокруг пенетрации разделены, тяж пенетрации охвачен указательным пальцем правой руки, для того чтобы убедиться в отсутствии спаянных с зоной пенетрации внутренних органов, которые могут быть повреждены при отделении язвы от поджелудочной железы. На рисунке изображен описанный прием, выполняемый правым указательным пальцем.
Указательный палец, окружающий пенетрацию, заменен петлей или резиновой трубкой для выполнения тракции, позволяющей рассечь край язвы электроскальпелем.

Рассечение края язвы, пенетрирующеи в поджелудочную железу, завершают с помощью электроскальпеля.
Желудочная перфорация закрыта сразу после отделения желудка от поджелудочной железы чтобы предотвратить дальнейшее истечение желудочного содержимого. Не следует оказывать агрессивное воздействие на ложе язвы. Некоторые хирурги закрывают его участком большого сальника, чтобы предотвратить сращение петель тонкой кишки с этой зоной.
Желудочная перфорация ушита тремя отдельными швами, и верхняя часть атравматического двойного зажима Finochietto помещена поперек желудка для выполнения резекции по Billroth II и гастроеюностомии Пои язве желудка можно выполнить резекцию по Billroth I, при которой накладывают анастомоз между культей желудка и двенадцатиперстной кишкой. Ложе язвы укрыто большим сальником, подшитым к капсуле поджелудочной железы тремя швами.
— Также рекомендуем «Хирургическое лечение кровотечений из язвы желудка. Тактика хирурга при кровотечениях из язв желудка.»
Оглавление темы «Осложнения язв желудка. Осложнения после резекции желудка.»:
1. Техника резекции желудка при высоко расположенных язвах. Методика операции при высоких язвах желудка.
2. Язвы желудка пенетрирующие в поджелудочную железу. Операции при пенетрирующих язвах.
3. Хирургическое лечение кровотечений из язвы желудка. Тактика хирурга при кровотечениях из язв желудка.
4. Кровотечение из язвы двенадцатиперстной кишки. Операции при кровотечениях из язв.
5. Перфоративные язвы желудка и двенадцатиперстной кишки. Тактика при перфорации.
6. Операции при перфорации язвы двенадцатиперстной кишки и желудка.
7. Осложнения при операциях на желудке. Язвы анастомоза и рецидивирующие язвы.
8. Операции при язвах анастомоза и рецидивирующих язвах. Методика операций при рецидивирующих язвах.
9. Техника операции по поводу пептической язвы анастомоза. Устранение осложнений задней чрезбрыжеечной гастроеюностомии.
10. Желудочно-тощекишечно-толстокишечный свищ. Устранение желудочно-кишечных свищей.
Источник
г) симптомы отдаленных метастазов
— головные боли, тошнота, рвота. нарушение зрения, сознания, мышления. парезы, параличи, парестезии;
— боли в костях, патологические переломы;
— слабость, утомляемость, повышение температуры тела, боли в правом подреберье.
Для рака желудка характерны ряд специфических метастазов: метастаз Шницлера (диссеминация по брюшине дугласова пространства); метастаз Крукенберга (поражение яичников); метастаз Вирхова (на шее слева между ножками грудино-ключично-сосцевидной мышцы); метастаз в пупок (по ходу круглой связки печени).
«Синдром малых признаков» — имеется у 80% больных раком желудка – свидетельство запущенной стадии заболевания:
а) потеря общего тонуса (появление беспричинной слабости, снижение трудоспособности, быстрая утомляемость)
б) психическая депрессия (потеря интереса к окружающим, труду, апатия)
в) немотивированное стойкое снижение аппетита, иногда его потеря, отвращение к пище
г) явление желудочного дискомфорта (потеря чувства сытости, радости от еды, ощущение переполнения желудка, распирания газами, чувство тяжести и болезненность в подложечной области)
д) анемия
е) беспричинное прогрессирующее похудение.
Диагностика рака желудка:
1. Обязательно:
а) рентгенография органов брюшной полости (2 проекции)
б) эзофагогастродуоденоскопия с биопсией опухоли и мазками для цитологии
в) УЗИ брюшной полости и забрюшинного пространства
г) пальцевое исследование прямой кишки
2. Для уточнения диагноза и оценки степени распространения опухоли: КТ, колоноскопия, ирригоскопия, осмотр гинеколога, рентгенография органов грудной клетки.
Для ранней диагностики возможно использование следующих методов:
1) иммунологическое исследование специфических маркеров в крови (карбогидратный антиген CA 19-19, CA 72-4)
2) ФГДС с визуальным осмотром, использованием специфических красителей (хромоскопией), биопсией, прижизненной микроскопией, цитологическим исследованием содержимого и/или подозрительных участков.
3) При подозрении на рак желудка и невозможности верифицировать диагноз по данным ФГДС – использование высокоразрешающих методов диагностики (КТ, МРТ, ПЭТ)
Кроме того, важнейшую роль играет а) разработка скрининговых программ и массовых профилактических осмотров б) целевая подготовка врачей эндоскопистов, УЗИ-диагностики, рентгенологов, терапевтов, хирургов в плане раннего выявления РЖ (подробное изучение симптоматики фоновой патологии желудка, постоянная онконастороженность, использование современных уточняющих методик диагностики).
NB! Правильно проводимая диспансеризация в отношении хронического атрофического гастрита, язвенной болезни желудка и ДПК, предраковых (фоновых) заболеваний желудка позволяет выявлять РЖ на первых стадиях!
Принципы лечения рака желудка: метод выбора – хирургический ( золотой стандарт при радикальном лечении рака желудка, позволяющий у ряда больных надеяться на выздоровление); лучевая и химиотерапия при раке желудка не имеет самостоятельного значения и используются только в качестве дополнительных воздействий Симптоматическая терапия в амбулаторных условиях – см. вопрос 17.
37. Функциональные заболевания желчевыводящих путей: классификация, клинические варианты, диагностика, принципы лечения. Медико-социальная экспертиза. Реабилитация.
Дискинезии желчевыводящих путей (ДЖП) – расстройство тонуса и сократительной способности желчного пузыря и стенок желчных протоков, проявляющееся нарушением оттока желчи в ДПК.
Классификация дискинезий желчевыводящих путей:
1) по этиологии: первичные и вторичные
2) по характеру нарушения моторики желчного пузыря и желчных протоков:
а) гипертонически-гиперкинетическая форма
— вариант с гипертонией желчного пузыри и/или пузырного протока
— вариант со спазмом сфинктера Одди
б) гипотонико-гипокинетическая форма:
— вариант с гипотонией желчного пузыря
— вариант с недостаточностью сфинктера Одди
Этиология дискинезий желчевыводящих путей:
а) первичных – вызваны расстройством нейрогуморальных регуляторных механизмов: лица с выраженной ваготонией или симпатикотонией; лица, допускающие погрешности в диете; гиподинамия; ожирение
б) вторичных – возникают при заболеваниях других органов, связанных с желчными путями рефлекторными и гумморальными путями: общий невроз и различные диэнцефальные расстройства; эндокринная патология щитовидной железы, надпочечников, яичников; заболевания желудка и ДПК (хронический гастродуоденит, язвенная болезнь), тонкой кишки (энтериты), печени и желчного пузыря (гепатиты, холециститы).
Клинические варианты ДЖП:
а) дискинезия по гипертонически-гиперкинетическому типу:
— периодически возникающие приступообразные боли в правом подреберье и правой половине живота – возникают после погрешностей в диете (употребление жирных, острых, холодных блюд), психоэмоционального напряжения, обычно через 1 час и более после еды, могут иррадиировать в правую лопатку и плечо
Пальпаторно может быть болезненность в области желчного пузыря, однако она резко не выражена, а болевые симптомы, характерные для холецистита, не определяются.
— диспепсические явления (тошнота, рвота, запоры и др.) – сопровождают у некоторых больных приступы болей
— нейровегетативный синдром (повышенная раздражительность, нарушение сна, потливость, головные боли)
— вазомоторный синдром (гипотензия, сердцебиение, боли в сердце и др.)
— возможны функциональные изменения других органов пищеварения (пилороспазм, гипокинезия желудка, дуоденостаз, гипо- и гиперкинезии толстой кишки)
В межприступный период сохраняется чувство тяжести в правом подреберье, пальпаторно — незначительная болезненность в области желчного пузыря и в подложечной области.
б) дискинезия по гипотонически-гипокинетическому типу:
— постоянная тупая ноющая боль, чувство распирания в правом подреберье без четкой иррадиации, усиливающаяся при приеме пищи и психоэмоциональных стрессах
Пальпаторно в области желчного пузыря – умеренная болезненность.
— диспепсические явления (снижение аппетита, отрыжка воздухом, тошнота, горечь во рту, вздутие живота, запоры)
Диагностика ДЖП (диагноз устанавливается на основании клиники при отсутствии органического поражения желчного пузыря и желчевыводящих путей):
1. УЗИ желчного пузыря – основной метод диагностики нарушения моторики желчевыводящих путей; проводится не ранее 12 ч после еды, при этом определяют объем желчного пузыря до и через 30 мин после желчегонного завтрака (2 сырых яичных желтка), в норме его объем должен сократиться на 40%; при гипокинетической форме опорожнение желчного пузыря замедленное (больше 30 мин) и недостаточное (меньше, чем на 40%); при гиперкинетической форме желчный пузырь округлой формы (в норме – грушевидной), тонус его повышен, опорожнение ускоренное (быстрее 30 мин)
2. Пероральная холецистография – для оценки моторики желчевыводящих путей
3. Внутривенная холангиография – для определения состояния желчных протоков
4. Фракционное дуоденальное зондирование – при гипокинетической форме после введения стимулятора боль в правом подреберье уменьшается или исчезает, пузырный рефлекс ослаблен (желчь выделяется медленно, с большими промежутками), количество пузырной желчи (порция В) увеличено (до 100-150 мл при норме 30-70 мл), остальные порции – не изменены; при гиперкинетической форме после введения стимулятора боль в правом подреберье может появиться или усилиться, количество желчи в порциях В (пузырной) и С (печеночной) уменьшено, а в порции А (холедоходуоденальная) – не изменено, время желчеотделения сокращено.
Лечение ДЖП:
1. Дробное питание до 4-5 раз в день, исключение острых, соленых, копченых и жареных блюд; при гипертонической дискенезии ограничивают употребления продуктов, вызывающих сокращение желчного пузыря (жирные, мясные продукты, растительное масло, изделия из жирного теста, газированные напитки), при гипотонической дискинезии рекомендуют пищу, стимулирующую сокращение желчного пузыря (фрукты, овощи, растительные и животные жиры, пищу, богатую магнием и др.)
2. Лекарственная терапия:
а) при гипертонической дискинезии: спазмолитики (устраняют спазм желчевыводящих путей, облегчают отток желчи) – холиноблокаторы (пирензепин 25 мг 2 раза/сут перорально или 10 мг 2 раза/сут в/м, метацин 4-6 мг 2 раза/сут внутрь), миотропные спазмолитики (но-шпа 2 мл в/м или п/к или 40 мг 2 раза/сут внутрь), холеретики (увеличивают желчеобразование, усиливают движение желчи по протокам) – аллохол (по 1 таб 3 раза/сут п/е еды), холензим, лиобил, никодин, оксафенамид 0,25 г 3 раза/сут, отвар цветков бессмертника (6-12 г на 200 мл воды) по ½ стакана в теплом виде 3 раза/сут за 15 мин до еды, фламин (сухой концентрат бессмертника), отвар кукурузных рыльцев, настой мяты перечной, отвар плодов шиповника, минеральные воды низкой минерализации (нарзан, ессентуки № 4, 20 в теплом виде по ½ стакана 3-4 раза/сут)
б) при гипотонической дискинезии: препараты, стимулирующие тонус и сократимость желчного пузыря (сульпирид по 50 мг 2-3 раза/сут за 30 мин до еды внутрь, настойка лимонника по 20-25 капель 2-3 раза/сут за 30 мин до еды, метоклопрамид, домперидон по 10 мг 3 раза/сут за 30 мин до еды), холекинетики, вызывающие сокращение желчного пузыря и расслабление сфинктеров Люткенса и Одди (ксилит или сорбит 10% р-р по 50-100 мл 3 раза/сут за 30 мин до еды 1-3 мес., магния сульфат 20-25% р-р по 1 столовой ложке натощак в течение 10 дней, масло подсолнечное, оливковое, облепиховое по 1 столовой ложке 3 раза/сут перед едой), минеральные воды высокой минерализации (ессентуки № 17, моршинская в холодном виде по ½ стакана 3-4 раза/сут)
3. Тюбажи с ксилитом, сорбитом, магния сульфатом – показаны при гипотонической дискинезии 1 раз/неделю; больного укладывают на кушетку на правый бок с полусогнутыми коленями, дают выпить в течение 30 мин одно из желчегонных средств, на область правого подреберья кладут грелку (длительность процедуры 1,5-2 ч)
4. Физиотерапия: при гипертонической форме – индуктотермия, СВЧ-терапия, ультразвук высокой интенсивности, электрофорез спазмолитиков, аппликации парафина и озокерита, при гипотонической форме – ультразвук низкой интенсивности, синусоидально-модулированные токи, электрофорез с кальция хлоридом или прозерином.
МСЭ: в большинстве случаев трудоспособность не нарушена, в случае тяжелого течения дискинезии ВН 12-22 дня. Реабилитация: соблюдение диеты, устранение расстройств психоэмоциональной сферы и вегетативной нервной системы, общеукрепляющие мероприятия.
Источник



