Расширение холедоха поджелудочной железы
Холедох является конечным желчевыводящим путем. С анатомической точки зрения это не самостоятельный орган, но все заболевания холедоха выделены в самостоятельные нозологические единицы (отдельные болезни). То, что все они затрагивают одно и то же анатомическое образование, объясняет общий подход к лечению. Оно не обходится без хирургического вмешательства, но включает в себя и применение лекарственных препаратов.
1
Морфология
Холедох — конечный желчевыводящий проток (тракт). Он образован путем слияния двух желчных путей: общего печеночного (гепатикохоледох), являющегося продолжением билиарного тракта, и пузырного. После чего он идет к фатеровому сосочку двенадцатиперстной кишки. Там же проходит проток поджелудочной железы.
Оба тракта открываются в просвет двеннадцатиперстной кишки. Так происходит примерно у половины всех здоровых людей. У других возможен иной вариант нормы — просвет поджелудочной железы входит в холедох, который уже после этого проходит в фатеров сосочек и открывается в полость кишки.
В любом случае, процесс поступления желчи и панкреатического сока из протоков регулирует сфинктер Одди — группа гладких мышечных волокон, окружающих оба протока у их выхода в кишечную полость. Тонус этих клеток регулируется пищеварительными рефлексами.
Главная функция холедоха — выведение желчи в полость кишечника. Таким образом, он играет важную роль при пищеварении.
Нормы холедоха следующие:
- Длина. Самый вариабельный показатель, так как в норме он является индивидуальным и колеблется от 4 до 11-12 см. Среднее значение у большинства взрослых людей составляет 60 мм.
- Ширина. На всем протяжении протока — 1,5 см.
- Толщина стенок. Она зависит от участка: 5 мм в области соединения пузырного и общего печеночного протоков, 2 мм в толще фатерового сосочка, 3–4 мм на других участках. Данные показатели постоянны. Среднее значение, которое берется врачами, — 3 мм. Именно такой размер указывают многие аппараты УЗИ.
Симптомы хронического и острого холецистита у взрослых, методы лечения и диета
2
Патологии
Все заболевания общего желчного протока условно делятся на несколько групп:
- Функциональные нарушения.
- Механические повреждения.
- Новобразования и метастазы.
- Воспалительные заболевания.
Ожирение печени: причины развития, симптомы, лечение
2.1
Функциональные нарушения
Данная группа патологий анатомически не затрагивает холедох и не вызывает каких-либо изменений в его структуре. Основные нарушения касаются нервных клеток, регулирующих работу холедоха и фатерового сосочка.
При данных патологиях общий желчный проток не может нормально осуществлять свою основную функцию. Желчь или не течет совсем (например, при спазме сфинктера Одди), или идет в обратном направлении (перистальтика протока направлена к началу холедоха).
Синдром портальной гипертензии: симптомы заболевания и способы лечения
2.2
Механические повреждения
Связаны с нарушением в анатомическом строении общего желчного протока. Они являются следствием внутренних и/или внешних воздействий.
К первой группе причин относят следующие патологии:
- Желчекаменная болезнь. При ней развивается одно из самых частых заболеваний протока, для которого характерна следующая ситуация. Внутри холедоха находятся один или несколько конкрементов (камней). Каждый затрудняет отток желчи и приводит к расширению протока.
- Стриктуры холедоха. Это сужения протока за счет образования соединительнотканных рубцов. Не являются отдельными нозологиями (болезнями), а выступают в роли осложнений тех или иных патологий.
- Деформация фатерового сосочка. Она происходит при различных воспалительных и язвенно-некротических патологиях двеннадцатиперстной кишки. Деформация образуется при развитии рубцовой ткани. Это затрудняет отток желчи по холедоху.
- Механическое сдавление холедоха:
- Травматические причины связаны с инородным телом брюшной полости и подпеченочного пространства. Сюда же относится гематома, образующаяся в области желчевыводящих путей (чаще всего при ранении печени). Так же в данную группу включают осложнения медицинских манипуляций на холедохе: ранение, случайная перевязка или удаление, поперечное или продольное рассечение.
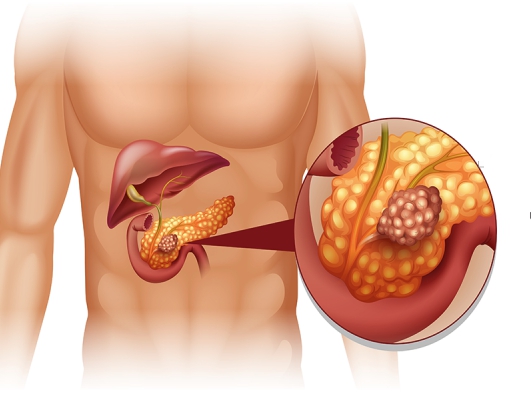
- Нетравматические причины связаны с заболеваниями поджелудочной железы. Это отечная форма панкреатита, рак головки поджелудочной железы, обтурация (закупорка) протака паразитами, камень в холедохе.
2.3
Новообразовани и метастазы
Онкологические патологии самого холедоха встречаются крайне редко. Чаще всего в полости протока развиваются метастазы из соседних органов. К наиболее частым относят следующие: печень, поджелудочную железу, двеннадцатиперстную кишку.
Онкологические процессы приводят к нарушениям оттока желчи путем сдавления холедоха, сужения просвета. С этой точки зрения данные причины можно относить к группе механических.
2.4
Воспалительные заболевания
Возникают при развитии воспалительных процессов в протоке. К этому могут привести различные причины (камни печени и желчного пузыря, повреждения, паразиты, язвенная болезнь), но все это относится к одной самостоятельной нозологии (отдельно выделенному заболеванию) — холангиту. Это связано как с общностью клинических проявлений, так и единым характером лечения.
Холангит имеет несколько форм:
- Острое течение. Протекает по классической схеме всех воспалительных патологий. На первом этапе развитие болезнетворных микроорганизмов вызывает реакцию со стороны иммунной системы. Она запускает процессы воспаления, которые или приводят к выздоровлению, или переходят в хроническую стадию. Время длительности измеряется годами и даже десятилетиями.
- Хроническое течение. Практически всегда является результатом перенесенного острого процесса. В нем также ведущая роль отводится клеткам иммунной системы. Но вместо острого развития всех реакций наблюдается их медленное течение и одновременно идущие процессы образования соединительнотканных волокон.
2.5
Клиника заболеваний
Все патологии холедоха имеют несколько общих признаков:
- Боль. Она локализована в правом подреберье. Характер болей зависит от заболевания.
- Нарушение процессов пищеварения. Это выражается в кашицеобразном, маслянистом и светлом (вплоть до белого) стуле. Возможно вздутие живота из-за бродильных процессов в толстом кишечнике. Они происходят в результате разложения жирных кислот бактериальной микрофлорой. При нормально функционирующем холедохе данные вещества расщепляются желчью и всасываются в тонком кишечнике, а кал приобретает нормальный цвет за счет стеркобилина (продукт превращения уробилиногена, вырабатываемого в печени).
Все остальные симптомы характеризуют то или иное заболевание общего желчного протока. Самые главные из них приведены в таблице:
Патология | Клиническая картина |
Холангит | Желтушность кожного покрова, склер. Лихорадка с температурой до 38,5-39°. Боли в правом подреберье постоянные, ноющие, тупые. Часто беспокоит горечь во рту |
Холедохолитиаз | Желтушность только склер. Температура тела нормальная. Боли коликобразные, непостоянные. Часто отдают в правую половину грудной клетки, под лопатку, шею |
Стриктуры холедоха | Непостоянные, коликобразные боли в провом подреберье. Возникают только после приема пищи. Наиболее интенсивные боли наблюдаются при употреблении жиров и специй |
Расширение холедоха (синдром) | Постоянные тупые боли в правом подреберье. Белый цвет каловых масс. Через 3-5 недель (зависит от выраженности патологического процесса) присоединяется механическая желтуха: пожелтение кожи и склер |
| Обтурация холедоха (синдром) | Непостоянные ноющие или коликобразные боли в правом подреберье. Интенсивность не зависит от приема пищи |
3
Диагностика
Ведущие места в диагностике заболеваний общего желчного протока принадлежат двум методам — УЗИ и холангиографии.
Ультразвуковая диагностика позволяет визуализировать желчный проток и приблизительно оценить его структуру. Способ хорош для выявления патологий холедоха и проведения контроля за лечением. Он является рутинным методом обследования при любых ситуациях, связанных с болями в животе, так как не вреден для организма и технически несложен.
С другой стороны, современные аппараты УЗИ имеют высокую разрешающую способность. Поэтому могут фиксировать даже незначительное изменение толщины стенок холедоха.
Холангиография — исследование желчных путей при помощи контрастного вещества с использованием рентгена. Суть метода заключается в следующем: в полость потока вводится рентгеннегативоне (способное задерживать лучи) вещество, после чего выполняется ряд снимков с интервалом в 5-10 минут. Это позволяет оценить перистальтику протока и визуализировать его полость.
В зависимости от способа введения рентгенконтрастного вещества различают несколько вариантов метода:
- Черезкожная холангиография. Контраст вводится через катетер, который ставится в холедох через переднюю брюшную стенку. Пункцию проводят под контролем ультразвука или рентгена. Выполняется для предоперационной диагностики.
- Черезпеченочная холангиография. Контраст вводится через катетер печеночного желчного протока. Проводится во время оперативного вмешательства. Цель исследования заключается в уточнении патологии холедоха.
- Ретроградная холангиопакреатография. Контраст вводится в фаетров сосочек. Для этого эндоскоп подводят к нему вплотную. Метод позволяет оценить проводимость желчных протоков, работу поджелудочной железы и функционировние сфинктера Одди.
Снимки показывают пример ретроградной холангиопанкреатографии. Первый снят в первые минуты введения контрастного вещества. Хорошо видна дилатация (расширение) холедоха. Второй сделан через несколько минут. Видно попадание контраста в пузырный проток. Просвет холедоха неоднородно окрашен. В данном случае у пациента имеются паразиты общего желчного прохода. На УЗИ будет зафиксирована толщина холедоха 6 мм при норме со стороны других показателей.
4
Лечение
Лечение заболеваний холедоха проводится методами комплексной терапии. Все обязательно включают оперативное вмешательства на желчном протоке, проведение которого зависит от характера патологии.
Чаще всего операция проводится открытым доступом — через разрез передней брюшной стенки в области правого подреберья. Объем операции может включать следующие манипуляции:
- Холедохотомию — вскрытие полости протока. Проводится при наличии конрементов и паразитов, приводящих к обструкции (закупорке) холедоха.
- Зондирование — постановку катетера в полость протока. Выполняется для снижения давления желчи или подготовки для холангоиграфии.
Нехирургическое лечение проводится с учетом причин, вызвавших заболевание холедоха. Например, при воспалительных патологиях необходимо применение антибактериальных средств, таких как тетрациклин, Левомицетин, Тиенам и некотрые другие.
Если же у пациента имеются паразитарные заболевания, то, помимо антибактериальных средств, нужны этиотропные препараты. Сейчас используют следующие вещества: пирантел, албендазол, метронидазол, празиквантел.
Источник
Любой человек знает, где находится печень, о её роли в физиологии живого организма. А вот где находится холедох, что это? Это знают далеко не все. Вспомогательным органом пищеварения является жёлчный пузырь. Самая узкая его часть (шейка) переходит в пузырный проток и сливается с печёночным. Образуется ducts choledochus общий жёлчный проток, или просто говоря, холедох.
Он проходит по внешнему краю печени, между брюшинными листками в области гепатодуоденальной связки, опускаясь вниз между головкой поджелудочной железы и двенадцатиперстной кишкой (12ПК). Затем проходит с внутренней стороны, сквозь заднюю стенку 12ПК и вливается в просвет кишки в области фатерового сосочка.
Физиологические показатели и строение общего желчного протока
Определённые физиологические стандарты имеет и холедох. Норма представлена следующими показателями: его длина должна составлять 2–12 см. Наблюдается зависимость этой характеристики от места впадения пузырного протока. Если печёночный проток удлинён, будет короче холедох. Что это значит? Только то, что длина протока индивидуальна. Диаметр меняется от большего показателя к меньшему по ходу следования. В начале он составляет 5-8 мм. Затем наблюдается изменение просвета, и в месте входа в кишку проток сужается до 3 мм. Толщина стенок составляет от 0,5 до 1,5 мм. При патологических состояниях за счёт разрастания соединительной ткани холедох может утолщаться до 3-4 мм.
Общий жёлчный проток состоит из 4 отделов.
- Супрадуоденальный. Протяжённость — до 4 см. Проходит по наружному краю печёночно-дуоденальной связки от участка впадения пузырного протока до верхнего края 12ПК.
- Ретродуоденальный. Протяжённость — 1-2 см. Проходит забрюшинно за 12ПК до касания с поджелудочной железой.
- Панкреатический. Протяжённость — до 3 см. Соприкасается с головкой поджелудочной железы и окружён ею.
- Интрадуоденальный. Протяжённость — 1-2 см. Располагается в стенке 12ПК.
Патологические изменения
Существует целый ряд патологических изменений общего жёлчного протока. Одним из них является дилатация холедоха. Дилатация от латинского dilatation – расширение просвета протока. Происходит в связи с механическим сужением расположенной ниже части органа.
- Врождённые и приобретённые пороки развития (гипоплазия, кисты).
- Доброкачественные заболевания ЖП (желчекаменная болезнь, стриктуры жёлчных протоков).
- Воспалительные процессы (холецистит, холангит, панкреатит).
Возникает ряд закономерных вопросов. Как при этом изменяется холедох? Что это может повлечь за собой? В таких случаях назначается целый ряд клинических исследований для установления причины изменений просвета и выбора метода дальнейшего лечения.
Методы обследования
Наиболее распространённым и надёжным методом обследования печени является УЗД. Современные аппараты УЗИ позволяют получить ясную картину состояния печёночных протоков. К сожалению, конкременты небольших размеров в общем протоке при УЗИ часто не визуализируются. В таких случаях необходимо прибегать к другим методам диагностики, чтобы исследовать весь холедох. Что это за методы?
- Контрастное рентгенологическое исследование.
- Методы прямого контрастирования (дуоденоскопия с катетеризацией, пункция холедоха под контролем УЗИ).
Эти методы дают возможность установить причину непроходимости общего протока более точно и в труднодоступных местах.
Нельзя не отметить важность общего и биохимического анализа крови. Данные исследования позволяют говорить о наличии воспалительных процессов.
Причины заболеваний желчного пузыря и общего желчного протока
Изменения в общем желчном протоке свидетельствуют о существовании патологических процессов в печени и желчном пузыре. От чего возникают заболевания печени? Первопричиной всегда является образ жизни и питание, частое употребление алкоголя, курение. Любовь к жирной, жареной пище тоже играет роль, как и неконтролируемое, неоправданное употребление медикаментов. Иногда проблемы обусловлены врождёнными особенностями человека. Рано или поздно это приводит к возникновению воспалительных процессов, образованию камней. Начинается закупорка и расширение холедоха. Если патологические процессы проходят бессимптомно, ситуация усугубляется и приводит к серьёзным последствиям, вплоть до панкреонекроза.
Методы лечения
Лечение должно носить комплексный характер. Если основной причиной является наличие в общем желчном протоке конкрементов, направленность лечения часто сводится к хирургическому вмешательству. Возможности современной медицины позволяют использовать методы реконструкции повреждения общего желчного протока, менее травматические операционные вмешательства.
При паразитарных и воспалительных заболеваниях проводится терапия антибиотиками и дуоденальное зондирование, направленное на освобождение холедоха от застойных явлений. Самым действенным методом является профилактика. Здоровая еда, разумная физическая активность, своевременное профилактическое медицинское обследование помогут долгие годы поддерживать хорошую физическую форму.
Холедохолитиаз — состояние, при котором выявляют наличие в желчных протоках конкрементов, то есть это одно из проявлений желчнокаменной болезни (ЖКБ). Камни вызывают нарушение оттока желчи.
Конкременты в желчном пузыре у женщин встречаются чаще, чем у мужчин. При этом удаление камней и даже самого желчного пузыря обычно не решает проблемы. Холедохолитиаз как процесс формирования образований все равно продолжается, в течение длительного времени протекает без выраженных симптомов. Поэтому важны консервативные методы терапии.
Основная причина холедохолитиаза — камень в желчном протоке, точнее — его миграция. По статистике, именно такое перемещение конкрементов сравнительно небольшого размера из самого пузыря в протоки вызывает 85% приступов заболевания. Остальные 15% приходятся на само формирование образования непосредственно в холедохе.
Причины перемещения камня заключаются в увеличении давления в желчном пузыре, изменении сократительной функции его стенок. Частично на миграцию влияет размер самого конкремента — чем он больше, тем выше вероятность того, что он начнет двигаться.
Формирование камней в холедохе происходит при воспалительных процессах в желчных протоках, механическом повреждении органа во время хирургической операции. Причинами могут быть:
- возникающие в желчных протоках кисты, стриктуры, которые образуются после воспалительных процессов;
- паразитарные инвазии.
Холедохолитиаз протекает в разных формах. Они различаются в зависимости от размера и поведения камней. Существует так называемый вентильный холедохолитиаз, при котором конкремент ведет себя относительно спокойно, и проявляется регулярно повторяющимися приступами боли и желтухи.
Есть транзиторный холедохолитиаз, который сопровождается приступами острого билиарного панкреатита. Выделяют отдельно синдром Мириззи с проникновением крупных камней в холедох.
Распознать заболевание можно по клинической картине. Она соответствует острой или хронической форме холецистита, протекающей с механической желтухой. Но только при классическом варианте. На практике холедохолитиаз маскируется и под другие заболевания, включая острый панкреатит или другие обтурационные патологии желчных протоков.
В 15-20% случаев болезнь протекает без выраженных симптомов. Особенно часто это бывает у тех пациентов, у которых удален желчный пузырь. Ситуация возникает, когда конкременты небольшого размера самопроизвольно и без болей эвакуируются из холедоха в кишечник. Закупорки протоков не происходит, а именно с ней связаны характерные проявления патологии.
Наиболее распространенные симптомы холедохолитиаза:
Что касается болевых ощущений, то они напоминают клиническую картину при остром холецистите. Чаще всего боли бывают тупыми и ноющими, но иногда резкими. Они локализуются в эпигастральной области или правом подреберье, могут отдавать в спину.
Когда камень начинается опускаться и достигает фатерова сосочка, то боли становятся опоясывающими, как при остром панкреатите. Если конкремент не застрял в этом отделе, он самостоятельно выйдет в просвет двенадцатиперстной кишки, после чего неприятные ощущения на какое-то время прекратятся.
Желтуха развивается через 12 часов после того, как появились первые сильные боли. Иногда ее появление занимает больше времени, около суток. В этот период боли могут уменьшиться или исчезнуть вовсе.
Особенностью желтухи при этой болезни является то, что она носит перемежающийся характер. Это означает, что выраженность ее проявлений то нарастает, то уменьшается. Это позволяет отличить ее от острого вирусного гепатита, дифференцировать с другими опасными заболеваниями, вплоть до лептоспироза и онкологии поджелудочной железы, которые тоже сопровождаются болями и желтухой.
К другим симптомами холедохолитиаза относятся обесцвечивание каловых масс (стеаторея) и потемнение мочи.
Холедохолитиаз может давать различные осложнения – холангит и панкреатит, а при длительном развитии патологии возможен вторичный билиарный цирроз. Если к основному заболеванию присоединяется холангит, который представляет собой воспаление желчных путей, то появляются другие симптомы:
- повышение температуры;
- тошнота;
- рвота;
- выраженная общая слабость;
- интенсивная боль в спине (иногда).
Панкреатит тоже дает характерные симптомы:
- сильные боли, иногда с левой стороны, но чаще опоясывающего характера;
- интенсивная рвота;
- снижение перистальтики кишечника, в тяжелых случаях возможен даже полный его парез.
Одновременно анализ крови покажет повышение уровня ферментов поджелудочной железы.
Не менее опасный цирроз печени развивается долго, после нескольких рецидивов холедохолитиаза, сопровождающегося холангитом. Процесс в течение какого-то времени протекает практически бессимптомно.
Чтобы поставить точный диагноз, используются как инструментальные методы, так и лабораторные исследования. Инструментальная диагностика начинается с УЗИ печени и желчного пузыря. Это наиболее информативный метод исследования, позволяющий определить наличие камней, оценить состояние желчного пузыря, степень расширения протоков (для этого используется термин холедохоэктазия).
Одновременно назначают биохимические пробы печени. При наличии холедохолитиаза в анализе крови заметны повышения уровня билирубина и щелочной фосфатазы, в то время как показатели АСТ и АЛТ остаются в границах нормы. В подавляющем большинстве случаев сдвиги значений в биохимии крови происходят незначительные. Когда камень будет удален, они снова приходят в норму.
Лабораторные исследования недостаточно информативны, поскольку не помогают определить степень обтурации желчных протоков. Именно поэтому и проводят дополнительные исследования — как УЗИ, так и специфическую разновидность холангиографии. В сложных случаях врач направит на компьютерную томографию, что бывает редко.
Лечение холедохолитиаза предполагает восстановление функций желчевыводящих путей и сфинктерного аппарата. Проводится ферментная заместительная терапия. Это означает, что пациенту прописывают препараты вроде Креона, Панкреатина и т. д. Удалить камень с помощью консервативных методов лечения не получится.
Важную роль играет соблюдение диеты, соответствующей принципам лечебного стола №5 по М. Певзнеру. Предполагается дробное питание (5-6 приемов пищи), обеспечение достаточного количества белка при одновременном снижении жиров и легкоусвояемых углеводов. Это способствует регулярному опорожнению желчного пузыря. Холедох и вся протоковая система функционирует заметно лучше, поскольку нормализуется давление в ней.
Что касается медикаментозной терапии, то при возникновении болей, связанных с повышением тонуса сфинктеров билиарной системы, назначают спазмолитики, в основном неселективные (Платифиллин, Баралгин, Метацин), миотропные — Дротаверин, Но-Шпа, Дюспалатин.
Одновременно применяют препараты урсодезоксихолевой кислоты (Урсосан), что способствует восстановлению функции желчевыводящих путей.
Хирургические методы лечения предполагают удаление конкрементов из желчных протоков. Выбор конкретного способа решения этой проблемы зависит от размеров камня. Если он небольшой, то проводится эндоскопическая операция, при которой через сфинктер Одди вводится специальный катетер. Он нужен для расширения протоков, что позволяет легче удалить конкремент.
Если камень большой, то эндоскопия становится невозможной, прибегают к классическому хирургическому вмешательству и проводят холедохотомию или сфинктеротомию. Но для этого тоже зачастую используются лапароскопические методы, предполагающие минимальный травматизм. Во время операции иногда проводят удаление желчного пузыря. Рекомендуется делать это в тех случаях, когда холедолитиаз появился повторно. Это не дает гарантии того, что в желчных протоках больше не образуется камень.
Если размер конкремента составляет свыше 18 мм, его сначала нужно раздробить, что делают с помощью механического литотриптора. Для этого используются два метода литотрипсии:
Последний является более распространенным, но роль лазерной литотрипсии постепенно вырастает. Дробление конкрементов позволяет значительно повысить эффективность операции, до 90%.
Холедохолитиаз часто дает осложнения. Поэтому даже при успешно проведенной операции прогноз нельзя назвать благоприятным, поскольку редко удается избежать механической желтухи, обструкции или воспалительных процессов. В тяжелых случаях могут развиваться цирроз и панкреатит. После открытого хирургического вмешательства часто бывают осложнения, поэтому хирурги стремятся применять лапароскопическую методику.
У человека могут развиваться рецидивы холедохолитиаза. В таких случаях повторное заболевание проявляется в течение ближайших 5 лет, причем с вероятностью 25%. Для предотвращения явления врачи советуют принимать уже упомянутые препараты урсодезоксихолевой кислоты. Курс лечения должен составлять не менее полугода.
Желчь играет большую роль в кишечном пищеварении и усвоении питательных веществ. Заболевания желчного пузыря и его протоков значительно нарушают эти процессы. Читайте далее, что такое холедох в желчном пузыре и о чем говорят изменения его структуры, обнаруженные на УЗИ.
Желчный пузырь и его протоки – особенности строения
Клетки паренхимы печени – гепатоциты постоянно синтезируют желчь. В составе желчи преобладают холевая и дезоксихолевые кислоты, играющие важную роль в процессах пищеварения в кишечнике. Желчные кислоты эмульгируют жиры и обеспечивают среду, оптимальную для работы панкреатических и кишечных ферментов. Кроме того, они подавляют рост патогенной микрофлоры кишечника.
Прямой контакт клеток печени и желчных кислот нежелателен, так как они обладают токсическим действием на ткани. Поэтому образующаяся желчь оттекает от гепатоцитов по специальным внутрижелчным протокам, которые сливаясь друг с другом, образуют общий печеночный проток.
Желчный пузырь – место депонирования желчи. В нем она накапливается в отсутствии приемов пищи и выделяется по мере необходимости во время еды. Пузырный проток, сливаясь с общим печеночным протоком, образуют общий желчный проток, несущий секрет от печени и желчного пузыря в двенадцатиперстную кишку.
Что обеспечивает ток желчи
Перемещение желчи обеспечивается перепадом давления между двенадцатиперстной кишкой и желчевыводящими путями – движение идет в сторону меньшего давления. Помимо этого, большую роль в токе желчи играют сфинктеры – своеобразные «клапаны», состоящие из гладких мышц. Их сокращение препятствует движению секрета, расслабление – наоборот, способствует.
УЗИ желчного пузыря и его протоков
Ультразвуковое обследование структур желчевыводящей системы проводят одновременно с УЗИ печени и поджелудочной железы. Это позволяет полностью оценить состояние этих органов пищеварительной системы, так как их функционирование взаимозависимо и нарушения в работе одной железы повлекут за собой сбои в другой.
Подготовка к обследованию
Цель подготовки: снизить количество воздуха в полости кишечника. Желчный пузырь и холедох лежат в непосредственной близости от тонкой кишки, поэтому раздутые петли кишечника затруднят прохождение ультразвуковых волн, и визуализация компонентов желчевыделительной системы станет невозможна.
За 2–3 дня перед исследованием желательно перейти на диету, снижающую процессы газообразования в кишечнике. Из рациона исключаются продукты, провоцирующие метеоризм: капуста, сырые овощи, бобовые, ржаной хлеб, перловая и пшенная крупа. Для улучшения пищеварения в период подготовки рекомендован прием ферментных препаратов: Креон, Фестал, Мезим. Вечером накануне УЗИ поужинать нужно не позднее 7 часов вечера, чтобы к утру желчь успела накопиться.
Обследование проводится строго натощак, так как прием пищи и воды спровоцирует выделение желчи, сокращение желчного пузыря и уменьшение его в размерах. Это усложняет диагностику. Если исследование назначено на вторую половину дня, то примерно за 7–8 часов до него можно позавтракать.
Ход процедуры
Обследование проходит в положении пациента лежа на спине. Датчик устанавливается в области правого подреберья. В случае если петли кишечника закрывают обзор, больного попросят сделать глубокий вдох и задержать дыхание, а также перевернуться на левый бок.
Длительность процедуры не превышает 15 минут. Результаты выдаются на руки сразу после окончания диагностики.
Нормальные показатели
В норме холедох печени определяется как полый цилиндр с ровными внешними и внутренними стенками. Диаметр желчного протока варьирует от 2 мм (в самой узкой части) до 8 мм (верхняя граница нормы в самом широком участке). В просвете холедоха не должно определяться никаких посторонних образований. Толщина стенки протока не должна превышать 1,5 мм.
Полезное видео
Какие симптомы сигнализируют о проблемах с желчным пузырем можно узнать из этого видео.
Патологии, выявляемые при обследовании
Основные патологические изменения, которые диагностируются при УЗИ желчного пузыря и его протоков:
- воспалительные процессы в желчевыделительной системе – холангит;
- дилатация (расширение) протоков;
- холедохолитиаз – камни, локализующиеся непосредственно в желчевыводящих протоках.
Желчные протоки могут быть расширены из-за разных причин. Но все они приводят к повышению давления желчи как во внутрипеченочной системе, так в желчном пузыре.
Застой желчи наблюдается при рефлекторном спазме сфинктера Одди, расположенного в месте впадения холедоха в тонкий кишечник.
Сужение (стриктуры) желчных протоков развивается при внешнем травматическом воздействии на органы брюшной полости, последствиях хронических воспалительных процессов, глистной инвазии, опухолях как доброкачественной, так и злокачественной природы.
Основной метод лечения камней и полипов желчного пузыря, приводящих к нарушению оттока желчи – хирургический. С помощью эндоскопии или стандартного доступа через большой разрез выполняют удаление органа. Однако это не всегда дает желаемый результат. У значительной части больных происходит возврат симптомов: холедох остается расширен и после удаления желчного пузыря. Причина – рецидив холелитиаза, опухоли, развитие воспалительного процесса в протоках.
Источник