Реактивные изменения поджелудочной железы джвп
Поджелудочная железа в организме человека играет ключевую роль в процессе пищеварения и переваривания пищи. Кроме того, она вырабатывает единственный сахароснижающий гормон – инсулин. Столь жизненно важные функции делают поджелудочную железу объектом пристального внимания гастроэнтерологов и терапевтов. Проверять её рекомендуется ежегодно в ходе медицинского осмотра, особенно это правило касается людей зрелого и старшего возраста.
Для контроля состояния пациентам назначается ультразвуковое исследование поджелудочной железы. Это визуальный метод диагностики, который позволяет оценить структуру и плотность органа, состояние протоков, наличие или отсутствие кист и других полостей в паренхиме.
Одно из заключений УЗИ звучит, как «реактивные изменения поджелудочной железы». Но что это значит?

Что такое реактивные изменения клеток
Термином реактивные изменения в медицине принято называть состояние клеток, пограничное со смертью. Под действием сильных химических, физических или механических раздражителей происходит повреждение структур ткани и на молекулярном, и на клеточном уровне. В ответ на это включаются защитные механизмы: происходит выброс биогенных аминов и биологически активных веществ, изменяются физико-химические свойства цитоплазмы и электролитный баланс. Сама клетка внешне отекает и набухает.
Важно! В ответ на действие раздражителей предельной степени возникают реактивные изменения в клетках поджелудочной железы. Это состояние погранично с некрозом (гибелью клеток), однако в отличие него реактивные изменения – обратимы. Устранить клеточные повреждения на данном этапе представляется возможным. Своевременная терапия на данном этапе заболевания сохранит орган, предотвратит хирургическую операцию, восстановит присущие ему функции.
Таким образом, реактивные изменения — это не диагноз. Это признак серьёзной (иногда опасной) патологии в органе или соседней системе, которая требует безотлагательного медицинского вмешательства после тщательной диагностики.

Важно!
 Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…
Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…
Читать далее
Какие состояния могут привести к реактивным изменениям в тканях железы
В первую очередь, получая такое заключение на руки, врач подумает о прогрессирующем воспалении в самой поджелудочной железе или другого органа гепатобилиарной системы. Поэтому к причинам относят:
- Острый приступ панкреатита.
- Острое или хроническое токсическое поражение поджелудочной железы (например, алкоголизм).
- Острое и хроническое воспаление печени (все виды гепатита).
- Острое и хроническое воспаление желчного пузыря.
- Язвенная болезнь желудка или двенадцатиперстной кишки.
- Хронический колит.
- Другие заболевания пищеварительной системы.
Поджелудочная железа имеет тесные связи со всеми пищеварительными органами. При любом изменении в их работе происходит мощный выброс медиаторов и цитокинов, что токсически действует на прилежащие органы. Кроме того, нарушается отток секрета, он забрасывается обратно, и активные вещества, входящие в состав сока, начинают активно переваривать саму поджелудочную железу. Орган воспаляется, что сопровождается реактивными изменениями.

Симптоматика
Признаки и симптомы реактивных изменений возникают сразу же, в ответ на повреждение клеток железы. Тяжесть симптомов вариабельная – от лёгких форм до жизнеугрожающих состояний.
Основные признаки:
- Боли в правой подрёберной, подложечной областях опоясывающего характера или колющего характера. Боли возникают в ответ на приём жирной, кислой, острой или тяжёлой пищи.
- Диспепсические расстройства: рвота пищей, съеденной накануне, жидкий стул без патологических примесей с высоким содержанием жира, метеоризм и вздутие живота. Потеря аппетита, отрыжка, икота.
- Симптомы интоксикации: подъём температуры тела вплоть до лихорадочного состояния, головная боль, потливость.
- Горький привкус во рту, белый налёт на языке.
- Немотивируемая жажда.
Важно! Перечисленные симптомы – крайне не специфичны. Они наблюдаются при многих заболеваниях пищеварительной системы. В связи с этим, пациент с реактивными изменениями поджелудочной железы всегда нуждается в дополнительном обследовании.

Диагностические критерии и методы
При наличии реактивных изменений на экране монитора при ультразвуковом исследовании будет заметно увеличение поджелудочной железы. Размеры изменяются за счёт отёка капсулы и паренхимы, набухания клеток. Кроме того, сама паренхима будет неоднородной по проницаемости, что характеризуется, как повышенная или пониженная эхогенность паренхимы железы.
Из опроса пациента врач узнаёт о перенесённых заболеваниях и заболеваниях ближайших родственников, о характере питания. Из анамнеза важен дебют симптомов, причины их возникновения и характер.
После тщательного осмотра для подтверждения диагноза назначаются дополнительные обследования:
- Общий анализ крови – воспалительные изменения, признаки анемии.
- Биохимический анализ крови – признаки наличия хронических заболеваний, изменение содержания ферментов, общего белка, желчных пигментов.
- Анализ мочи (в том числе биохимический) – при реактивных изменениях с мочой будет выделять фермент амилаза.
- Анализ кала на наличие стеатореи.
- Ультразвуковое исследование всех органов брюшной полости.
- Эзофагогастродуоденоскопия.
- По требованию: компьютерная и магниторезонансная томография, ЭРХПГ, фиброколоноскопия др.

Чем опасны реактивные изменения
При раннем выявлении изменений для жизни они опасности не представляют. Под действием адекватной терапии основного заболевания все процессы в клетках поджелудочной железы восстанавливаются.
Если медицинское вмешательство не было произведено своевременно или его не было совсем, то клетки из пограничного состояния переходят в состояние некроза, то есть погибают. Постепенно процесс затрагивает всю поджелудочную железу, наступает панкреонекроз – состояние, угрожающее жизни пациента. Поджелудочная железа перестаёт функционировать, больной находится в тяжёлом состоянии. При присоединении сепсиса или шока может наблюдаться летальный исход.
Признаки панкреонекроза:
- Потеря сознания, оглушённое состояние.
- Лихорадка (температура тела достигает 39-40 С).
- Бледные или синюшные кожные покровы, покрытые потом.
- Частое поверхностное дыхание.
- Тахикардия в сочетании с нитевидным пульсом.
- Резкое снижение артериального давления.

Лечение и прогноз
Лёгкие формы течения требуют адекватного лечения исключительно основного заболевания (гепатита, холецистита, панкреатита и т.д.). При правильно подобранной терапии все реактивные изменения проходят сразу же после стихания острого процесса.
При выраженных симптомах показано назначение ферментных препаратов, заменяющих функции поджелудочной железы. При заместительной ферментной терапии уходит дискомфорт в желудке, метеоризм и тяжесть в животе. При сильно выраженных болях назначаются ненаркотические анальгетики.
Тяжёлые формы требуют интенсивной терапии в отделениях реанимации. Здесь, как правило, решается вопрос о хирургическом удалении поджелудочной железы либо проведении паллиативной операции, которая бы облегчила состояние больного.
Полезное видео: Как не допустить реактивных изменений в поджелудочной железе
Важно!
 Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…
Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…
Читать далее
Источник

Диффузные реактивные изменения поджелудочной железы (ПЖ), которые обнаруживаются при проведении ультразвукового исследования, не являются специфическими, но указывают на наличие в ней патологического процесса. Чаще всего — это воспаление. Такая картина ПЖ может быть находкой в случае проведения ультразвукового исследования других органов пищеварительного тракта. Для уточнения причин реактивных изменений необходимо назначение дополнительных анализов.
Что такое реактивные изменения поджелудочной железы?
Выявление диффузных изменений поджелудочной железы реактивного характера означает реакцию на заболевание другого пищеварительного органа, граничащего с железой. Это могут быть: печень, желчный пузырь, желудок, тонкая кишка. Их болезни приводят к изменениям в структуре железы и вызывают реактивный панкреатит. Это острый асептический воспалительный процесс в ПЖ, при котором после начала лечения наступает быстрое обратное развитие всех клинических проявлений. Он не является самостоятельным заболеванием.
Причины реактивных изменений ПЖ
Реактивное состояние ПЖ имеет много причин. На первом месте — патология соседних органов пищеварения. В 30–40% – это желчнокаменная болезнь (ЖКБ), чаще встречающаяся у женщин. Именно поэтому, в основном, у них наблюдается реактивный панкреатит. Ответные повреждения ПЖ развиваются на фоне болезней желудка, печени, кишечника, вирусных поражений.
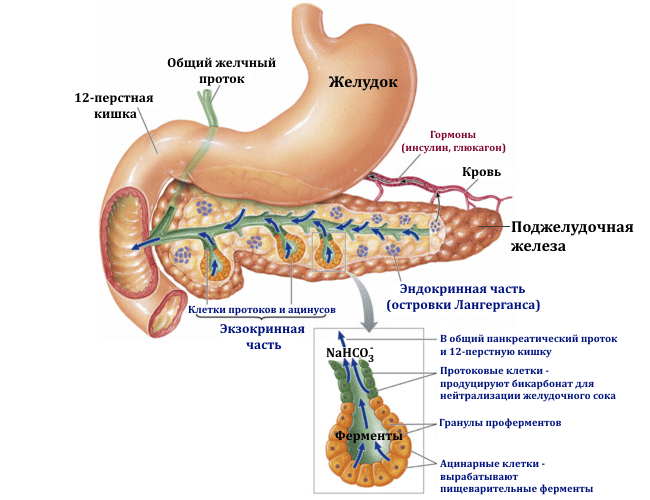
К такой трансформации ткани железы могут привести:
- алкоголь;
- нарушения в питании (жирная и жареная пища);
- беспорядочный прием определенных лекарственных веществ;
- отравления;
- аллергические реакции;
- ушибы живота;
- гельминтозы.
Выделяют также ятрогенный реактивный панкреатит, вызванный врачебными манипуляциями: он может развиться после проведения ЭРХПГ — эндоскопической ретроградной холангиопанкреатографии.
Как влияют патологии печени и желудочно-кишечного тракта
Основой развития диффузионных изменений является ранняя активация ферментов ПЖ с нарушениями в ее паренхиме. Это происходит в связи с застоем поджелудочного сока в протоках разного калибра. Основная причина — холелитиаз, когда при попадании мелких конкрементов (3−4 мм) в общий проток желчного пузыря и сосочек ДПК происходит их раздражение, рефлекторный спазм холедоха и сфинктера Одди. Со временем развиваются стриктуры и непроходимость общего желчного протока. Возможна обтурация более крупными желчными камнями и застой панкреатического содержимого в вирсунговом протоке, что приводит к повреждению ацинусов. Их клетки начинают перевариваться собственными ферментами ПЖ из-за невозможности выхода поджелудочного сока в просвет двенадцатиперстной кишки (ДПК).

К развитию патологических реактивных изменений приводит и дискинезия желчевыводящих путей (ДЖВП). Под воздействием различных факторов (алкоголь, жирная, копченая, жареная, соленая еда, стрессы) происходит нарушение моторики желчного пузыря и его мелких протоков. Поэтому в просвет ДПК желчь поступает не в полном объеме: некоторая ее часть попадает в вирсунгов проток поджелудочной железы. Это создает препятствие нормальному току панкреатического содержимого с ферментами в полость ДПК. Задерживаясь в ПЖ, ферменты повреждают ее ткани.
При гепатитах разной этиологии и циррозе печени в ее паренхиме происходят глубокие изменения с гибелью нормальных гепатоцитов. Это приводит к нарушению функций печени, в том числе — образованию желчи и достаточному ее поступлению в желчный пузырь. В результате дисфункции пузыря его содержимое поступает частично в общий проток ПЖ и приводит к задержке ферментов в протоках железы и их разрушающему влиянию на паренхиму железы.
Выявление у пациента патологии желудка или ДПК (гастродуоденита, язвенной болезни) на фоне холелитиаза усугубляет ситуацию и повышает риск реактивных изменений в несколько раз. Воспаление в ДПК приводит к возникновению папиллита. Происходит обратный заброс содержимого ДПК в вирсунгов проток ПЖ и ранняя активация энзимов железы еще в ее тканях. Начинается самопереваривание ПЖ, паренхима органа разрушается, токсические продукты проникают в кровоток, вызывая выраженный отек тканей ПЖ и признаки интоксикации.
У детей чаще, чем у взрослых, диффузные процессы в ПЖ происходят из-за не диагностированного аскаридоза. Паразиты закупоривают протоки и вызывают в них застойные явления с дальнейшими изменениями в ткани ПЖ под воздействием ее собственных ферментов.
Реже подобные изменения возникают при патологии толстого кишечника и пищевода.
При имеющихся заболеваниях органов пищеварения выявить проявления реактивного панкреатита трудно, поскольку симптомы сходны. В основном, они протекают с незначительными признаками или без них. При выраженных нарушениях в железе, вызванных заболеваниями органов ЖКТ, у взрослого и ребенка проявляется одинаковая симптоматика:
- боль в животе — ее локализация и интенсивность зависят от того, какой отдел пищеварительного тракта стал источником изменений в ПЖ;
- тошнота и многократная рвота, не приносящая облегчения;
- понос;
- метеоризм.
У грудничка к основным симптомам относятся:
- выраженное вздутие живота;
- частые отрыжки воздухом и срыгивания пищи;
- плаксивость;
- плохой сон;
- отказ от еды;
- иногда жидкий стул.
Чаще всего проявления связаны с неправильным введением прикорма, не соответствующего возрасту младенца, при грудном вскармливании — с нарушениями в питании матери.
Подросток переносит патологию в хронической вялотекущей форме: жалуется на умеренное снижение аппетита, подташнивание, дискомфорт в животе, чередование запоров и поносов. Беспокоят астенические проявления: общая слабость, утомляемость, нарушения сна. Причиной нарушений становится неправильное питание (фастфуд, газированные напитки, другие погрешности в еде).
Методы диагностики патологии
Диагностика патологии ПЖ должна быть комплексной и определять не только нарушения в строении органа, но и его функциональную сохранность. Поэтому назначаются лабораторные и инструментальные исследования.

Скрининговым методом, определяющим наличие дополнительных образований, изменения в структуре и плотности органа, а также точные размеры железы, ее составных частей и главного протока, является УЗИ. Если этих данных оказывается недостаточно и диагноз неясен, назначаются дополнительные исследования.
Лабораторная диагностика
Обязательными процедурами являются общий анализ крови и определение биохимических показателей:
- общий, прямой и непрямой билирубин;
- общий белок и его фракции;
- диастаза крови и мочи.
Назначается копрограмма — микроскопическое исследование кала на наличие непереваренных волокон, жиров, других патологических включений.
Эти анализы помогают дифференцировать главную патологию и нарушение функций, обозначать направления дальнейших обследований, если это необходимо, и составлять план лечения.
Инструментальные методы
Основным, самым удобным и безопасным диагностическим методом является ультразвуковое исследование, при котором, помимо ПЖ, изучают желчный пузырь и все паренхиматозные органы брюшной полости. При неповрежденной ПЖ эхографический метод показывает:
- нормальные размеры;
- однородную ткань;
- отсутствие диффузных или очаговых изменений.
Выявление изменений размеров и диффузных однородных нарушений в паренхиме, равномерно распределенных по всему объему органа, не является диагнозом, а характеризует состояние ПЖ на момент исследования. Играет роль плотность ткани — ее эхогенность.

При реактивном панкреатите имеется снижение плотности паренхимы, умеренные диффузные изменения и нормальные размеры ПЖ.
Значимое увеличение параметров и повышенная эхогенность характерны для острого панкреатита или выраженного обострения хронического воспаления. Увеличение плотности также наблюдается при липоматозных изменениях, когда нормальные клетки ткани замещаются жировыми.
Для установления диагноза одного УЗИ недостаточно. Проводятся эндоскопические исследования:
- ЭФГДС — эзофагофиброгастродуоденоскопия;
- ЭРХПГ — эндоскопическая ретроградная холангиопанкреатография (в тяжелых неясных случаях).
ЭФГДС — рутинный метод исследования для выявления патологии пищевода, желудка и ДПК. Выявленные заболевания в этих органах могут стать главной причиной реактивного панкреатита и изменений ПЖ на УЗИ.
Лечебные процедуры
Выявленные диффузные изменения в железе являются вторичными и не требуют специального лечения. При своевременной и адекватной терапии основного заболевания состояние поджелудочной железы нормализуется, поэтому нет необходимости назначать лишний препарат, чтобы не нагружать функционально органы пищеварения.
Основными лечебными процедурами по отношению к диффузно измененной ПЖ являются:
- отказ от алкоголя;
- соблюдение диеты;
- ограничение физических нагрузок до наступления полной ремиссии.
Медикаментозная терапия назначается с учетом основной патологии, вызвавшей изменения в железе. Возможно применение симптоматического лечения, когда выявлены отклонения в анализах и есть жалобы и симптомы, указывающие на нарушение функций ПЖ. В таких случаях, в зависимости от состояния пациента и степени проявлений симптомов поражения ПЖ, используются:
- ферменты;
- спазмолитические средства;
- ветрогонные – для уменьшения метеоризма;
- антисекреторные, снижающие выработку соляной кислоты – она стимулирует функции ПЖ и увеличивает ее функциональную нагрузку.
Диета в терапии нарушений
Ограничения в питании всегда являются одним из основных пунктов комплексной терапии заболеваний пищеварительного тракта. При нарушениях в поджелудочной железе диета играет основополагающую роль, поскольку погрешности в еде могут вызвать выраженное обострение патологического процесса.
Даже если изменения в паренхиме ПЖ носят вторичный характер, необходимо на время болезни исключить из меню жирное, жареное, копченое и острое, ограничить углеводы. Это уменьшит функциональную нагрузку на железу. Особенно опасна жирная пища: на расщепление липидов железе приходится синтезировать большое количество энзимов, поскольку процесс переваривания жирной пищи происходит длительно. Рекомендуется полный отказ от употребления алкоголя: даже малое количество любого спиртосодержащего напитка приведет к дальнейшему прогрессированию патологии.
Питаться нужно часто, дробными (5–6 раз в день) порциями. Пищу следует тщательно пережевывать, чтобы облегчить ее переваривание, употреблять в теплом виде (запрещена слишком горячая или холодная еда), отваривать, тушить или готовить на пару и принимать в перетертом виде.

Придерживаться таких правил нужно и при наступлении полной ремиссии. Поджелудочная железа мгновенно реагирует на нарушения в диете выраженным обострением панкреатита.
Какие могут быть последствия реактивных изменений ПЖ?
При своевременной диагностике реактивные изменения паренхимы ПЖ не представляют опасности. Если установлена болезнь, явившаяся причиной патологии в тканях железы, и своевременно назначено лечение – процессы обратимы. При излечивании основного заболевания ткани железы самостоятельно восстановятся.
При отсутствии медицинской помощи, несвоевременной терапии или самолечении клетки железы из пограничного состояния переходят в стадию некроза и погибают. Развивается выраженный воспалительный процесс, который проявляется панкреонекрозом — жизнеопасным состоянием. Функционирование ПЖ резко нарушается, состояние пациента ухудшается, может возникнуть сепсис или шок. Дальнейшие лечебные мероприятия происходят в отделении реанимации или хирургии.
Во избежание тяжелых последствий необходимо внимательно относиться к своим ощущениям, вовремя обращаться к врачу и соблюдать все рекомендации специалиста.
Список литературы
- Безруков В.Г. Аутоиммунные реакции при хроническом панкреатите. Хронический панкреатит: этиология, патогенез, клиника, иммунологическая диагностика, лечение. Омск, 1995 г. стр.34–35.
- Буеверов А.О. Медиаторы воспаления и поражение поджелудочной железы. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 1999 г. №4 стр. 15–18.
- Вельбри С.К. Иммунологическая диагностика заболеваний поджелудочной железы. М.: Медицина, 1985 г.
- Мидленко В.И. Клинико-патогенетическое значение иммунологических сдвигов у больных острым панкреатитом. Автореферат диссертации. Барнаул, 1984 г.
Источник



