Синдром головки поджелудочной железы
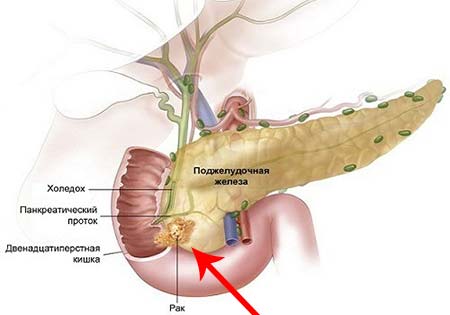
Поджелудочная железа имеет длину примерно 15 см и анатомически состоит из трех частей: головки, тела и хвоста. Головка находится в правой верхней части живота, на уровне первых двух поясничных позвонков. Ее охватывает двенадцатиперстная кишка.
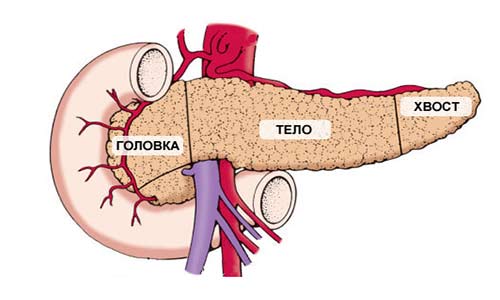
Основная функция поджелудочной железы — выработка пищеварительных ферментов. Проток железы выходит из ее головки, затем соединяется с холедохом — главным желчным протоком — и вместе они впадают в двенадцатиперстную кишку.
Кроме того, в поджелудочной железе есть эндокринные клетки, которые вырабатывают гормоны. Самый известный из них — инсулин.
Какие виды рака могут возникать в головке поджелудочной железы?
В 60–70% случаев рак поджелудочной железы возникает в ее головке. Более 80% опухолей представляют собой аденокарциномы. Они развиваются из клеток, которые выстилают протоки железы.
Реже встречаются кистозные опухоли. В большинстве случаев кисты поджелудочной железы носят доброкачественный характер, но в некоторых случаях в них обнаруживаются раковые клетки. Установить точный диагноз помогает биопсия.
Если опухоль происходит из клеток, продуцирующих фермент, ее называют ацинарно-клеточным раком. Обычно он диагностируется в более молодом возрасте, медленно растет и имеет более благоприятный прогноз.
Редко встречаются опухоли из эндокринных клеток: инсулиномы, глюкагономы, гастриномы, соматостатиномы.
Стадии рака головки поджелудочной железы
На стадии I опухоль имеет размеры не более 4 см и находится в пределах органа, не распространяется в соседние структуры и лимфоузлы. Выделяют подстадии IA (опухоль менее 2 см) и IB (опухоль 2–4 см).
На стадии II опухоль более 4 см в диаметре (подстадия IIA), либо она имеет любой размер, но при этом распространяется в соседние органы (желчный проток, двенадцатиперстную кишку), лимфоузлы (подстадия IIB). При этом процесс не затрагивает крупные кровеносные сосуды.
Если опухоль поражает большее количество лимфатических узлов, прорастает в соседние органы и крупные кровеносные сосуды, но при этом отсутствуют отдаленные метастазы, диагностируют III стадию рака головки поджелудочной железы.
При IV стадии имеются отдаленные метастазы.
Факторы риска
Нормальная клетка становится раковой, когда в ней происходят определенные мутации. Зачастую невозможно точно сказать, что именно привело к изменениям в ДНК, таким образом, причины рака головки поджелудочной железы неизвестны. Ученые знают лишь о факторах риска — различных внешних воздействиях и состояниях организма, при которых повышается вероятность заболевания:
- Вредные привычки: курение (повышает риск примерно на 20%), алкоголь.
- Низкая физическая активность и избыточная масса тела.
- Рацион питания с преобладанием красного и обработанного мяса, с низким содержанием фруктов и овощей.
- Семейная история (близкие родственники, у которых был диагностирован рак головки поджелудочной железы), некоторые генетические дефекты и наследственные синдромы.
- Хронический панкреатит.
- Заболевания желудка: инфекция Helicobacter pylori, язвенная болезнь.
- Вирусный гепатит.
- Есть данные в пользу того, что риски повышают заболевания зубов и десен.
Симптомы рака головки поджелудочной железы
На ранних стадиях опухоль, как правило, не проявляет себя. Затем возникают некоторые симптомы, но они неспецифичны, чаще всего они указывают на какое-либо иное заболевание.
Наиболее характерным проявлением рака головки поджелудочной железы является желтуха. Именно она зачастую становится первым симптомом, с которым пациент обращается к врачу. Рядом с головкой железы находится желчный проток. По мере роста опухоль сдавливает его, нарушая отток желчи. В итоге токсичный продукт распада гемоглобина — билирубин — не выводится в кишечник, а поступает в кровь. Это приводит к тому, что кожа и белки глаз приобретают желтоватый цвет, беспокоит зуд.
Так как билирубин в составе желчи не выводится в кишечник, стул становится светлым. Моча, напротив, темнеет.
Другие возможные симптомы: боль в животе, тошнота и рвота, снижение веса, нарушение пищеварения, тромбоз глубоких вен ноги, повышение температуры тела. В редких случаях из-за опухоли разрушаются эндокринные клетки, которые производят инсулин. Повышается уровень сахара в крови, развивается сахарный диабет.
Методы диагностики. Скрининг
Обычно, если появились симптомы, это говорит о том, что опухоль уже проросла за пределы поджелудочной железы. Зачастую именно на этом этапе пациенту устанавливают диагноз. В настоящее время нет рекомендованных скрининговых исследований, которые помогали бы диагностировать заболевание на ранних бессимптомных стадиях.
Обычно в первую очередь врач назначает пациенту УЗИ органов брюшной полости, как самый быстрый, доступный, безопасный и неинвазивный метод диагностики. Более информативные исследования — КТ и МРТ, они помогают выявить опухоль поджелудочной железы, узнать, распространился ли рак в соседние органы и регионарные лимфоузлы.
Для оценки состояния желчных протоков применяют холангиопанкреатографию. Для этого в протоки вводят рентгеноконтрастное вещество эндоскопически, через двенадцатиперстную кишку, либо с помощью иглы через кожу, после чего выполняют рентгенограммы.
Обнаружить метастазы помогает ПЭТ-сканирование. Во время процедуры в организм вводят безопасное радиоактивное вещество, которое накапливается в раковых клетках и делает их видимыми на специальных снимках.
Наиболее точный метод диагностики рака головки поджелудочной железы — биопсия. Опухолевую ткань для цитологического и гистологического исследования можно получить разными способами:
- С помощью иглы через кожу, под контролем КТ или ультразвука.
- Во время лапароскопии.
- Во время эндоскопического УЗИ: исследования, при котором ультразвуковой датчик находится на конце эндоскопа, введенного в двенадцатиперстную кишку.
- Во время холангиопанкреатографии.
Лечение рака головки поджелудочной железы
Основной метод лечения рака головки поджелудочной железы — хирургический. В некоторых случаях хирург может удалить только головку поджелудочной железы вместе с частью тонкой кишки и/или желудка, желчным пузырем и общим желчным протоком. Затем тело и хвост железы подшивают к тонкой кишке, после чего они могут и дальше выполнять свои функции.
В некоторых случаях приходится удалять всю железу. После такой операции придется всю жизнь принимать ферменты и вводить инсулин.
Рак поджелудочной железы отвечает на химиотерапию и лучевую терапию. Их назначают в качестве адъювантного (для предотвращения рецидива после операции) или неоадъювантного (для сокращения размеров опухоли перед хирургическим вмешательством, перевода неоперабельного рака в операбельный) лечения. Если опухоль неоперабельна, лучевая терапия и химиотерапия становятся основными видами лечения.
У некоторых пациентов возможно применение таргетного препарата эрлотиниба (Тарцева). Он блокирует EGFR — белок-рецептор, который заставляет раковые клетки размножаться.
При неоперабельном раке головки поджелудочной железы облегчить симптомы и улучшить состояние пациента помогает паллиативная хирургия:
- При нарушении оттока желчи проводят стентирование желчного протока или отсекают его выше места блока и соединяют с двенадцатиперстной кишкой (такая операция называется холедохоеюностомией).
- При нарушении проходимости двенадцатиперстной кишки также можно установить стент. Если это невозможно, выполняют еюностомию — тощую кишку подшивают к коже и выводят наружу отверстие (еюностому). Через него пациент получает питание с помощью катетера.
Прогноз и выживаемость
Если рассматривать все стадии рака поджелудочной железы, то показатели выживаемости, согласно европейской статистике, будут выглядеть следующим образом:
- В течение года после того, как был установлен диагноз, в живых остаются 20% пациентов.
- В течение пяти лет — 5%.
- В течение десяти лет — 1%.
Прогноз наиболее благоприятен, если рак не успел распространиться за пределы органа. В таких случаях пятилетняя выживаемость составляет 7–25%.
Основная причина низкой выживаемости — поздняя диагностика опухолей поджелудочной железы.
Запись
на консультацию
круглосуточно
Источник
Рак головки поджелудочной железы считается одной из самых агрессивных опухолей, прогноз выживаемости при которой в большинстве случаев неблагоприятный. Это объясняется тем, что выявить заболевание на начальном этапе удается крайне редко. Чаще всего опухоль выявляют на стадии, когда радикальное удаление уже невозможно.
О раке головки поджелудочной железы
Рак головки поджелудочной железы – полиморфная группа злокачественных новообразований, локализующихся преимущественно в области ацинусов и протоков головки поджелудочной железы (ПЖ). К основным клиническим проявлениям заболевания относят анорексию, сильное исхудание, интенсивные боли в животе, диспепсию, желтуху. Диагноз устанавливается на основании УЗИ, КТ и МРТ органов брюшной полости, ЭРХПГ, лапароскопии с биопсией, лабораторных методов диагностики. Лечение рака головки поджелудочной железы у 20% пациентов хирургическое с последующей химиотерапией и лучевой терапией; в остальных случаях лечение паллиативное.
Симптомы рака головки поджелудочной железы на первых стадиях и вовсе могут не проявляться. Бывают и такие клинические ситуации, когда признаки проявились только на 4 степени развития болезни. К симптомам, указывающим на поражение головки железы, относят:
- механическую желтуху,
- снижение веса,
- болезненные ощущения в животе (в особенности под левым подреберьем),
- нарушение процесса переваривания пищи,
- кишечную непроходимость и другие.
При выражении таких признаков не стоит медлить – нужно сразу же обратиться к квалифицированному доктору для проведения комплексной диагностики. Самолечение в домашних условиях чревато развитием осложнений.
Причины
Определить непосредственную причину, которая приводит к раку головки поджелудочной железы, ученым так и не удалось, хотя само заболевание активно изучается. Чаще всего патология развивается у мужчин старше 50 лет. Кроме этого, существует ряд негативных факторов, способных оказать непосредственное влияние на развитие этого вида рака:
- Неправильное питание. Доказано, что бесконтрольное употребление животных жиров способствует выработке большого количества холецистокинина. Избыточное количество этого гормона может провоцировать гиперплазию клеток.
- Курение. Даже после одной выкуренной сигареты в кровь попадают канцерогены и повышается уровень липидов. Поэтому курение увеличивает риск развития гиперплазии (разрастание) тканей железы.
- Хронический панкреатит. Застой воспалительного секрета может способствовать перерождению доброкачественных клеток в злокачественные.
- Заболевания желчного пузыря способны увеличить риск развития опухоли. Особенно опасны такие патологии, как хронический калькулезный холецистит, постхолецистэктомический синдром и ЖКБ (желчнокаменная болезнь).
- Чрезмерное употребление алкогольных напитков. У людей, страдающих алкоголизмом, часто возникает хронический панкреатит, а значит, и шансы на появление опухоли сильно увеличиваются.
Виды
Рак головки поджелудочной железы выявляется у 70% больных данным заболеванием. Это заболевание имеет несколько классификаций, в том числе и международных. Среди них находится классификация TNM, в которой каждая буква имеет свои значения:
- T – размер опухоли;
- N – наличие метастаз в лимфатических узлах;
- M – наличие метастаз в отдаленных органах.
Однако данную классификацию сегодня применяют редко. Чаще всего рак классифицируют по следующим показаниям:
- типу пораженных тканей – в подавляющем большинстве злокачественные опухоли формируются из эпителия протоков железы, намного реже из паренхиматозных тканей;
- по росту опухоли – диффузная, экзофитная, узловая;
- по гистологическим признакам – папиллярный рак, слизистая опухоль, скирр;
- по типу – анапластический или плоскоклеточный.
Метастазирование рака может происходить лимфогенно и гематогенно, а также контактным путем. В первых двух случаях опухоль пускает метастазы в далекие органы – печень, почки, кости и т.д.; в последнем – в располагающиеся вблизи органы – желудок, 12-перструю кишку, селезенку и т.д.
Стадии развития
Стадийность болезни такова:
- Первая стадия протекает без метастазирования, размер новообразования около двух сантиметров. На этом этапе диагностировать патологию можно только при условии периодического обследования. Часто начальный этап болезни выявляется случайно при проведении УЗИ по другому поводу. Прогностические данные на этой стадии благоприятные, так как опухоль можно удалить хирургическим путем.
- Вторая стадия отличается возникновением первых признаков и разрастанием образования на другие части поджелудочной железы. Метастазирования на другие органы пока не происходит, поэтому болезнь успешно лечится посредством проведения операции и химической терапии. Прогноз второй стадии хуже, чем при первой, но своевременное лечение продлевает жизнь больных раком.
- Третья стадия протекает с поражением нервных окончаний и сосудов. Признаки онкопатологии уже хорошо проявляются, начинается метастазирование опухоли, оперативное вмешательство уже не способно полностью избавить больного от рака.
- На последней стадии патология не поддается терапии, метастатические образования поражают лимфатическую систему и другие органы. На этой стадии можно улучшить состояние больного проведением химиотерапии. Прогноз последнего этапа развития болезни неблагоприятный, а смерть пациента наступает примерно через полгода.
По характеру роста опухоль может быть узловой, диффузной либо экзофитной, но на стадийность болезни это никак не влияет. Чем раньше будет выявлено злокачественное образование в головке поджелудочной железы, тем больше шансов на благоприятный прогноз.
Рак головки поджелудочной железы: симптомы и проявление опухоли
Самым частым симптомом рака является боль (встречается более чем у 80% пациентов). Чаще всего болевой синдром служит первым признаком заболевания. Локализуется боль обычно в верхней половине живота, иррадиирует в верхнюю половину спины. Болевой синдром может быть обусловлен сдавлением опухолью нервов, желчных путей, а также обострением хронического панкреатита на фоне рака ПЖ.
К ранним признакам онкопатологии ПЖ также относят кахексию и диспепсические расстройства. Похудение обусловлено двумя факторами: в основном, прекращением продукции ферментов поджелудочной железы и расстройством пищеварения, в меньшей степени – опухолевой интоксикацией. Рак головки поджелудочной железы часто сопровождается диспепсическими расстройствами, такими как снижение аппетита вплоть до анорексии, тошнота и рвота, отрыжка, неустойчивость стула.
Поскольку ПЖ ˗ это один из пищеварительных органов, то при наличии в ней зрелой опухоли происходят диспептические расстройства, которые выражаются в возникновении:
- Тошноты и рвоты, которая нередко имеет кофейный цвет из-за наличия в ней крови;
- Поноса или запора;
- Частой отрыжки (преимущественно с тухлым запахом);
- Тяжести в желудке после еды.
Вместе с этим снижается аппетит и нарушается качество стула, в котором появляются остатки не переваренной пищи или кровавые примеси.
В общем состоянии больного тоже происходят негативные изменения: ощущается постоянная слабость, ухудшается память и концентрация внимания, снижается работоспособность, нарушается сон. Однако главным признаком злокачественного процесса выступает резкая потеря веса. Истощение, или, говоря по-научному, кахексия, развивается в связи с дисфункцией процесса всасывания питательных веществ, что происходит по причине недостаточного количества ферментов ПЖ в организме.
Клиническая картина значительно ухудшается при раке головки органа 3-4 стадии. Вдобавок к вышеназванным симптомам возникают и некоторые другие:
- Потемнение мочи;
- Обесцвечивание кала;
- Зуд кожных покровов;
- Наличие у каловых масс гнилостного запаха;
- Развитие механической желтухи;
- Увеличение размера ПЖ и печени, что очевидно даже при пальпации;
- Анемия, тромбоцитопения или лейкопения, возникающие в случае поражения опухолью селезёночной вены .
Иногда могут наблюдаться сильные головные боли и тромбы нижних конечностей, носовое кровотечение, тахикардия. Критической ситуацией является возникновение кишечного кровотечения, инфаркта селезёнки или лёгких, асцита.Тошнота и рвота
Состояние пациента без лечения стабильно ухудшается – буквально через несколько месяцев может развиться кахексия (истощение организма), связанная с неусвоением питательных веществ за счёт нехватки ферментов поджелудочной железы.
Поздние симптомы проявления опухоли
Поздние стадии болезни характеризуют такие симптомы, как:
- изменение кала (обесцвечивание) и потемнение мочи;
- развитие желтухи;
- увеличение печени и самой поджелудочной железы.
При прорастании опухоли в другие органы, могут возникать кровотечения (желудочные, кишечные), появляется жир в стуле, нарушается работа сердца и развивается анемия.
Способы диагностики
Выявить наличие новообразования на головке железы несколько затруднительно. Именно по этой причине диагностика должна быть только комплексной. Назначаются как лабораторные, так и инструментальные методики. Первый этап диагностики – опрос пациента и его осмотр. Кроме этого, врачу важно уточнить некоторые моменты – характер выражаемых симптомов, их интенсивность, не болел ли кто из родственников раком (наследственный фактор) и прочее.
Стандартный план диагностики включает в себя такие методы:
- анализ крови общеклинический;
- анализ крови на онкомаркеры;
- анализ урины общеклинический;
- биохимия крови;
- эндоскопическое исследование органов ЖКТ;
- УЗИ;
- КТ и МРТ;
- проведение биопсии. Одна из самых информативных методик, так как даёт возможность уточнить, сформировалась доброкачественная или злокачественная опухоль.
После получения всех результатов анализов назначается наиболее эффективный план лечения.
Дифференциальная диагностика
Рак головки поджелудочной железы в ее ацинарной части чаще всего распространяется на двенадцатиперстную кишку и маскируется под язвенную болезнь ДПК, рубцовый стеноз пилорического отдела желудка. Кроме того, рак ПЖ следует дифференцировать с расслаивающей аневризмой аорты, гепатоцеллюлярной карциномой, эндокринными и доброкачественными опухолями ПЖ, закупоркой желчных протоков, острым и хроническим панкреатитом, стриктурами желчных протоков, холангитом, острым и хроническим холециститом.
Лечение
После диагностики заболевания специалисты определяются с дальнейшей тактикой лечения, в рамках которой может быть проведено оперативное вмешательство, а также химио- и лучевая терапия, нередко названные методики применяются в комплексе.
Этапы лечения рака головки поджелудочной железы:
- Наибольшего эффекта позволяет добиться именно хирургическая операция, в ходе которой выполняется иссечение опухоли. Злокачественные образования, находящиеся на раннем этапе развития, подвергаются панкреатодуоденальной резекции. Суть процедуры заключается в удалении головки ПЖ и тонкого кишечника с последующей реконструкцией желчных протоков и ЖКТ. Удалению подлежат и рядом располагающиеся сосуды, лимфоузлы, а также клетчатка.
- Поскольку после операции риск рецидива новообразования слишком высок, больному назначаются курсы химиотерапии, длительность которых определяется не только масштабами иссечённой опухоли, но и наличием или отсутствием метастазов. Радиотерапия применяется в том случае, когда злокачественное образование сформировалось вновь или же когда оно диагностировано на поздней стадии. В данной ситуации проведение хирургического вмешательства уже не представляется возможным. Однако здесь имеются некоторые противопоказания, в число которых входит желтуха, кахексия, лейкопения и язвы ЖКТ.
- Химиотерапия — является неотъемлемой частью лечения при наличии злокачественной опухоли в поджелудочной железе. Благодаря применению данного метода можно остановить или замедлить рост самой опухоли, а также отдаленных метастазов. Назначается химиотерапия перед операцией (с целью уменьшения объема опухолевого образования) или после ее проведения. Для послеоперационного медикаментозного лечения данной патологии используются Гемцитабин, Окалиплатин, Иринотекан, 5-фторурацил и другие препараты. Схема химиотерапии подбирается специалистом индивидуально, с учетом гистологического вида рака, развития процесса и состояния больного.
- Лучевая терапия — направленное облучение органа, пораженного опухолью. Применяется это лечение перед или после проведенного вмешательства с целью предотвращения рецидива, а также в качестве паллиативной помощи при метастазах в костях. Современным эффективным вариантом радиотерапии является методика кибер-нож, отличающаяся направленным действием и меньшим количеством побочных явлений.
? Важно! В настоящее время с целью лечения онкологических заболеваний, помимо химиотерапевтического и радиологического лечения, применяются таргетные и иммунные препараты. Исследования показали, что использование альфа-интерферона вдвое повышает показатель 5-летней безрецидивной выживаемости у больных, перенесших хирургическое лечение.
Новые технологии
В медицинских учреждениях, оснащенных современной аппаратурой, применяются для избавления от рака ПЖ современные методики:
- заморозка опухоли;
- удаление пораженного участка при помощи Кибер-ножа;
- воздействие на пораженную ткань микроволнами, лазером;
- радиочастотное лечение.
Диетотерапия при заболевании
Диета при раке ПЖ необходима для уменьшения функциональной нагрузки на железу. Любые погрешности в еде в этот период приводят к ухудшению состояния в связи с повышенной секрецией панкреатического сока. Если опухоль большая и передавливает вирсунгов проток, ферменты попадают в ткань железы, где активируются, начинается процесс самопереваривания, возникают признаки воспаления. Это значительно утяжеляет состояние пациента и может служить толчком к дальнейшему росту опухоли.
Правила диетического питания зависят от стадии рака, но в целом ограничиваются столом № 5 по Певзнеру. Общие принципы:
- Исключается жирная, острая, жареная, копченая пища.
- Разрешается отварная, паровая, тушеная еда, измельченная до кашицеобразной консистенции.
- Частый прием маленькими порциями.
- Комфортная температура — слишком холодная или горячая недопустима.
Прогноз
Рак головки поджелудочной железы является опасным заболеванием, которое имеет неблагоприятный прогноз. И сказать точно, сколько можно прожить с этим недугом, нельзя, так как каждый случай индивидуален.
Согласно научным исследованиям, при раке головки поджелудочной железы 2-й стадии 5-летняя выживаемость после проведения оперативного лечения составляет 50%, при раке 3–4 стадии пациенты живут не более 6 месяцев. Обуславливается это тем, что на таких стадиях развития болезни хирургические вмешательства осуществляются крайне редко – только в 10%–15% случаев. В остальных ситуациях применяется только паллиативная терапия, действие которой направлено на устранение симптомов болезни. И если говорить в целом, результаты проведения любых методов лечения при раке 2, 3 и 4 степени неудовлетворительны.
Положительной динамики достигают только в случае выявления рака на начальных стадиях его развития. Но, к сожалению, как показывает статистика, лечение болезни на 1-й стадии осуществляется крайне редко (только у 2% больных), так как выявляется она крайне редко.
Прогнозы на 4 стадии
4 стадия – это самая серьезная степень онкологии, выявляется практически у 50% людей. Так как повторное формирование рака смогло локализоваться в размещенных рядом органах – печени, желчном пузыре, легких, желудке, возможна интоксикация либо внушительные скапливания жидкости в брюшине, что ведет к сильному ухудшению самочувствия пациента.
Выживаемость при раке поджелудочной железы на 4 этапе целиком обусловлено:
- степенью размещения раковых образований в остальные органы;
- возникновением боли;
- самочувствием;
- воздействием организма на проведении химиотерапии.
Сколько можно прожить с раковой опухолью 4 степени? Даже если проводить насыщенное излечение, редко срок выживаемости превышает 1 год. Часто больной живет от 4-6 месяцев. Около 5 лет жизни приходится на 4% пациентов. Этот период он находится на подкрепляющих медикаментах.
Источник



