Сироп для детей при поджелудочной железе
Панкреатит в любом возрасте грозит серьезными поражениями поджелудочной железы (ПЖ) и отделов ЖКТ в целом, особенно опасны последствия в детском возрасте. Разумеется, лечение должно начинаться вовремя, но часто перед родителями встает вопрос: какие лекарства для поджелудочной детям принимать безопасно, а какие наносят вред несформированному организму?

Даже детские препараты нужно применять с умом, чтобы не навредить малышу
Для начала рассмотрим, что собой представляет болезнь, как её лечить и какие препараты при панкреатите для детей лучше использовать.
Общие сведения о болезни
Панкреатит – воспалительный процесс в ПЖ (повреждение клеток), который часто является следствием преждевременной активизации панкреатических ферментов.
Ферменты в «чистом» виде неопасны, обычно активируются уже в пищеварительном тракте после вступления в реакцию с желудочным соком. Однако при наличии внутренних и внешних провоцирующих факторов механизм выработки и активации нарушается, ферменты становятся активными и способны растворить что угодно, в данном случае саму поджелудочную.
Воспаление возникает при застое панкреатического экстракта в каналах органа с последующей активацией. Физиологическое строение органа не позволяет ему бороться с собственными ферментами в активной форме, то есть поджелудочная начинает разъедать саму себя.
При наличии острой или хронической формы воспаления назначается заместительная терапия для снятия нагрузки с органа. Препараты при панкреатите направлены на урегулирование функций ПЖ и устранение патологий.
Больше информации по теме, – лечение поджелудочной при обострении панкреатита.
Причины развития

Наглядное видение устройства ЖКТ и ПЖ упростит понимание проблемы
Главной причиной патологии является закупорка выходных протоков ПЖ. Существуют факторы, способствующие подобному развитию событий, зная их, можно подобрать лечение и лекарства.
Причины и форм-факторы:
- Аномальное строение – врождённый фактор, человек сталкивается с ним уже на первых годах жизни. Речь идет о патологиях в строении органа, неправильной форме, перетяжках, раздвоении протоков, неполноценной сформированности. Происходит застой экстракта с последующей внутренней активацией. В подобных ситуациях препараты для поджелудочной ребенку далеко не всегда помогают. Часто требуется хирургическое вмешательство.
- Механические травмы – физическое повреждение ПЖ вследствие ударов, приходящихся на брюшную полость: автомобильные аварии, падения.
- Гастродуоденит – заболевание двенадцатиперстной кишки, связанное с воспалением луковицы ДПК. Через данную луковицу в кишечник поступают желчные и панкреатические ферменты, при ее воспалении отток ухудшается, что приводит к развитию картины панкреатита. В таком случае требуются не только лекарства для поджелудочной, но и терапия самого гастродуоденита.
- Закупорка протоков поджелудочной связана с жизнедеятельностью паразитарных форм в органах желудочно-кишечного тракта или стала следствием заболеваний мочевыводящих путей. Как и в предыдущем случае, для облегчения симптомов и последующего результативного лечения лекарство от панкреатита не поможет, пока не будет решена первопричина начала воспалительного процесса.
- Угасание мышечной активности сфинктера, отвечающего за выведение экстракта поджелудочной в двенадцатиперстную кишку – важная причина развития обсуждаемого заболевания. В таком случае обязательно нужны лекарства и продолжительная терапия в целях консервативного лечения с закреплением результатов.
Существует много факторов для развития воспаления в ПЖ с ее дальнейшим поражением. Соответственно, единого препарата, полностью решающего проблемы, не существует, практикуются разные подходы.
Тактика зависит от таких факторов, как возраст, переносимость определенных химических составляющих лекарств. По этим причинам препараты обязательно должен назначать врач на основе полученных диагностических данных и природы заболевания.
Лечение и спектр применяемых средств

Лечение воспаления у детей нужно начинать безотлагательно, так как болезнь прогрессирует стремительно
Как при острой, так и при обострении хронической стадии панкреатита, по отношению к детям применяют консервативный метод лечения. Лекарства назначают для устранения симптоматики и купирования основных нарушений. Главная задача врача — это:
- устранение дискомфорта и болевого синдрома;
- мониторинг ферментообразования;
- снижение концентрации токсинов.
В ходе лечения необходимо придерживаться строжайшей диеты, некоторое время малышу вовсе не дают есть. Подобные действия курируются специалистом в стационаре.
Какие конкретно препараты и в какой дозировке применяются в ходе лечения? Расскажем прямо сейчас!
Креон

Креон одно из средств, направленных на контроль ферментообразования. Лекарство от панкреатита содержит искусственные ферменты ПЖ свиного происхождения. Выпускается в капсулах, что упрощает уменьшение его дозировки путем вскрытия капсулы и деления содержимого на «порции».
Дозировка рассчитывается в зависимости от возраста малыша и его веса. Лекарство для ребенка почти безвредное и, если отсутствуют противопоказания, препарат можно применять с рождения, подмешивая порошковое содержимое в еду или грудное молоко.
Подробнее в статьях:
- Креон при грудном вскармливании;
- Инструкция по применению Креона для детей.
Мезим

Активным компонентом является панкреатин — источник ферментов липазы, протеазы и амилазы. Именно поэтому Мезим является основой лечения воспалительных процессов ПЖ.
Лекарства выписываются, когда наблюдается ухудшение работы ЖКТ вследствие недостаточной выработки ферментов поджелудочной железой.
Однако по отношению к ребенку средство применимо не всегда. Дело в том, что таблетку обязательно нужно принимать целиком, не повреждая ее целостность. Ввиду ее размеров, это невозможно, пока ребенку не исполнится три года. Подробно читайте в статье.
Панкреатин

Название говорит за себя: этот вид лекарства является промежуточным вариантом между двумя выше перечисленными. По своему химическому составу препарат схож с Мезимом, он также содержит ферменты ПЖ. Однако существует разнообразная форма выпуска препарата Панкреатин и дозировка данного средства, при наличии показаний или в силу малого возраста можно найти подходящий вариант.
Пирензепин
Данный тип препарата применяется с целью снижения секреторной функции кишечника и ПЖ. Противопоказаний по возрасту он не имеет, однако решение о его использовании принимается только совместно с врачом и только при определенных условиях развития болезни. Это средство необходимо для сокращения секреции соляной кислоты.
Перечень медикаментов широк, помимо основного лекарства показан прием щелочной минеральной воды, а также внутривенное введение глюкозы.
В особо тяжелых случаях, когда имеет место присоединение бактериальной инфекции или образование гнойного содержимого, ребенку может потребоваться терапия антибактериальными средствами.
Самостоятельно заниматься лечением детей и применять препараты ни в коем случае нельзя. Все мероприятия по борьбе с панкреатитом проводятся в стационаре под постоянным наблюдением лечащего врача, самодеятельностью можно лишь навредить ребенку и серьезно усугубить его состояние.
Рекомендуем ознакомиться: Загиб поджелудочной у ребёнка.
Понравился материал: оцени и поделись с друзьями
Источник
Для чего нужны ферменты? Они играют важнейшую роль в расщеплении пищи и извлечению из продуктов всех необходимых микроэлементов. Если ферментов оказывается недостаточное количество, пищеварительный тракт начинает испытывать трудности.

Свариваемость становится неполноценной из-за неполного расщепления, оказывая тем самым увеличенную нагрузку на ЖКТ, в большей мере на кишечник. Разновидность ферментов и способы употребления рассмотрим ниже.
Лекарственные ферменты для лечения поджелудочной железы
Для получения натуральных ферментов используется свиная и бычья поджелудочная железа. Ее очищают, высушивают и измельчают.
Состоят эти препараты из компонентов:
- Липаза – улучшает расщепление жировых тканей;
- Протеаза – расщепляет белки;
- Амилаза – форсирует гидролиз углеводов в пище.
В разных ферментных препаратах концентрация этих компонентов индивидуальна, в связи с этим лекарственные ферментные препараты назначаются врачом соответственно типу болезни.
Благодаря своей толстой оболочке таблетки не расщепляются моментально в желудочном соке. Чтобы назначить соответствующий тип лекарства больному проводится обследование и делается забор желудочного сока. При высокой кислотности вдобавок к ферментам пациентам назначают таблетки для понижения кислотности.
Ферментные препараты – классификация и сфера применения
Содержащие ферменты для поджелудочной железы препараты, список комбинированных средств:
- Креон;
- Гастал;
- Вобэнзим;
- Энзистал;
- Фестал;
- Сомилаза;
- Дигестал.
Имеющие в составе растительные вещества, идентичные ферментам:
- Нормоэнзим;
- Нигедаза;
- Биозим.
Имеющие в основе панкреатин:
- Панкеатин;
- Панкреазим;
- Мезим.
Какой именно ферментный препарат использовать для лечения пациента, принимает решение врач, на основе проведенного обследования. При переедании и злоупотреблении жирной пищей, для снятия неприятных симптомов без назначения врача принимать можно Мезим и Панкреатин.
Для приема пациентом ферментные препараты не имеют серьезных отличий между собой кроме концентрации. Благодаря тому, что ферменты имеют идентичный состав с теми, что производит поджелудочная железа, организм их прекрасно переносит, и аллергические реакции отсутствуют.
Лучшие ферменты для поджелудочной железы
Ферментные лекарства стоит подбирать зависимо от той или иной ситуации:
- После переедания, дискомфорта в кишечнике – таблетка Панкреатина, решит проблему;
- Если необходима поддержка поджелудочной железы – Панкреазим, Мезим, Гастал;
- Вопросы с поджелудочной и желчным пузырем – Дигестал, Креон, Нормоэнзим.
Правильно подобрать содержащие ферменты поджелудочной железы препараты, какой лучше подходит пациенту, в состоянии только врач, он хорошо знает проблему больного. Не существует одного препарата, решающего все вопросы пациента.
Вводимые больному ферменты улучшают деятельность кишечника и пищеварение. Эффективность препаратов одинакова при комплексном лечении и одноразовом приеме, если это касается дискомфорта, вызванного проблемами питания.
Способ применения и дозы
Принимать лекарства следует в период употребления пищи или перед началом за 5 минут, или после трапезы, по 1–2 таблетки, при каждом приеме запивая большим количеством жидкости. Употреблять таблетку следует, не разжевывая иначе ферменты, имеют шанс не попасть в кишечник, а погибнуть в желудочном соке.
Стоит обязательно соблюдать приписанные врачом дозировки и не заниматься самодеятельностью.
Эффективность лекарства напрямую зависит от качества принимаемой пищи. Если блюда подобраны легкие и диетические, то процесс пищеварения будет проходить нормально. При несоблюдении диеты, приписанной дозировки ферментных препаратов будет не хватать для полноценной усвояемости и переваривания пищи.
Лекарства ферментного содержания, имеющие растительное происхождение
Растительные ферментные вещества:
- Лучше других выдерживают влияние кислотно-щелочной среды и высокой температуры.
- Отлично воспринимаются поджелудочной железой, они предварительно перевариваются в желудке, а после транспортируются в тонкую кишку.
Чтобы лечение имело позитивный эффект важно правильно выбрать препарат, содержащий ферменты поджелудочной железы, продолжительность приема, дозировку. Доктор, подбирая препарат пациенту, учитывает здоровье, степень, тяжесть и причину расстройства пищеварения, и на основе этих данных подбирает нужное лекарство.
О травяных сборах при панкреатите поджелудочной железы читайте здесь.
При панкреатите слабой формы
После обнаружения панкреатита в слабой форме, назначаются препараты на растительной основе содержащие ферменты:
- Пепфиз — комбинированный растительный препарат, активизирует пищеварение, и существенно улучшает работу ЖКТ, уменьшая образование газов, и избавляет от изжоги;
- Сомилаза,Нигедаза – разлагают жиры растительного и животного происхождения, а также полисахариды компенсируя недостаточность ферментов для пищеварения;
- Ораза,Солизим – приводит в норму работу всех органов пищеварительной системы. Имеет липолитические, протеолитические, амилолитические свойства;
- Юниэнзим – способствует перевариванию пищи и нормализует стул.
Они не имеют сильного действия и подходят только для профилактики заболевания на начальной стадии. Помощь они окажут, если больной будет придерживаться назначенной врачом диеты и не употреблять вредную жирную пищу и алкогольные напитки.
О целебных свойствах и способах применения семян льна при панкреатите читайте здесь.
При хроническом панкреатите
Воспаление поджелудочной железы нарушает процесс создания ферментов, для пищеварения, изменяя структуру органа следующим образом:
- Происходит атрофия желез;
- Соединительная ткань заменяет ткани поджелудочной железы;
- Атрофии желез поджелудочной железы;
- Протоки поджелудочной железы, по каким движется панкреатический сок, отекают.
При выявлении заболевания пациент должен отнестись к предписаниям врача очень серьезно и ни в коем случае не нарушать их. Правильный рацион питания и образ жизни – залог успешного лечения.
Лекарственные препараты:
- Для снятия спазмов и болевых ощущений – Но-шпа, Риабал, Мовеспазм, Дротаверин;
- Лекарства, имеющие в составе желч, для снятия тошноты и улучшения пищеварения – Энзистал, Фестал;
- Препараты без желчи – Панкреатин, Мезим-Форте, Панзиром, Энзибене;
- Лекарства, хорошо себя зарекомендовавшие при хроническом панкреатите – Фосфалюгель, Алмагель, Маалокс;
- Капли, имеющие растительное происхождение – Панкрен.
Для того чтобы орган восстанавливался необходимо:
- Регулярное питание, расписанное по часам;
- Ограничить прием жирной, острой и жареной пищи;
- Полный отказ от алкогольных напитков;
- Быть физически активным;
- Не употреблять пищу ночью;
- Пища должна иметь необходимые витамины и минеральные вещества;
- Принимать ферменты для улучшения пищеварения.
ферменты для поджелудочной железы — препараты для детей
Вопросы с системой пищеварения довольно часто начинаются в детском возрасте. Чаще всего лекарственные ферментные препараты назначают в гастроэнтерологии по причине их высокой эффективности при лечении ЖКТ у детей.
Группы энзимов в арсенале педиатра:
- С панкреатином – панкреатин, креон, пангрол, мезим форте, панцитрат;
- С панкреатином и кислотами, гемицеллюлозой – фестал, дигестал, энзистал;
- С растительными компонентами на основе папаина, экстракта рисового грибка, оразы;
- Комбинированные средства на основе синтетических и растительных компонентов;
- Дисахариды (лактаза).
Назначать детям лекарства, в составе которых присутствуют компоненты желчи необходимо с большой осторожностью. Кислоты желчи могут сильно повредить печень и раздражительно действуют на слизистую оболочку детского кишечника. Ответ на вопрос: что любят и не любят поджелудочная железа и печень? – читайте здесь.
Существуют противопоказания к применению таких препаратов:
- Диарея.
- Язвенный колит.
- Гепатит.
- Различные кислотозависимые заболевания.
Детям не следует назначать высокие дозы ферментных препаратов, чтобы не нанести вред поджелудочной железе.
- Ферментные лекарства следует употреблять во время приема пищи.
- Полный курс лечения 10–14 дней.
О том как лечить диффузные изменения поджелудочной железы читайте здесь.
Ферменты в послеоперационной терапии
Поджелудочная железа в послеоперационный период испытывает недостаток ферментов. Для того чтобы восполнить эту нехватку пациентам приписывают прием ферментных препаратов. После операции для нормального восстановления органа принимать ферментные лекарства следует длительными курсами.
Эффективность приема таких препаратов больными, в реабилитационном периоде, доказана проведенными научными исследованиями в разных странах мира.
Особенно эффективны лекарства, в состав которых входит желчная кислота с ферментом, который снижает вздутие живота и помогает лучше усваиваться растительной пище:

- Фестал;
- Энзистал;
- Дигестал;
- Панкурмен.
Входящая в состав лекарств желчная кислота регулирует функции поджелудочной железы и процесс выделения желчи.
Чтобы снизить газообразование в кишечнике применяют:
- Панкреофлат;
- Пепфиз.
Неукоснительное следование назначениям врача, и соблюдение диеты ускорит восстановление поджелудочной железы в послеоперационный период.
В каких случаях назначаются пищеварительные ферменты?
Ферментные лекарства назначают при воспалительных болезнях поджелудочной железы, провоцирующих дефицит выделяемых железой ферментов.
Различается недостаточность двух видов:
- Относительная;
- Абсолютная;
Оба этих состояния очень успешно корректируют ферментными препаратами.
Пациенты, которым назначен диагноз, в обязательном порядке должны следовать рекомендациям:
- Питание должно быть частое и дробное;
- Отказ от жареной и жирной пищи;
- Полный отказ от алкоголя;
- Занятия физической культурой;
- Отказаться от приема пищи в вечернее и ночное время;
- Прием ферментных препаратов.
Ферменты поджелудочной железы и пищеварение
Ферменты, принимающие непосредственное участие в пищеварении, производимые поджелудочной железой, пребывают в панкреатическом соке в бездействии. Активируются пищеварительные ферменты в двенадцатиперстной кишке, под влиянием желчи и ферментов вырабатывающимися клетками слизистой оболочки кишечника.
Ферменты, производимые поджелудочной железой для пищеварения, являются важными звеньями в процессе переваривания белков, жиров и углеводов.
Вывод: Поджелудочная железа выполняет всю важнейшую работу по производству ферментов для пищеварения, расщепляя самые важные питательные вещества.
Исходя из этого, необходимо понимать насколько важно правильно в одно и то же время питаться сбалансированной пищей богатой белками, жирами и углеводами.
Источник
Панкреатит – заболевание воспалительно-дистрофического характера поджелудочной железы (ПЖ) с ее протоками, нередко вызванное активным воздействием ее собственных ферментов.
Среди деток с заболеваниями органов пищеварения панкреатит встречается с частотой от 5 до 25 %.
Поджелудочная железа – один из органов пищеварительного тракта, является одновременно железой как внешней, так и внутренней секреции.
Внешнесекреторная ее функция состоит в выработке пищеварительного секрета, который по протокам поступает в 12-перстную кишку, где активируется желудочным соком и участвует в переваривании пищи.
Внутрисекреторная функция ПЖ заключается в выработке специальными клетками железы гормона инсулина, без которого невозможно усвоение глюкозы в организме.
Классификация панкреатита
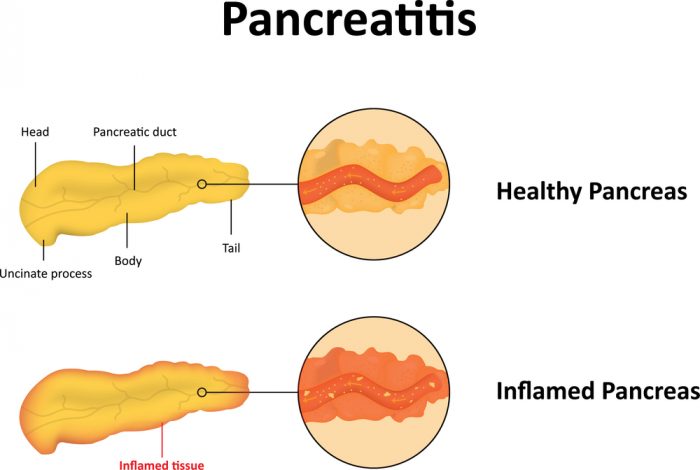
Вверху — здоровая поджелудочная железа, внизу — поджелудочная железа при панкреатите.
У детей выделяют острую и хроническую формы панкреатита. Хронический панкреатит диагностируют, если воспаление длится более 6 месяцев. При остром панкреатите развивается отек и катаральное воспаление ткани железы. При тяжелом его течении образуются кровоизлияния и может развиться некроз (омертвение) ткани железы в каком-либо участке.
По характеру изменений в ткани железы различают панкреатиты:
- острый отечный;
- геморрагический (с кровоизлияниями);
- гнойный;
- жировой панкреонекроз.
Хроническое прогрессирующее течение панкреатита приводит к дегенеративным изменениям: склерозированию, развитию фиброза (соединительной ткани вместо железистой) с последующей атрофией ткани ПЖ и постепенным нарушением ее функций.
В школьном возрасте у детей чаще развивается хронический панкреатит с латентным или рецидивирующим течением. В острой форме панкреатит у детей встречается в редких случаях.
По происхождению панкреатит бывает:
- первичным;
- вторичным или реактивным (при воспалении других органов, чаще всего пищеварительных);
- наследственным с аутосомно-доминантным типом передачи.
Реактивный воспалительный процесс может быть обратимым при проведении правильного лечения основного заболевания, а может трансформироваться в истинный панкреатит.
Если для латентного панкреатита нехарактерны выраженные клинические проявления, то рецидивирующий панкреатит имеет стадии обострения и ремиссии. Обострение хронического процесса так же, как и острый панкреатит, может быть легким, среднетяжелым или тяжелым.
Причины панкреатита
ПЖ является органом, который реагирует на любую патологию в детском организме, будь то инфекция или аллергическая реакция. Факторов и причин для развития панкреатита много. При определенных условиях повреждающим фактором для ткани ПЖ могут явиться ферменты, вырабатываемые самой железой, когда они начинают расщеплять и переваривать собственные ткани, а в кровь поступают токсические вещества, вызывающие интоксикацию.
Основные причины панкреатита у детей:
- Нарушение оттока, застой секрета ПЖ, активация ферментов в самой железе и разрушение ее ткани. Причинами застоя могут стать:
- тупые травмы живота: удар в живот или падение может приводить к повреждению ПЖ;
- пороки развития железы или ее выводных протоков (железа в форме подковы или кольца, перетяжки в протоках и др.);
- воспаление органов ЖКТ (гастродуоденит, энтерит) приводят к застою плохо переваренной пищи и повышению внутрикишечного давления, что затрудняет прохождение секрета ПЖ, вызывает его застой;
- заброс желчи в проток ПЖ и активация ее секрета при патологии желчевыводящих протоков;
- отложение кальцинатов в протоках ПЖ при передозировке витамина D;
- глистная инвазия (аскаридоз), перекрывающая выводной проток железы;
- сдавливание выводного протока железы камнями при желчнокаменной болезни.
- Неправильное питание ребенка:
- наличие в рационе продуктов, оказывающих раздражающее действие и стимулирующих функцию ПЖ (копченостей, консервов, чипсов, фаст-фуда, газированных напитков, острых блюд и др.); увеличенное количество пищеварительного сока может стать причиной острого панкреатита;
- нарушение режима питания: приемы пищи с большими интервалами, переедание;
- лактазная недостаточность (отсутствие или недостаточное количество в организме ребенка фермента для переваривания молочного сахара) может привести к панкреатиту уже в грудничковом возрасте.
- Пищевая аллергия приводит к панкреатиту в любом возрасте ребенка.
- Бактериальное или вирусное поражение ПЖ (при эпидемическом паротите, гриппе, дизентерии, ветряной оспе, сальмонеллезе, сепсисе и др.).
- Аутоиммунный процесс, когда в детском организме вырабатываются антитела к клеткам ткани ПЖ.
- Токсическое действие на ткань ПЖ некоторых лекарственных средств (Аспирина, Фуросемида, Метронидазола, некоторых антибиотиков, кортикостероидных препаратов, сульфаниламидов, цитостатиков, нестероидных противовоспалительных препаратов и др.) может вызвать реактивный панкреатит.
- Отравление тяжелым металлом (ртутью, свинцом и др.).
- Действие алкогольных напитков (у подростков).
- Эндокринная патология (гипотиреоз, или недостаточная функция щитовидной железы, ожирение).
- Злокачественное поражение ПЖ.
У некоторых детей (в 10-20 % случаев) установить причину развившегося панкреатита не удается.
Хронический панкреатит у детей чаще является вторичным или развивается вследствие острого воспалительного процесса в ПЖ.
Хронизации процесса способствуют:
- наследственная предрасположенность (наличие хронического заболевания у родителей);
- нарушение предписанной диеты при лечении или в восстановительном периоде;
- неправильное или несвоевременное лечение;
- наличие у ребенка аллергии, обменных нарушений и эндокринных заболеваний, желчнокаменной болезни.
Симптомы
 Спровоцировать развитие панкреатита могут погрешности в питании — употребление жирной, жареной, копченой пищи.
Спровоцировать развитие панкреатита могут погрешности в питании — употребление жирной, жареной, копченой пищи.
У детей в раннем возрасте клинические признаки панкреатита слабо выражены. Он протекает обычно в легкой латентной форме. Тяжелая гнойно-некротическая форма развивается в крайне редких случаях.
У детей старшего возраста воспаление ПЖ проявляется болевыми приступами.
Основное проявление острого панкреатита или обострения хронического – сильные боли в верхних отделах живота (в левом подреберье с иррадиацией в правое, в подложечной области). Очень часто беспокоят боли опоясывающего характера. Они могут отдавать в спину, левое плечо. Для облегчения боли ребенок старается принять вынужденное положение – лежа на левом боку, согнувшись, или на животе.
Спровоцировать болевой приступ могут погрешности в питании (употребление жирных, острых, жареных блюд, копченостей и др.).
Боли сопровождают такие симптомы:
- рвота, многократно возникающая, не приносящая облегчения;
- отрыжка;
- вздутие живота;
- задержка стула или понос;
- может быть изжога;
- ощущение тяжести в животе.
Температура у детей, как правило, остается нормальной, но бывает повышение ее не выше 37,5 ºС.
Поступающие в кровь продукты расщепления клеток железы под действием ферментов обуславливают симптомы интоксикации:
- головную боль;
- слабость;
- головокружение;
- отсутствие аппетита;
- бледность кожи (иногда мраморность);
- сухость во рту.
При развитии гнойного процесса и панкреонекроза повышается температура до высоких цифр, ухудшается состояние за счет нарастания интоксикации, развивается парез кишечника, появляются признаки раздражения брюшины.
При хроническом панкреатите кроме болевого синдрома характерным признаком является обильный стул, имеющий жирный блеск. Из-за повышенного содержания жира стул с трудом смывается со стенок унитаза.
При хроническом панкреатите боли могут иметь постоянный, ноющий характер или возникать периодически после физической нагрузки, нарушения в диетпитании или стресса, эмоционального переживания. Продолжительность болевого приступа варьируется от 1 часа до нескольких дней.
При хроническом процессе кроме диспепсических явлений (изжоги, отрыжки, тошноты, снижения аппетита) отмечается чередование запоров и поносов. Характерным является также снижение веса тела, астенический синдром (слабость, быстрая утомляемость, головные боли, эмоциональная лабильность).
К осложнениям панкреатита относятся:
- образование кисты ПЖ (полостного образования в ткани железы, заполненного жидкостью);
- панкреонекроз (омертвение ткани железы);
- перитонит (воспаление серозной оболочки в брюшной полости);
- абсцесс или флегмона (гнойники разного размера) в ткани ПЖ;
- сахарный диабет (хроническое эндокринологическое заболевание, связанное с недостатком инсулина в организме);
- плеврит (воспаление серозной оболочки в грудной полости).
Диагностика
Основой диагностики панкреатита являются клинические проявления, данные лабораторных и аппаратных исследований.
В клиническом анализе крови для панкреатита характерно увеличение содержания лейкоцитов, ускоренная СОЭ.
Биохимический анализ крови выявит повышенную активность ферментов, выделяемых ПЖ (амилазы, трипсина, липазы).
Активность ферментов (диастазы или амилазы) повышается и в анализе мочи.
Внешнесекреторную функцию ПЖ помогает оценить анализ кала (копрограмма, липидограмма): для панкреатита характерны стеаторея (повышенное содержание жира в испражнениях) и креаторея (повышение содержания азота в кале вследствие присутствия непереваренных мышечных и соединительнотканных волокон).
УЗИ выявляет отек, увеличенный объем поджелудочной железы при панкреатите, неоднородность эхо-структуры, наличие уплотнений, участков некроза. С помощью УЗИ выявляется аномалия развития железы или протоков, обнаруживаются камни в желчных протоках, проводится оценка состояния других внутренних органов.
В случае необходимости может проводиться ФГДС (эндоскопический осмотр желудка и 12-перстной кишки) для выявления нарушений оттока желчи и сока ПЖ.
В сложных для диагностики случаях, при осложнениях проводится МРТ и КТ брюшной полости, обзорная рентгенография.
Лечение
 Важнейшую роль в лечении панкреатита играет диета.
Важнейшую роль в лечении панкреатита играет диета.
Лечение детей с острым (или обострением хронического) панкреатитом проводится в условиях стационара. Назначается постельный режим. Лечение может проводиться консервативное и оперативное.
Целью консервативной терапии является:
- обеспечение функционального покоя пораженному органу;
- механическое и химическое щажение органов пищеварительного тракта;
- устранение причины панкреатита;
- купирование симптомов.
Назначается «пищевая пауза», т. е. голод на 1-3 дня. В это время разрешается питье щелочной минеральной теплой воды без газа (Ессентуки №4, Боржоми) маленькими глотками.
Медикаментозное лечение включает:
- Спазмолитики и обезболивающие средства (Но-шпу, Папаверин, Трамал, Баралгин, Анальгин). При очень сильных болях применяют наркотические анальгетики (Промедол). Морфин не используется из-за его способности вызывать спазм сфинктеров выводных протоков ПЖ и желчного пузыря, что затруднит отток панкреатического сока и усилит боли.
- Внутривенно капельно вводятся растворы глюкозы, плазма, солевые растворы, реополиглюкин, а также блокаторы протеолитических ферментов (Контрикал, Трасилол). Растворы обеспечивают питание ребенку и снимают интоксикацию.
- Антисекреторные препараты для снижения выделения панкреатических ферментов (Октреотид, Фамотидин).
- Препараты, улучшающие микроциркуляцию (Пентоксифиллин, Трентал, Дипиридамол).
- Антибиотики при бактериальном и гнойном процессе.
Все препараты вводятся в виде инъекций. Прием лекарств через рот разрешается после устранения болевого синдрома, примерно через неделю от начала заболевания.
При развитии осложнений, при прогрессировании болезни и неэффективности консервативного лечения решается вопрос о хирургическом лечении. При оперативном вмешательстве может проводиться резекция части ПЖ, некрэктомия (удаление некротизированного, то есть омертвевшего участка железы), дренирование абсцесса в тканях железы.
Во время голода проводится отсасывание содержимого из желудка ребенка, чтобы желудочный сок не провоцировал синтез и активацию ферментов ПЖ. Выделение желудочного сока происходит не только при попадании пищи в желудок, но и рефлекторно при одном виде пищи или при запахе ее. Вот поэтому удалять желудочный сок следует постоянно.
После уменьшения болей (примерно с 3-го дня) постепенно вводится питание ребенку (в отварном виде или на пару). На протяжении 2 недель блюда готовят без соли. Принимать пищу ребенок должен 5-6 р. за день маленькими порциями, протертую, теплую (50-60 0С), жидкой или полужидкой консистенции.
Сначала дают жидкую протертую кашу (кроме пшенной), сваренную на разведенном 1:1 молоке. С 6-го дня вводятся слизистые вегетарианские супы, жидкое овощное пюре (из картофеля, кабачков, цветной капусты, моркови). Разрешается кисель и компот из сухофруктов.
Постепенно вводятся:
- белковый омлет (на пару);
- сильно измельченный (дважды пропущенный через мясорубку) фарш из нежирного вареного мяса (говядины, курицы, крольчатины) в виде фрикаделек, кнелей, тефтелек, котлет (на пару);
- рыба нежирных сортов (судак, сазан, треска, окунь и др.);
- овощные запеканки;
- сладкие печеные яблоки.
Через месяц постепенно расширяют меню, блюда не требуют такого измельчения. Разрешаются пудинги, разнообразные кисломолочные продукты, подсушенный пшеничный хлеб, кисели из свежих ягод, некрепкий чай. В кашу можно добавить небольшую порцию (5 г) сливочного масла, в суп или овощное пюре – 1 ст. л. сливок или сметаны либо 1 ч. л. растительного масла.
Соблюдение диеты рекомендуется на протяжении 6 месяцев. Из рациона следует исключить:
- колбасные изделия;
- любые бульоны;
- паштеты;
- рыбные или мясные консервы;
- приправы, маринады;
- соленые и квашеные продукты;
- овощи: редис, шпинат, хрен, щавель, редьку, чеснок и лук, болгарский перец, горох;
- каши из перловой и пшенной крупы;
- жирное мясо (утку, свинину, гуся);
- жирную рыбу (скумбрию, семгу);
- орехи;
- сдобу, пирожные, торты;
- сгущенное молоко;
- шоколад, кофе;
- газированные напитки;
- кислые сорта фруктов и ягод, соки из них.
После начала кормления ребенка назначаются ферментные препараты (Креон, Панзинорм, Мезим-форте, Панкреатин) во время еды трижды в день. Прием препаратов следует продолжить в течение 3 месяцев прерывистыми курсами (принимать 2 недели, перерыв 1 неделя). Отменять прием ферментативных средств нужно с учетом результатов копрограммы, исключающих ферментативную недостаточность ПЖ.
Дети после лечения находятся на диспансерном наблюдении у гастроэнтеролога или педиатра. По назначению врача проводятся противорецидивные курсы. Желательно оздоровление детей в санаториях бальнеологического профиля.
Для ограничения физических нагрузок детям рекомендуются занятия в подготовительной группе на уроках физкультуры.
Прогноз
При легкой форме острого панкреатита прогноз благоприятный. В случае развития гнойного, геморрагического панкреатита или панкреонекроза имеется риск смертельного исхода.
При хроническом панкреатите у детей прогноз будет зависеть от частоты и тяжести обострений, от соблюдения диеты и других рекомендаций врача в период ремиссии.
Профилактика
Профилактические меры включают:
- рациональное питание ребенка в соответствии с возрастом;
- предупреждение заболеваний органов пищеварения;
- строгое соблюдение дозировок при медикаментозном лечении;
- своевременное лечение инфекций и глистных инвазий;
- соблюдение режима питания.
Резюме для родителей
Панкреатит у детей встречается не часто, но при выявлении его требует к себе серьезного отношения и терпеливого лечения, чтобы не допустить развития частых обострений и осложнений болезни.
Важно понимать значимость диетотерапии в лечении панкреатита. Частые рецидивы болезни, спровоцированные нарушениями в диете, промедление с лечением могут стать причиной развития сахарного диабета, который осложнит всю дальнейшую жизнь ребенка.
Врач-педиатр Е. О. Комаровский говорит о проблемах поджелудочной железы у детей:
Источник


