Современные методики лечения поджелудочной железы
Панкреатит – медицинский термин, обозначающий воспаление поджелудочной железы, процесс, который может протекать в острой или хронической форме. При остром панкреатите нормальная функция поджелудочной железы может восстановиться, а при хроническом – острые периоды чередуются с ремиссией, но с течением времени наблюдается постоянное снижение функции поджелудочной железы. Рассмотрим подробнее особенности этого заболевания, его диагностики и лечения.
Частота хронического панкреатита среди заболеваний органов ЖКТ составляет от 5,1 до 9%. За последние 30 лет в мире стали болеть хроническим панкреатитом в два раза больше. Первый этап заболевания длится до 10 лет, характеризуется чередованием периодов обострения и ремиссии. Больного в основном беспокоят боли. На втором этапе наблюдаются моторные нарушения кишечника, снижение веса. Боли становятся менее ощутимыми. Осложнения хронического панкреатита могут возникнуть на любом этапе. Зачастую панкреатит сопровождается выходом пищеварительных ферментов в кровь, что вызывает тяжелую интоксикацию.
Виды хронического панкреатита
Хронический панкреатит – это фактически целая группа заболеваний. Существует несколько версий классификации хронического панкреатита.
Классическая система классификации:
-
Токсико-метаболический
. Развивается под воздействием лекарств и/или алкоголя. -
Идиопатический
. Возникает без видимых предпосылок. -
Наследственный
. Результат генетического дефекта. -
Аутоиммунный
. Возникает в результате атаки собственной иммунной системы организма на поджелудочную железу. -
Рецидивирующий
. Имеет длительные периоды ремиссии, чередующиеся с обострениями. -
Обструктивный
. Возникает в результате закупорки или сдавливания протоков поджелудочной железы. -
Первичный
. Развивается без предшествующего заболевания. -
Вторичный
. Развивается как осложнение другого заболевания.
Классификация по М.И. Кузину:
-
Первичный
: неустановленной этиологии, алкогольный, лекарственный, на почве нарушения питания или обмена веществ. -
Посттравматический
: на почве тупой или открытой травмы поджелудочной железы, после хирургического вмешательства. -
Вторичный
: вызванный другими заболеваниями.
Классификация по международной системе M-ANNHEIM (2007 г.):
- По происхождению (фактору риска) (от А до М типа).
- По клинической стадии.
- По тяжести заболевания (существует система оценок).
Симптомы
При панкреатите больные жалуются на острые боли в животе, чаще – в левой его части, отдающие в спину. Выражена интоксикация, которая проявляется в виде тошноты, рвоты, общей слабости, лихорадки, повышения температуры, снижения аппетита. Стул кашицеобразный, маслянистый, содержит непереваренные частицы пищи. При этом отдельные разновидности панкреатита могут протекать почти бессимптомно для больного, но нарушения пищеварения все же присутствуют, что может выражаться в тяжести в нижней части желудка или легком онемении в этой области после приема пищи или алкоголя.
Причины
Основные причины развития воспалений поджелудочной железы связаны с нездоровым образом жизни и наследственностью. Ими могут быть:
- неправильное питание;
- злоупотребление алкоголем;
- воспаления двенадцатиперстной кишки;
- болезни соединительной ткани;
- побочные эффекты от приема лекарств;
- травмы;
- наследственные нарушения обмена веществ.
Прогрессирование болезни
Летальность после первичного диагностирования хронического панкреатита составляет до 20% в течение первых 10 лет. Через 20 лет умирает более 50% больных. Причинами смерти становятся осложнения, связанные с обострениями панкреатита, сопутствующими нарушениями пищеварения и инфекциями. Риск раковых заболеваний поджелудочной железы при хроническом панкреатите вырастает в 5 раз.
Диагностика
Для диагностики хронического панкреатита может быть использовано около 90 различных методов исследования. К сожалению, большинство из них не выявляют ранних стадий этого заболевания. Большое количество диагностических ошибок связано с многосимптомностью и фазностью клинических проявлений хронического панкреатита, недостаточной технической оснащенностью медицинских учреждений, отсутствием четких алгоритмов диагностики.
Диагноз может быть поставлен после комплексного обследования, в которое входят:
- Общий клинический анализ крови для обнаружения признаков воспаления по количеству лейкоцитов, увеличению СОЭ и другим показателям.
- Биохимический анализ крови для определения уровня ферментов поджелудочной железы.
- Анализ мочи для определения наличия в ней амилазы.
- Анализ кала на наличие непереваренной клетчатки.
- УЗИ органов брюшной полости для выявления изменений поджелудочной железы и других органов ЖКТ.
- Гастроскопия.
- Рентгенография органов брюшной полости.
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ).
- Функциональные тесты после глюкозной или медикаментозной нагрузки.
Как лечить хронический панкреатит?
Как и диагностика, тактика лечения этого заболевания требуют комплексного подхода и направлены на нормализацию и восстановление функций поджелудочной железы.
Схема лечения
Хронический панкреатит требует соблюдения диеты, проведения медикаментозной терапии, а в отдельных случаях и хирургического вмешательства. Поскольку хронический панкреатит может иметь разные причины и отличаться разной степенью интоксикации, ответ на вопрос, как лечить приступ панкреатита, может быть только один: необходимо незамедлительно вызвать скорую помощь и направить больного в стационар для квалифицированного обследования. И ближайшие трое суток голод, полный покой в горизонтальном положении, чистый воздух и холод (до приезда бригады врачей необходимо приложить к области желудка грелку со льдом и проветривать помещение).
Медикаментозное лечение
Прием медикаментов при хроническом панкреатите направлен на устранение нескольких проблем:
-
Лечение болевого синдрома
. Выраженное обострение хронического панкреатита, как правило, сопровождается сильными болями, купирование которых проводится такими препаратами, как Но-шпа, Новокаин, Папаверин, Платифиллин, Атропин, иногда ? Промедол. Но ни в коем случае не следует применять аспирин, найз и другие НПВС! Они не только раздражают слизистую, но и разжижают кровь, способствуя возможным кровотечениям. -
Подавление секреции поджелудочной железы
. Используются ингибитор протонной помпы – омепразол, и медикаменты типа контрикала. -
Заместительная терапия
для разгрузки поджелудочной железы в виде приема ферментов липазы, амилазы, протеазы, то есть панкреатина, который выпускается под коммерческими названиями Фестал, Мезим, Креон, Панзинорм, Дигестал и др. -
Антибактериальная терапия
для профилактики развития инфекций в поджелудочной железе. Назначаются легкие антибиотики типа Ампицилина. - В случае нарушения водно-электролитного баланса назначается замещающая терапия в виде солевых и физиологических растворов.
Хирургическое лечение
Хирургические методы лечения хронического панкреатита бывают прямыми и непрямыми. Непрямые методы включают операции на желчных путях, желудочно-кишечном тракте и невротомии. Прямые ? дренаж кист, удаление камней, резекция железы.
Хирургическое лечение хронического панкреатита показано в следующих случаях:
- осложненная форма заболевания, сопровождающаяся обтурационной желтухой;
- острые боли, которые не исчезают при длительном консервативном лечении;
- возникновение кисты.
Диета
Больным хроническим панкреатитом в период ремиссии показана диета с ограничением жиров и повышенным содержанием белка. Должны быть исключены острые блюда и грубая растительная клетчатка, кофе, какао, газированные и кислые напитки. Показаны минеральные воды: Славяновская, Смирновская, Ессентуки №4. Режим питания дробный, 5-6, иногда 8 раз в день. В период обострения назначается голодание на 2-4 дня.
Профилактика хронического панкреатита
Лечение хронического панкреатита в стационаре и амбулаторно не даст длительного эффекта без дальнейшей профилактики. Губительное влияние на поджелудочную железу оказывает алкоголь, поэтому в профилактических целях он должен быть полностью исключен. Важно своевременно лечить заболевания желчных путей, желудка и двенадцатиперстной кишки, необходимо правильное питание без грубых животных жиров и острых приправ. Эти мероприятия позволят при хроническом панкреатите продлить период ремиссии.
Источник
Опубликовано: 15 октября 2014 в 10:28
 Вероятно, все вполне понимают тот факт, что если бы нашелся какой-либо эффективные способ лечения того или иного заболевания, гарантирующий выздоровление в 100% случаев, то у врачей бы не было нужды искать в этом направлении новые и более действенные методы. Однако, к сожалению, рост заболевания панкреатитом набирает такие стремительные обороты, а летальный исход встречается настолько часто, что врачи и ученые вынуждены искать и пробовать новые способы лечения панкреатита и его профилактики. Впрочем, как показывает практика, эти изыскания не проходят даром – многим пациентам, которым не смогли помочь уже существующие методики борьбы с воспалением поджелудочной железы, открытия в области медицины существенно облегчили жизнь.
Вероятно, все вполне понимают тот факт, что если бы нашелся какой-либо эффективные способ лечения того или иного заболевания, гарантирующий выздоровление в 100% случаев, то у врачей бы не было нужды искать в этом направлении новые и более действенные методы. Однако, к сожалению, рост заболевания панкреатитом набирает такие стремительные обороты, а летальный исход встречается настолько часто, что врачи и ученые вынуждены искать и пробовать новые способы лечения панкреатита и его профилактики. Впрочем, как показывает практика, эти изыскания не проходят даром – многим пациентам, которым не смогли помочь уже существующие методики борьбы с воспалением поджелудочной железы, открытия в области медицины существенно облегчили жизнь.
Современные методы лечения поджелудочной железы объединяют в себе не только знания и опыт врачей, не только наработки в области фармакологии, но и берут на вооружение достижения точных наук, техники и электроники. К примеру – лазеротерапия. Основная область ее применения – лечение пациентов, перенесших оперативное вмешательство по поводу острого панкреатита. Применяется он немедленно по окончании операции на поджелудочной железе и проводится поэтапно:
- Чрескожная электронейростимуляция необходимых участков поджелудочной железы.
- Собственно лазеротерапия: сканирование лазерным лучом послеоперационной рапы с расстояния около 1 см.
Общий курс лечения лазеротерапией составляет 15 дней ежедневного воздействия. Эффективность этого метода состоит в том, что лазеротерапия оказывает противовоспалительное, анальгетическое действие и ускоряет заживление рубца после операции на поджелудочной железе.
Вспоминая о современных методах лечения панкреатита, нельзя не упомянуть и о применении переменного низкочастотного магнитного поля. В отличие от высокочастотного метода, используемого ранее, этот не производит теплового воздействия. Как доказали многочисленные исследования, магнитная методика оказывает великолепное противовоспалительное действие, а кроме того – снимает боли, вызванные панкреатитом, успокаивает поджелудочную железу, оказывает стимулирующее действие на иммунную систему человека. Также благодаря этому способу борьбы с панкреатитом улучшаются показатели крови и усиливается микроциркуляция в тканях.
Еще один новый способ лечения поджелудочной железы предложили современные ученые. Собственно говоря, новый не сам способ, а его применение при заболевании панкреатитом. Заключается он в пелоидетерапии – воздействии лечебной грязью. Как доказало практическое применение этого метода, он способствует стимуляции восстановительных процессов и устраняет различные нарушения микроциркуляции поджелудочной железы. Этот способ не только делает более эффективной борьбу с панкреатитом, но и активизирует защитные силы организма, а также помогает в лечении сопутствующих заболеваний желудочно-кишечного тракта.
Еще один современный способ борьбы с заболеванием – музыкальная электротерапия. Воздействует он не только на воспалительный процесс в панкреатической железе, но и на более широкий спектр проблем, связанных с желудком, печенью, кишечником, желчевыводящими путями. Основана музыкальная электротерапия на синхронном воздействии электрического импульса и прослушивании музыкального произведения. При этом пациент выбирает музыку по своему вкусу. Простота такой терапии делает ее доступной каждому.
Новое в лечении панкреатита
 В медикаментозном лечении панкреатита появились новые методы. Так, относительно недавно, специалисты выявили благоприятное воздействие мексидола на исход острой формы заболевания. Испытания проводились на двух группах добровольцев, страдающих этой болезнью. В результате в первой группе пациентов, которым вводили мексидол, операция потребовалась лишь нескольким человекам, в отличие от второй группы добровольцев, где число оперируемых было на порядок больше.
В медикаментозном лечении панкреатита появились новые методы. Так, относительно недавно, специалисты выявили благоприятное воздействие мексидола на исход острой формы заболевания. Испытания проводились на двух группах добровольцев, страдающих этой болезнью. В результате в первой группе пациентов, которым вводили мексидол, операция потребовалась лишь нескольким человекам, в отличие от второй группы добровольцев, где число оперируемых было на порядок больше.
Кроме того, для терапии заболевания в его хроническом течении стало применяться интенсивную терапию витаминами, а также специальные медикаментозные препараты с высокой концентрацией ферментов.
Современный способ инвазивного лечения – устранение нефункционирующих тканей поджелудочной железы. Кроме того, в наше время специалисты проводят и резекцию желчного пузыря.
Новое в инвазивном лечении панкреатита – пересадка железы, а также пересадка β-клеток. Данные клетки вырабатывают инсулин, что способствует благоприятному исходу заболевания. На данный момент проводятся научные исследования в сфере использования стволовых клеток для избавления от тяжелой формы болезни.
Источник
На сегодняшний день гастроэнтерологи отмечают рост такого тяжелого заболевание, как хронический панкреатит. Обусловлено это многими факторами, которые не лучшим образом влияют на состояние поджелудочной железы.
Современная медицина использует целый ряд лечебных методов, помогающих снизить активность дальнейшего развития патологического процесса. Итак, как лечить хронический панкреатит, по какой схеме выполняются медицинские мероприятия, и какие при этом используются методы?
Немного об этиологии хронической формы панкреатита
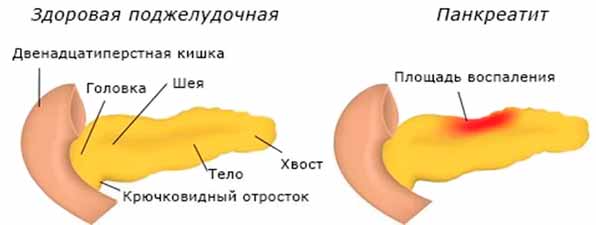
Под хроническим панкреатитом подразумевается воспалительное явление, локализующееся в поджелудочной железе. Для этой формы болезни характерно медленное развитие, при котором отмечаются патологические трансформации в структуре органа, при их наличии нормальные ткани железы замещаются жировыми. Понижается производство ферментов, гормонов, начинают образовываться кистеобразные опухоли, в протоках появляются жировые и белковые пробки.
Как правило, заболевание развивается в следствии:
- Желчнокаменной патологии.
- Чрезмерного употребления алкоголя.
Кроме этого, спровоцировать панкреатит могут:
- Гепатит B, C.
- Гастрит.
- Колит.
- Цирроз.
- Хронический энтерит.
- Холецистит.
- Курение.
- Травма железы.
- Язва.
- Болезни почек.
- Патологии 12-ти перстной кишки.
- Присутствие камней.
- Паротит.
- Повышенное присутствие жиров в крови.
- Некоторые лекарства.
- Наследственность.
Воспаление ПЖ хронической формы чаще всего диагностируется у людей среднего, либо пенсионного возраста, однако в последнее время этот недуг значительно «помолодел».
Хронический панкреатит может быть:
- Первичным.
- Вторичным.
В результате негативного воздействия вышеуказанных факторов на железу, запускается воспалительный механизм. При этом его присутствие имеет постоянный характер, а само течение болезни обладает крайним непостоянством: периоды ремиссий сменяются обострениями. Основной негативный смысл этого процесса в том, что он затрагивает здоровые ткани поджелудочной железы, которые подвергаясь этому агрессивному влиянию, рано или поздно понемногу отмирают. Вместо них формируется соединительная субстанция, которая несет вред человеческому организму.
Через некоторое время, в зависимости от того, насколько уменьшилось число нормальной ткани железы, существенно ослабевает и рабочая активность органа, а при тяжелом течении недуга они могут исчезнуть полностью.
На вопрос пациентов, восстанавливается ли поджелудочная железа при хроническом панкреатите, врачи отвечают однозначно — с каждым последующим обострением болезни возникает осложнение, а сам патологический процесс является необратимым.
Какие симптомы характерны для болезни?
Самый первый и основной симптом панкреатита, вне зависимости от его формы (острый, хронический), это – боль. Место ее локализации во многом зависит от того, в какой части поджелудочной железы происходит воспаление. Поэтому болезненность может чувствоваться как в правом, так и левом подреберье, либо под ребрами посередине (под ложечкой).
Болезненная симптоматика чаще всего дает о себе знать приблизительно через час после употребления жирной либо острой пищи. При попытке лечь в постель, дискомфорт усиливается, при этом может отдавать вниз живота, плечо или в область сердца. Уменьшить болезненное проявление помогает сидящая поза с легким наклоном туловища вперед, при этом ноги поджимаются к грудной клетке.
Ввиду того, что при панкреатите нарушается работа железы, соответственно уменьшается производство ферментов, необходимых для нормального пищеварительного процесса. Вследствие этого наблюдается цепная реакция – отмечается сбой в функционировании всех органов ЖКТ, поэтому при рецидиве болезни проявляется следующая клиника:
- Рвота.
- Тошнота.
- Изжога.
- Отрыжка.
- Снижение аппетита.
Врачи подчеркивают, что боль при хроническом воспалении может и отсутствовать. Как правило, она бывает у тех больных, которые постоянно плотно кушают. Переедание провоцирует отечность тканей больной железы.
Также стоит учитывать и такой фактор, как наличие других патологий, к примеру, гастрит, язва. Их характерные симптомы также могут наблюдаться и при обострении хронического воспаления.
Современные методы и схемы лечения хронического панкреатита
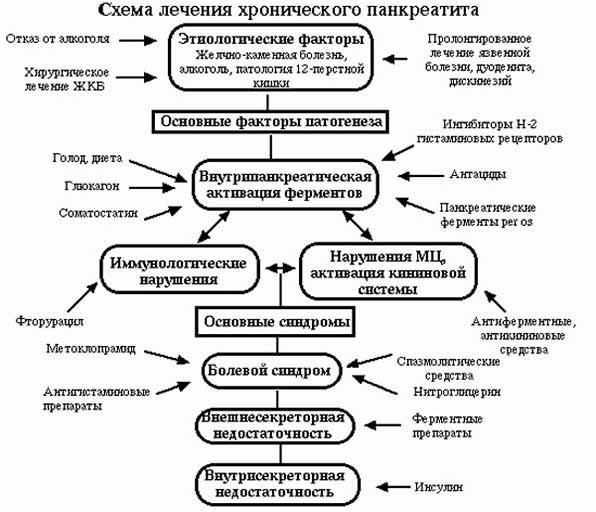
Следует сказать, схема лечения этой патологии имеет индивидуальный подход для каждого конкретного случая, исходя из особенностей ее протекания и состояния самого пациента. Только после обстоятельного обследования, гастроэнтеролог и, возможно, хирург предопределят возможные эффективные способы лечебного вмешательства.
Цель всех лечебных методов и схем направлена:
- На снижение симптоматических проявлений болезни.
- На предупреждение возникновения осложнений.
- На поддержание функций железы ферментативными препаратами.
- На укрепление организма при помощи витаминотерапии.
- На стабилизацию эндокринной функции.
- На профилактику последующих обострений.
Основные методы лечения панкреатита хронической формы:
- Медикаментозная терапия.
- Диета с малым присутствием жиров.
- Оперативное вмешательство (по показаниям).
- Рецепты нетрадиционной медицины.
Лечение патологии осуществляется в условиях стационара в отделении терапии либо хирургии.
Лекарственный метод

Консервативное лечение хронического воспаления железы во многом зависит от самочувствия больного. Медицинская помощь при рецидиве хронического панкреатита немного отличается от той, которая предоставляется врачами при присутствии острого панкреатита, хотя обе патологические формы имеют одинаковую этиологию, однако их дальнейшее развитие отличается. Исходя из этого, лечебная методика выполняется по различным схемам.
Медикаментозное лечение хронической формы панкреатита целесообразно, если у человека отсутствуют осложнения, при которых показана хирургическая операция. К таковым относят:
- Уменьшение протока железы.
- Наличие кисты.
- Присутствие камней в протоке органа.
Если у больного присутствует вторичный панкреатит, важным моментом является грамотно подобранная комплексная терапия, которая поможет убрать провоцирующий фактор, приведший к заболеванию, например, холецистит, язва, гастрит и так далее.
Для снятия мускулатурного спазма ЖКТ назначаются средства спазмолитического воздействия:
- Спазмалгон.
- Но-шпа.
- Кетанов.
Для купирования боли рекомендованы анальгетики:
- Трамадол.
- Седалгин-нео.
- Буторфанол.
- Фортал.
Для снижения воспаления прописываются противовоспалительные препараты, и принимаются меры по воздействию на иннервацию:
- Диклофенак.
- Амитриптилин.
- Анальгин.
- Доксепин.
- Пироксикам.
Если это необходимо, осуществляется блокировка солнечного сплетения, кроме этого допустимо назначение антиоксидантов, действие которых направлено на подавление секреторной функции железы и устраняющие обструкцию желчного протока. Очень хорошо зарекомендовал себя препарат Сандостатин, который эффективно задерживает секрецию ПЖ, уменьшает количество выбрасываемого секретина и холецистокинина.
В первое время приступа болезни показано полное голодание. Для поддержания организма назначается энтеральное питание (при помощи капельниц внутривенно вводят глюкозу и физиологический раствор, которые помогают устранить интоксикационный синдром).
Для понижения вероятности развития различных инфекций рекомендуется прием антибиотиков, однако перед их употреблением в обязательном порядке выполняется тестирование организма на их восприимчивость.
Медицинские шаблоны подразумевают применение заместительного лечения, помогающее снять излишнюю нагрузку на железу. Препараты этого типа должны:
- Содержать повышенное количество липазы.
- Иметь достаточно крепкую оболочку.
- Быть небольшого размера.
- Не содержать в себе желчных кислот.
В том случае, когда ферментозаместительная терапия не дает ожидаемого эффекта, то для устранения болезненности назначаются:
- Парацетамол.
- Мелоксикам.
- Ибупрофен.
- Напроксен.
- Целекоксиб
В случае наличия сахарного диабета, больному показаны инсулиновые инъекции, а также лекарства, понижающие присутствие сахара в кровяной жидкости.
Лечение оперативным путем
Операции при хроническом панкреатите назначаются, если недуг сопровождается серьезнейшими осложнениями. В данном случае оперативный метод используется:
- Если у больного диагностированы кистеобразные опухоли, выполняется оперативная манипуляция по их раскрытию и удалению их содержимого.
- Если необходимо провести отсечение некоторой части железы, которая была поражена воспалением.
- Если требуется дренирование кисты при помощи лапароскопической фенестрации.
- Если расширен проток ПЖ и присутствуют камни. Оперативный метод позволяет убрать камни, тем самым обеспечивая корректный отток сока в кишечник.
В случае развития панкреатита в головке ПЖ хирургическое вмешательство направлено на стабилизацию вывода желчи в кишечник. По терапевтическим стандартам показана лапароскопия, исключающая традиционное рассечение брюшной полости. Вместе этого производят несколько маленьких проколов, их размер не больше 1 см, через которые вводится камера и при помощи специальных инструментов выполняется операция.
В послеоперационный период пациент находится под врачебным присмотром. Если у него наличествует сахарный диабет, то понадобится контроль со стороны эндокринолога, который будет наблюдать за присутствием сахара в крови.
Метод диеты и народных рецептов

Важную роль в лечении хронического воспаления играет соблюдение строжайшей диеты, полный отказ от жареных, острых и жирных блюд. Прием пищи должен быть частым и маленькими порциями до 5-6 раз в сутки.
В период обострения некоторое время рекомендуется придерживаться лечебного голодания и принципов диеты №5П.
Блюда готовят с небольшим количеством соли, исключая острые и пряные специи, соусы и маринады. Для приготовления супов за основу берут овощной отвар или диетический бульон из куриного филе. На второе подают тушеные, отварные или приготовленные на пару блюда, исключая добавление запрещенных продуктов: жирные сорта рыбы и мяса, бобовые культуры, кислые ягоды и фрукты в свежем виде, соленья и консервы, свежую выпечку, сладости и пр.
Наиболее полезны блюда из картофеля, цветной капусты, свеклы, сладких яблок, кабачков и тыквы, не жирные кисломолочные продукты, а так же кисели из овса или не кислых ягод.
Хорошо себя зарекомендовали свежевыжатые соки некоторых овощей:
- Капусты.
- Картофеля.
- Моркови.
Курение и алкоголь абсолютно противопоказаны.
В отношении вопроса, можно ли вылечить хронический панкреатит с помощью народных средств, врачи делают акцент на том, что все настойки, отвары и тому подобное призваны укреплять эффект медикаментозных средств и диеты. Навсегда исцелиться от хронической патологии невозможно, но убрать, снизить частоту ее обострений вполне под силу, как медицине, так и самому пациенту.
Среди трав следует отметить одуванчик, фиалка трехцветная, чистотел, ромашка, горец птичий, но лучше всего действуют комплексные сборы на основе разных растений. Так, хорошо зарекомендовал себя монастырский сбор с уникальным составом.
- В течение трех недель перед приемом пищи выпивают по ½ стакана настоя из смеси 1 ст.л. бессмертника и цветков ромашки на 200-250 мл. кипятка. Травы нужно настоять в течение 30 минут, после чего процедить.
- В течение четырех недель ежедневно принимайте по стакану настоя из бессмертника. Для его приготовления 5-7 грамм сухоцветов заливают 500 мл. крутого кипятка и настаивают всю ночь.
- В течение двух месяцев принимайте натощак по 0,5 чайной ложки порошка семян расторопши, но не более трех раз в сутки. Курс повторяют два раза в год.
- В течение месяца натощак принимают по 50 мл. теплого настоя из листьев золотого уса. На 2,5-3 стакана кипятка берут три листа растения, проваривают 10 минут и оставляют настаиваться на всю ночь.
Однако в моменты обострения болезни любой формы необходимо приостановить прием всех этих растительных лекарств. Дело в том, что некоторые из них способны раздражать воспаленный орган, тем самым усугубляя самочувствие человека и течение рецидива. Варианты нетрадиционной медицины следует использовать только после устранения обострения и только с разрешения врача.
Вероятность положительного прогноза
При тщательном соблюдении всех предписаний специалистов по профилактике хронического панкреатита, болезнь протекает в более легкой форме, тем самым создавая предпосылки для благоприятного исхода.
Если пациент легкомысленно относится к рекомендациям врачей, не придерживается ограничений в питании, употребляет спиртные напитки, не принимает назначенные лекарства, то риск развития осложнений и осложнений возрастает в несколько раз, в некоторых случаях способны привести не только на операционный стол, а и к летальному исходу.
Как уже упоминалось выше, развитию панкреатита хронической формы способствует ряд заболеваний ЖКТ, печени, почек и кишечника, поэтому при их наличии не следует запускать их течение, а своевременно лечить.
Заключение
При первых же симптомах, указывающих на воспаление ПЖ, следует немедленно обращаться за консультацией к гастроэнтерологу или другим специалистам.
Только своевременное диагностирование при помощи лабораторных и аппаратных способов могут помочь обстоятельно изучить течение болезни, на основании которого и будет назначено максимально эффективное лечение, подразумевающие применение медикаментозных, хирургических и других методов.
Загрузка…
Источник

