Справка рак поджелудочной железы
Рак поджелудочной железы поражает сам орган или его протоки. Он занимает шестое место по распространенности среди онкологических заболеваний среди взрослого населения, и заболеваемость им ежегодно растет. Так, в России с 2005 по 2015 год число случаев рака поджелудочной железы увеличилось среди мужчин на 9,39%, а среди женщин — на 14,95%. Прирост смертности составил 5,6% среди мужчин, среди женщин –- 7,61%.
Уровни заболеваемости и смертности при раке поджелудочной железы практически одинаковы — болезнь не дает о себе знать до тех пор, пока лечение становится практически невозможным.
Без своевременной диагностики справиться с раком поджелудочной железы не помогут никакие деньги — болезнь погубила много богатых и знаменитых людей, таких как основатель компании Apple Стив Джобс и «королева соула» Арета Франклин.
Средний возраст заболевших мужчин — 64,6 года, женщин — 70,3 года. У мужчин рак поджелудочной железы встречается чаще и занимает в структуре общей онкологической заболеваемости девятое место, у женщин — десятое.
Обычно опухоль поражает головку железы (50-60% случаев), тело (10%), хвост (5-8% случаев). Также наблюдается полное поражение поджелудочной железы — 20-35% случаев. Опухоль представляет собой плотный бугристый узел без четких границ, на разрезе — белый или светло-желтый.
Среди факторов риска развития рака поджелудочной железы — злоупотребление алкоголем, курение, обилие жирной и острой пищи, сахарный диабет, цирроз печени. К предраковым заболеваниям относятся аденома поджелудочной железы, хронический панкреатит, киста поджелудочной железы.
Особое место занимает наследственный хронический панкреатит, который, впрочем, встречается не чаще, чем у 2% больных всеми формами панкреатита. Наследственный хронический панкреатит в 50 раз увеличивает относительный риск развития рака поджелудочной железы. Как сообщают специалисты Союза онкологов России, считается, что у 40 % больных наследственным хроническим панкреатитом разовьется рак поджелудочной железы.
Кроме того, вероятность развития рака поджелудочной железы на 59% выше у тех пациентов, у которых в ротовой полости присутствует микроорганизм Porphyromonas gingivalis. Также риск заболевания в два раза выше, если у пациента будет обнаружен Aggregatibacter actinomycetemcomitans.
В развитии рака поджелудочной железы играет роль ген PKD1, контролирующий рост и метастазирование опухоли.
Лишний вес в подростковом возрасте повышает риск развития рака поджелудочной железы в будущем вчетверо у женщин и в 3,7 раза у мужчин.
Индекс массы тела на верхней границе нормы повышает риск развития рака примерно в полтора раза.
На раннем этапе рак поджелудочной железы проявляет симптомы, схожие с признаками многих других заболеваний. Среди них: запор – 13%, слабость – 23%, общее недомогание и вздутие живота – 31%. Развитие диабета часто маскирует эту болезнь. Иногда у человека подозревают язву желудка или заболевание желчного пузыря. Более определенные симптомы рака поджелудочной железы различают в зависимости от места опухоли в поджелудочной железе.
Главные симптомы рака поджелудочной железы — боль и желтуха. Их отмечают у 90% больных. Желтуха — это признак поражения поджелудочной железы злокачественной опухолью. Как правило, желтуху сопровождают светлый кал, темная моча, зуд.
Рак поджелудочной железы коварен — зачастую первые симптомы появляются только на поздних стадиях, когда опухоль сдавливает соседние органы, приводит к перекрытию протоков и интоксикации организма продуктами распада опухоли.
Для выявления опухоли используются УЗИ и компьютерная томография. Эти методы позволяют визуализировать не только распространенность первичной опухолевой массы, но и оценить наличие метастазов и сопутствующих патологий. Для уточнения диагноза используется биопсия опухоли.
При лечении рака поджелудочной железы хирургическое вмешательство имеет смысл лишь при отсутствии метастаз.
Также используется радиотерапия и химиотерапия. Прогноз неблагоприятный — даже после операции продолжительность жизни пациентов обычно не превышает двух лет.
Сегодня медицина не позволяет эффективно лечить рак поджелудочной железы на поздних стадиях, поэтому терапия является в основном симптоматической.
Примерно в 35% случаев рак поджелудочной железы выявляется на третьей стадии, когда метастазы еще не проросли в соседние органы, но уже затронули кровеносные сосуды, делая операцию невозможной. В таких случаях врачи обычно отказывают пациентам в операции, отводя им еще 12-18 месяцев жизни.
Онколог Марк Трути из американской клиники Мэйо и его коллеги выяснили, что грамотное сочетание химотерапии, радиотерапии и хирургии способно продлить жизнь пациента до пяти лет после постановки диагноза. Комбинацию этих методов они опробовали на 194 пациентах клиники, существенно повысив их выживаемость.
Врачи проводили химиотерапию до тех пор, пока уровень опухолевого маркера СА-19-9 не опускался до нормальных значений, и с помощью позитронно-эмиссионной томографии оценивали состояние опухоли. КТ позволяет определить лишь границы опухоли, поясняют специалисты, в то время как ПЭТ — установить, погибла она или нет. Если ткани опухоли оказывались омертвевшими, врачи приступали к радиотерапии, а затем удаляли опухоль хирургически.
89% пациентов прожили в несколько раз больше, чем им отводили в других клиниках.
Шансы значительно повышались при увеличении числа циклов химиотерапии (от шести циклов и более). Однако метод будет эффективен не для всех, предупреждают врачи — некоторые пациенты невосприимчивы к химиотерапии, а некоторые реагируют на нее настолько плохо, что лечение приходится прекратить.
Специалисты из Института биологических исследований Солка придумали, как победить рак поджелудочной железы даже на четвертой стадии. Звездчатые клетки поджелудочной железы при раке начинают вырабатывать белки, которые создают вокруг опухоли защитную оболочку. Также они вырабатывают сигнальный белок LIF, который стимулирует рост опухоли.
Эксперименты на мышах показали, что, если заблокировать работу LIF, опухоль растет гораздо медленнее, а химиотерапия действует на нее эффективнее. Ранее было установлено, что уничтожение звездчатых клеток улучшает прогноз при раке поджелудочной железы. Работа непосредственно с белком, который они вырабатывают, позволяет сохранить клетки.
Кроме того, LIF может стать более эффективным маркером рака поджелудочной железы, чем используемый сейчас СА-19-9, отмечают исследователи. Он точнее отражает и рост опухоли, и реакцию ее клеток на химиотерапию.
Источник
Определение
Рак поджелудочной железы – это злокачественная опухоль, образующаяся из клеток поджелудочной железы. Вначале он протекает бессимптомно и даёт о себе знать уже на поздних стадиях, когда заболевание с трудом поддаётся лечению.
Синонимы русские
Аденокарцинома поджелудочной железы, карцинома поджелудочной железы, панкреатический рак.
Синонимы английские
Pancreatic Cancer, Cancer of the pancreas.
Симптомы
- Боли в верхней части живота, отдающие в спину.
- Пожелтение кожи и белков глаз.
- Сахарный диабет.
- Потеря аппетита.
- Потеря веса.
- Депрессия.
- Тромбы.
Симптомырака в 90 % случаев начинают проявляться, когда болезнь уже активно прогрессирует: опухоль достигает достаточно крупных размеров, поражены лимфоузлы, появляются метастазы в печени или лёгких.
Общая информация
Даже при ранней диагностике рак поджелудочной железы имеет неблагоприятный прогноз. Обычно он редко диагностируется вовремя и быстро развивается. Симптомы, как правило, проявляются, когда хирургическое вмешательство уже не имеет смысла.
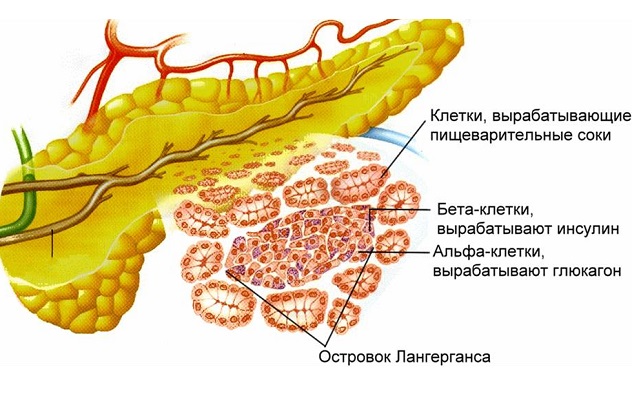
Поджелудочная железа представляет собой продолговатый плоский орган, расположенный в верхней части живота позади желудка. Она производит ферменты, помогающие процессу пищеварения, и гормоны, регулирующие уровень сахара в крови.
Точные причины рака поджелудочной железы на данный момент не установлены.
После того как клетки железы перерождаются в раковые, они начинают бесконтрольно размножаться, образуя при своём скоплении раковую опухоль.
Типы рака поджелудочной железы
- Рак протоков поджелудочной железы. Поражаются клетки, выстилающие протоки поджелудочной железы. Эти клетки производят ферменты, помогающие пищеварению. Чаще всего рак бывает именно этого типа. Опухоли, образованные из этих клеток, называются экзокринными (аденокарциномами).
- Рак клеток поджелудочной железы, производящих гормоны. Этот вид рака встречается очень редко и называется эндокринным.
Стадии развития рака поджелудочной железы:
1) раковая опухоль находится в пределах поджелудочной железы;
2) рак распространяется за пределы поджелудочной железы в близлежащие ткани и органы, может поражать лимфатические узлы;
3) рак поражает крупные кровеносные сосуды и лимфатические узлы за пределами поджелудочной железы;
4) рак поражает печень, лёгкие и брюшину (оболочку, покрывающую изнутри брюшную полость и органы).
Рак поджелудочной железы может приводить к следующим осложнениям.
- Желтуха – из-за того что опухоль блокирует внепечёночные желчные протоки.
- Боль – когда растущая опухоль воздействовует на нервы, расположенные в брюшной полости.
- Кишечная непроходимость – опухоль давит на тонкую кишку, что блокирует поток переваренной пищи, поступающей из желудка в кишечник.
- Потеря веса. Из-за того, что нормально работающих клеток поджелудочной железы становится меньше, она не вырабатывает достаточного количества ферментов, помогающих пищеварению. Тошнота, рвота и проблемы с пищеварением могут вызывать потерю веса.
Кто в группе риска?
- Люди старшего возраста, особенно после 60 лет.
- Люди с избыточным весом или ожирением.
- Больные панкреатитом (воспалением поджелудочной железы).
- Больные диабетом.
- Пациенты, у которых уже выявлялся рак поджелудочной железы.
- Те, у кого есть родственники, перенесшие рак поджелудочной железы.
- Курящие.
Диагностика
К сожалению, не существует анализов, позволяющих выявлять рак поджелудочной железы на ранних стадиях. Диагноз обычно ставится на поздних стадиях с использованием рентгенографии, томографии и подтверждается биопсией.
Лабораторная диагностика:
- онкомаркер СA 242,
- онкомаркер CA 19-9,
- раковый эмбриональный антиген (РЭА),
- амилаза общая в сыворотке (амилаза выделяется поджелудочной железой и отвечает за переваривание углеводов, при раке поджелудочной железы её уровень может повышаться),
- щелочная фосфатаза и билирубин (их повышение может указывать на закупорку опухолью желчных ходов или на распространение опухоли в ткань печени).
Анализы на СA 242 и СА 19-9 обладают достаточно высокой чувствительностью и специфичностью, особенно при выявленных больших значениях. Однако их уровни могут повышаться и при других опухолях желудочно-кишечного тракта, и даже в здоровом организме. Поэтому тест на онкомаркеры используется как вспомогательный метод диагностики рака, а также для выявления рецидивов рака и для оценки эффективности его лечения.
Другие методы диагностики:
- ультразвуковая диагностика,
- спиральная компьютерная томография (КТ) и магнитно-резонансная томография (МРТ),
- эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ),
- биопсия.
Лечение
Выбор стратегии лечения рака зависит от стадии заболевания, возраста больного, от общего состояния его здоровья.
В первую очередь, если это возможно, необходимо устранить раковую опухоль.
Если такой возможности нет, применяется терапия, направленная на замедление развития рака и облегчение его симптомов.
Лечениеможет включать в себя:
- хирургическую операцию – в соответствии с особенностями расположения опухоли может быть удалена часть поджелудочной железы, желчный пузырь, часть двенадцатиперстной кишки, часть желчного протока, селезёнка;
- лучевую терапию – при этом используется излучение, направленное на уничтожение раковых клеток; она может применяться до и после операции;
- химиотерапию – это использование лекарств, уничтожающих раковые клетки; химиотерапия может сочетаться с лучевой терапией (химиолучевая терапия); как правило, химиолучевая терапия используется для лечения рака, распространившегося за пределы поджелудочной железы в близлежащие органы, а также после операции для уменьшения риска рецидива рака;
- назначение ферментов для стимуляции процесса пищеварения – функция поджелудочной железы угнетается, и она не вырабатывает достаточного количества ферментов, помогающих пищеварению.
Профилактика
На данный момент не вы
Источник
Вам поставили диагноз: рак поджелудочной железы?
Наверняка Вы задаётесь вопросом: что же теперь делать?
Подобный диагноз всегда делит жизнь на «до» и «после». Все эмоциональные ресурсы пациента и его родных брошены на переживания и страх. Но именно в этот момент необходимо изменить вектор «за что» на вектор «что можно сделать».
Очень часто пациенты чувствуют себя безгранично одинокими вначале пути. Но вы должны понимать — вы не одни. Мы поможем вам справиться с болезнью и будем идти с Вами рука об руку через все этапы вашего лечения.
Рак поджелудочной железы прогрессирует среди онкологических заболеван6ий. В 2017 году было выявлено 18774 новых случаев данного заболеваний у мужчин и у женщин в Российской Федерации. Смертность от этого заболевания также остаётся очень высокой. В 2017 году от этой локализации умерло 8985 женщин, 9035 мужчин.
Предлагаем Вашему вниманию краткий, но очень подробный обзор рака поджелудочной железы.
Его подготовили высоко квалифицированные специалисты Абдоминального отделения МНИОИ имени П.А. Герцена – филиала ФГБУ «НМИЦ радиологии» Минздрава России.
Эпидемиология, классификация
В мире ежегодно диагностируется около 170-190 тысяч случаев первичного рака поджелудочной железы. В 2012г. заболевание было выявлено у 44тыс. жителей США и 37тыс. пациентов от него погибли. В Российской Федерации ежегодно выявляется около 13 тыс. больных раком поджелудочной железы. Средний возраст больных в 2012г. составил 67,5 лет. В структуре онкологической заболеваемости рак поджелудочной железы составляет 2,7% у женщин и 3,2% у мужчин, однако находится на 4 месте среди причин летальности от злокачественных новообразований. В стандартизированных показателях заболеваемость раком поджелудочной железы в России соответствует заболеваемости в других Европейских странах, она составляет 8,6 на 100 000 населения (у мужчин -9,7, у женщин 7,7). Сложности лечебного подхода во многом обусловлены тем, что на долю ранних форм приходится всего лишь 3,8% случаев, что определяет тот факт, что резектабельность, составляющая в 1960-80гг. 15-16%, практически не изменилась по сей день, несмотря на возросшую агрессивность хирургической тактики и успехи в анестезиологи и реаниматологии.

TNM классификация злокачественных опухолей поджелудочной железы
| TX | Первичная опухоль не может быть определена |
| T0 | Отсутствие данных о первичной опухоли |
| Tis | Карцинома in situ (Tis также включает панкреатическую интра- эпителиальную неоплазию III) |
| Т1 | Опухоль не более 2 см в наибольшем измерении в пределах поджелудочной железы |
| Т2 | Опухоль более 2 см в наибольшем измерении в пределах поджелудочной железы |
| Т3 | Опухоль распространяется за пределы поджелудочной железы, но не поражает чревный ствол или верхнюю брыжеечную артерию |
| Т4 | Опухоль прорастает в чревный ствол или верхнюю брыжеечную артерию |
| N | Регионарные лимфатические узлы |
| Nx | Регионарные лимфатические узлы не могут быть оценены N0— Нет метастазов в региональных лимфатических узлах |
| N1 | Есть метастазы в регионарных лимфатических узлах |
| M | Отдаленные метастазы |
| М0 | нет отдаленных метастазов |
| М1 | есть отдаленные метастазы |
| pN0 | При регионарной лимфаденэктомии гистологическое исследование должно включать не менее 10 лимфатических узлов |
Если в лимфатических узлах метастазы не выявлены, но исследовано меньшее количество узлов, то классифицируют как pN0
Стадии
| Стадия 0 | Tis | N0 | M0 |
| Стадия IA | T1 | N0 | M0 |
| Стадия IB | T2 | N0 | M0 |
| Стадия IIA | T3 | N0 | M0 |
| Стадия IIB | T1,T2,T3 | N1 | M0 |
| Стадия III | T4 | Любая N | M0 |
| Стадия IV | Любая T | Любая N | M1 |
Гистологические формы опухоли:
1. аденокарцинома поджелудочной железы;
2. плоскоклеточная опухоль;
3. цистаденокарциноматозный рак;
4. ацинарно-клеточная опухоль;
5. недифференцированный рак.
Клиника
К факторам риска развития рака поджелудочной железы в первую очередь относится курение, образ питания, хронический панкреатит и наследственно-генетические факторы. В 1994г. были опубликованы результаты исследования Doll R., в котором приняли участие 34 тыс. английских врачей, выкуривающих 25 сигарет в день. 40-летнее исследование показало 3-х кратное повышение заболеваемости раком поджелудочной железы по сравнению с некурящими коллегами. Японское исследование(Y.Manabe,T.Tobe) показало значительный рост заболеваемости раком поджелудочной железы в послевоенный период( после 1945г.). авторы связывают данный феномен с переходом с «японского(сельского)» типа питания на «западный(городской)», т.е. избыточное потребление животного жира, яиц, сахара, долгохранящихся консервированных продуктов.
Достоверных исследований о влиянии алкоголя, как фактора риска развития рака поджелудочной железы нет, но отрицать его роль в патогенезе острого и хронического панкреатита невозможно, а то, что последний приводит к атипичной протоковой гиперплазии, тяжелой дисплазии в настоящее время считается доказанным. Изучение наследственно- генетических факторов – снижение содержания генов супрессии опухоли р16 и р53, выявляемые у 70-80% больных раком поджелудочной железы, а также наследственная мутация р16, которая в 20-40 раз повышает риск заболевания подтверждает практическую значимость этих исследований, позволяющих по-новому взглянуть на патогенез этой агрессивной опухоли.
Достаточно условно анатомически поджелудочная железа состоит из трех отделов: головка с крючковидным отростком, тело и хвост. Функционально – это две отдельные железы: одна выполняет экзокринную функцию, участвуя в процессе пищеварения, в основном проксимальные отделы; и эндокринная, отвечающая за синтез инсулина, преимущественно дистальные обьединенные общей кровеносной и протоковой системой. Чаще всего опухоль локализуется в головке поджелудочной железы от 63 до 87%, реже в дистальной части 13-31%. Тотальное поражение органа встречается достаточно редко- не более 6%. Протоковая аденокарцинома составляет до 85% всех первичных опухолей поджелудочной железы.
Симптомы рака поджелудочной железы можно разделить на характерные для любого злокачественного процесса, а также связанные с локализацией опухоли. К первым, так называемым «малым признакам», относятся общая слабость, недомогание, трудно объяснимая потеря массы тела, анемия, снижение трудоспособности. Специфическими для рака поджелудочной железы являются боли в верхней половине живота-эпигастрии, левом подреберье. При локализации в хвосте ведущим симптомом и единственным может быть боль в пояснице, имитирующая остеохондроз. По мере роста опухоли присоединяется нарушение эвакуации пищи- тошнота, рвота, чувство тяжести в эпигастрии. Характерными для снижения функционального состояния органа являются диспепсические расстройства – понос, стеаторея, вследствие непереваривания жиров, нарушение толерантности к глюкозе. Ведущим симптомом при локализации процесса в головке поджелудочной железы является механическая желтуха, имеющая место у 60-75% больных с резектабельными опухолями и манифестирующая в 100% наблюдений. При раке головки поджелудочной железы билирубинемия не является ранним проявлением болезни, в отличие от опухоли большого дуоденального сосочка или терминального отдела холедоха. Она проявляется уже при прорастании интрамурального отдела общего желчного протока. В этом случае на первый план выходит уже не начало противоопухолевого лечения, а устранение билиарной гипертензии.
Диагностика и дифференциальная диагностика
Метастазирование рака поджелудочной железы происходит характерным для большинства опухолей желудочно-кишечного тракта путем: лимфогенным и гематогенным, в подавляющем большинстве в печень. При дистальных опухолях чаще происходит распространение опухолевых клеток по брюшине – перитонеальная диссеминация, которая в 70-80% случаев является причиной неоперабельности процесса. Но специфическим фактором, определяющим агрессивное течение рака поджелудочной железы, и во многом ограничивающее возможность выполнения радикальной (R0) резекции является периневральная инвазия опухоли. Причем не только экcтрапанкреатическая, но и непосредственно через нервные волокна по ходу верхней брыжеечной артерии в мезентериальное и чревное нервные сплетения.
Основными задачами неинвазивных методов диагностики в хирургической панкреатологии являются:
1. Оценка первичного очага: локализация, размеры, инвазия в окружающие структуры и магистральные сосуды.
2. Оценка статуса регионарных лимфоузлов
3. Выявление отдаленных метастазов
4. Морфологическая верификация
5. Выявление послеоперационных осложнений и их устранение.
Основным методом определения резектабельности и операбельности у больных раком поджелудочной железы является спиральная компьютерная томография с обязательным болюсным контрастированием. Общая точность в отношении выявления метастазов составляет около 88%, сосудистой инвазии 83%, местной распространенности 74% и поражения лимфоузлов 65%.
Эндосонография обладает наибольшими возможностями в отношении поражения регионарных лимфоузлов 65% и, конечно же, верификации процесса.
Трансабдоминальное ультразвуковое исследование незаменимо как скрининг, как метод интраоперационной диагностики.
Лечение и прогноз
Единственным методом, позволяющим надеяться на исцеление больного является радикальное хирургическое вмешательство. При опухолях хвоста и тела поджелудочной железы это варианты дистальной резекции, в зависимости от объёма удаляемой паренхимы-от 30% при удалении хвоста до дистальной субтотальной резекции по левому краю передней верхней панкреатодуоденальной артерии – 70-95% паренхимы. Однако следует подчеркнуть, что резектабельность дистальных опухолей крайне низка и не превышает 10%. Основным методом хирургического лечения проксимальных опухолей является панкреато-дуоденальная резекция в стандартном варианте (операция Whipple) или с сохранением привратника (операция Traverso). По объёму резекции железы, окружающих тканей и групп лимфоузлов выделяют стандартные, радикальные и расширенные панкреато-дуоденальные резекции. Ключевыми моментами хирургии на современном этапе являются онкологическая обоснованность расширенной лимфаденэктомии, сосудистой пластики, нейродиссекции.
Радикальность операции оценивается по статусу R.
Панкреатодуоденальная резекция
Это одна из самых сложных операций в абдоминальной онкологии. Однако значительное количество послеоперационных осложнений, которые являются ее «визитной карточкой» удается устранить консервативными и малоинвазивными методами, не прибегая к повторным оперативным вмещательствам, о чем свидетельствуют приемлемые показатели госпитальной летальности. По нашим данным (данные Московского научно-исследовательского онкологгического института им. П.А.Герцена) общее количество осложнений составило 66,5% при летальности 2,5%. Достоверными факторами, влияющими на выживаемость больных после панкреатодуоденальной резекции являются радикальность операции, стадия заболевания – поражение лимфоузлов, наличие или отсутствие периневральной инвазии. При сравнении медианы выживаемости при R0 резекции и R1, отмечается достоверное увеличение ее на 6-8 месяцев в случае радикальной операции.
Химиотерапия и лучевое воздействие
Применяются, в основном, в качестве адьювантного (послеоперационного) лечения. Интраоперационная лучевая терапия обуславливает улучшение локального контроля и общей выживаемости у пациентов с низкой тенденцией к системному распространению болезни.
Симптоматические вмешательства представлены, в основном, вариантами стентирования при механической желтухе, или опухолевом стенозе 12-ти перстной кишки и выполняются эндоскопически. Прогноз при раке поджелудочной железы, в целом, неблагоприятный. Пятилетняя выживаемость в крупных специализированных центрах не превышает 5-10%. Тем не менее продолжается совершенствование хирургических методов, таких как бесконтактная мобилизация, мезопанкреатэктомия, разработка вариантов неоадювантной (предоперационной) химиотерапии при резектабельном раке поджелудочной железы.
HIFU-терапия
В последнее десятилетие появился неинвазивный высокотехнологичный метод лечение рака поджелудочной железы – HIFU-терапия. Метод основан на воздействии высокоинтенсивным, фокусированным ультразвуком на клетки опухоли, которые под воздействием термической и механической энергии, создаваемой в точке фокуса свариваются в течение нескольких секунд. Это метод локального воздействия. Метод полностью не инвазивен, т.е. не требует разрезов, проколов, не имеет рисков кровотечений, нагноения раны, перфорации полого органа. HIFU –обычно проводится в комбинации с химиотерапией, но может проводится изолированно. Первичные результаты по выживаемости даже неоперабельных больных III-IV стадией рака поджелудочной железы вдохновляют. Удается продлить жизнь человеку в два – три раза. Лечение хорошо переносится и может проводится у пациентов с тяжелыми сопутствующими заболеваниями, которые не в состоянии перенести наркоз. Навигация в аппарате HIFU – терапии ультразвуковая, поэтому прежде, чем проходить консультацию по поводу HIFU-терапии, необходимо убедиться, что опухоль визуализируется при УЗИ.
Диспансерное наблюдение
Проводится в стандартном для злокачественных новообразований режиме один раз в квартал в течение первых 2-х лет и направлено на раннее выявление прогрессирования, особенно у больных, не получающих адъювантное лечение. Эффективность панкреатодуоденальной резекции необходимо оценивать не только частотой послеоперационных осложнений и показателями выживаемости, но и возможностью восстановления утраченных функций поджелудочной железы и качеством жизни оперированных людей, поэтому оно должно проводиться в тесном контакте с гастроэнтерологом.
Филиалы и отделения Центра, в которых лечат рак поджелудочной железы
ФГБУ «НМИЦ радиологии» Минздрава России обладает всеми необходимыми технологиями лучевого, химиотерапевтического и хирургического лечения, включая расширенные и комбинированные операции. Все это позволяет выполнить необходимые этапы лечения в рамках одного Центра, что исключительно удобно для пациентов. Однако надо помнить, что тактику лечения определяет консилиум врачей.
Рак поджелудочной железы можно лечить:
В Абдоминальном отделении МНИОИ имени П.А. Герцена – филиала ФГБУ «НМИЦ радиологии» Минздрава России
Заведующий отделения – д.м.н. Дмитрий Владимирович Сидоров.
Контакты: (495) 150 11 22
В Центре HIFU-терапии
Заведующая Центром HIFU-терапии в МНИОИ имени П.А. Герцена — д.м.н. Хитрова Алла Николаевна.
Контакты: (495) 150 11 22
В Отделении лучевого и хирургического лечения заболеваний абдоминальной области МРНЦ имени А.Ф. Цыба — филиала ФГБУ «НМИЦ радиологии» Минздрава России
Заведующий отделением — к.м.н. Леонид Олегович Петров
Контакты: (484) 399-30-08
Источник