Стенды для поджелудочной железы
Рак головки поджелудочной железы онкологами определяется как злокачественное новообразование, отличающееся агрессивным течением и неблагоприятным прогнозом. Часто случается, что болезнь выявляется лишь на поздних стадиях развития, когда применение хирургических методов лечения становится невозможным. Отягощает прогноз такой опухоли ее способность быстро прогрессировать, и отдавать метастазы в другие органы. С этим заболеванием в основном сталкиваются лица старше 65 лет, причем у мужчин оно диагностируется чаще. Рак головки поджелудочной железы по МКБ 10 обозначен кодом C25.0.
Причины образования и формы проявления опухоли
Стив Джобс умер от рака поджелудочной железы
Злокачественная опухоль в поджелудочной железе вызывается воздействием ряда факторов как внешних, так и внутренних. К числу первых специалисты относят:
- неправильное питание;
- злоупотребление алкоголем;
- длительное курение;
- работа на вредном производстве.
К внутренним факторам относятся патологии желчного пузыря и желчевыводящих путей. Аденома или киста в поджелудочной железе расценивается специалистами как предраковое состояние.
Толчком к развитию рассматриваемой патологии могут явиться:
- желчнокаменная болезнь;
- постхолецистэктомический синдром;
- сахарный диабет;
- хронический калькулезный холецистит.
Все симптомы рака поджелудочной железы подразделяются на 2 группы – ранние и прогрессирующие. Первые зачастую остаются без внимания, поскольку бывают незаметны для больного. Начальные признаки рака поджелудочной железы и первые симптомы выражаются в появлении боли и дискомфорта в области эпигастрия, не связанных с приемом пищи. Боль чаще возникает и усиливается ночью и может отдавать в спину. У больного наблюдаются такие проявления, как запор, вздутие живота, слабость.
Случается и так, что дальнейшее течение заболевания характеризуется сильной потерей веса без видимых на то причин. После еды в подложечной области появляется чувство тяжести.
В активной фазе онкологического заболевания клиническая симптоматика усиливается. Но главными признаками рака поджелудочной железы остаются боль в эпигастрии и желтуха, являющаяся следствием сдавливания желчевыводящего протока и застоя желчи.
На заключительной стадии можно определить рак поджелудочной железы по симптомам проявления и внешнему виду пациента:
- желтый оттенок слизистых оболочек и кожи;
- сильный мучительный зуд;
- частые носовые кровотечения;
- сильно увеличенная печень.
В качестве частого осложнения встречается механическая желтуха при опухоли головки поджелудочной железы. Главное ее проявление заключается в желтушности слизистых оболочек и кожи. Причиной является нарушение нормального оттока желчи из желчевыводящих путей. Механизм развития этого симптома следующий:
- Образовавшаяся опухоль врастает в стенку холедоха, сужая просвет канала. Это вызывает затруднение оттока желчи, а если просвет перекрывается полностью, то желчный секрет совсем не выводится.
- При нарушении перистальтики желчевыводящих путей в результате поражения его нервно-мышечной ткани, отмечается частичное перекрывание общего желточного канала.
Выраженность механической желтухи при опухоли головки поджелудочной железы оценивается по показателям билирубина в крови. Его снижение является первоочередной задачей и необходимой мерой и для подготовки больного к дальнейшей терапии.
Дренирование холедоха
Для восстановления желчеоттока из печеночных протоков в виду стриктуры холедоха проводится их дренирование. Это процедура осуществляется с помощью рентгена иили ультразвукового наблюдения в операционных условиях.
Существует несколько методик дренирования желчных протоков при механической желтухе:
- наружное;
- внутреннее;
- комбинированное (наружно-внутреннее).
Наружный способ дренирования предполагает, что отток желчи будет выводиться через внешний приемник, установленный наружу. При таком положении зонда может наблюдаться ухудшение процесса пищеварения из-за того, что вся желчь выводится, а вместе с ней и все необходимые для этого процесса вещества. Пациенту нужно будет принимать специализированные препараты желчи перорально.
Внутреннее дренирование желчных протоков – установка дренажа в просвет ранее закрытого протока и ток желчи в естественном направлении через данный дренаж. В этом случае дренаж играет роль стента.
Комбинированный способ предполагает наружно-внутреннее дренирование, при котором большая часть желчи уходит в 12-перстную кишку, а остатки выходят во внешний приемник.
Хирургический метод лечения
Билиодигестивный анастомоз — хирургическим путем соединяются в общее соустье желчный проток и 12-перстная кишка. Именно туда будет отходить выделяемая желчь. Технически это осуществляется путем отсечения общего желчного протока в месте образования препятствия и вшивания его в одну из петель тонкой кишки. В результате этого восстанавливается проходимость желчи, и устраняются симптомы механической желтухи.
При дистальных стенозах в желчных протоках также используется эндоскопическое ретроградное дренирование. Через эндоскоп, установленный в кишке, катетеризируется ретроградно через фатеров сосочек холедох. Далее, как и при антеградном доступе, через зону поражения проводится металлическая струна, по которой заводится и имплантируется стент.
Если отсутствует возможность эндоскопического доступа, применяется чрескожное чреспеченочное дренирование. Пункционная игла диаметром в 1 мм проводится вглубь через кожу под контролем рентгена и ультразвука, она должно попасть в расширенный желчный проток. Проверка этого осуществляется путем введения контраста. Далее, с помощью проводника вводится и устанавливается дренажная трубка с несколькими отверстиями.
На современном этапе преимущество отдается антеградному чрескожному (рентгенохирургическому) способу. Этот способ позволяет выполнить контрастное исследование всего желчного дерева, использовать более широкий арсенал инструментов, иметь лучшую поддержку и точность установки стента и т.д.
Стентирование холедоха
Фото стентов для желчных протоков и холедоха
Для ликвидации симптомов механической желтухи после процедуры дренирования осуществляется стентирование стриктуры холедоха. Это малоинвазивное вмешательство по расширению суженого просвета желчного протока посредством установки билиарного стента. Он представляет собой не деформирующийся микрокаркас в форме полой трубки. Его предназначение заключается в обеспечении свободного потока желчи в 12-перстную кишку.
Устанавливаются 2 вида стентов: пластиковые или металлические. Пластмассовые (пластиковые) стенты отличаются более низкой стоимостью, но их недостатком является необходимость частой замены, срок службы не более 4 месяцев; при этом из замена зачастую технически невыполнима. Металлические стенты в большинстве своем саморасправляющиеся – металлическая сетка из нитинола раскрывается в месте имплантации. Они устанавливаются на большее время, иногда навсегда. Для эндопротезирования холедоха применяются следующие виды металлических стентов:
- плетеные;
- нитилоновые;
- матричные;
- лазерно-резные.
Стенты также различаются по диаметру и длине. Подходящий подбирается в соответствии с размерами стриктуры. По функциональности стенты классифицируются на:
- антимиграционные – они легко меняются и изменяют форму;
- элютированные – с лекарственным покрытием, которое со временем высвобождается;
- биодиградируемые – способны саморассасываться.
- противогиперплазивные.
Зачастую используются стент-графты – металлические каркасы, покрытые непроницаемой оболочкой. В данном случае опухоль не может прорасти внутрь стента через его ячеи.
Процедура стентирования восстанавливает проходимость желчного протока. Она осуществляется после дренирования и стабилизации уровня билирубина. Операция проводится через траспеченочный доступ, в который был установлен дренаж. Вводится специальный проводник, который проводится через стриктуру, по нему возможно проведение баллона, который, достигнув стриктуры, расширяет ее для установления стента.
Стентирование желчных протоков при опухоли поджелудочной железы проводится с помощью рентгена, посредством которого контролируется продвижение стента. Рентгеновское излучение является ионизирующим, однако современные ангиографические комплексы имеют очень низкую дозу облучения, её не стоит опасаться.
Антеградное и ретроградное стентирование
В практике лечения механической желтухи применяется несколько способов установление стента в суженом отрезке желчного протока. Это чрескожное (антеградное) и эндоскопическое (ретроградное) стентирование.
Чрескожное стентирование осуществляется путем введения в желчный проток металлического расширителя. Этой процедуре предшествует чрескожнопеченочная холангиография. Это инвазивное исследование желчных протоков с помощью введения в них рентгеноконтраста. В качестве такового используется йодсодержащее вещество. Оно вводится через прокол пункционной иглой в направлении ворот печени. Установка осуществляется в просвете желчного внутрипеченочного протока. После введения контрастного вещества делаются рентгеновские снимки. Так определяется проходимость желчевыводящих путей.
Стент в холедохе — рентгеноскопия
В результате антеградного или чрескожного чреспеченочного стентирования желчь будет беспрепятственно проходить в 12-перстную кишку. Наркоз в данному случае не обязателен. Эта процедура проводится в несколько этапов:
- чрескожная чреспеченочная пункция желчного протока, проводимая под контролем ультразвука;
- введение контрастного вещества для выявления места стриктуры;
- С помощью проводника и баллона расширяется место сужения;
- вводится специальная струна через желчный проток в 12-перстную кишку и по ней устанавливается внутрипротоковый стент;
- в желчный проток встраивается временно наружный дренаж.
Фото стента холедоха при дуоденоскопии
Через 1 неделю после проведенного стентирования проводится фистулография – рентгеновское исследование для оценки состояния установленного стента. Для этого через дренажное отверстие в желчный проток вводится контрастное вещество. После этого, если все соответствует норме, временный дренаж удаляется.
Эндоскопическое стентирование предполагает введение в проток через ЖКТ специального расширителя. Для этого делают фиброгастродуоденоскопию (ФГДС) под контролем рентгеновского аппарата. Выполняется папиллосфинктеротомия. В трубку эндоскопа вводится проводник, через который в сложенном виде продвигается стент. Достигнув места сужения в желчном протоке, расширитель раскрывается подобно зонтику. Стентирование позволяет предупредить повторное образование стриктуры. Длительность процедуры составляет около 1 часа, и все манипуляции проводятся под наркозом.
Видео
Методы диагностики
Стент холедоха фото
Существуют некоторые трудности в выявлении рассматриваемого заболевания — при раке поджелудочной железы симптомы и проявления на ранней стадии образования опухоли схожи с другими патологиями ЖКТ и поэтому больной оттягивает обращение к врачу. Диагностические методы включают в себя осмотр пациента и сбор анамнеза, лабораторные и инструментальные способы.
Особое место в диагностике механической желтухи, вызванной раком головки поджелудочной железы, принадлежит рентгенохирургическим методам. Это чрескожная чреспеченочночная холангиография и ангиография. Холангиография представляет собой исследование желчных протоков посредством прямого введения через иглу контрастного вещества. С помощью этого метода оценивается, насколько наполнены и расширены желчные протоки.
Возможно проведение и ангиографии чревного ствола. Посредством ангиографии устанавливается смещение и сужение чревной артерии. Для рака головки поджелудочной железы характерны такие ангиографические признаки, как полное закрытие просвета на определенном участке (окклюзия) или сужение артерии, наличие атипичных сосудов, удлинение пузырной артерии, скопление контрастного вещества в проекции головки поджелудочной железы.
В диагностических целях назначается также эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). С помощью этого метода определяется степень поражения головки железы опухолью и ее взаимосвязь с желчевыводящими протоками. ЭРХПГ проводится с помощью введения контрастного вещества, и результаты оцениваются на рентгеновском снимке.
Общая терапевтическая тактика и прогноз заболевания
Для лечения больных со злокачественной опухолью головки поджелудочной железы применяются хирургические, радиологические, химиотерапевтические и комбинированные методы. Предпочтение отдается оперативному вмешательству. Если заболевание было выявлено на ранних стадиях, то проводится панкреатодуоденальная резекция. Такая операция предполагает удаление клетчатки окружающих сосудов и региональных лимфоузлов поджелудочной железы.
Иллюстрация рака головки поджелудочной железы
В отношении больных с запущенной стадией заболевания выполняются паллиативные операции — опухоль не удаляется, но такое вмешательство позволяет облегчить симптомы и улучшить качество жизни больного. В частности, можно устранить желтуху, подкорректировать моторику кишечника, восстановить функционирование поджелудочной железы и снять болевой синдром.
Лечение рака поджелудочной железы в Германии осуществляется в специальных клиниках с привлечением специалистов различной направленности. Около 20% всех случаев раковой болезни этого органа подлежат лечению хирургическим путем. Если опухоль располагается в головке железы, то немецкие хирурги отдают предпочтение операции по Уипплу. Ее особенностью является то, что вместе с опухолью удаляется желчный пузырь и нижняя часть желчного протока, а также 12-перстная кишка и при необходимости часть желудка.
При лечении рака поджелудочной железы в Израиле терапевтическая тактика включает такие инновационные методы, как:
- эмболизация;
- нано-нож;
- абляция;
- тетрагенная терапия.
В России все эти методы доступны в крупных центрах, в основном в Москве, где в арсенале врачей, помимо прочего, имеется и метод химиоэмболизации.
При раке поджелудочной железы лечение народными средствами, скорее всего, не поможет излечиться от этого заболевания. Рецепты нетрадиционной медицины могут способствовать облегчению определенных симптомов, например, некоторые рецепты помогут избавиться от токсинов в организме и придать сил. Кроме того, они способны в некоторой степени облегчить болезненные ощущения. Но не стоит надеяться на нетрадиционные и народные методы, так как занятие ими тратит время, опухоль прогессирует, и зачастую пациент приходит к врачу уже на запущенной неоперабельной стадии.
При злокачественной опухоли головки поджелудочной железы прогноз неблагоприятный. Это обусловлено практически бессимптомным протеканием заболевания на ранних этапах развития и поздним визитом к врачу. Рак головки поджелудочной железы в большинстве случаев диагностируется поздно, когда заболевание достигает инкурабельной стадии, т.е., неизлечимой.
При раке поджелудочной железы отмечается высокий уровень летальных исходов. Это связано с тем, что заболевание очень агрессивное. Если оно было диагностировано на начальной стадии, когда опухоль операбельна, шансы на выздоровление увеличиваются. Но чаще всего это злокачественное заболевание выявляется на заключительной стадии. Если рак поджелудочной железы 4 стадии, то сколько живут больные, зависит от ряда факторов: количество метастазов, интенсивность болевого синдрома, эффективность химиотерапии, степень выраженности интоксикации. При активной поддерживающей терапии около 5 % пациентов на такой стадии заболевания имеют выживаемость больше года.
При раке поджелудочной железы прогноз практически всегда не в пользу пациента. Полное излечение от этого заболевания случается очень редко.
Администратор
Для консультации со специалистом вы можете написать на электронную почту [email protected]
Источник
Стентирование — это способ восстановления просвета полого органа при помощи специального устройства — стента, который представляет собой тончайший металлический каркас, как правило, в форме цилиндра, способный восстанавливать форму трубчатых органов, измененную сдавлением либо врастанием опухоли.
Стентирование используется в практике онкологической гастроэнтерологии для восстановления просвета пищевода, желудка, двенадцатиперстной кишки, толстой кишки и желчевыводящих протоков, а также в пульмонологии для восстановления просвета трахеи и крупных бронхов. Этот вид вмешательств решает серьезные задачи, не прибегая к «большой хирургии», т. е.самым малоинвазивным способом.
Преимуществом эндоскопических методик является их высокая эффективность, минимальное количество осложнений, максимально быстрая реабилитация пациентов и существенное улучшение качества жизни за счет уменьшения количества дней, необходимых для реабилитации и сохранением физиологических функций стентируемого органа.
Команда врачей, проводящих эндоскопические вмешательства
Эндоскопическая хирургия в лечении онкологических пациентов требует от хирурга высокой точности, виртуозного владения методиками стентирования и немалого опыта. Нашим коллективом врачей под руководством руководителя отделения эндоскопии, к.м.н. М. С. Бурдюкова выполнено:
- Более 1000 эндоскопических операций на желчных протоках;
- Более 200 эндоскопических стентирований при опухолях пищевода;
- Более 100 стентирований при опухолях желудка;
- Более 150 стентирований по поводу опухолей двенадцатиперстной кишки;
- Более 100 стентирований при опухолях толстой кишки;
- Более 50 эндоскопических операций у пациентов, ранее перенесших серьезное хирургическое вмешательство.
Эндоскопическое лечение отличает высокая эффективность с минимумом осложнений. Пациенты максимально быстро восстанавливаются, существенно улучшается качество их жизни, а функции стентируемого органа сохраняются.
Далее мы остановимся чуть подробнее на стентировании желудочно-кишечного тракта, стентировании желчевыводящих путей, а также трахеобронхиального дерева.
Стентирование желудочно-кишечного тракта (ЖКТ)
Стентирование желудочно-кишечного тракта — это малоинвазивный способ восстановления проходимости желудочно-кишечного тракта за счет установки стента. Это вмешательство проводится под двойным контролем: эндоскопическим и рентгенологическим, что позволяет максимально контролировать процесс и выполнять прецизионные, уникальные по своей точности операции.
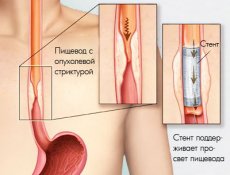
Стентирование — это оптимальный способ помощи пациентам с опухолевыми и доброкачественными стриктурами (сужениями) ЖКТ, которым хирургическое лечение не показано в виду распространенности опухолевого процесса или при наличии противопоказаний к его проведению, а также, в некоторых случаях — как метод временной помощи перед предстоящим оперативным вмешательством.
Чаще всего стентирование применяется при следующих заболеваниях:
- опухоли пищевода, пищеводно-желудочного перехода, желудка, двенадцатиперстной кишки, толстой кишки;
- прорастание (компрессия) злокачественными опухолями смежных органов (при опухолях легкого);
- рецидив опухоли в области анастомоза после оперативного лечения;
- пищеводно-респираторные свищи;
- несостоятельность анастомозов после операции;
- доброкачественные стриктуры пищевода и анастомозов;
- перфорации пищевода, в том числе ятрогенные.
В этом случае цель вмешательства — улучшение качества жизни пациента за счёт восстановления пассажа пищи, жидкости и лекарственных препаратов по ЖКТ; возможность полноценного питания и приёма химиопрепаратов естественным способом. А также подготовка пациента к оперативному лечению, проведению химиотерапии и другим специфическим методам лечения.
Всю необходимую информацию о подготовке к стентированию в каждом конкретном случае пациент получает от лечащего врача. Но общим правилом является следующее: воздерживаться от приема пищи в течение определенного времени перед вмешательством.
Проведение процедуры стентирования
Установка стента проводится в условиях медикаментозного сна, поэтому, никаких болезненных ощущений и дискомфорта пациент не испытывает. Время, затрачиваемое на выполнение стентирования, зависит от уровня расположения сужения, типа выбранного для установки стента и обычно составляет 15–45 минут. После выполнения эндоскопического стентирования пациенту выдается документ, содержащий протокол исследования и заключение. Протокол содержит детальное описание хода вмешательства. Врач, выполнявший стентирование, подробно пояснит о дальнейшем режиме питания, выдаст на руки краткую памятку. По желанию ход исследования может быть записан на диск, о чем необходимо предупредить медицинский персонал заранее.
В течение 30 минут после процедуры не следует пить. После выполнения вмешательства пациенту (либо его родственникам) выдается памятка, в которой указаны все необходимые рекомендации по течению послеоперационного периода, особенностях диеты и состояниях, которые возникают у пациента после стентирования. Рекомендуется проинформировать врача-эндоскописта при появлении необычных симптомов и любых тревожащих обстоятельствах в первые часы и дни после исследования.
Альтернативы стентированию
Для избавления пациента от дисфагии (невозможности употреблять пищу) и обеспечения адекватного уровня качества жизни используется множество методов. Среди них хирургические, сопряженные с высокой частотой осложнений, летальностью, длительностью стационарного лечения и более высокой его стоимостью. Часто такие вмешательства не приводят к улучшению качества жизни. Использование других эндоскопических методов для реканализации просвета (например,электро- и лазерной коагуляции, бужирования, баллонной дилатации) требует длительного лечения с повторением сеансов, при этом их эффективность является кратковременной.
Осложнения стентирования
Поскольку стентирование это малоинвазивный метод восстановления проходимости желудочно-кишечного тракта, имеется риск возникновения как обычных, связанных с выполнением эндоскопического исследования, так и своих специфических осложнений. Частота серьёзных осложнений при проведении диагностического исследования достаточно низка и не превышает 0,01%. Подавляющее большинство осложнений могут быть скорректированы эндоскопическим или медикаментозным способом.
Стентирование желчевыводящих путей
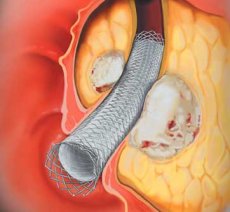
Стентирование желчевыводящих путей — малоинвазивный эндоскопический способ восстановления проходимости желчных путей при механической желтухе путем установки в желчные протоки на уровень сужения стента, который открывает просвет протоков и восстанавливает беспрепятственный отток желчи из печени в двенадцатиперстную кишку. Это вмешательство позволяет сохранить естественный желчеотток, что, во-первых, резко повышает качество жизни (не нужно ходить с выходящими наружу дренажами), кроме того, естественное поступление желчи не приводит к потере важных веществ, а также стимулирует нормальную работу кишечника.
Вмешательство проводится под двойным контролем: эндоскопическим и рентгенологическим, поскольку необходима точность движений и навигации даже большая, чем при стентировании ЖКТ.
Стенты, устанавливаемые в желчные протоки — билиодуоденальные стенты, иногда еще называют «потерянные» стенты. Имеется в виду, что после его установки пациент может о нем смело забыть: стент не требует обслуживания, никак не дает о себе знать, таким образом, после разрешения механической желтухи ничто не напоминает о проведенном вмешательстве.
Билиодуоденальное стентирование является оптимальным способом восстановления желчеоттока у пациентов с механическим блоком желчных протоков. Пациентам с опухолевыми и доброкачественными стриктурами ЖКТ, которым хирургическое лечение не показано в виду распространенности опухолевого процесса или при наличии противопоказаний к его проведению, а также, в некоторых случаях, как метод временной помощи перед предстоящим оперативным вмешательством.
Стентирование желчных протоков применяется при следующих заболеваниях, вызывающих затруднение желчеоттока и механическую желтуху:
- Опухоль поджелудочной железы, большого дуоденального сосочка, внепеченочных желчных протоков, двенадцатиперстной кишки;
- Метастатическое поражение печеночно-двенадцатиперстной связки;
- Желчекаменная болезнь, осложненная холедохолитиазом;
- Хронический панкреатит;
- Кисты поджелудочной железы;
- Постхолецистэктомический синдром;
- Стриктуры желчных протоков после различных операций на желчном пузыре и печени.
Методы лечения механической желтухи включают в себя восстановление оттока желчи, а также медикаментозную терапию, направленную на восстановление функции печени, избавление органов и тканей от накопленного избыточного билирубина.
Цель стентирования желчных протоков — это улучшение качества жизни пациентов за счёт восстановления пассажа желчеоттока наиболее физиологическим и безопасным способом — эндоскопическим. Способом, после которого в максимально быстрые сроки происходит восстановление функции печени. Стентирование желчных протоков, а также другие виды операций на желчном дереве, выполняемые эндоскопически являются либо самостоятельным и окончательным методом оказания помощи пациентам, либо подготовительным этапом перед операцией или проведением других, специфических методов лечения, например, таких как химиотерапия.
Установка билиодуоденального стента проводится в условиях медикаментозного сна и не вызывает никаких болезненных ощущений. Время, затрачиваемое на выполнение стентирования, зависит от уровня расположения, анатомических особенностях пациента, в частности анатомии панкреатобилиарной зоны, особенностей выполняемого вмешательства, типа и количества выбранных стентов. Обычно это 45–60 минут.
В течение суток после вмешательства пациенту рекомендуется соблюдать постельный режим и воздержаться от приема пищи. После выполнения вмешательства пациенту (либо его родственникам) выдают памятку, в которой указаны все необходимые рекомендации по течению послеоперационного периода, особенностях диеты и состояниях, которые возникают у пациента после стентирования. Рекомендуется проинформировать врача-эндоскописта при появлении необычных симптомов и любых тревожащих обстоятельствах в первые часы и дни после исследования.
Чрескожное дренирование внутрипечёночных желчных протоков или желчного пузыря это альтернативный метод лечения, который применяют при высоких блоках желчеотведения, когда имеются технические ограничения для эндоскопического стентирования.
Преимущества эндоскопического метода:
- малая инвазивность,
- статистически доказанная большая безопасность по сравнению с другими альтернативными способами восстановления желчеоттока,
- возможность удаления камней при холедохолитиазе,
- обеспечение физиологичного оттока желчи у большинства пациентов.
Осложнения также редки как и при других вариантах эндоскопического стентирования. Подавляющее большинство осложнений могут быть скорректированы эндоскопическим или медикаментозным способом.
Стентирование трахеобронхиального дерева
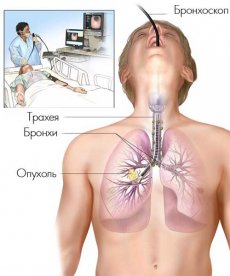
Стентирование трахеобронхиального дерева — это малоинвазивный способ восстановления проходимости трахеи и главных бронхов, обеспечивающий доступ воздуха к легочной ткани путем установки на уровень сужения стента. Вмешательство проводится под двойным контролем: эндоскопическим и рентгенологическим.
Стентирование является одним из способов помощи пациентам с опухолевыми и доброкачественными стриктурами трахеи и бронхов, страдающих выраженной дыхательной недостаточностью, которым хирургическое лечение не показано в виду распространенности опухолевого процесса или при наличии противопоказаний к его проведению. В некоторых случаях стентирование применяется для временной помощи перед предстоящим оперативным вмешательством, либо, при наличии перспективы от планируемой химиотерапии, как временный этап оптимизации дыхательной деятельности до момента ответа опухоли на химиотерапию.
Применяется при следующих заболеваниях:
- центральный рак лёгкого с вовлечением трахеи или главных бронхов,
- стриктуры трахеи или бронхов после длительного нахождения пациента на искусственной вентиляции легких,
- компрессия трахеи и главных бронхов увеличенными лимфатическими узлами,
- пищеводно-респираторные свищи,
- несостоятельность анастомозов после операции.
Целью вмешательства является улучшение качества жизни пациентов за счёт обеспечения доступа кислорода к легочной ткани путём восстановления просвета обтурированного бронха либо трахеи; подготовка пациента к оперативному лечению, проведению химиотерапии и другим специфическим методам лечения, реабилитация пациентов после длительного нахождения в условиях искусственной вентиляции лёгких, осложненной формированием стриктуры в месте стояния интубационной трубки, либо трахеостомы.

Установка стента проводится в условиях медикаментозного сна, поэтому, никаких болезненных ощущений и дискомфорта пациент не испытывает. Время, затрачиваемое на выполнение стентирования зависит от уровня расположения сужения, типа выбранного для установки стента и обычно составляет 15–45 минут.
Для избавления пациента от асфиксии и обеспечения адекватного уровня качества жизни используется множество методов:
- Хирургический метод в виду либо распространенности опухолевого процесса, либо морфологическим особенностям строения опухоли не всегда показан.
- Использование других эндоскопических методов для реканализации просвета — электро- и лазерной коагуляции, бужирования, баллонной дилатации — требует длительного лечения с повторением сеансов, при этом их эффективность является кратковременной.
- Выжидательная тактика направлена на получение ответа от проведения химиотерапии, однако, при выраженных симптомах дыхательной недостаточности, химиотерапевты могут отказаться от её проведения до коррекции дыхательной недостаточности.
Осложнения крайне редки и в случае возникновения могут быть скорректированы эндоскопическим способом.
Как лучше перенести стентирование?
Чтобы комфортно себя чувствовать во время стентирования, пациенту необходимо быть морально настроенным к исследованию, быть к нему подготовленным, знать, что исследование для него безопасное, знать, что он доверяет свое здоровье профессионалам.
Моральный настрой пациента может складываться из следующих факторов:
- вмешательство все равно необходимо сделать,
- от результатов вмешательства зависит здоровье,
- в Европейской клинике исследование выполняют только высококвалифицированные доктора.
В таком случае, во время проведения стентирования вы будете максимально расслаблены, что является одним из наиболее важных факторов, влияющих на успешность и эффективность проведения вмешательства.
Запись
на консультацию
круглосуточно
Источник



