Травма поджелудочной железы диагностика
Травмы поджелудочной железы составляют менее 10 % всех травм брюшной полости. Большая часть повреждений этого органа — результат тупой травмы живота. Удар об рулевое колесо во время столкновений транспортных средств, травмы от ремня безопасности и повреждения, связанные с огнестрельным оружием, являются распространенными причинами травм поджелудочной железы у взрослых. В то же время у детей наиболее распространенной причиной травмы поджелудочной железы является удар об велосипедную ручку или прямой удар. Спортивные травмы и падения на верхнюю часть живота являются менее распространенными причинами. Дети более восприимчивы к травме поджелудочной железы, по сравнению со взрослыми, из-за меньших защитных возможностей брюшной жировой клетчатки.
Селезенка, левая почка и дистальный отдел двенадцатиперстной кишки могут быть повреждены вместе с телом и хвостом поджелудочной железы в результате тупой травмы, приходящейся на левую половину живота. Печень, желчный пузырь и правая почка могут быть одновременно повреждены при травме правой половины живота.
В целом, последствия травмы поджелудочной железы лучше всего оцениваются с помощью КТ с наложением срезов и последующей реконструкцией.
Травма поджелудочной железы часто упускается из виду. В первые 2–3 часа после травмы больной может вообще ни на что не жаловаться, а после — иметь жалобы, которые не отражают истинной тяжести его состояния.
Физикальное обследование тоже зачастую малоэффективно, потому что ранние клинические признаки травмы неясны при осмотре. Визуально у больного могут определяться кровоподтеки в боковых и/или периумбиликальной областях, при пальпации возможна болезненность в эпигастрии. Но все эти признаки не патогномоничны и не говорят о повреждении поджелудочной железы однозначно
Повышенные уровни сывороточной амилазы и липазы также имеют ограниченную ценность, поскольку этот симптом может наблюдаться при других повреждениях органов брюшной полости, к тому же повышение может отсутствовать в течение 6 ч после травмы. И все же стойкое повышение этих двух показателей может указывать на патологические процессы в поджелудочной железе.
Важно. Ранняя диагностика и лечение повреждений поджелудочной железы имеют решающее значение. Пациенты, которые подвергаются оперативному вмешательству в течение 24 часов, имеют более низкую смертность.
Очевидно, что необходима высокая степень клинической настороженности, чтобы повреждения поджелудочной железы не оставались незамеченными. Если в анамнезе встречаются тупые травмы верхней части живота и повышенные уровни сывороточных ферментов, стоит задуматься о повреждении поджелудочной железы.
Мультиспиральная КТ (МСКТ) обладает чувствительностью, приближающейся к 80 %, и является основным методом визуализации, используемым при оценке пациентов с травмами. МСКТ чувствительна в 91 % случаев и специфична в 90 % при выявлении повреждений протоков поджелудочной железы, а полученные изображения МСКТ с использованием контраста во время портально-венозной фазы и вовсе являются наиболее точными в случае обнаружения повреждений паренхимы и протоков поджелудочной железы. Изображения МСКТ могут быть полезны при определении глубины разрывов поджелудочной железы и повреждения протоков.
Результаты МСКТ при травмах поджелудочной зависят от времени: иногда результаты визуализации не информативны в течение 6–12 ч после травмы. Повреждение поджелудочной железы может быть скрыто помехами, связанными с повреждением соседнего органа или близким наложением фрагментов поврежденной поджелудочной железы. Постепенное развитие перипанкреатического воспаления, отека железы и забрюшинной клетчатки становится заметным при последующих МСКТ.
Таким образом, повторное сканирование через 12–24 ч обычно полезно для пациентов с серьезным подозрением на повреждение поджелудочной. Последующие компьютерные томографии часто выполняются пациентам с одновременными повреждениями нескольких органов брюшной полости, поэтому внимание к поджелудочной железе на этих сканированиях может помочь обнаружить ранее не диагностированные повреждения поджелудочной железы.
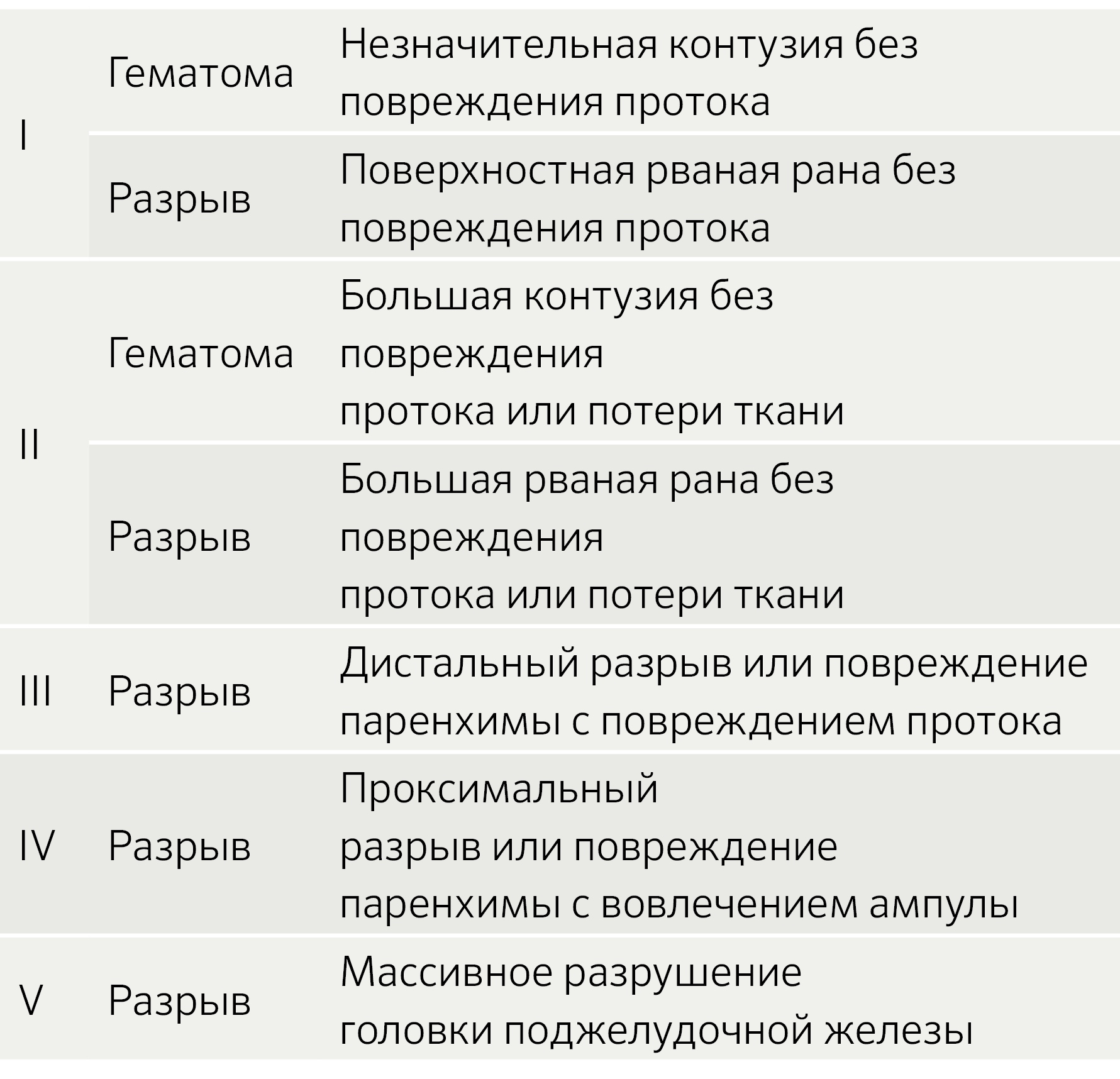
Шкала повреждений органов (Organ Injury scale — OIS) Американской ассоциации хирургии травм (AAST) по тяжести повреждений поджелудочной железы является наиболее широко принятой системой классификации повреждений поджелудочной железы (таблица 1).
Таблица 1. Шкала AAST OIS (American Association for the Surgery of Trauma) для травм поджелудочной железы.
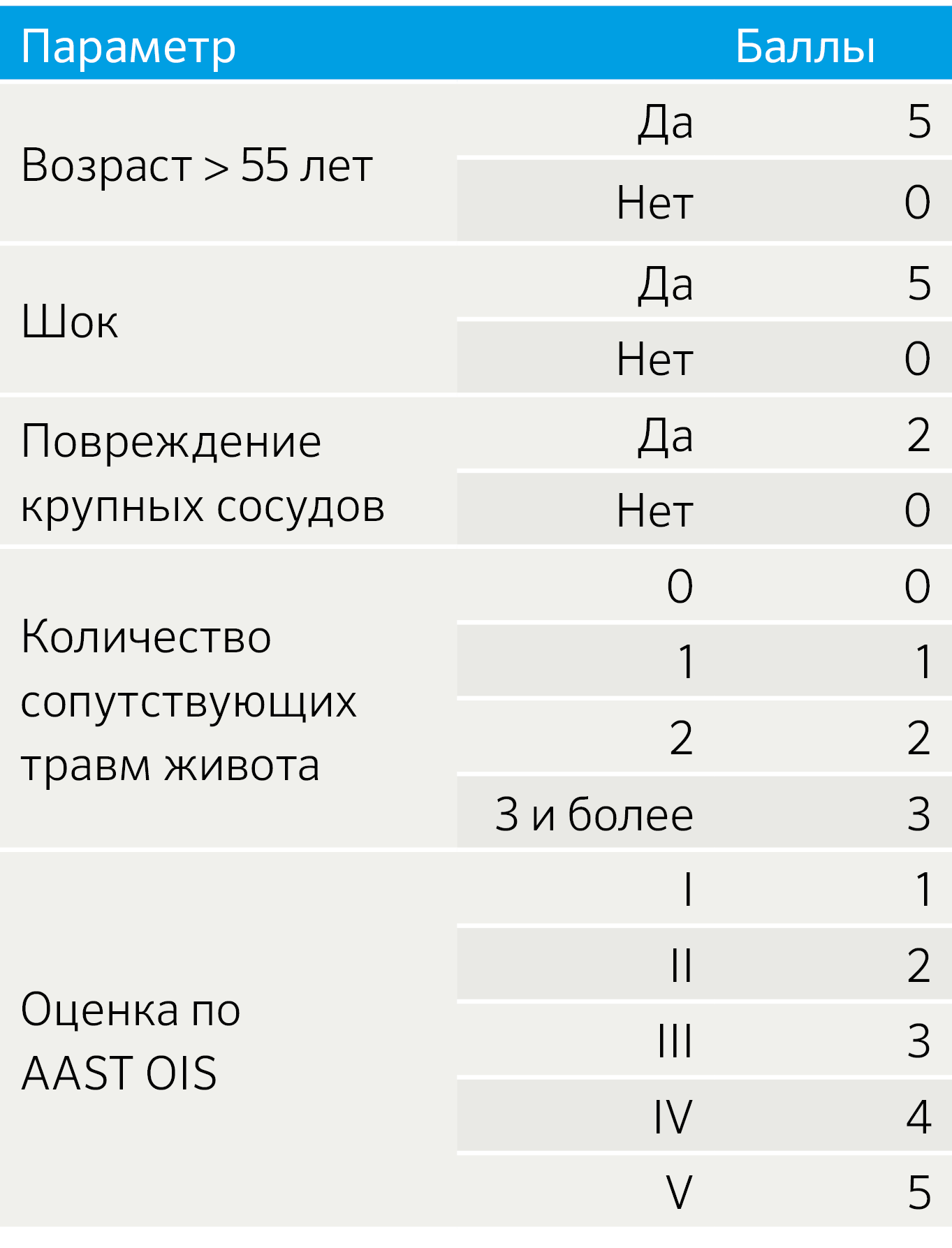
В то же время система оценки OIS описывает повреждение поджелудочной железы с точки зрения анатомического расположения и вовлечения протока, но не учитывает состояние пациента, что имеет высокую прогностическую ценность для клинического исхода. Криге и соавторами опубликована шкала оценки смертности от травм поджелудочной железы (Pancreatic injury mortality score, PIMS) (таблица 2), которая учитывает такие переменные, как: возраст > 55 лет; шок при поступлении, масштаб травмы поджелудочной железы и сопутствующие заболевания. Повреждение протока не может быть визуализировано на МСКТ, но может быть выведено на основе глубины разрыва паренхимы поджелудочной железы.
Таблица 2. Шкала PIMS
Расшифровка:
— 0–4 балла — низкий риск летального исхода;
— 5–9 баллов — средний риск летального исхода;
— 10 и более баллов — высокий риск летального исхода.
Модифицированная КТ-градация повреждения поджелудочной железы, предложенная Wong и соавторами (таблица 3), — еще одна система, используемая для определения повреждения протоков. Эта оценка основана на наличии или отсутствии разрывов поджелудочной железы, месте разрывов и глубине разрывов. Травмы класса А описывают разрыв, включающий менее 50 % толщины поджелудочной железы, обычно без повреждения протока; травмы класса В и С происходят слева или справа от верхней брыжеечной артерии, соответственно включают более 50 % толщины поджелудочной железы и обычно сопровождаются повреждением протока.
Таблица 3. КТ классификация травм поджелудочной железы

На КТ поджелудочной железы при травмах OIS I и II степени проявляются слабо контурирующие «потухшие» участки на фоне нормальной паренхимы или очаговое или диффузное расширение поджелудочной железы. Незначительная контузия (I степень) (изображение 1) включает одну анатомическую область поджелудочной железы, при II степени травмы (изображение 2) задействуется более одной анатомической области поджелудочной железы.
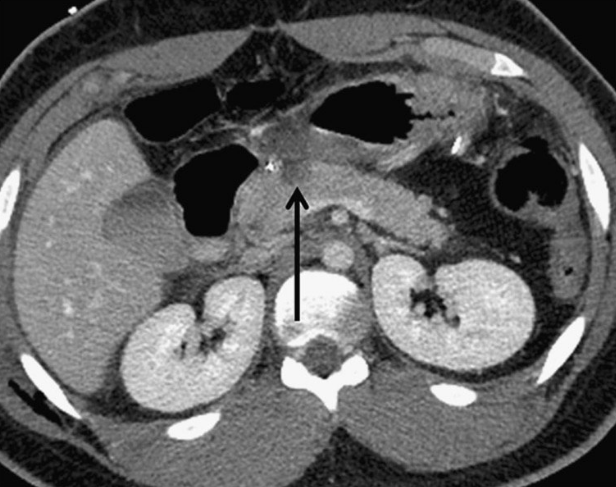
Изображение 1. Сорокадвухлетний мужчина с травмой поджелудочной железы. Изображение показывает небольшую гиподенсную область в передней части головки поджелудочной железы (стрелка), указывая на травму I степени.
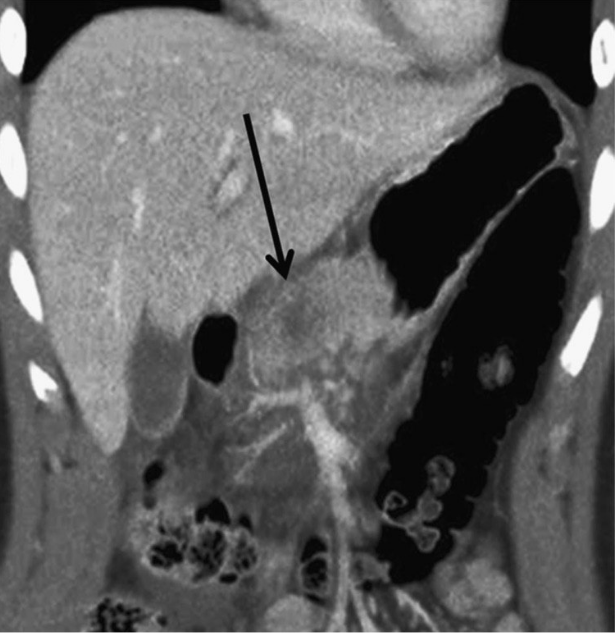
Изображение 2.
18-летний мужчина с травмой живота после того, как его лягнула корова. На изображении показана большая контузия в области тела поджелудочной железы, предполагающая травму II степени (стрелка), а также перипанкреатическая жидкость.
Разрывы поджелудочной железы, наблюдаемые при III (изображение. 3) и IV (изображение 4) степенях, представляют собой линейные расщелины, перпендикулярные длиннику поджелудочной железы и заполненные жидкостью или кровью (изображение 5). Если есть четкое разделение паренхимы, возможно, присутствует разрыв поджелудочной железы. Наиболее распространенным местом разрыва поджелудочной железы является тело или головка поджелудочной железы. Поверхностные образования включают менее 50 % толщины железы, в то время как разрывы включают более 50 % железы и имеют высокую частоту сопутствующих травм. Разрыв поджелудочной железы может быть пропущена или недооценен даже при МСКТ из-за наложения фрагментов разрыва.
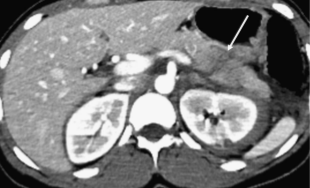
Изображение 3. 30-летняя женщина получила травму живота во время ДТП. Изображение МСКТ показывает линейный гиподенсный участок перпендикулярно длиннику поджелудочной железы в области хвоста (белая стрелка), что указывает на разрыв хвоста III степени.
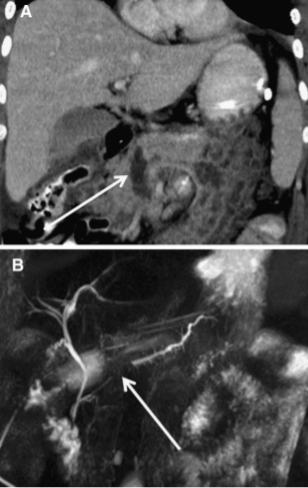
Изображение 4. 55-летний мужчина после удара бейсбольной битой по животу. На МСКТ-снимке (А) обнаружена большая рваная рана головки поджелудочной железы (стрелка), затрагивающая более 50 % толщины паренхимы и указывающая на высокую вероятность повреждения протока.
На магнитно-резонансной холангиопанкреатографии (В) у того же пациента подтверждается повреждение протока (стрелка).
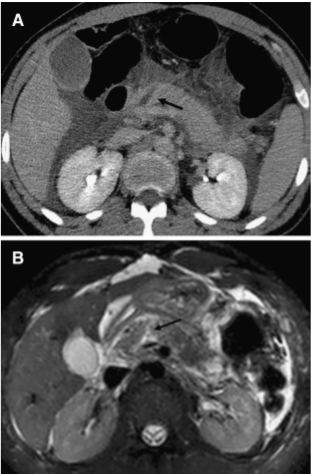
Изображение 5. Разрыв поджелудочной железы IV степени у 41-летнего мужчины, пострадавшего в результате ДТП. На МСКТ (А) показан линейный разрыв (стрелка) в головке поджелудочной железы справа от верхней брыжеечной вены.
На МРТ (В) изображение того же пациента демонстрирует разрыв в головке поджелудочной железы (стрелка).
Иногда нормальные морфологические расщелины поджелудочной железы, заполненные жиром, окружающим интрапанкреатические сосуды, могут быть неправильно истолкованы как разрыв тканей железы (изображение 6).
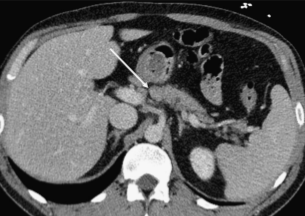
Изображение 6. Панкреатическая расщелина (стрелка) может быть ошибочно принята за разрыв поджелудочной железы, часто наблюдается в месте соединения головки и тела и содержит жировую ткань.
Интрапанкреатические гематомы также считаются весьма специфическим признаком травм поджелудочной железы и на МСКТ проявляются как скопление жидкости или крови внутри паренхимы, либо в пределах разрыва или расширения пространства между фрагментами железы и/или в области перипанкреатической ткани (изображение 7).
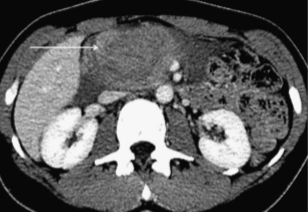
Изображение 7. Гематома поджелудочной железы у 32-летнего мужчины, попавшего в автомобильную аварию. На МСКТ-изображении показана большая гематома (стрелка) в головке поджелудочной железы. Отсутствует активная экстравазация из близлежащих брыжеечных сосудов.
Травма поджелудочной железы V класса (изображение 8) включает в себя серьезное повреждение поджелудочной железы и связана с множественными травмами других органов.Такие пациенты, как правило, гемодинамически нестабильны и имеют высокий риск летального исхода.
Вместо заключения
МСКТ — не единственный метод визуализации. В процессе диагностики большой интерес представляют МР-холангиопанкреатография, МРТ и ЭРХПГ. О них расскажем в следующий раз.
МСКТ же обладает исключительной ценностью в случае с травмой поджелудочной железы благодаря скорости, возможности быстрого и подробного обзора органов брюшной полости и эффективному выявлению тяжелых повреждений поджелудочной железы и других органов.
Список литературы
- Choron RL, Efron, DT, et al. (2018) Isolated and Combined Duodenal and Pancreatic Injuries: A Review and Update. Curr Surg Rep 6: 20. 7. Grunherz L, Jensen KO, Neuhaus V, Mica L, Werner CML, Ciritsis, et al. (2018)
- Early computed tomography or focused assessment with sonography in abdominal trauma: what are the leading opinions? Eur J Trauma Emerg Surg 44: 3-8. 8. Teh SH, Sheppard BC, Mullins RJ, et al. (2007)
- Diagnosis and management of blunt pancreatic ductal injury in the era of high-resolution computed axial tomography. Am J Surg 193:641–643.
- Wong YC, Wang LJ, Fang JF, Lin BC, Ng CJ, Chen RJ, et al. (2008) Multidetector-row computed tomography [CT] of blunt pancreatic injuries: can contrast-enhanced multiphasic CT detect pancreatic duct injuries? J Trauma. 64[3]:666-72. 10.
- Juza RM, Pauli, et al. (2019) Endoscopic Management of Acute Biliopancreatic Disorders. J Gastrointest Surg 23: 1055. 11. Cirillo RL Jr, Koniaris LG, et al. (2002) Detecting blunt pancreatic injuries J Gastrointest Surg. Jul-Aug; 6[4]
Нашли опечатку? Выделите фрагмент и нажмите Ctrl+Enter.
Источник
Повреждения
поджелудочной железы у детей встречаются
относительно редко. Мы наблюдали в
основном детей с закрытым повреждением
и лишь 2 детей — с ранением поджелудочной
железы. У половины оперированных
пострадавших была сочетанная травма
органов брюшной полости и забрюшинного
пространства.
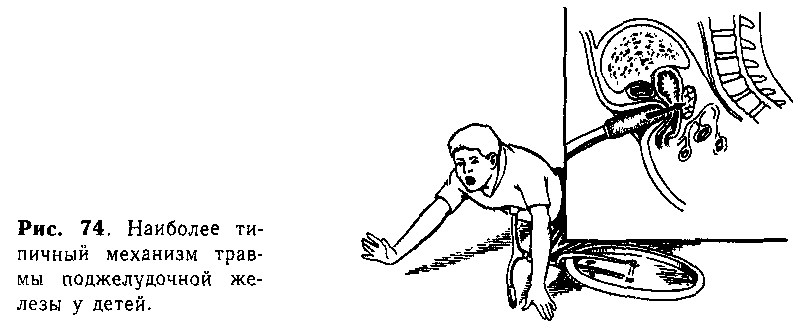
Закрытые
повреждения поджелудочной железы могут
быть результатом прямого воздействия
значительной силы на живот (падение;с
высоты, «транспортная» травма). Однако
для детей характерен ушиб при падении
с велосипеда, так как положение
поджелудочной железы на проекции
позвоночника способствует ее сдавлению
между травмирующим предметом {рукоятка
руля) и телами позвонков (рис. 74).
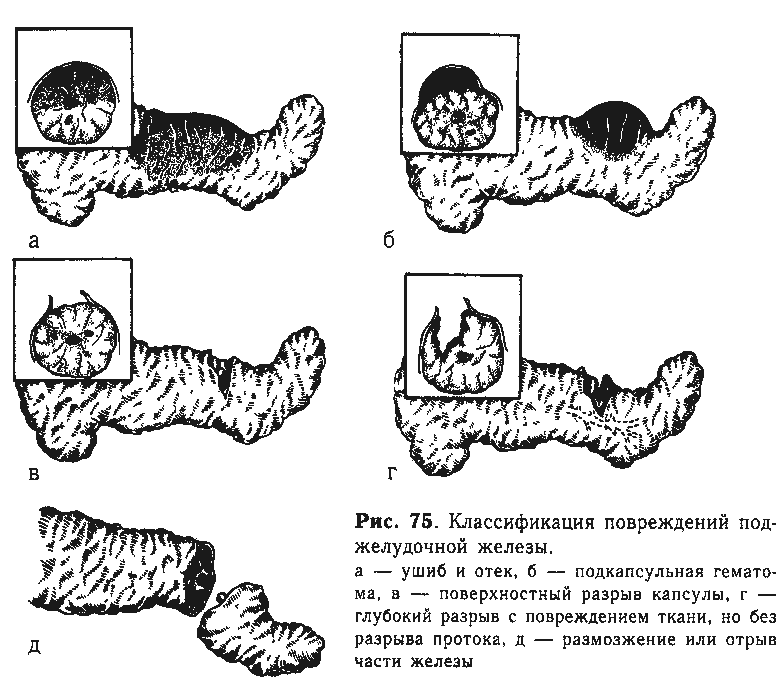
Повреждения
поджелудочной железы мы подразделяем
на ушиб, под-кэпсульную гематому, разрыв
без травм главного протока, повреждение
главного протока и размозжение или
отрыв участка железы (рис. 75), По локализации
принято различать повреждения в области
хвоста железы, тела и головки.
Клиническая
картина изолированного
повреждения поджелудочной железы у
детей имеет относительно мало характерных
симптомов [Баиров Г. А., 1976; Баиров Г. А.,
1978, и др.], однако внимательная оценка
анамнестических данных (обстоятельства
травмы, первые проявления) и подробное
обследование ребенка позволяют поставить
правильный диагноз.
Важная
роль в диагностике должна отводиться
подробно собранному анамнезу. Механизм
травмы — удар о руль велосипеда —
предполагает возможность повреждения
поджелудочной железы. Сразу после травмы
у большинства детей возникают сильнейшие
боли в надчревной области, возможна
иррадиация в левую поясничную область.
Обращают на себя внимание выраженная
бледность больного, часто двигательное
беспокойство, тяжелое общее состояние
(шок I—II
стадии). Рвота неоднократная, может быть
типа «кофейной гущи» (при сочетанием
повреждении слизистой оболочки желудка).
Пульс частый, слабого наполнения.
Артериальное давление остается в
пределах возрастной нормы. Живот
несколько вздут в надчревной области,
здесь же иногда можно заметить
кровоизлияние на коже в виде «монетообразного
пятна» Пальпация болезненна над пупком
и слева, слева же выявляется положительный
симптом поколачи-вания. Напряжение мышц
передней брюшной стенки определяется
спустя не менее 4—6 ч после травмы. Тогда
же можно обнаружить перкуторную
болезненность в надчревной области и
слабоположительный симптом
Щеткина—Блюмберга. Симптом исчезновения
пульсации брюшной аорты над пупком, по
нашим наблюдениям, отмечается редко.
Свободная жидкость в отлогих местах
живота не определяется. Довольно часто
наблюдается «двухмоментное» течение.
В первые часы ребенок жалуется на
умеренные болевые ощущения в надчревной
области, иногда рвоту Затем в течение
нескольких часов жалоб нет, поведение
не отличается от обычного, о травме
может быть забыто. Однако внезапно
наступает резкое ухудшение общего
состояния, появляются сильнейшие боли
в животе, «неукротимая» рвота. Развиваются
клиническая картина шока или отчетливые
симптомы внутрибрюшного кровотечения
[Баиров Г. А., 1978].
Лабораторные
данные. При
изолированной травме поджелудочной
железы анализы необходимо неоднократно
повторять с интервалом в 4—6 ч. В некоторых
случаях повышение активности амилазы
в моче наступает через 24—72 ч, и в течение
этого времени проводят исследование
ферментов крови и мочи для исключения
травмы поджелудочной железы. Активность
липазы в крови повышается на 2—3-и сутки
с момента травмы и держится на высоких
величинах в течение длительного времени,
поэтому для неотложной диагностики
травмы поджелудочной железы определение
этого фермента непригодно. Исследование
активности трипсина и ингибитора
трипсина не применяется.
При
рентгенологическом
обследовании брюшной
полости каких-либо характерных для
повреждения поджелудочной железы
симптомов обычно не выявляется. Если
возможно исследование ребенка в
вертикальном положении, то на обзорной
рентгенограмме можно обнаружить
скопление газа в желудке, толстой и
тонкой кишке соответственно левому
верхнему отделу живота.
Сложные методы
обследования — панкреатография,
сцинтиграфия и целиакография — у детей
не применяются.
Клиническая картина
сочетанной травмы поджелудочной железы
и других органов брюшной полости
(забрюшинного пространства) определяется
чаще всего более яркими симптомами
повреждения печени, селезенки, кишечника
или почек. Только повышение активности
амилазы в крови и моче помогает заподозрить
травму поджелудочной железы. В связи с
этим мы рекомендуем проведение этого
исследования у детей во всех случаях
тяжелой травмы органов брюшной полости.
Дифференциальная
диагностика. Имеющаяся
клиническая картина позволяет заподозрить
повреждение полого органа, левой почки,
селезенки или печени.
Рентгенограмма в
латеропозиции или при вертикальном
положении ребенка позволяет с большой
убедительностью отвергнуть разрыв
желудка и кишки по отсутствию свободного
газа в брюшной полости. При подозрении
на поражение почки необходимо в срочном
порядке провести внутривенную урографию.
Всем больным, поступающим с травмой
верхних отделов живота, проверяется
активность амилазы в моче в динамике,
увеличение которой достоверно указывает
на повреждение поджелудочной железы.
Нельзя забывать
о возможном сочетании подкожного разрыва
двенадцатиперстной кишки и повреждения
поджелудочной железы. При подозрении
на разрыв кишки обязательно проведение
диагностических мероприятий, включающих
в себя контроль за активностью ферментов
в сыворотке крови и в моче.
Особое отношение
выработалось у нас к применению для
дифференциальной диагностики методики
«шарящего катетера», показаниями к
которой мы считаем:
1) Малый возраст
ребенка (до 3 лет) при необъяснимо тяжелом
состоянии его после травмы;
2) бессознательное
состояние больного с множественными
повреждениями при отсутствии адекватной
реакции на правильно проводимую
инфузионную терапию (следить за почасовым
диурезом!);
3) наличие
микросимптоматикн со стороны живота
при нарастании на фоне проводимого
лечения общих симптомов шока (анемизация,
частый пульс, нарастание лейкоцитоза,
снижение почасового диуреза и т.д.).
У больных с
комбинированной травмой органов брюшной
полости диагностику облегчает применение
методики «шарящего катетера», однако
при изолированном повреждении
поджелудочной железы и при закрытом
повреждении двенадцатиперстной кишки
микролапаротомия («шарящий катетер»)
не дает никаких сведений в ранние сроки
после травмы. Через 1—2 сут после травмы
можно иногда отметить наличие
геморрагической жидкости в брюшной
полости из-за развития травматического
панкреатита. Анализ полученной жидкости
может показать повышенную активность
амилазы. Можно применить упрощенный
способ определения повышенной активности
ферментов в содержимом брюшной полости,
применяя пробу на «просветление»
рентгеновской пленки, отмечаемое через
5—10 мин после нанесения нескольких
капель содержимого на слой желатина.
Таким образом,
диагностика закрытых повреждений
поджелудочной железы в настоящее время
возможна до операции. Предположение о
повреждений поджелудочной железы
требует динамического контроля за
активностью панкреатических ферментов
в крови и моче. Стойкое повышение
активности амилазы в сыворотке крови
и моче помогает с полной достоверностью
поставить диагноз: «повреждение
поджелудочной железы» У детей с ранением
поджелудочной железы дифференциальная
диагностика проводится уже во время
лапаротомии, так как проникающее ранение
брюшной полости является показанием к
ее ревизии
Лечение.
При
подозрении на ушиб поджелудочной железы
необходимо перевести ребенка на
парентеральное питание, начать курс
антиферментной терапии и проводить
контроль за динамикой активности амилазы
в крови и моче (наиболее простой в
определении фермент поджелудочной
железы). Исчезновение симптоматики со
стороны живота и снижение активности
амилазы в сыворотке крови до нормы
позволяет провести полный курс
консервативной терапии, направленной
на предупреждение панкреатита, с
постепенным расширением диеты с 5—6-го
дня (после нормализации активности
амилазы) с ограничением углеводов.
При отсутствии
эффекта от консервативной терапии в
течение суток показана срочная
диагностическая лапаротомия (срединная)
под эндо-трахеальным наркозом с
управляемым дыханием.
Характерным
признаком повреждения поджелудочной
железы являются так называемые стеариновые
пятна (бляшки жирового некроза), которые
отчетливо определяются на большом
сальнике и у корня брыжейки тонкой
кишки. Косвенными признаками, заставляющими
заподо-
зрить травму
поджелудочной железы, являются забрюшинная
гематома, кровоизлияние в области
желудочно-ободочной связки, стекловидный
отек брыжейки толстой и тонкой кишки,
которые могут быть изолированными или
сопровождать травму других органов
брюшной полости (особенно селезенки).
В таких случаях ревизия поджелудочной
железы является обязательной. Отказ от
этого правила приводит к тяжелым
последствиям.
Для осмотра
поджелудочной железы разделяют тупым
путем желу-дочно-ободочную связку,
освобождают малый сальник от сгустков
крови. Дальнейшая тактика хирурга
зависит от степени найденных повреждений.
Ушиб железы
сопровождается кровоизлиянием и отеком.
Если имеющаяся гематома связана с
повреждением окружающих железу тканей,
то достаточно бывает ввести 0,25% раствор
новокаина с антибиотиками (15—25 мл) в
брыжейку поперечной кишки.
Надрывы капсулы
поджелудочной железы подлежат зашиванию
отдельными узловыми швами тонкими
капроновыми нитями с дополнительной
перитонизацией сальником. Производят
блокаду окружающих тканей 0,25% раствором
новокаина с антибиотиками через брыжейку
поперечной ободочной кишки.
Тактика при глубоких
разрывах железы зависит от локализации
и глубины повреждения.
Если
имеется разрыв тела или размозжение
хвостовой части, то наиболее рациональным
вмешательством будет удаление
периферической части. Во время резекции
следует изолированно перевязать
панкреатический проток, затем тщательно
ушить культю П-образными швами (2—3 шва)
и перитонизировать сальником. В этих
случаях возможно повреждение сосудов
селезенки, что ведет к необходимости
одновременной спленэктомии. Удаление
до 2/3
поджелудочной железы не вызывает
гормональной и ферментативной
недостаточности в отдаленные сроки.
При отсутствии достаточной технической
подготовки или тяжелом состоянии
больного возможна широкая тампонада
области повреждения, однако при этом
послеоперационное течение осложняется.
Надрыв
головки поджелудочной железы нуждается
в тщательной тампонаде области повреждения
и подведении тонкого (0,3 см) дренажа.
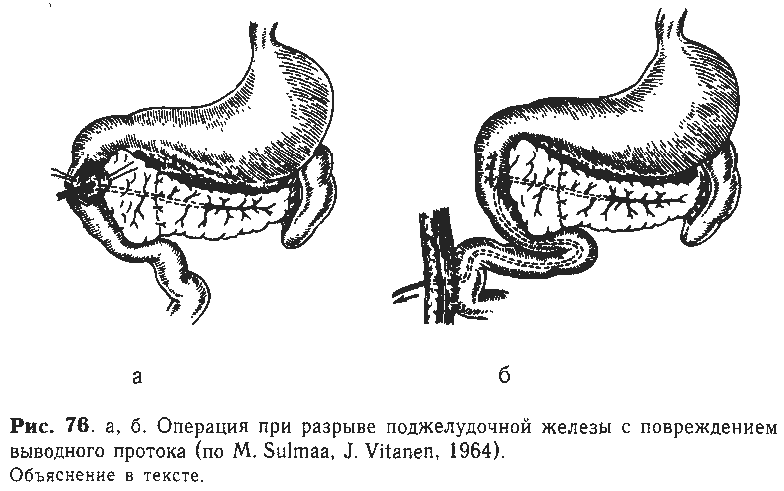
Разрыв проксимального отдела железы с
повреждением выводного протока
встречается крайне редко и наиболее
сложен для лечения. У детей одномоментное
сшивание травмированного протока
практически невозможно. В таких случаях
рекомендуют вскрыть двенадцатиперстную
кишку, расширить сфинктер Одди,
интубировать панкреатический проток
через проксимальный отдел по направлению
к хвостовой части и над дренажем сшить
железу (рис. 76, а). Другой конец полиэтиленовой
трубки выводят наружу через начальный
отдел тощей кишки. Для этого ее вскрывают
между «держалками» (0,5см), подтягивают
в образованное отверстие дренаж, фиксируя
его предварительно наложенным кисетным
швом (рис. 76, б). Переднюю брюшную стенку
прокалывают скальпелем и выводят из
нее трубку, вокруг которой кишку изнутри
подшивают к брюшине 3—4 швами.
Двенадцатиперстную кишку ушивают в
косопоперечном направлении. Дренаж
извлекают через 2 нед.
Следует помнить
о том, что травма поджелудочной железы
часто бывает комбинированной, с разрывами
других органов брюшной полости и
за-брюшинного пространства. У таких
больных объем вмешательства и очередность
манипуляций решаются индивидуально в
зависимости от тяжести повреждений,
непосредственно угрожающих жизни
ребенка.
Операции при травме
поджелудочной железы всегда заканчивают
подведением к месту травмы через
отдельный разрез сигарного и ниппельного
дренажа. Рану зашивают наглухо.
Послеоперационное
лечение должно
быть комплексным. Обязательно проводят
перидуральную блокаду (5—6 дней), которая,
кроме обезболивающего эффекта, улучшает
кровообращение в поджелудочной железе,
предупреждает парез кишечника. В течение
первых 3—4 дней назначают парентеральное
питание и детоксикационную терапию
(см. гл.1). Антибиотики широкого спектр-а
действия вводят в брюшную полость через
оставленный ниппельный дренаж (3—4 дня)
и внутривенно в обычных дозах. Необходимо
проводить антиферментную терапию в
течение 8—10 дней (трасилол, контрикэл
в обычных возрастных дозах). При этом
нужно тщательно следить за гомеостазом
и вовремя корригировать развивающиеся
патологические изменения.
Общее состояние
в первые дни после операции обычно
тяжелое. Объективными критериями
правильности проводимой терапии служат,
как правило, отсутствие болей и
нормализация активности амилазы в крови
и моче. Если нет эффекта, то следует
увеличить количество ингибиторов,
вводимых внутривенно, произвести
коррекцию жидкостной терапии Швы
снимают на 10-е сутки. Тампоны подтягивают
на 6-е сутки, удаляют — на 8—9-е.
С 4—5-го дня начинают
кормление через рот и назначают щелочное
питье. Постепенно расширяют диету
преимущественно за счет жиров и
легкоусвояемых белков при исключении
углеводов
Осложнения
послеоперационного периода встречаются
относительно часто. Тяжесть их проявлений
может не соответствовать найденным
«минимальным» изменениям в поджелудочной
железе, привести к необходимости
повторных операций и даже повлечь за
собой смерть ребенка По срокам
возникновения после операции мы выявляем
ранние осложнения, ранние отсроченные
и поздние. К ранним относится развивающийся
на 1—3-й сутки лосле операции травматический
панкреатит К ранним отсроченным —
специфические осложнения, возникающие
после кратковременного нормального
течения заболевания, в сроки от 7 до 20
сут (свищ поджелудочной железы, панкреатит,
«ложная» киста)
После
удаления тампонов, как правило, имеется
отделяемое, которое исчезает через
несколько дней. Если жидкость поступает
в значительном и увеличивающемся
количестве, то можно говорить о
возникновении свища и следует провести
повторный курс специфического лечения,
ограничить прием жидкости, назначить
диету типа Вольгемута (с увеличенным
содержанием жира). При проведении
настойчивой и рациональной терапии
панкреатический свищ всегда закрывается.
Максимальный срок лечения, по опубликованным
и нашим данным,— до 2’/2—
3 мес.
На 7—10-й день после
операции в связи с ошибочной хирургической
тактикой или ранним удалением тампонов
и недостаточно активной консервативной
терапией возможно возникновение
симптомов панкреатита Вновь ухудшается
общее состояние ребенка, появляется
рвота, повышается температура тела.
Нарастает лейкоцитоз, увеличивается
активность амилазы в крови и моче. При
этом у части больных панкреатит
сопровождается формированием «ложной»
кисты поджелудочной железы. Несмотря
на боли и напряжение мышц передней
брюшной стенки в верхних отделах живота,
здесь удается пропальпировать инфильтрат
с неотчетливыми границами (обследование
лучше проводить под кратковременным
наркозом) Диагностике этого осложнения
помогает рентгенологическое обследование.
На обзорной рентгенограмме можно
отметить наличие нескольких горизонтальных
уровней. При исследовании с контрастированием
видно смещение желудка кверху и кпереди,
развертывание «подковы» двенадцатиперстной
кишки. Изменения хорошо контролируются
УЗИ.
Лечебные мероприятия
заключаются в повторном назначении
антибиотиков, максимальных доз
ингибиторов, парентерального питания
(2— 3 дня) и физиотерапии. Рациональность
проводимого лечения контролируют на
основании уменьшения и исчезновения
болей, прекращения рвоты, отхождения
газов и кала. Температура тела снижается,
общее состояние улучшается. Активность
амилазы в крови и моче нормализуется.
Инфильтрат постепенно уменьшается и
обычно исчезает через
5—7 дней. Если
инфильтрат увеличивается, появляются
и нарастают явления непроходимости
кишечника, то показана релапаротомия.
Однако необходимо учитывать, что
повторное хирургическое вмешательство
при этом осложнении ухудшает течение
заболевания и может быть осуществлено
только при неэффективности консервативных
мероприятий, настойчиво проводимых не
менее 24 ч.
Все дети, перенесшие
травму поджелудочной железы, подлежат
диспансерному наблюдению не менее 3
лет. При обследовании этих больных
необходимо помнить о возможности
возникновения поздних осложнений
(хронический калькулезный панкреатит,
диабет). Для этого ежегодно в амбулаторных
условиях обследуют ребенка, выясняют
его жалобы, тщательно обследуют на
УЗ-алпарате, производят обзорную
рентгенограмму брюшной полости, изучают
функцию поджелудочной железы
При малейшем
подозрении на имеющиеся осложнения
ребенка госпитализируют для углубленного
обследования.
Источник

