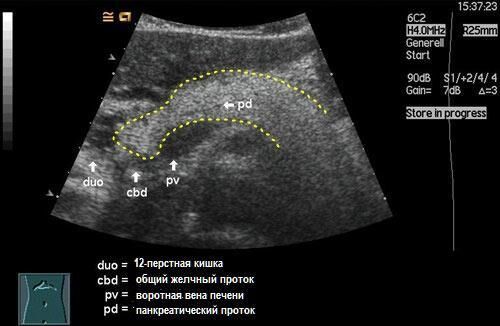
Уплотнение печени поджелудочной железы

Уплотнение поджелудочной железы может быть выявлено во время ультразвукового исследования и свидетельствует об изменениях в тканях органа, которые развились в результате патологии. Обнаруженное уплотнение структуры не является симптомом заболевания — это лишь объективное подтверждение перенесенной или имеющейся в настоящее время болезни. Поэтому диагностического значения подобное явление не имеет. В большинстве случаев отклонения от нормы в плотности тканей на УЗИ визуализируют не при первой консультации, когда пациент обратился с жалобами на ухудшение состояния, а значительно позже, после проведенного лечения.
Что такое уплотнение тканей ПЖ?
Если ткани железы уплотняются, это говорит о тяжелой патологии ПЖ, которую перенес пациент. Любое воспаление приводит к гибели клеток: если процесс тяжелый, со временем в этом месте формируются рубцы, повышая плотность тканей и стромы. Это обнаруживается при проведении обследований как диффузное или локальное (в случае рубцов) уплотнение.
Развитие уплотнения структуры, ткани, стромы поджелудочной железы
Структура тканей уплотняется при наличии воспалительных явлений в ПЖ. Притом происходит нарушение функций органа, отчего может страдать вся система пищеварения. Изменения в структуре тканей происходят при остром панкреатите, который протекает в виде панкреонекроза. Гибель клеток может происходить на определенном участке ПЖ, а может равномерно распространиться на всю паренхиму — диффузионный процесс — и привести к летальному исходу. Но после перенесенного острого панкреатита нарушение в структуре тканей на сонографии может обнаруживаться не сразу.

При атрофии клеток, кальцинировании появляется уплотненная строма — соединительнотканная основа ПЖ. Результатом изменения стромы и структуры может стать формирование рубцов в толще ткани. Это наблюдается при частых и тяжелых обострениях хронического панкреатита: при каждом усилении симптомов клетки ПЖ погибают безвозвратно. В местах гнойного воспаления впоследствии возникают рубцы в виде утолщенной ткани.
Причины возникновения отклонений
Самой частой причиной отклонений от нормы в паренхиме ПЖ является воспалительный процесс — панкреатит. В зависимости от формы болезни, ее степени тяжести, вовлечения в процесс соседних органов изменения на сонографии варьируются. При длительно текущем рецидивирующем хроническом процессе при проведении УЗИ нарушения паренхимы выявляются в значительно большей степени, чем при остром процессе.
Помимо панкреатита, к отклонениям в строении и плотности ткани ПЖ приводят и другие факторы:
- нарушение кровоснабжения органа вследствие других хронических, длительно текущих заболеваний или из-за изменений в стенках сосудов;
- болезни эндокринной системы (тиреотоксикоз, аденома гипофиза, недостаточность надпочечников, сахарный диабет);
- дистрофия ПЖ;
- генетические особенности;
- подростковый и старческий возраст.
Симптомы и проявления при патологии
Все изменения, выявляемые в структуре, строме органа, которые носят распространенный или локальный характер (ткань может утолщаться в определенной области: головке, теле или хвосте поджелудочной железы), свидетельствуют о перенесенной болезни. Они могут означать последствие патологии, которая в острой или хронической форме протекала у пациента в прошлом. Обнаружение на сонографии умеренно выраженных или значимых отклонений в большинстве случаев является находкой и не сопровождается никакими симптомами.
При изучении анамнеза может выясниться, что длительное время были жалобы на боли в печени, левом подреберье, тошноту, рвоту, расстройство стула в виде поноса или запора, произошло снижение веса. Если такое состояние повторялось неоднократно, а пациент не обращался к врачу своевременно либо лечился самостоятельно, процесс приобрел хроническое течение с прогрессирующими изменениями в ПЖ. Даже нарушение диеты в таких случаях усугубляет изменения в железе и провоцирует дальнейшее прогрессирование. Это может обозначать, что любое воздействие неблагоприятных внешних или внутренних факторов возобновит болезнь, но в более тяжелой форме.
Диагностика уплотнений поджелудочной железы
Диагностируются нарушения в поджелудочной железе при отсутствии жалоб с помощью функциональных методов исследования. На момент обследования лабораторные показатели могут быть в пределах нормы. Пальпаторно определить уплотнение органа невозможно, поскольку ПЖ располагается забрюшинно.
Достоверным и точным методом диагностики является УЗИ органов брюшной полости и забрюшинного пространства. Это исследование не занимает много времени, не требует особенной подготовки (за исключением того, что делать его необходимо натощак), является самым безопасным способом, которому может подвергнуться ребёнок и взрослый, не опасаясь осложнений. При проведении УЗИ определяются размеры органа и его частей, однородность и эхогенность тканей, патологические включения, образования, распространенность патологического процесса, четкость границ.
В сомнительных случаях назначается МРТ — магнитно-резонансная томография. Она позволяет точно и подробно оценить структуру, объемные образования на любой, даже ранней стадии изменений.
Способы устранения уплотнений
Уплотнения, обнаруженные при обследовании в период ремиссии воспалительного процесса, когда пациент не предъявляет жалоб, и в биохимических анализах крови и мочи отсутствуют изменения, не нуждаются в лечении. А также методов восстановления погибших при некрозе клеток ПЖ, которые заместились соединительной тканью, не найдено. Все изменения в паренхиме ПЖ, которые возникли в результате патологии, особенно, если это связано с распадом нормальных панкреоцитов, необратимы.

При выявлении уплотненных участков лечение должно быть направлено на предупреждение дальнейшего распространения этих процессов и максимальное восстановление утраченных функций, если это произошло. С этой целью используются консервативные методы лечения.
При выявлении уплотнений, свидетельствующих о наличии новообразований, в тяжелых случаях может понадобиться хирургическое вмешательство.
Поэтому комплексное лечение включает:
- модификацию образа жизни;
- диетическое питание;
- медикаментозную терапию;
- хирургические методы (в тяжелых случаях).
Консервативное лечение
Консервативная терапия включает применение медикаментозных средств и диетического питания. Если ограничения в еде могут назначаться на длительный период, иногда — на всю жизнь, то лекарственная терапия применяется в период обострения. После перенесенного острого панкреатита с массивным некрозом или при частых обострениях хронического воспаления в железе пациент может нуждаться в постоянной заместительной ферментотерапии. В таких случаях доза, кратность и длительность приема назначаются гастроэнтерологом: он же контролирует и корректирует лечение.
Для постоянного применения назначаются также сахароснижающие препараты, если в процессе гибели островков Лангерганса, бета-клетки которых вырабатывают инсулин, развился сахарный диабет. Больного наблюдает эндокринолог, назначает диету и лекарства, отменить которые или снизить дозу после очередного обследования может только он.
Этиологического и патогенетического лечения заболеваний ПЖ не существует. Назначается симптоматическая терапия. Она проводится с учетом жалоб и биохимических исследований. Такое лечение, помимо ферментов и сахароснижающих препаратов, включает:
- Спазмолитики, холинолитики, анальгетики при наличии болевого симптома и степени его выраженности.
- Антисекреторные средства с различным механизмом действия.
Из группы антисекреторных препаратов используются:
- ИПП (ингибиторы протонной помпы);
- блокаторы H2- гистаминовых рецепторов;
- антациды.
Назначается также терапия основной патологии, которую выявляют с помощью выяснения жалоб, анамнеза, объективного осмотра и функциональных методов.
При остром панкреатите или обострении хронического, лечение проводится в стационаре, начинается в отделении интенсивной терапии, где применяются дополнительно инфузионные растворы, антиферментные средства, наркотические анальгетики.
Операционные методы
В случаях уплотнений, выявленных при проведении сонографии ПЖ, хирургические методы лечения ПЖ показаны при наличии:
- новообразований;
- конкрементов;
- кист огромных размеров.

Они сдавливают ткани органа и вызывают изменения в их структуре. Поэтому радикальное лечение показано также при неэффективности консервативной терапии этих изменений на предыдущих этапах.
Оперативные методы стабилизируют патологический процесс — замедляют прогрессирование хронического панкреатита. Согласно статистическим данным, 40% больных хроническим панкреатитом (ХП) становятся пациентами хирургического отделения стационара в связи с рефрактерностью к терапевтическому лечению и развивающимися осложнениями. С учетом, что клинические проявления диффузных трансформаций ткани ПЖ на момент их визуализации на сонографии отсутствуют, в лечении ограничиваются диетой и устранением вредных факторов и привычек.
Диета и профилактика возникновения уплотнений
С целью предупреждения дальнейшего развития патологического уплотнения тканей, атрофии железы и окончательного снижения ее функций, назначается диетическое питание, которое является важной частью терапии. Иногда, когда изменениям подверглась не вся паренхима, строгая диета, которая приписывается врачом, может стабилизировать состояние и улучшить самочувствие. Грубые нарушения, а иногда и незначительные погрешности в лечебном питании могут привести к очередному рецидиву.
Если специалист считает соблюдение диеты обязательным, пренебрегать этими рекомендациями нельзя!
При выявленном панкреатите с сопутствующей патологией других органов пищеварения используется диетический стол № 5п по Певзнеру. Существует несколько его разновидностей, которые разработаны с учетом стадии заболевания, активности процесса, тяжести состояния больного, сопутствующих болезней. Общие принципы лечебного питания при изменениях в ПЖ сводятся к категорическому запрету жареного, жирного, острого, копченого, соленого, различных приправ и усилителей вкуса. Необходимо соблюдать:
- дробность и кратность питания: маленькие порции 5−6 раз в день при обострении, в ремиссию — 4−5 раз в день;
- обязательный полноценный обед с первым блюдом и легкий поздний ужин;
- приготовление еды путем тушения, отваривания, запекания, паровым способом;
- пищу необходимо измельчать, чтобы уменьшить функциональную нагрузку на ПЖ;
- комфортная температура — не рекомендуется чрезмерно горячая или холодная еда, она должна быть теплой, чтобы не раздражать слизистые;
- соблюдение прописанного калоража — при составлении меню и приготовлении пищи пользоваться специальными таблицами с указанием энергетической ценности продуктов (питание должно быть полноценным, с использованием достаточного количества белков и включать овощи и фрукты в измельченном и обработанном виде), а также списком запрещенных и частично ограниченных к применению.

Профилактикой патологической трансформации ткани ПЖ является изменение образа жизни:
- полный отказ от алкоголя;
- отказ от курения;
- уменьшение хронических стрессов и переутомлений;
- активный образ жизни;
- полезное полноценное питание с исключением вредных продуктов.
Последствия и осложнения после обнаружения уплотнений ПЖ
Все отклонения от нормы (за исключением новообразований, кист, псевдокист, кальцификатов), выявленные при УЗИ ПЖ, являются морфологическими. На их основании нельзя поставить диагноз, назначить лечение и делать прогноз о дальнейших последствиях или осложнениях. Обнаружение уплотнений — это начальный этап, который может быть продолжен для выявления других изменений путем дополнительных методов исследования, или должен стать поводом для отказа от вредных привычек и изменения образа жизни с правильным режимом и питанием. Обычно в дальнейшем необходимо динамическое наблюдение и УЗИ-контроль, а также своевременное обращение к врачу при первых симптомах ухудшения здоровья.
Список литературы
- Дробаха И.В., Якушева Л.В., Малышева Т.Ф., Чавгун Л.Б. Ультразвуковые исследования в диагностике острого панкреатита. Съезд ассоциации специалистов ультразвуковой диагностики в медицине, тезисы докладов. М., 1995 г. стр. 82.
- Лемешко, З. А. Ультразвуковая диагностика заболеваний желудка. М. ГЭОТАР-Медиа, 2009 г.
- Маев, И. В. Ультразвуковая диагностика заболеваний органов пищеварения. Учебное пособие. Минздравсоцразвития РФ. М. ФГОУ ВУНМЦ Росздрава, 2005 г.
- Федорук, А.М. Ультросонография в диагностике и лечение острого панкреатита. Минск, 2005 г.
- Митьков В.В. Допплерографические показатели чревного кровотока в норме. Ультразвуковая и функциональная диагностика 2001г. №1 стр. 53–61.
Источник
Печень в организме человека выполняет жизненно важные функции. Детоксикация, очищение организма от ядов, химикатов, тяжелых металлов происходит именно под воздействием данной железы. Также, печень в сочетании с поджелудочной железой активно синтезирует желчь. Следовательно, орган принимает участие в пищеварении. Все обменные процессы, выработка и нейтрализация гормонов, усвоение витаминов выполняет тоже печень. Поэтому так важно следить за ее здоровьем. Уплотнение печени может свидетельствовать о наличии серьезных заболеваний железы. Ведь у полностью здорового человека паренхима не имеет диффузных изменений, обладает однородной структурой, а сосуды и протоки хорошо просматриваются.
Причины возникновения уплотнений
Очень часто при обследовании органов брюшной полости и желудочно-кишечного тракта диагностируется диффузное уплотнение печени. Патология распространена среди людей в возрасте 45-50 лет. Врачи такое незначительное уплотнение, увеличение печени называют гепатозом. Заболевание еще носит название жировая дистрофия. При таком состоянии клетки печени поглощаются жиром, который не выводится из органа, а оседает в нем. Заболевание опасно тем, что очень часто протекает бессимптомно, что приводит к тяжелым осложнениям.

В тяжелых случаях уплотнение печени может указывать на гепатит, печеночную недостаточность, цирроз. К диффузным изменениям могут привести разнообразные факторы. Так, причиной может послужить злоупотребление алкоголем. Большое количество спиртных напитков убивает клетки печени. Человек пребывает в постоянном токсическом отравлении. Курение тоже крайне негативно сказывается на состоянии всего организма.
Уплотнение печени нередко развивается из-за неправильного питания. Большое количество жирной пищи, минимум витаминов и минералов приводят к патологиям печени и всего кишечного тракта. Среди других причин можно отметить такие:
- Сахарный диабет;
- Гормональный сбой;
- Дисфункция эндокринной системы;
- острые инфекционные заболевания;
- Вирусный гепатит.
Также, стоит отметить и длительный прием некоторых медикаментозных препаратов. Опасность представляют антибиотики и гормональные препараты. Синтетические гормоны на основе эстрогенов провоцируют не только уплотнение, но и поликистоз печени. Поэтому, данные медикаменты назначаются курсами с перерывами. Уплотнение печеночных протоков возникает и на фоне нарушения обменных процессов. Среди других факторов можно отметить аутоиммунные заболевания, цирроз печени, врожденные аномалии развития печени.
Симптомы уплотнения печени
Очень часто диффузное уплотнение печени протекает бессимптомно. И только при активном развитии патологии симптоматика начинает себя проявлять. Начальные признаки достаточно не специфические, и расцениваются больным неправильно. Так, у человека повышается утомляемость, возникает сонливость, раздражительность, головная боль. При такой симптоматике мало кто задумывается о наличии патологии печени.
Если причиной уплотнения является жировая дистрофия, признаки возникают только на второй и третьей стадии развития недуга. Так, можно выделить следующие проявления:
- Боль в правом подреберье;
- Тошнота;
- Рвота;
- Повышение температуры тела;
- Потеря аппетита;
- Резкое снижение массы тела;
- Желтуха;
- Запоры или диарея.
Любой дискомфорт со стороны кишечного тракта свидетельствует о заболеваниях печени и поджелудочной железы. Желтуха появляется из-за застоя желчи в желчных протоках. Иногда пациенты с уплотнением печени жалуются на зуд кожных покровов. Тяжелые случаи (гепатит, цирроз) в брюшной полости начинает скапливаться свободна жидкость. В результате этого живот увеличивается, выпирает.
Диагностика и методы лечения уплотнений
Любые изменения структуры паренхимы указывают на полное или частичное замещение печеночной ткани. Важно знать, что диффузное уплотнение печени является не диагнозом, а одним из признаков какого-либо заболевания железы. И, чтобы выявить основную причину уплотнения необходимо произвести полноценную диагностику не только печени, но и всех органов пищеварительной системы, брюшной полости.
Сначала доктор проводит опрос и первичный осмотр для сбора анамнеза. Только после этого квалифицированный специалист сможет поставить предварительный диагноз. Для его подтверждения или опровержения больному необходимо сдать кров на биохимический анализ. Для выявления уплотнений в печени высокой информативностью обладает ультразвуковое исследование. УЗИ определит долю печени в которой наблюдается уплотнение. Данный метод диагностики позволит доктору полноценно оценить состояние печени, ее размеры, структуру органа. Помимо УЗИ, врач может посоветовать пройти МРТ или КТ. Такие варианты, как правило, необходимы при выявлении цирроза, камней, опухолей, кист на УЗИ.
Только после данного комплекса мероприятий доктор назначает максимально эффективное лечение конкретной болезни, которая и спровоцировала уплотнение. Диффузное уплотнение печени лечит врач гастроэнтеролог. В первую очередь, специалист назначает пациенту диету. Рацион питания подбирается каждому пациенту индивидуально. В случае наличия гепатоза, как правило, диетического питания вполне достаточно для полного излечения. Если же имеют место более серьезные поражения печени требуется целый комплекс медикаментозных мероприятий:
- Нормализация питания;
- Очистка организма;
- Иммуномодулирование;
- Восстановление гепатоцитов.
Очистка организма заключается в применении некоторых энтеросорбентов. Они помогут печени активизироваться, и в кротчайшие сроки вывести токсины. Для чистки печени используют желчегонные препараты — Аллохол, Расторопша, Гептрал, Липосил. Восстановить гепатоциты помогают специальные средства гепатопротекторы.
Высокой эффективностью отличаются эссенциальные фосфолипиды. Они способны не только защитить здоровые клетки печени, но и полноценно их восстановить, ускорить регенерацию. Популярными средствами данной группы являются Эссенциале, Эссливер, Фосфоглив. Гепатопротекторы принимают во время еды трижды в день. Курс восстановления печени длится минимум 2 месяца. Защищают печень витамина группы В и Е. Поэтому стимулировать местный иммунитет помогают специальные поливитаминные комплексы. Среди других эффективных средств можно отметить такие:
- Гентос;
- Карсил;
- Антраль;
- Гепатрин.
Диета
При диффузном уплотнении печени обязательным условием является соблюдение диетического питания. Из рациона питания полностью исключается жирная, жареная, соленая пища, кофе, маринады, шоколад, томаты. Количество калорий, потребляемых в течение дня должно составлять не менее 2500 ккал. Пища должна быть теплой. А кушать нужно обязательно дробно. Все блюда готовятся на пару, в отварном или запеченном виде.
Все продукты должны быть насыщенны клетчаткой, которая быстро выводит желчь. Главным составляющим диеты считается белок. Нужно потреблять минимум 100 г чистого белка в сутки. Его можно получить из молочной продукции, диетических видов мяса. Суточное количество углеводов составляет не менее 400-450 г. Но, исключаются легкоусвояемые углеводы. Очень важно выпивать достаточное количество чистой не газированной воды (2-2,5 л).
Рацион больного должен состоять из легких овощных бульонов, каш и круп, нежирной рыбы, компотов, сухофруктов, свежих овощей и фруктов (кроме чеснока, редиса, щавеля, дыни), травяных чаев. Категорически запрещено курение и употребление алкоголя. Народная медицина советует и такие средства:
- Морковный сок;
- Сок свеклы;
- Капустный сок с медом;
- Тыква;
- Отвар овса и корня цикория;
- Отвар расторопши.
Профилактика заболеваний печени
Чтобы избежать повторных возникновений уплотнений печени необходимо соблюдать меры профилактики. Если человек заметил даже легкий дискомфорт со стороны системы пищеварения необходимо проконсультироваться с доктором гастроэнтерологом. Обязательно стоит следить за качеством питания. Ведь именно от того, что мы потребляем и зависит здоровье печени.
Здоровый образ жизни является обязательным условием даже после полного выздоровления печени. Человеку необходимо отказаться от таких вредных привычек, как алкоголь и курение. Немаловажной является и ежедневная активность. Малоподвижный образ жизни способствует развитию застоя желчи в желчевыводящих протоках. Поэтому, регулярные занятия спортом, умеренные физические нагрузки защитят печень, укрепят общий иммунитет.
Если ранее были замечены диффузные уплотнения печени стоит избегать контактов с химикатами, токсинами, бытовой химией. Вдыхать пары этих веществ категорически запрещено. Большое количество химикатов мы получаем вместе с пищей. В связи с этим стоит внимательно изучать состав пищи, тщательно мыть овощи и фрукты перед употреблением. Регулярный осмотр у доктора позволит человеку следить за состоянием своего организма, и избежать возможных осложнений.
Источник