Увеличение хвоста и головки поджелудочной железы
 Если при обследовании выявлено, что увеличена поджелудочная железа (ПЖ), необходимо выяснить причины и приступать к лечению. Важно это сделать своевременно, поскольку размеры органа могут изменяться при различной патологии, включая онкологические заболевания. Учитывая, что ПЖ является уникальным органом с двойной функцией — пищеварительной и эндокринной, ее топографическое расположение (забрюшинно), симптомы хронической болезни проявляются не сразу.
Если при обследовании выявлено, что увеличена поджелудочная железа (ПЖ), необходимо выяснить причины и приступать к лечению. Важно это сделать своевременно, поскольку размеры органа могут изменяться при различной патологии, включая онкологические заболевания. Учитывая, что ПЖ является уникальным органом с двойной функцией — пищеварительной и эндокринной, ее топографическое расположение (забрюшинно), симптомы хронической болезни проявляются не сразу.
Почему увеличивается поджелудочная железа?
По данным исследований, превышение нормальных размеров ПЖ может быть проявлением аномального развития. В таких случаях железа функционирует нормально, признаков отклонений не наблюдается, никаких жалоб на состояние здоровья у человека нет. Если самочувствие ухудшилось, и вдруг обнаружилось и что-то выпирает в области поджелудочной железы, нужно начинать детальное обследование у гастроэнтеролога. Сроки обращения помогут ускорить правильную постановку диагноза и повысить шанс на положительный результат лечения.
К причинам увеличения относятся обычно патологические состояния. Чаще всего это поражение:
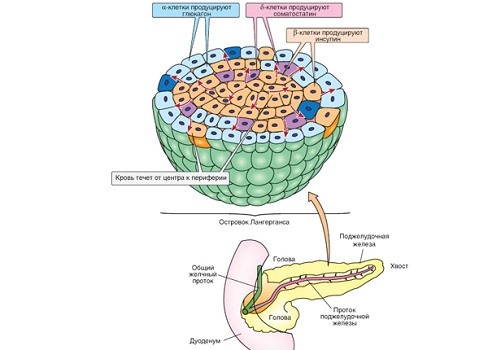
- паренхимы органа, клетки которой участвуют в секреции ферментов и выработке поджелудочного сока (экзогенная функция),
- части железы, образованной островками Лангерганса, ответственной за синтез важных гормонов (эндогенная функция).
Развивается тотальное или локальное изменение размеров при наличии:
- панкреатита,
- аутоиммунных заболеваний,
- муковисцидоза,
- опухолей в разных отделах железы или метастазы из соседних органов,
- конкрементов, кист,
- отравлений,
- травм.
При тотальном увеличении ПЖ происходит равномерное поражение тканей. При локальном – в патологические изменения вовлекаются отдельные части органа. Это выражается клиническими проявлениями или проходит бессимптомно.
Локальное увеличение ПЖ
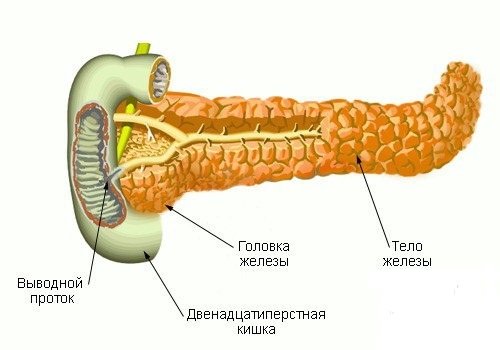
Поджелудочная железа условно делится:
- головка,
- тело,
- хвост.
Изменение в объеме любой из этих частей является проявлением патологии, которую необходимо уточнить при детальном обследовании. Структура, размеры и функции остальных областей ПЖ остаются в пределах нормы.
Самой распространенной причиной отклонения размеров является панкреатит, который в начале заболевания поражает ПЖ локально. Существуют и другие патологические состояния, которые приводят к таким нарушениям.
Увеличение головки
Размеры головки зависят от состояния самой поджелудочной железы и заболеваний органов, непосредственно к ней прилегающих.
Ряд факторов, которые приводят к незначительному, умеренному или сильному увеличению головки ПЖ, связаны с патологией двенадцатиперстной кишки. К ним относятся:
- образование (опухоль) малого сосочка ДПК, при котором нарушается проходимость поджелудочного сока,
- рубец малого сосочка,
- дуоденит как источник воспаления для ПЖ.
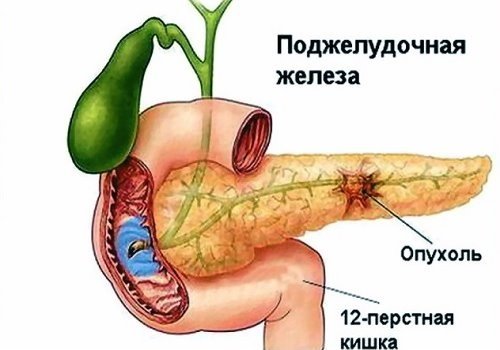
Другие причины, вызывающие изменения головки:
- опухоли,
- псевдокиста как осложнение острого панкреатита,
- абсцесс,
- злокачественная опухоль другой части ПЖ с локальным отеком в головке.
Увеличение головки опасно из-за расположения поджелудочной железы: к ней прилегают крупные сосуды, и она тесно граничит с желудком, двенадцатиперстной кишкой, селезенкой, левой почкой. Хвост и тело редко приводят к компрессии тканей окружающих органов. Головка, имеющая наибольшие размеры, может сдавливать двенадцатиперстную кишку, вызывая кишечную непроходимость или прилегающую стенку желудка с образованием пенетрации.
Увеличение тела
Тело, как и другие части ПЖ, изменяется в размерах:
- при воспалительных и опухолевых процессах,
- при возникновении кист, псевдокист, инсуломы,
- при локальном гнойном процессе в виде осумкованного образования (абсцесса).
Детальное обследование выявляет и другие причины:
- соединительная или рубцовая ткань, которая грубо изменяет контуры и размеры органа в области тела,
- множественные кальцинаты в границах тела.
Увеличение хвоста
Размеры хвоста увеличиваются в случаях:
- образования камня в вирсунговом протоке в области тела железы,
- опухоли хвоста, исходящей из клеток островков Лангерганса, сконцентрированных в хвосте в больших количествах (инсуломы),
- кистозной аденомы с локализацией в хвостовой части,
- псевдокисты или абсцесса как осложнений панкреонекроза.
Причины возникновения тотального изменения размеров
Тотальное увеличение происходит за счет отека или компенсаторного разрастания тканей вследствие недостаточности функций. ПЖ увеличивается диффузно при панкреатите, который развивается:
- при злоупотреблении алкоголем,
- при инфекциях,
- при травмах,
- при закупорке конкрементом или опухолью общего протока ПЖ,
- при токсическом воздействии медикаментов или химических веществ,
- при аутоиммунном процессе,
- при патологии других органов пищеварения (язвенная болезнь желудка и ДПК, дискинезия желчевыводящих путей, желчнокаменная болезнь).
Симптомы и проявления недуга
Увеличение размеров поджелудочной железы не является заболеванием. Это одно из проявлений патологического процесса, для уточнения которого нужно провести дополнительную диагностику. С этой целью необходимо в первую очередь выяснить жалобы, чтобы учитывая данные объективного осмотра, назначить необходимые исследования.

Если развился острый панкреатит или обострился хронический воспалительный процесс, при своевременной терапии сроки лечения и реабилитации значительно уменьшатся. При панкреатите клинические симптомы проявляются быстро, о нем свидетельствуют жалобы:
- боли в левом подреберье опоясывающего характера или с иррадиацией в спину, левую руку,
- понос,
- тошнота,
- рвота, не приносящая облегчения,
- горечь во рту и отрыжка,
- отсутствие аппетита,
- высокая температура тела.
Одновременное появление всех симптомов больше характерно для острого процесса, который, помимо панкреатита, может быть вызван:
- отравлением,
- обострением язвенной болезни желудка или луковицы ДПК,
- травмой живота с повреждением ткани ПЖ.
При опухолевом образовании с увеличенной поджелудочной железой симптоматика нарастает медленно. Даже если размеры органа превысили все нормативы, кроме слабости, вялости, общего недомогания, взрослого человека может ничего не беспокоить. В таком состоянии редко обращаются к доктору, пытаясь вылечить себя самостоятельно.
Длительное время бессимптомно может протекать рост кисты или множества кист, а также псевдокист. Несмотря на то что размеры ПЖ увеличиваются, субъективных ощущений это не вызывает. Часто изменения обнаруживаются как находка на УЗИ при обследовании, которое проводится по другому поводу.
Образования проявляют себя, когда начинают активно расти. Появляются симптомы, свойственные патологиям поджелудочной железы: боли в левом подреберье, тошнота, рвота, понос, сниженный аппетит, астенические проявления. Это происходит, когда размеры псевдокисты превышают 5 см (описаны случаи ее размеров, достигающих 40 см). Подобная симптоматика возникает при поликистозе (а это может быть врожденная патология), если кисты образуются не только в ПЖ, но и сопредельных органах — печени, селезенке, левой почке, и со временем их размеры, а также самой поджелудочной железы увеличиваются.
Кроме выработки ферментов, поджелудочная железа выполняет эндокринные функции. Специальные клетки продуцируют гормоны (инсулин, глюкагон, соматостатин, панкреатический полипептид, гастрин и еще несколько важных для жизни человека активных веществ). Опухоли из этих клеток как доброкачественные (аденомы), так и злокачественные (аденокарциномы), приводят к увеличению размеров железы (в основном, хвостовой части) и имеют определенные клинические проявления. Симптомы зависят:
Локальное увеличение ПЖ в совокупности с клиническими признаками дает возможность заподозрить наличие этой патологии, а затем подтвердить ее дальнейшими исследованиями.
Известны следующие виды инсуломы:
- инсулинома,
- глюкагонома,
- гастринома,
- соматостатинома.
Инсулинома в 2 раза чаще наблюдается у женщин, характеризуется высокой продукцией инсулина, гипогликемией. Ее признаки:
- астенический синдром: слабость, апатия, немотивируемая утомляемость, сонливость днем при обычном режиме сна, головные боли,
- вегетативные приступы: сердцебиения, профузная потливость, сухость во рту, тошнота, рвота.
Симптомы выражены неярко, развиваются постепенно. В дальнейшем появляется рассеянность, снижение концентрации внимания. При прогрессировании возникают элементы психомоторного возбуждения (дискоординация движений, невозможность общения), спутанность сознания с нарушением ориентации, состояния, неосознанные действия.
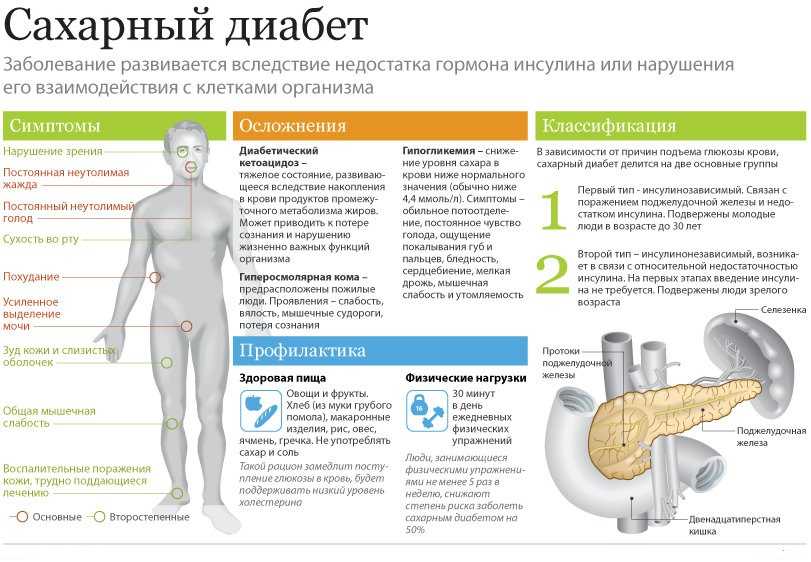
Глюкагонома приводит к развитию сахарного диабета. Глюкагон, вырабатываемый опухолью в больших количествах, расщепляет запасы гликогена в мышцах и печени и повышает уровень сахара в крови. Опухоль может озлокачествляться и быстро расти.
Гастринома синтезирует гастрин, влияющий на клетки желудка, вызывает развитие синдрома Золлингера-Эллисона, клинически проявляется язвами и диареей, встречается у мужчин в возрасте 50 лет. Среди инсулом − самые частые злокачественные (в 70%) функционирующие эндокринные опухоли ПЖ.
Соматостатинома — редкая опухоль, образует множественные метастазы с диффузным увеличением ПЖ и соседних органов (в 74%), относится к генетическим нарушениям. Специфическая картина отсутствует из-за множественного поражения: возникает желчнокаменная болезнь, сахарный диабет, анемия, диарея с быстрой дегидратацией, снижение веса.
Методы диагностики заболевания
Определить увеличение ПЖ при объективном осмотре нельзя: из-за забрюшинного расположения железа не поддается пальпации. Скрининговым методом является ультразвуковое исследование (УЗИ). С его помощью определяются:
- размеры,
- четкость границ,
- эхогенность (плотность) тканей − повышенная или сниженная,
- наличие образований,
- расширение общего протока.
При необходимости, проводятся:
- рентгенологическое исследование,
- КТ (компьютерная томография) с введением контрастного вещества,
- эндоскопическая резонансная холангиопанкреатография,
- магнитно-резонансная холангиопанкреатография.
Дополнительно назначается ЭФГДС (эзофагофиброгастродуоденоскопия) для исследования состояния желудка и луковицы ДПК и pH-метрия для определения кислотности желудочного сока.
Лабораторные методы исследования включают анализы крови:
- общеклинический,
- на сахар,
- нагрузочные тесты с углеводным завтраком, инсулином,
- амилазу,
- инсулин во время спонтанного приступа инсулиномы,
- глюкагон,
- гастрин натощак.
Все исследования рекомендуется делать только по назначению специалиста. Их объем, необходимый для верификации диагноза, определяет врач. Он также анализирует, что могут означать результаты анализов, при необходимости, назначает препараты, которыми можно полечить выявленную патологию.
Способы лечения недуга
Способ лечения зависит от выявленной патологии. При наличии образований в ПЖ применяются оперативные методы. Объем хирургического вмешательства зависит от заболевания и его тяжести.
При воспалительных процессах используют комплексную терапию с применением медикаментозных средств, диеты, физиотерапевтических методов. При острых состояниях или увеличении ПЖ, обусловленной опухолью, псевдокистой, конкрементом или отеком при панкреонекрозе, лечение проводится в стационаре. Тактика в каждом случае индивидуальна, зависит от многих факторов. При неясной патологии, требующей оперативного вмешательства, вопрос о конкретном методе хирургического вмешательства решается коллегиально врачами нескольких специальностей. Необходимо это из-за высокой сложности таких операций, тяжелых осложнений и длительного послеоперационного лечения.
Обострение хронических форм, не представляющих опасности для жизни, лечится в домашних условиях под наблюдением врача.
Медикаментозная терапия
Медикаментозное лечение при воспалительном процессе в поджелудочной железе направлено:
- на купирование боли,
- на временное блокирование ферментной активности ПЖ (при обострении хронического панкреатита),
- на уменьшение секреции желудка, желчного пузыря,
- на снятие спазма и повышение проходимости протоков,
- на подавление патогенной микрофлоры,
- на детоксикацию,
- на дезинтоксикацию,
- на профилактику кровотечений и подавление секреции ПЖ,
- на предупреждение инфекций путем применения средств антибактериальной терапии.

Терапия индивидуальна, зависит от установленного диагноза, тяжести состояния пациента, направлена на восстановление функций поджелудочной железы и смежных с ней органов пищеварительного тракта.
С этой целью применяется ряд медикаментозных средств:
- обезболивающие препараты — спазмолитики, холинолитики, анальгетики,
- искусственный соматотропин – гормон роста (Октреоцид, Сандостатин), для уменьшения зоны некроза и блокирования синтеза ферментов поджелудочной железой,
- ингибиторы протонной помпы для снижения кислотности желудочного сока (Париет, Контролок, Омез),
- блокаторы Н2-гистаминовых рецепторов (Квамател, Циметидин),
- растворы электролитов и белковые препараты крови (Гемодез, Реополиглюкин, Альбумин) − с целью борьбы с интоксикацией и шоком,
- антибиотики для лечения или предупреждения инфекции (цефалоспорины, фторхинолоны),
- противомикробные препараты (Метронидазол),
- антигистамины (Димедрол, Супрастин),
- диуретики (Лазикс),
- ферменты в качестве заместительной терапии,
- инсулин при развившемся сахарном диабете,
- глюкозу при инсулиноме для того, чтобы повышать сахар в крови,
- препараты, подавляющие инсулин: Диазоксид, Октреотид и гормон ПЖ — Глюкагон.
Хирургическое вмешательство
Во многих случаях при увеличенной ПЖ необходимо хирургическое лечение. Его применяют при наличии различных образований (камни, опухоли, кисты, абсцессы), панкреонекрозе, стенозах. Сегодня существует много современных медицинских технологий проведения малоинвазивных и бескровных оперативных вмешательств. Они максимально сохраняют орган, сводят к минимуму развитие осложнений, укорачивают сроки реабилитации, улучшают прогноз и качество жизни пациента. В тяжелых и запущенных ситуациях используются классические лапаротомические (со вскрытием брюшной полости) и люмботомические (со вскрытием забрюшинного пространства) методы лечения.
Народные средства
Поджелудочная железа – центральный орган не только пищеварительной и эндокринной системы, но и всего организма. При ее патологии могут быстро развиться необратимые изменения с неблагоприятным прогнозом для жизни с высокой смертностью.
Лечение должно проводиться высококвалифицированными специалистами, в условиях медицинского учреждения или домашних под контролем врача. При увеличении размеров ПЖ, даже при отсутствии клинических проявлений, любой народный метод лечения опасен прогрессированием или обострением патологического процесса, возникновением аллергических реакций.
Диета при увеличенной ПЖ
Если на УЗИ выявлено небольшое превышение размеров ПЖ, она немного выступает за границы допустимых норм, имеет выпуклую границу в месте патологического образования, эффективность лечения зависит не только от правильно подобранной терапии, но и от питания пациента.
Каждому больному с увеличенной ПЖ необходима диета, если это увеличение неврожденное или физиологическое, а признак патологии. От употребляемой человеком пищи зависит качество его жизни. Диетическое питание может предотвратить развитие болезни или ее тяжелых осложнений, приостановить прогрессирование процесса. При уже имеющихся функциональных нарушениях и больших размерах ПЖ ограничения в определенных продуктах могут назначаться на длительный срок. Иногда их приходится соблюдать всю жизнь, поскольку полное излечение пораженной поджелудочной железы невозможно. Погрешности в назначенной диете провоцируют развитие болезни или рецидив.
Диетическое питание назначается индивидуально, зависит от заболевания, тяжести состояния, этапа лечебного процесса. Специально разработанные лечебные диеты, которые учитывают эти правила, используются при изменениях в паренхиме поджелудочной железы (столы № 5, 1 по Певзнеру в различных вариантах). При сахарном диабете, когда поражена часть ПЖ, отвечающая за продукцию инсулина, назначается стол № 9, и придерживаться его необходимо всю жизнь.
Лучшая профилактика увеличения поджелудочной железы – правильное питание, отказ от вредных привычек, своевременное обращение за медицинской помощью.
Тест: на определение риска сахарного диабета 2 типа

Источник
Важность нормального функционирования поджелудочной железы для деятельности организма должна быть известна каждому. Именно эта железа вырабатывает такие гормоны как глюкагон, инсулин и липокаин.
Эти гормоны берут активное участие в обменных процессах организма. Также поджелудочная железа вырабатывает ряд ферментов, которые помогают переварится и усвоится пище.
От размеров и состояния железы зависит ее работа. Любое изменение в строении или если она увеличена размере может свидетельствовать о наличии заболевания. Это может быть, как панкреатит, так и некроз железы.
Своевременное лечение в данных случаях чрезвычайно важно, так как заболевания поджелудочной железы развиваются очень быстро и без лечения приводят к смерти пациента.
Иногда врачи могут пропустить начальную стадию заболевания, ведь в большинстве случаев оно не сопровождается какими-либо симптомами. Поэтому если пациент чувствует боли в области верхней части живота, то врач назначает ультразвуковое исследование поджелудочной железы.
Описание поджелудочной железы
В нормальном состоянии поджелудочная железа имеет следующие размеры в зависимости от возраста человека: головка — 18-26 сантиметров, хвостик — 16-20 сантиметров. Орган расположен в верхней части живота, за желудком возле желчного пузыря.
Так как поджелудочная железа расположена за другими органами, обнаружить изменение ее структуры и определить быстро, что она увеличена, путем пальпации невозможно. В таких случаях обязательно прохождение УЗИ или МРТ органа.
При данных типах диагностики специалист способен определить размеры поджелудочной железы, наличие новообразований, например, кист и наличие очагов воспаления, которые могут затрагивать, как хват, так и располагаться в головке.
Для постановки диагноза также необходимо посетить гастроэнтеролога, который руководствуясь снимками и результатами других анализов определить тип заболевания.
 Наиболее вероятной причиной возникновения болевых ощущений в области поджелудочной железы является развитие панкреатита. У больных панкреатитом на УЗИ видно изменение размера органа, может быть увеличен хвост и головка поджелудочной.
Наиболее вероятной причиной возникновения болевых ощущений в области поджелудочной железы является развитие панкреатита. У больных панкреатитом на УЗИ видно изменение размера органа, может быть увеличен хвост и головка поджелудочной.
Причем общее увеличение железы является не настолько опасным для жизни человека, как ее локальное увеличение, то есть, если увеличен именно хвост или головка.
Панкреатит сложно обнаружить в период обострения заболевания. При сильных болях размеры поджелудочной железы соответствуют норме, и она не увеличена. Прежде чем делать диагностику органа необходимо подождать минимум 6-7 часов после приступа, и только потом определить, в каком состоянии находится хвост, да и сам орган, увеличен или нет
При диагностике врачу нужно не упустить даже незначительное изменение, если увеличена поджелудочная железа. Это может свидетельствовать как о панкреатите, так и развитии онкологии.
При развитии раковых заболеваний наблюдается локальное увеличение хвоста или головки органа. Для панкреатита характерно увеличение всего органа, а также нарушение его однородности и границ.
Причины заболевания
Специалисты выделяют несколько главных причин заболеваний поджелудочной железы. Среди них выделяют наследственный фактор, нарушение структуры тканей органа, а также несвоевременно выявленные или недопеченные заболевания. Эти причины могут как в комплексе, так и по отдельности вызывать болезни органа.
Основным признаком панкреатита является локальное увеличение поджелудочной железы, например, хвоста. Причины здесь могут быть в следующем:
- наличие камня, который расположен в дополнительной протоке;
- аденома органа с расположенными на нем кистами;
- псевдокиста поджелудочной;
- гнойные абцессы в области хвоста поджелудочной;
- злокачественные новообразования на органе;
- дуоденит двенадцатиперстной кишки;
- новообразования на малом сосочке двенадцатиперстной кишки.
Признаки воспалительного процесса поджелудочной железы
У каждого человека заболевание поджелудочной железы протекают индивидуально, в зависимости от тяжести заболевания и индивидуальной переносимости, а также локализации воспаления, это может быть тело, головка, хвост.
Главным признаком воспаления поджелудочной железы являются сильные болевые ощущения, которые бывают как режущего, так и тянущего характера. Эти боли могут быть длительного характера и они не связаны с приемами пищи. В зависимости от тяжести заболевания усиливаются и боли в области поджелудочной железы.
Болевые ощущения возникают и в области сердца, а также лопаток. Очень часто боль может быть настолько сильной, что у человека будет болевой шок. В медицинской практике известны случаи летального исхода, причиной которого была сильная боль.
Второстепенными признаками заболевания поджелудочной является тошнота, рвота, нестабильный стул. Также характерно, что увеличивается хвост поджелудочной железы, которые определяется при ультразвуковой диагностике.
Признаками этого могут быть изменения цвета кожи лица. Она приобретает желтоватый цвет, а кожа пальцев рук становится бледно-синего оттенка.
Способы лечения воспалительных процессов поджелудочной железы
Прежде чем приступить к лечению и снятию воспаления органа необходимо проконсультироваться у нескольких специалистов, чтобы исключить наличие сопутствующих заболеваний.
Перед посещением врача, больной должен исключить из рациона жирную, жареную и копченую пищу и не употреблять алкоголь. Также нельзя греть поджелудочную железу.
 Чаще всего лечение поджелудочной железы будет состоять из комплексных мероприятий: переход на диетическое питание, физиотерапия и в случаях заболевания средней тяжести, прием медикаментов.
Чаще всего лечение поджелудочной железы будет состоять из комплексных мероприятий: переход на диетическое питание, физиотерапия и в случаях заболевания средней тяжести, прием медикаментов.
Вариант хирургического вмешательства рассматривается для каждого отдельного пациента в зависимости от тяжести заболевания, операция на поджелудочной железе проводится только в крайнем случае.
Воспаление поджелудочной железы у детей
По данным медицинской статистики, количество детей страдающих заболеваниями поджелудочной железы с каждым годом растет.
Причиной этого могут стать:
- неправильное питание,
- генетическая предрасположенность
- или отравления организма.
Детский организм более остро реагирует на различные раздражающие факторы.
Выявить заболевание у детей на ранней стадии может быть проблематично. Это может повлечь за собой постановку неверного диагноза и назначение неэффективного лечения.
Основными заболеваниями поджелудочной у детей являются реактивный и хронический панкреатит, реже встречается острый панкреатит.
Помощь при заболеваниях поджелудочной железы
При возникновении болевых ощущений в области органа рекомендуется на сутки полностью отказаться от пищи и принимать обильное щелочное питье. Это может быть минеральная вода без газа. В область пупка следует приложить лед или грелку с холодной водой. Это поможет уменьшить боль.
 Если боль не становиться меньше, то можно принять 1-2 таблетки но-шпы. Она снимает возникшие спазмы и помогает уменьшить болевые ощущения. Не рекомендуется принимать другие лекарства и таблетки при панкреатите без назначения врача.
Если боль не становиться меньше, то можно принять 1-2 таблетки но-шпы. Она снимает возникшие спазмы и помогает уменьшить болевые ощущения. Не рекомендуется принимать другие лекарства и таблетки при панкреатите без назначения врача.
Даже после того как боль уменьшилась необходимо обратиться к врачу, если боль сильная, то вызвать скорую помощь. Ни в коем случае не нужно без назначения врача принимать какие-либо медикаменты.
Врачи напоминают о том, что боли не возникают сами по себе, у них всегда есть причины. Это может стать первым симптомов серьезного заболевания, иногда даже онкологического. Несвоевременное диагностирование и лечение заболевания может привести к полному удалению органа.
Поделитесь с друзьями в соц.сетях
Источник


