Узи поджелудочной железы газы
УЗИ поджелудочной железы – это один из этапов эхографического исследования внутренних органов живота. Из-за глубокого расположения в брюшной полости поджелудочную железу при УЗ сканировании удается увидеть полностью не у всех больных. У тучных пациентов или страдающих метеоризмом, часто врач УЗД может рассмотреть железу фрагментарно (как правило, только ее головку и тело).
Показания
Показания к УЗИ поджелудочной железы (по латыни pancreas) следующие:
- острые или хронические боли в верхнем отделе живота;
- рвота по непонятным причинам;
- желтуха;
- опухоль верхнего отдела живота или внезапное увеличение объемов живота;
- повышение температуры тела;
- подозрение на злокачественную опухоль (рак);
- появление жидкости в животе;
- хронический рецидивирующий панкреатит;
- возможное развитие тяжелых последствий острого панкреатита (псевдакисты, гематомы, абсцесса);
- патология печени и желчного пузыря с возможным переходом заболевания на pancreas;
- травма живота.
Задачи исследования
Основные задачи, которые встают перед врачом при проведении эхографии поджелудочной железы:
- выявить местоположение,
- конфигурацию,
- размеры,
- отчетливость контуров,
- строение паренхимы,
- эхогенность (отражательную способность органа при УЗИ поджелудочной железы),
- диаметр главного панкреатического (Вирсунгова протока) и желчевыводящего протока, состояние окружающей клетчатки,
- состояние сосудов, расположенных рядом с органом.
По показаниям проводят более детальное изучение степени кровотока в сосудах внутри поджелудочной железы и кровоснабжающих ее.
Кроме того, если выявлены какие-то отклонения от нормы, врач должен провести различие между аномалиями строения органа, воспалением и опухолью, очаговыми формами жировой дистрофии, старческими изменениями и хроническим панкреатитом. При необходимости может быть выполнен забор крошечного участка ткани железы тонкой иглой под контролем ультразвука для последующего изучения в гистологической лаборатории и постановки точного диагноза.
Подготовка
Предварительная подготовка к УЗИ поджелудочной железы и печени не требуется, однако обследование облегчается, если пациент придёт натощак. Рекомендуется отказаться от еды в течение 9-12 часов до исследования.
Примерно в 30% случаев исследование бывает затруднено из-за метеоризма, поэтому рекомендуется держать свой рацион под контролем и исключить за пару дней до визита к врачу из своего рациона овощи, фрукты, черный хлеб, молочные продукты, бобы. Можно употреблять отвар семян укропа или мяты и препаратов, снижающих газообразование. Подготовиться и опорожнить кишечник желательно перед исследованием или за день до него, к применению клизм или слабительных перед УЗИ поджелудочной железы прибегать не следует.
Если пациент прицельно направлен на исследование Вирсунгова протока, то на него следует приходить после завтрака.
Как проводится
Перед УЗИ поджелудочной железы пациента просят освободить живот от одежды и лечь навзничь на кушетку. Врач наносит специальный гель на живот в район проекции поджелудочной железы и прикладывает датчик к этой области. Во время исследования пациента просит делать глубокий вдох и задержать ненамного дыхание или надуть живот вперед «барабанчиком» для того, чтобы сместить кишечник и лучше увидеть железу.
Для визуализации различных отделов органа врач делает качательные или вращательные движения датчика по животу в эпигастральной области, замеряет размеры органа, рассматривает его структуру и окружающие ткани. Исследование всего органа занимает не больше 5-8 минут и не доставляет пациенту боли или каких-либо других неприятных ощущений.
Нормальные показатели
В норме поджелудочная железа расположена в области эпигастрия и имеет следующие эхо признаки.
- По форме бывает «колбасовидная», «гантелевидная» или на подобии «головастика».
- Очертания должны быть ровные, четкие, с отграничением от окружающих тканей.
- Нормальные размеры железы у взрослых: головка – 18-28 мм, тело 8-18 мм, хвост 22-29 мм. У детей размеры зависят от их роста и колеблются в следующих пределах: головка – 10-21 мм, тело – 6-13 мм, хвост – 10-24 мм.
- Эхогенность, т.е. отражающая способность – средняя (сопоставима с эхогенностью неизмененной печени). С возрастом она становится повышенной.
- Эхо структура однородная (гомогенная, мелкозернистая или крупнозернистая).
- Сосудистый рисунок – без деформации.
- Вирсунгов проток – не расширен (диаметр его в норме 1,5-2,5 мм).

На данном изображении видна поджелудочная железа без патологий. Отмечается нормальная эхогенность и однородная структура.
Расшифровка
Какие ультразвуковые симптомы может выявить врач при исследовании поджелудочной железы? Расшифровка УЗИ поджелудочной железы требует понимания следующих терминов и симптомов.
Симптом «маленькой поджелудочной железы» – описывается при равномерном уменьшении размеров органа, но отсутствии клиники какой-либо патологии железы. Чаще всего характерен для пожилых пациентов при «старении» железы.
Симптом дольчатой поджелудочной железы – характерен для замещения нормальной ткани железы на жировую (липоматоз). Липоматоз на УЗИ характеризуется повышенной эхогенностью (в таком случае железа выглядит светлее на оборудовании)
Симптом диффузного увеличения поджелудочной железы – выявляется при воспалении pancreas. Характеризуется увеличением размеров и пестрой картиной за счет участков воспаления и уплотнения. Диффузное изменение поджелудочной железы повод срочно начать дальнейшие анализы и обследоования.
Большая опухоль головки железы с незначительным расширением Вирсунгова протока – выявляется при воспалении головки железы, при раке и псевдокистах.
Симптом «застежки» – описывается при неравномерном расширении главного панкреатического протока и уплотнении его стенок. Бывает при хроническом панкреатите или псевдокистах.
Симптом локального утолщения тела pancreas – характерен для начальных этапов развития опухолей в области головки железы.
Симптом неравномерного (фокального) увеличения поджелудочной железы – типичен для панкреатитов, объемных образований, иногда может возникать в норме при отсутствии какого-либо заболевания.
Симптом атрофии хвоста поджелудочной железы – выявляется при медленно развивающейся опухоли головки поджелудочной железы.
Признаки диффузных изменений
Если врач в заключении протокола исследования написал о наличии диффузных изменений поджелудочной железы, значит он выявил отклонения от нормы в ее размерах в большую или меньшую сторону и изменения структуры. Структура при этом становится как бы пятнистой, в ней чередуются темные и светлые участки. Эти изменения бывают при панкреатите (воспалении), липоматозе (т.е. замещении нормальной ткани жировой), эндокринных заболеваниях, патологии кровоснабжения в железе при атеросклерозе, после хирургических вмешательств, при постоянных стрессах.
Дальнейшая постановка диагноза должна проводиться под контролем опытного врача.
Выявляемые патологии
Обычно УЗИ поджелудочной железы выполняют одновременно с исследованием других органов ЖКТ. Поэтому это исследование показывает изменения не только поджелудочной, но и соседних органов. Что же касается конкретно поджелудочной железы, то врач может выявить эхо признаки, указывающие на:
- острый или хронический панкреатит;
- диффузные изменения паренхимы органа;
- кисты;
- опухоли и опухолевидные образования;
- аномалии строения;
- камни панкреатического или желчного протоков;
- абсцесс;
- некроз;
- изменения, характерные для «старения» органа;
- увеличение расположенных рядом лимфатических узлов;
- жидкость в животе.
Что говорит о липоматозе?
При липоматозе поджелудочная железа на экране УЗИ-сканера выглядит очень светлой на фоне расположенных вокруг нее тканей или даже становится совсем белого цвета. При липоматозе размеры, как правило, немного больше нормы. Это происходит за счет замещения ее нормальной ткани на жировую. Чаще всего белая поджелудочная железа отображается у людей, страдающих ожирением и сочетается с таким диагнозом как жировой гепатоз (аналог липоматоза – замещение нормальной ткани печени на жировую, размеры печени также увеличиваются).
Признаки панкреатита
Панкреатит – заболевание поджелудочной железы, проявляющееся ее воспаление, которое может быть вызвано очень большим количеством причин (злоупотребление алкоголя, желчнокаменная болезнь, аутоиммунные заболевания, повышение липидов в крови, вирусные инфекции, травмы, эндокринные заболевания, чрезмерное употребление некоторых лекарственных препаратов и другие). Диагноз острого панкреатита можно установить на основании клиники (боль в типичных местах) и отклонений в анализах крови, УЗИ при этом играет вспомогательную роль, помогает выявить развитие возможных осложнений.
При остром воспалении могут наблюдаться все или некоторые из нижеперечисленных УЗ-признаков:
- Железа может оставаться нормальной при легком течении или на начальной фазе;
- Увеличение размеров;
- Снижение эхогенности, т.е. затемнение;
- Неоднородность структуры;
- Расширение главного панкреатического протока;
- Отек или истончение окружающих тканей и органов;
- Накопление жидкости в структуре самой железы или спереди от нее, с формированием псевдокист.
Неоднократные повторения острого воспаления приводят к пожизненным трансформациям в железе и развитию хронического панкреатита. На начальных этапах железа увеличена, ее эхогенность снижена (темная), выявляется расширение выводного протока.
Со временем структура железы делается разнородной с более яркими участками, может увеличиваться в размерах. Могут появляться псевдокисты, кальцификаты или камни, дающие тень. Выводные протоки расширяются.
При запущенном течении болезни железа сморщивается, становится маленькой и пестрой.
Пройдите наш тест на признаки панкреатита и узнайте какова его вероятность в Вашем случае.
Эхопризнаки рака
Объемные изменения в поджелудочной железе могут быть любой характеристики – полностью черными, темными, слабо отличимыми от нормальной ткани, светлыми или разнородными, могут быть разных размеров – от нескольких мм до нескольких см, выбухая при этом через контур органа. К объемным образованиям относятся аденомы, гемангиомы, липомы, псевдокисты, лимфомы, гематомы, рак и другие.

На данном изображении визуализируется раковая опухоль поджелудочной железы (подписана как “tumour”) позади и в стороне от селезёнки (“spleen”) – ориентир
В течение последних десятков лет в нашей стране отмечено увеличение заболеваемости раком поджелудочной железы почти в четыре раза. Наиболее частыми симптомами рака являются пожелтение кожных покровов и слизистых, боли в верхнем отделе живота и беспричинное похудание. В 70 % случаев опухоль (рак) располагается в головке поджелудочной железы.
О раке поджелудочной железы могут говорить следующие эхо признаки:
- очаговое образование в одном из отделов железы, чаще гипоэхогенное или смешанной эхогенности, с темным ободком по периферии,
- образование обычно хорошо определяются, имеет четкий контур,
- деформируется внешний контур самой железы,
- расширение Вирсунгова протока и холедоха,
- увеличение расположенных рядом лимфоузлов,
- метастазы в печени обнаруживаются в 30% случаев.
Для чего нужна пункция и как она проводится
Для чего же нужна пункция поджелудочной железы? Если у пациента впервые обнаружено какое-либо неясное тканевое образование в железе, то для постановки точного диагноза необходимо выполнить его пункцию тонкой иглой под контролем ультразвука. Кроме того, пункцию могут проводить в лечебных целях для эвакуации псевдокист, абсцессов или жидкости вокруг железы.
Противопоказаниями к пункции являются некоторые заболевания крови, сопровождающиеся сниженными количеством тромбоцитов, замедлением времени свертывания крови. С осторожностью пункцию также делают больным в тяжелом состоянии.
Перед пункцией пациенту обрабатывают кожу спиртом и йодом в месте будущего прокола. Как правило, для пункции делают местную анестезию. Затем прокалывают кожу специальной проводниковой иглой, через которую потом вводят другую тонкую иглу, наблюдая за ее направлением с помощью УЗ-сканера. Когда кончик иглы достигнет очага поражения, с помощью шприца врач отсасывает небольшое количество ткани, вытаскивает иглу и наносит материал на специальное стекло или в пробирку. Подготовленные таким образом результаты пункции передаются в лабораторию для дальнейшего изучения.
Зачастую только пункции и анализа тканей можно говорить о точной постановке диагноза.

Пункция поджелудочной железы под контролем УЗИ
Эндоскопическое ультразвуковое исследование поджелудочной железы
При обычном ультразвуковом исследовании не всегда можно получить нужные результаты. Так как через переднюю брюшную стенку не всегда удается хорошо рассмотреть небольшие изменения в структуре поджелудочной железы из-за ее глубокого расположения. Новая современная методика эндоскопическое (или эндо) УЗИ помогает приблизиться к органу для более точного и достоверного исследования. Эндоскопическое (или эндо) УЗИ позволяет выявить объемные образования поджелудочной железы и ее протоков на ранних стадиях, а также выявить глубину их прорастания в окружающие органы, поражение сосудов, ближайших лимфоузлов.
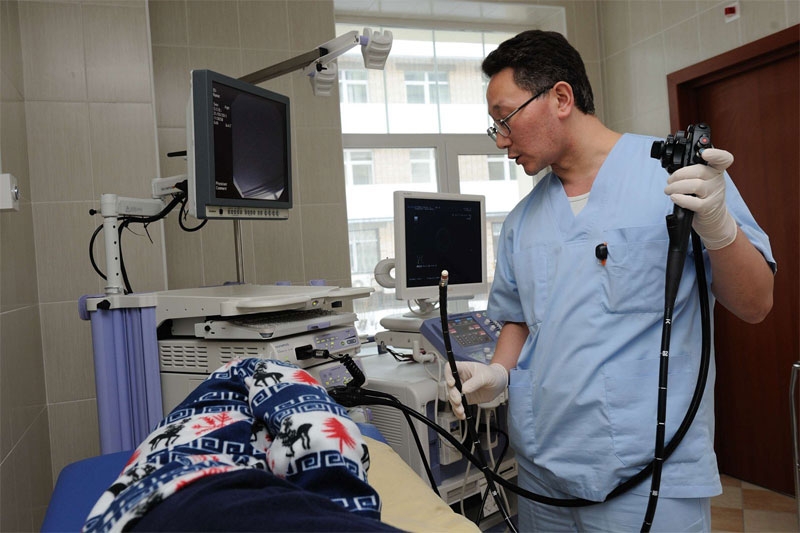
Врач готовится к проведению эгдосонографии поджелудочной железы
Эндоскопическое (эндо) УЗИ включает в себя введение специальной длинной трубки с видеокамерой и маленьким ультразвуковым датчиком на конце через нос или рот в желудок и двенадцатиперстную кишку. Эндоскопическое (эндо) УЗИ проводится под контролем опытного врача. Подготовиться к такому исследованию пациенту нужно также как к УЗИ через живот. Его выполняют строго натощак с предварительной медикаментозной подготовкой пациента для снижения его волнения перед процедурой.
Снимки (галерея с ультразвуковыми изображениями)
Источник
Метеоризм — широко распространенное состоянием человеческого организма. Его суть заключается в увеличении объема газов, блуждающих по желудочно-кишечному тракту.
Метеоризм может появиться у совершенно здоровых людей в случае переедания или употребления продуктов, переработка которых вызывает высокое газообразование.
При неправильном соотношении между образованием газов в кишечнике, его функции всасывания и выведением кала, возникают условия для чрезмерного скопления газов в пищеварительном тракте.
В кишечнике человека существуют три главных источника газа:
- воздух, заглатываемый вместе с пищей;
- газы, попадающие в ЖКТ из крови;
- газы, которые образуются в просвете слепой кишки.
У здорового человека норма газов, находящихся в желудочно-кишечном тракте, составляет примерно 200 мл.
Ежесуточно, через прямую кишку здорового человека выделяется приблизительно 600 мл газов.
Но эта цифра не точная, так как существуют индивидуальные различия, которые варьируются от 200 до 2 600 мл. Неприятный запах газов, выделяемых из прямой кишки, обусловлен присутствием ароматических соединений, к коим относятся:
- сероводород,
- скатол,
- индол.
 Эти запахи образуются в толстом кишечнике в процессе воздействия микрофлоры на непереваренные тонкой кишкой органические соединения.
Эти запахи образуются в толстом кишечнике в процессе воздействия микрофлоры на непереваренные тонкой кишкой органические соединения.
Газы, накапливающиеся в кишечнике, представляют собой пузырчатую пену, в которой каждый пузырек заключен в слой вязкой слизи. Эта скользкая пена тонким слоем покрывает поверхность слизистой оболочки кишечника, а это, в свою очередь, ухудшает пристеночное пищеварение, нарушает всасывание питательных веществ, снижает активность ферментов.
Причины чрезмерного газообразования
Причины метеоризма могут быть самыми разными. Это состояние может появиться у новорожденного младенца из-за нарушения функции ферментной системы или ее несовершенства, если поджелудочная не в порядке.
Недостаточная численность ферментов приводит к тому, что огромное количество не переваренных остатков пищи попадает в нижние отделы пищеварительного тракта, в результате чего происходит активизация процессов гниения и брожения с выделением газов.
Подобные нарушения могут возникнуть при дисбалансе в питании и при некоторых заболеваниях:
- дуодените,
- гастрите,
- холецистите,
- панкреатите, воспаляется поджелудочная.
 У здорового человека большая часть газов поглощается обитающими в кишке бактериями. При нарушении баланса между газовырабатывающими и потребляющими газ микроорганизмами возникает метеоризм.
У здорового человека большая часть газов поглощается обитающими в кишке бактериями. При нарушении баланса между газовырабатывающими и потребляющими газ микроорганизмами возникает метеоризм.
Из-за нарушения двигательной активности кишечника, которое обычно возникает после операций на брюшной полости, происходит растяжение кишечника, а это еще одна причина развития метеоризма.
В результате медленного пассажа пищевых масс происходит усиление процессов гниения и брожения и, как следствие, повышение газообразования. Скапливающиеся газы, вызывают в малоподвижной кишке приступообразные боли.
Причиной избыточного газообразования в кишечнике могут стать продукты питания. Кроме продуктов, содержащих грубую клетчатку и бобовых культур, к этим «виновникам» можно причислить газированные напитки, баранье мясо, молоко, квас.
К метеоризму могут привести эмоциональные перенапряжения и нервные расстройства. Подобные последствия обусловлены замедлением перистальтики и спазмом гладкой мускулатуры, которые могут возникнуть при стрессе.
В зависимости от причины возникновения метеоризм делится на следующие виды:
- вследствие чрезмерного бактериального роста в тонкой кишке и нарушении биоза толстого кишечника;
- при богатой целлюлозой диете и употреблении в пищу бобов;
- при местных и общих расстройствах кровообращения;
- при нарушении пищеварения (желчнокаменная болезнь, гастрит, панкреатит, в том числе и билиарнозависимый панкреатит);
- при подъеме на высоту, в этот момент газы расширяются и увеличивается давление в кишечнике;
- при механическом нарушении выделительной функции кишки (спайки, опухоли);
- метеоризм, обусловленный нервно-психическими расстройствами и психоэмоциональными перегрузками;
- в результате нарушений перистальтики кишечника (интоксикации, острые инфекции).
Симптомы метеоризма
Метеоризм проявляется приступами схваткообразных болей или вздутием живота, может сопровождаться отрыжкой, тошнотой, потерей аппетита, поносами или запорами.
Существует два варианта проявления метеоризма:
- В некоторых случаях основными симптомами метеоризма является увеличение живота, происходящее за счет вздутия кишечника, а из-за спазма толстой кишки газы не отходят. Человек при этом ощущает дискомфорт, боль, распирание живота.
- Другой вариант проявляется регулярным, бурным отхождением газов из кишечника, а это ограничивает полноценное пребывание в обществе и качество жизни. Хотя болевой синдром в этом случае выражен незначительно. Больше беспокоят «переливания» и урчание в животе.
Характерны для метеоризма и симптомы, несвязанные с кишечником и с тем, что воспалена поджелудочная. Это могут быть нарушения со стороны сердечно-сосудистой системы:
- нарушение ритма;
- жжение в области сердца;
- бессонница;
- частая смена настроения;
- общая утомляемость.
Лечение метеоризма
Лечение основано на устранении причины избыточного газообразования и включает в себя следующие этапы:
- лечение болезней, являющихся причиной метеоризма;
- щадящая диета;
- использование биопрепаратов для лечения нарушений биоценоза;
- восстановление двигательных нарушений;
- удаление из просвета кишечника накопившихся газов.
Для лечения метеоризма применяются поглощающие средства:
- белая глина;
- в больших дозах активированный уголь;
- диметикон;
- полифепан;
- полисорб.
 Эти препараты уменьшают всасывание газов, токсичных веществ и способствуют их быстрому выведению. Ветрогонный эффект при метеоризме оказывают некоторые настои из растений, которые можно приготовить из фенхеля, укропа, тмина, листьев мяты, кориандра.
Эти препараты уменьшают всасывание газов, токсичных веществ и способствуют их быстрому выведению. Ветрогонный эффект при метеоризме оказывают некоторые настои из растений, которые можно приготовить из фенхеля, укропа, тмина, листьев мяты, кориандра.
При относительной или абсолютной нехватке секреции ферментов пищеварения нарушается процесс переваривания главных ингредиентов пищи, появляется метеоризм,
При недостаточной секреции кишечных, желудочных и поджелудочной желез применяются средства заместительной терапии, это ферменты для поджелудочной железы, препараты:
- естественный желудочный сок;
- пепсин;
- панкреатин;
- другие комбинированные препараты.
Питание
Щадящее питание, если есть метеоризм, заключается в исключении продуктов, которые в избыточном количестве содержат грубую клетчатку (крыжовник, виноград, щавель, капуста), а также бобовые культуры и пищу, способную вызвать бродильную реакцию (газировка, пиво, квас).
В рацион больного следует включать рассыпчатые каши, кисломолочные продукты, фрукты и овощи в вареном виде, отварное мясо, пшеничный хлеб с отрубями.
Источник


