Воспаление поджелудочной железы латынь
Поджелудочная железа или Pancreas на латыни – является одной из самых больших желез в организме человека. На сегодня данный орган относят, как к пищеварительной, так и к выделительной системе, поскольку эта важнейшая структура выполняет ряд самых основных функций в организме человека – выработку ферментов для переваривания поступающей в организм пищи, производство гормонов и инсулина.
Именно ферменты, входящие в состав панкреатического сока, справляются с переработкой еды, и распределением полезных элементов между разными структурами. Гормоны, которые производятся здесь же, помогают регулировать обменные процессы с участием углеводов, жиров и белков.
Функции органа
Как говорилось выше, поджелудочная железа выполняет значительное число важнейших функций в организме человека:
- выработка ферментов, которые путем переваривания раскладывают на полезные компоненты жиры, белки, углеводы. Этими ферментами являются химотрипсин, трипсин, амилаза и липаза (панкреатического типа);
- сок (панкреатический), который накапливается в процессе работы поджелудочной, содержит достаточное количество бикарбоната, он играет основную роль в нейтрализации кислотности желудочного сока;
- островки Лангерганса, которые не являются частью пищеварительной системы, вырабатывают гормоны – инсулин и глюкагон. Именно они отвечают за корректный процесс переработки углеводов, и преобразование их в энергию. Инсулин, к тому же, препятствует развитию сахарного диабета, уменьшая количественное содержание глюкозы в крови;
- сам орган контролирует свою работу путем выработки антиферментных компонентов, которые не дают стенкам железы повреждаться от соков. Тем самым закрывая возможность образования патологических процессов. Различные же повреждения и неправильный образ жизни, могут стать причиной сбоя в работе этой функции
Интересно! Данный орган единственный, который по праву можно отнести к двум противоположным системам организма, и выполняющий внутренние и внешнесекреторные задачи.
Строение органа
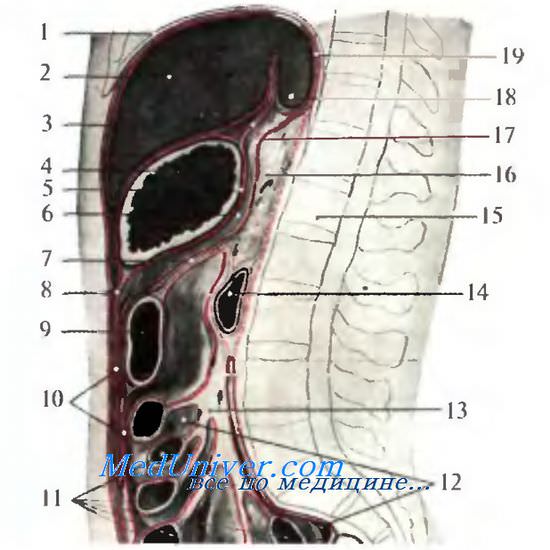
Исходя из названия органа, можно легко догадаться, что он располагается с задней стороны желудка. По форме железа является вытянутой долькой, и достаточно плотно прилегает к двенадцатиперстной кишке. По отношению к позвоночнику, ее топографически можно определить на уровне 1-2 позвонка, в забрюшинном объеме.
Сама поджелудочная железа состоит из нескольких отделов:
- головка. Эта часть самая близкая к кишке, так что последняя огибает ее по дуге. Имеет перегородку между собой и основным телом железы, в виде бороздки. В ней обустроилась воротная вена. От головки отходит первый проток, который потом соединяется с основным;
- тело. Эта часть железы имеет форму в виде треугольника, стороны которого принято называть нижней, задней и передней частью;
- хвост. Как правило, эта часть органа выглядит как груша или сглаженный конус. Своими размерами достигает селезенки.
Важно! Знания о строении поджелудочной железы помогают определить заболевание и его сосредоточение.
Отклонения в работе железы и различные патологии
Любые отклонения, связанные с работой описываемого органа, в той или иной степени влияют на самочувствие человека, и на его общее состояние. Причины, которые вызывают те или иные разлады могут иметь разные характеры:
- отклонения во время развития органа;
- механические, химические или физические повреждения;
- воспалительные процессы;
- поражения поджелудочной железы злокачественного характера.
Клиническое проявление той или иной патологии зависит от ряда разнообразных факторов – начиная наследственностью и заканчивая образом жизни конкретного человека. Этим же определяется и форма болезней – острая или хроническая. Симптоматика и проявление разных патологий зависит от возраста больного, его пола, скорости процессов обмена, которые происходят в организме.
Следует понимать, что болезни поджелудочной, как правило, схожи своей симптоматикой, поэтому при самостоятельном определении проблемы можно спутать одну проблему с другой, что часто становится причиной запущенной стадии патологии и осложнений.
Важно! Первые признаки отклонения работы органа должны вынудить любого человека обратиться к специалисту и провести качественное, полноценное обследование, по результатам которого определяется причина сбоев в работе.
Следует отметить, что наиболее частой причиной отклонений выступает воспалительный процесс в тканях органа. Именно он приводит к дальнейшим патологиям железы. Чаще всего такое воспаление протекает в развитие панкреатита острого или хронического характера. Последний при неправильном или затянутом лечении вызывает некротические образования тканей и отмирание органа.
Неправильное, несвоевременно начатое лечение, могут вызвать сбои в анатомическом строении органа и вызвать его дисфункцию.
Итак, разберем основные заболевания поджелудочной железы и особенности с ними связанные:
- хронический панкреатит. Может иметь болезненные ощущения в те периоды, когда происходит обострение патологического процесса. В эти же периоды может сопровождаться вздутиями, запорами, тошнотой, рвотами. Важно, что обострение хронической формы, как правило, происходит на фоне неправильного питания;
- рак. От того, в каком месте сосредоточены злокачественные новообразования, будет зависеть наличие болей, или их полное отсутствие. На более поздних стадиях часто сопровождается жирным калом, тошнотой, рвотой, поносом. Рак вызывает сильное снижение веса, пожелтение кожных покровов;
- киста. Болезненные ощущения могут не проявляться, если образование небольшого размера, или находится в определенном месте. Может вызывать частое желание сходить в туалет, вздутие живота, тошноту и запор;
- сахарный диабет. Не вызывает болезненных ощущений, но может появиться желание рвать. Частая тошнота, обостренное ощущение голода. Сахарный диабет нередко сопровождается постоянным желанием пить, зудом кожных покровов, ощущением сухости слизистых.
Источник

Содержание этой страницы:
Целители Древней Греции называли поджелудочную железу «вся из мяса» — «pancreas». Профессиональным языком медицины является латынь.
Переводим с латинского:
- pancreas — «вся из мяса», современный перевод — поджелудочная железа;
- pancreat — поджелудочная железа;
- pancreatitis , панкреатит+itis — воспаление поджелудочной железы (» itis» — воспаление)
Панкреатит — это воспаление поджелудочной железы
Панкреатит — объединяет гетерогенную (разнородную) группу заболеваний, при которых возникают воспаления поджелудочной железы.
В зависимости от течения заболевания различают две формы острый панкреатит и хронический панкреатит.
Две формы панкреатита:
- Острый панкреатит.
При острой форме панкреатита требуется госпитализация и неотложная помощь профессиональных медицинских работников. При остром панкреатите наблюдается отек, отмирание тканей и фиброз поджелудочной железы.
- Хронический панкреатит.
Хроническая форма панкреатита в 10% случаев возникает как последствия острого панкреатита. Здесь имеется ввиду то, что воспаление поджелудочной железы, соответствующее острой форме в 10% случаев оставит изменения в переболевшем органе.
Хроническая форма панкреатита возникает в 60% случаях как последствия нераспознанного острого панкреатита, то есть были приступы острого панкреатита, но они не были диагностированы как острый панкреатит.
Поджелудочная железа
Поджелудочная железа это один из основных органов, который участвует в пищеварении. Клетки поджелудочной железы вырабатывают ферменты, которые расщепляю пищу.
Ферменты поджелудочной железы высокоактивны:
- липаза расщепляет жиры,
- протеаза расщепляет белки,
- амилаза расщепляет углеводы.
Пища, расщепленная ферментами поджелудочной железы, всасывается через стенки кишечника в кровь и разносится по всему организму.
Если поджелудочная железа вырабатывает ферментов недостаточно, то пища не усваивается организмом. И это понятно — белки, жиры и углеводы не расщепляются, т.к. имеется недостаток липазы, протеазы и амилазы. Не переваренная пища продолжает движение по кишечнику, загнивает, образуются вздутие живота, метеоризм, боли.
При воспалении поджелудочной железы протоки, по которым происходит движение панкреатического сока, сужаются. По этой причине происходит частичное или полное прекращение оттока поджелудочного сока из воспаленного органа. Ферменты приходят в активное состояние и начинают переваривать но не пищу, а саму поджелудочную, наступает так называемое самопереваривание.
Каковы причины воспаления поджелудочной железы — причины панкреатита?

Причины, которые могут вызвать панкреатит (воспаление поджелудочной железы) подробно рассматривались ранее, в статье «Причины панкреатита»
- Алкоголь при панкреатите Наиболее опасно сочетание алкоголя и жирной пищи;
- ЖКБ — желчнокаменная болезнь. Во- первых, само воспаление желчных протоков провоцирует воспаление поджелудочных протоков. Во — вторых, камни (конкременты) могут проникают в общий желчный проток и перекрыть его просвет. В результате происходит механическое препятствие для оттока сока поджелудочной железы.Это приводит к тому, ферменты, которые она выделила не выходят из еще здорового органа, начинают переваривать ткань самой поджелудочной железы. Происходит ее воспаление — панкреатит.
- Острые блюда и специи, например — лук, чеснок, горчица особенно в сочетании с алкоголем — см.памятку;
- Жирная и жареная пища — см.памятку;
- Продукты, вызывающие повышенное газообразование, например — капуста, бобовые, виноград — см.памятку.
- Знаете ли Вы, что есть лекарства, которые разрушают поджелудочную железу — узнать здесь >>
Симптомы панкреатита
Симптомы панкреатита были описаны рассматривались ранее
- Боль — основной симптомом и в острой, и в хронической форме;
- Чувство тяжести в животе, его вздутие;
- Тошнота и рвота — симптомы и острого и хронического панкреатита. Причем, рвота не приносит облегчения состояния больного;
- Диарея (понос), при приеме пищи усиливается диарея;
- Часто присутствуют выраженная общая слабость, сердцебиение и лихорадка.
Локализация боли: верхняя часть живота, вокруг пупка. Боль имеет опоясывающий характер — это значит, что боль ощущается не только в области живота, но и на спине.
Интенсивность боли. Боли при панкреатите, как правило, очень интенсивны, имеют непрерывное и острое течение (т.е. нет волнообразного проявления — то ослабевают, то вновь усиливаются). Продолжительные по времени. При пальпации живота (лат. palpatio — ощупывание) в области пупка, со смещением влево от средней линии живота, больной ощущает боль, но напряжения брюшного пресса не наблюдается и живот остается мягким.
При хроническом панкреатите боли могут наблюдаться от нескольких дней до нескольких недель. Более интенсивны боли при остром панкреатите. При остром панкреатите следует вызвать скорую помощь.
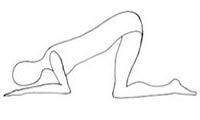
- Боль усиливается. Если принять пищу или лечь на спину. Особенно опасно принятие алкоголя;
- Боль можно уменьшить. Для этого рекомендован отказ от пищи, лед на живот (на околопупочную область, на левое подреберье), коленно-локтевое положение (см. рисунок слева)
- Боль можно уменьшить, принимая лекарственные препараты (см. ниже) также могут снижать интенсивность и даже устранять боль. При хроническом панкреатите продолжительность боли может достаточно широко варьировать от нескольких дней, до нескольких недель.
 Диагностика панкреатита
Диагностика панкреатита
Диагностика это установление медицинского заключения (диагноза) об определении заболевания и состоянии пациента. В основе определения диагноза панкреатит находятся данные лабораторных и инструментальных методов исследования. Подробно описано здесь >>
Первая помощь при остром и обострении хронического панкреатита
Если Вы страдаете от опоясывающей боли вокруг живота, диарея (понос), тошнота или рвота, то, вероятно, происходит обострение хронического панкреатита или приступ острого панкреатита.
Необходимо вызвать скорую помощь.
 Ваши действия до приезда врача:
Ваши действия до приезда врача:
Выполните известную триаду действий — «холод-голод и покой», а именно
- «Выключите» поджелудочную железу из пищеварительного процесса.
- Голод. Нельзя принимать пищу — никакую!
- Вызовите рвоту. В результате пища, которая находится в желудке, устранится из процесса пищеварения.
- Мероприятия по снижению интенсивности боли:
- Холод. Грелку, наполненную водой, поместите в морозильную камеру холодильника. Приложите грелку с замерзшей водой и обернутую тканью на область пупка — чуть выше со смещением влево. Грелку (если ее нет) можно заменить любыми подручными предметами, например, пластиковая бутылка и т.п.
- Инъекции внутримышечные:
— 2% папаверин (2 мл) или Но-шпа (2-4 мл),
— 50% анальгин (2 мл) или баралгин (5 мл). - Покой.
- Можно:
- Алмагель (Алмагель А) — 1 ч.л.
- Минеральные воды — «Боржоми» и «Ессентуки 4». Минеральная вода должна быть дегазирована, теплая. Суточный объем — 1,5 л/сутки. Объем на один прием — 200 мл, последующий прием — через 2 часа. Категорически запрещено — газированная минеральная вода. Минеральная вода способна снижать болевые ощущения через следующие воздействия на поджелудочную железу:
— Противовоспалительное;
— Антиспастическое (расслабляющее, снимающее спазмы);
— Адаптационный эффект, то есть минеральные воды благотворно влияют на возвращение больного органа в процесс пищеварения.
Лечение панкреатита
 После того, как снято острое состояние, начинается следующий этап лечения. Особенность лечения на данном этапе состоит в выявлении и устранении причин, вызвавших панкреатит, снятие воспаления и восстановление функциональной активности поджелудочной железы.
После того, как снято острое состояние, начинается следующий этап лечения. Особенность лечения на данном этапе состоит в выявлении и устранении причин, вызвавших панкреатит, снятие воспаления и восстановление функциональной активности поджелудочной железы.
- Если панкреатит вызван обструкцией (сужением) желчных протоков, то наблюдаются блокировка желчных протоков. Задача врачей в этом случае устранить препятствия, расширить желчные протоки. Желчные протоки и поджелудочную железу изучают с помощью ЭРХПГ — эндоскопическая ретроградная холангиопанкреатография.
- Если причиной воспаления поджелудочной железы является ЖКБ — камни в желчном пузыре, то требуется холецистэктомия, или удаление желчного пузыря.
- Если панкреатит развился в следствие алкоголя, то рекомендуется пройти лечебный курс по лечению алкогольной зависимости.
- Иногда требуются экстренные хирургические операции на поджелудочной железе с целью удаления пораженных воспалением тканей и для выведения жидкости.
О лечении хронического панкреатита было написано подробно раньше — можете читать здесь >>
Какие осложнения возможны при остром панкреатите?
- Панкреанекроз. Острый некроз поджелудочной железы.
Поджелудочная железа самопереваривается с помощью ферментов, которые сама же и вырабатывает — трипсин и липаза. Трипсин и липаза активируются внутри железы с помощью активаторов (желчь, компоненты желчи, желчные кислоты), которые попадают в просвет протоков по причине воспаления органа. Внешний вид поджелудочной железы — отечная, дряблая, пропитанная кровью. Иногда происходит вываливание поджелудочной железы со своего ложа.
Развивается серозно-геморрагический перитонит. При остром некрозе в тканях поджелудочной железы обнаруживается омертвение ткани.
- Псевдокисты.
- Желтуха.
- Асцит (скопление жидкости)
Лечебная роль питания при панкреатите
Питание при панкреатите выполняет лечебную роль. Диета №5п — диета при панкреатите имеет два варианта: первый и второй варианты (протертый и непротертый варианты).
Цель лечебного питания при панкреатите:
- обеспечить полноценное питание;
- способствовать уменьшению воспалительно-дегенеративных явлений в поджелудочной железе;
- способствовать восстановлению функциональной способности секреторного аппарата;
- обеспечить механическое щажение поджелудочной железы и других органов пищеварительного тракта.
Характеристика диеты при хроническом панкреатите
- Содержание белка — повышено
- Содержание жира — нижняя физиологическая норма
- Углеводы — умеренное ограничение
- Соль — умеренное ограничение
- Продукты, вызывающие вздутие кишечника, способствующие брожению — белокочанная капуста, бобовые, газированные напитки — исключаются.
- Продукты, богатые эфирными маслами — лук, чеснок. Исключаются.
- Продукты, раздражающие слизистые проксимального отдела пищеварительного тракта — перец, острые соусы, приправы — исключаются.
Подробнее о том, что можно есть при панкреатите читайте следующие страницы: ПАМЯТКА, диета при панкреатите, диета №5п при панкреатите, диета при остром панкреатите.
В помощь Вам — Образец меню при панкреатите, меню на один день, здесь есть еще варианты меню.
На сайте много рецептов, которые соответствуют диетическому питанию при панкреатите — имеется полный перечень диетических блюд.
Следует помнить:
- Расширение диеты следует только в пределах ассортимента блюд, рекомендованных для больных хроническим панкреатитом.
- При расширении диеты строго соблюдайте принцип постепенности как в отношении включения новых блюд и пищевых продуктов, так и в увеличении их объема.
- Даже при значительном улучшении состояния не допускаются резкие нарушения состава рациона и режима питания
Некоторые статистические данные
- Панкреатит занимает 3 место по частоте диагностирования, уступая аппендициту и холециститу;
- Заболеванию подвержены больше — женщины, чем мужчины, в соотношении около 3:1;
- При достижении возраста 40 лет, мужчины заболевают чаще, чем женщины;
- С диагнозом панкреонекроз, больных женщин и мужчин соотношение — 1:1;
- Возраст в котором выявляется панкреатит более часто — 30-60 лет;
- Частота выявления хронического панкреатита людей интенсивно пьющих 45–50%;
- Хронический панкреатит, как следствие ЖКБ. Чаще болеют женщины 50-60 лет. Сопутствует метаболический синдром: ожирение, гиперлипидемия, артериальная гипертензия, ИБС, нарушение толерантности углеводов, гиперурикемия или гиперурикозурия….
Последнее время возраст, в котором диагностируется панкреатит молодеет.
Чем это обусловлено?
Во-первых, уровень медицины и диагностики стал выше и выявление заболевания на более ранних сроках.
Во-вторых, в связи с повышением материального уровня, повысилось количество употребления алкоголя, что привело к увеличению заболевания алкогольный панкреатит.
Желаю Вам здоровья и долголетия!
Источник
Развитие ребенка. Степан блог | справочник детских болезней | << Назад | Вперед >>
Поджелудочная железа по-латыни — «панкреас», поэтому воспаление поджелудочной железы называется панкреатит.
Существует множество причин, способных вызвать панкреатит. Наиболее частой является
нарушение возрастной физиологической диеты ребенка. Поджелудочная железа ребенка
имеет ограниченные возможности для выработки секрета, и непомерные пищевые нагрузки
могут вызвать ее функциональный срыв. Кроме пищевого фактора поражение железы
может произойти при различных инфекциях, среди которых наибольшее значение имеют
эпидемический паротит, кишечные и многие другие инфекции. Нарушение функции
железы иногда вызывается травмой.
Вследствие серьезных и длительных
заболеваний поджелудочной железы может сформироваться как функциональная недостаточность
ее внешнесекреторной функции, что в конечном итоге вызовет нарушение переваривания
и всасывания пищи в кишечнике и, как следствие, похудание ребенка, так и инсулиновая
недостаточность.
Помимо пищеварительного сока, в поджелудочной железе вырабатывается очень важный гормон — инсулин, регулирующий обмен углеводов в организме. Хронический панкреатит со временем может привести к нарушению образования инсулина и, как следствие, — к развитию сахарного диабета.
Все это должно формировать серьезное отношение родителей к профилактике и лечению
панкреатита у ребенка.
Реакция раздражения со стороны поджелудочной
железы может возникать как ответ на любое заболевание органов пищеварения. Такую
реакцию врачи иногда определяют как «диспанкреатизм» или «реактивный
панкреатит». В отличие от настоящего панкреатита, реакция поджелудочной
железы бесследно исчезает при излечении основного заболевания.
Как же проявляется заболевание у ребенка?
Острый панкреатит. Острый приступ
панкреатита начинается внезапно с сильной боли в верхней половине живота, над
пупком и в левом подреберье. Боль носит колющий, иногда опоясывающий характер.
Зачастую дети жалуются на разлитую по всему животу боль, но некоторые отмечают
иррадиацию боли в поясницу, левую половину грудной клетки, левую руку и ногу.
Приступ сопровождается тошнотой, а иногда и рвотой. Рвота нередко возникает
повторно, носит мучительный характер и не приносит облегчения. Стул может быть
жидким, реже отмечаются задержка стула, вздутие живота и метеоризм. Общее состояние
чаще всего нарушено. Ребенок выглядит бледным, осунувшимся, на лице страдальческое
выражение, под глазами темные круги. Он становится беспокойным и раздражительным,
нарушается сон. Может отмечаться умеренное повышение тем’пературы, реже бывают
кратковременные эпизоды высокой температуры.
При появлении всех этих симптомов необходимо срочно вызвать врача или госпитализировать ребенка. В больнице диагноз панкреатита подтверждается результатами лабораторного исследования панкреатических ферментов в моче. Острый панкреатит требует серьезного лечения в стационаре.
Хронический панкреатит протекает длительно, боли могут меняться по интенсивности, любое нарушение диеты влечет
за собой болевой приступ. Весьма характерно, что при локализации в эпигастральной
области боли отдают, иррадиируют в левую поясничную область, а иногда носят
опоясывающий характер. В период обострения у ребенка нет аппетита, а иногда
он просто боится кушать, зная, что за этим последует усиление болей. Особенно
сильные боли возникают у ребенка при приеме обильной вкусной сокогонной пищи,
что чаще всего случается после праздничного застолья.
В период затихания обострения при
сформировавшейся ферментативной недостаточности поджелудочной железы аппетит
у ребенка может быть повышен, но, несмотря на это, он все же не поправляется,
а порой даже худеет. Ухудшается внешний вид ребенка, он становится бледным,
появляются синие полукружия под глазами, волосы тускнеют, ногти становятся ломкими,
отмечаются признаки полигиповитаминоза.
Обращает на себя внимание большой
объем каловых масс, что является следствием недостаточного переваривания и всасывания
пищевых веществ. При этом усиливается жажда, и ребенок начинает много пить.
Вся эта картина — повышенный аппетит, жажда и похудание, — обозначаемая как
«псевдодиабетическая триада», весьма напоминает сахарный диабет,
однако в моче сахар не обнаруживается, а содержание глюкозы в крови нормальное.
Анализ кала (копрограмма), биохимическое
исследование крови и данные ультразвуковой диагностики подтверждают повреждение
поджелудочной железы и помогают уточнить диагноз.
Своевременное обращение за помощью
к врачу-гастроэнтерологу и правильно назначенное лечение часто приводит к быстрому
исчезновению болей, улучшению состояния и полному выздоровлению. Однако после
перенесенного заболевания поджелудочной железы полезно проводить так называемые
курсы противореци-дивного лечения, заключающиеся не столько в приеме каких-либо
медикаментов, сколько в соблюдении диеты, фито- и эубиотикотерапии — лечение
препаратами, содержащими живые молочнокислые организмы.
Рекомендации по диете при остром или обострении хронического панкреатита
Если по каким-либо причинам ребенка с острым панкреатитом невозможно госпитализировать, его следует уложить в постель
и обеспечить «пищевой покой» — полное голодание в течение 1-2 дней.
При этом дается только щелочная минеральная вода боржоми, ее пьют маленькими
глоточками в теплом дегазированном виде, прием 5-6 раз в сутки в дозе 3-5 мл
на 1 кг массы тела.
Постепенно, со 2-3-го дня, вводится
щадящее питание: протертые каши на воде или половинном молоке, мягкое овощное
пюре, творожно-овощные пасты. К концу недели диету расширяются, но блюда по-прежнему
дают в протертом виде.
В дальнейшем рекомендации по составу
продуктов питания и меню такие же, как и приведенные выше при лечении заболеваний
желчевыводящих путей.
Помимо диетотерапии гастроэнтеролог
подбирает необходимую медикаментозную терапию.
При внешнесекреторной недостаточности
железы, нарушенном переваривании и всасывании пищи ребенку назначаются курсы
ферментных препаратов, которые принимаются после еды.
Полезно и проведение 1-1,5-месячных
курсов приема минеральных вод, подбор которых осуществляет врач. Такое лечение
следует чередовать с длительными курсами фитотерапии.
Заболевания кишечника
Неспецифические неинфекционные заболевания
тонкой и толстой кишки у детей в изолированном виде встречаются очень редко,
чаще всего они возникают после перенесенных тяжелых кишечных инфекций или проявляются
как сопутствующие при других болезнях органов пищеварения.
Патология тонкой кишки проявляется
так называемым синдромом мальабсор-бции, при котором пища на уровне пристеночного
пищеварения переваривается не до конца, а поэтому особенно страдает всасывание
пищи. При этом нередко отмечаются вздутие кишечника, урчание в животе, метеоризм,
иногда поносы. Объем каловых масс большой. Выраженных болей в животе может не
быть. При нормальном или даже повышенном аппетите ребенок выглядит худеньким.
Создается впечатление, что пища проходит по кишечнику «транзитом».
Снижение ферментативной активности
кишечника прежде всего проявляется плохой переносимостью молока, употребление
которого приводит к поносу и болям в животе, кисломолочные продукты переносятся
хорошо.
Одним из важнейших принципов лечения
патологии кишечника является диетотерапия.
Главная страница | Содержание | << Назад | Вверх | Вперед >>
Источник