Возрастные особенности функционирования поджелудочной железы
Возрастные особенности
Паращитовидная (околощитовидная) железа
Находится на задней поверхности щитовидной железы или в ее ткани (2 — верхние и 2 — нижние). Это самые маленькие железы.
Влияет на солевой обмен (паратиреоидный гормон (паратгормон), — регулирует отложение кальция в костях и уровень его концентрации в крови, то есть возбуждает функцию остеокластов (косте-разрушающих клеток) и способствует переходу кжхыця жз костной ткани в кровь.
Гипофункция
Нарушение роста и развития костной ткани, скелета зубов, функций центральной нервной системы (повышенная возбудимость) и синтезирующей функции печени (размягчение костной ткани).
Гиперфункция
Усиливает действие костеразрушающих клеток. Вещество кости становится пористым, легко разрушается при нагрузках (остеопороз), мышечная слабость, глубокие болезненные расстройства в функциях внутренних органов. Рассеянный склероз — накипь на сосудах, которые, наконец, закупориваются, и образуются тромбы.
§ Начинает синтезировать гормон на 6 неделе внутриутробного развития, когда длина зародыша — 0,9 см. С возрастом увеличение секреции гормонов, наибольшая деятельность желез в первые 4-7 лет жизни.
Находится рядом с желудком и двенадцатиперстной кишкой. Относится к смешанным железам.
· инсулин — в десятки раз увеличивает способность клеточных мембран пропускать углеводы, содержание свободного сахара в крови при этом уменьшается;
· глюкагон — оказывает мобилизующее влияние на депонированный гликоген. Количество сахара в крови при этом увеличивается (гипергликемия). Избыточное его количество удаляется с мочой (глюкозурия), следовательно, глюкагон — антагонист инсулина;
· липокаин — участвует в регуляции фосфолипидного обмена. Предупреждает ожирение печени, ускоряет окисление жирных кислот в печени, стимулирует образование лецитина.
Гипофункция
Расстройство углеводного обмена — сахарный диабет, при этом сахар практически не усваивается клетками организма (исключение — клетки печени). Развивается гипергликемия с последующемвыведением сахара из организма. Недостаток сахара в клетках приводит к судорогам, потере сознания и при отсутствии врачебного вмешательства (подкожное введение инсулина) может наступить смерть. У детей чаще всего проявление этого заболевания наблюдается с 6 до 12 лет. Причины: наследственная предрасположенность и провоцирующие факторы среды — инфекционные заболевания, нервные, перенапряжения и переедание.
Гиперфункция
Избыточное количество инсулина сопровождается резким увеличением проницаемости клеточных мембран для сахара. Вследствие этого уменьшается его содержание в крови. Развивается инсулиновый шок. Он снимается внутривенным введением глюкозы.
■ Возрастные особенности
Поджелудочная железа начинает формироваться на 5-6 неделе внутриутробного развития. В первые 6 месяцев .у детей выделяется инсулина в 2 раза больше, чем у взрослых. После 40 лет падает активность, следовательно, происходит уменьшение количества секретируемых гормонов. Уменьшение содержания инсулина сопровождается повышенной концентрацией глюкогона (выполняет функцию, обратную инсулину), следовательно, в организме создается среда, неблагоприятная для обмена углеводов, поэтому у пожилых людей выше процент заболеваемости сахарным диабетом.
Источник
Поджелудочная железа относится к железам, сочетающей в себе экзокринную и эндокринную функции. По данным различных авторов, островки Лангерганса, отвечающие за эндокринную функцию, обнаруживаются уже у 44-миллиметрового человеческого эмбриона. Интенсивное развитие поджелудочной железы во внутриутробной жизни начинается с 6,5 мес и продолжается первый период жизни ребенка. У плода |3-клетки появляются несколько раньше (с 12-й недели) а-клеток. К концу первого года масса поджелудочной железы превышает таковую у новорожденного в 4 раза. Второй скачок в развитии поджелудочной железы наблюдается в 5—6-летнем возрасте. К 13—15 годам поджелудочная железа по массе и размерам не отличается от таковой у взрослого человека. Полного развития она достигает к 25—40 годам.
Считают, что у человека процесс новообразования островков не заканчивается в эмбриональном развитии, а продолжается и после рождения. В течение 1-го года жизни повышается количество островковой ткани за счет увеличения числа островков, а в детском и юношеском возрасте островковая ткань продолжает увеличиваться за счет гипертрофии клеток. Поджелудочная железа у доношенных новорожденных в среднем весит 2,84 г (у взрослых мужчин 71,9— 73,6 г, у женщин — 69,1 г).
Островковая ткань продуцирует два гормона—инсулин и глюкагон.
Инсулин в крови плода обнаруживается на 12-й неделе. В отличие от взрослых, секреция инсулина слабо зависит от концентрации глюкозы в крови плода. Глюкоза хорошо проходит через плаценту, поэтому содержание ее в крови в значительной степени зависит от гомеостаза глюкозы в материнском организме. Секреция инсулина у плода имеет большое значение для прироста массы тела. Это важный анаболический гормон, способствующий синтезу белков и жиров в организме плода. Инсулин плода регулирует транспорт аминокислот через клеточные мембраны. Гипергликемия в материнском организме (при сахарном диабете) сопровождается увеличением содержания глюкозы в крови плода, и, как правило, дети рождаются с избыточной массой тела. Рецепторы к инсулину созревают в последние недели антенатального и первые недели постнатального периода. Сначала они образуются в печени, затем—в мышцах. В первые дни после рождения секреция инсулина снижена в связи с физиологической гипогликемией. Через несколько дней содержание инсулина в крови возрастает, но регуляция его секреции еще не совершенна. При нагрузке глюкозой выделение инсулина у новорожденных увеличивается слабее и с большим латентным периодом, чем у старших детей и взрослых. У детей отмечаются индивидуальные особенности секреции инсулина. Так, при нагрузке глюкозой может наблюдаться наряду с нормальным усилением секреции инсулина как избыточное, так и недостаточное его выделение.
Глюкагон повышает уровень сахара в крови путем распада гликогена в печени и расщепления жиров, что способствует сохранению энергетического гомеостаза при дефиците питательных веществ. Между действием глюкагона и инсулина в обеспечении клеток глюкозой существует синергизм. Глюкагон активирует гликогенолиз, а инсулин обеспечивает использование полученной при этом глюкозы, открывая «ворота» в клетку. Действие его особенно важно для функционирования ЦНС.
Гипофункция инсулярного аппарата вызывает резкое нарушение углеводного обмена — развитие сахарного диабета, приводящее к резкому истощению, нарушению роста, отставанию в умственном развитии, и нередко возникновению обменной катаракты (помутнению хрусталика), диабетической нефропатии и другим сосудистым нарушениям.
Сахарный диабет может возникнуть в любом возрасте. Как правило, у детей развивается диабет 1-го типа, связанный с дефицитом продукции и секреции инсулина, а у взрослых и пожилых — диабет 2-го типа, обусловленный понижением чувствительности клеточных рецепторов к инсулину, хотя его продукция может не нарушаться. По сведениям разных авторов, дети составляют от 3,5 до 8% среди больных сахарным диабетом. Начало сахарного диабета у детей бурное, с быстрым развитием симптомов и тяжелым течением. У них отмечается резкое снижение вкусовой чувствительности к сладкому, соленому и кислому, а иногда извращение вкуса на соленое и кислое. При современных методах лечения смертность, обусловленная сахарным диабетом, составляет в детском возрасте 0,3—0,4 человека на 100 тыс. населения.
Источник
Поджелу́дочная железа́ человека (лат. páncreas) — орган пищеварительной системы; крупная железа, обладающая внешнесекреторной и внутреннесекреторнойфункциями. Внешнесекреторная функция органа реализуется выделением панкреатического сока, содержащего пищеварительные ферменты. Производя гормоны, поджелудочная железа принимает важное участие в регуляции углеводного, жирового и белкового обмена.
Поджелудочная железа человека представляет собой удлинённое дольчатое образование серовато-розоватого оттенка и расположена в брюшной полости позади желудка, тесно примыкая к двенадцатиперстной кишке. Орган залегает в верхнем отделе на задней стенке полости живота в забрюшинном пространстве, располагаясь поперечно на уровне тел I—II поясничных позвонков.
Длина железы взрослого человека 14—22 см, ширина до 3 см (в области головки), толщина 2—3 см. Масса органа около 70—80 г.
Поджелудочная железа является главным источником ферментов для переваривания жиров, белков и углеводов — главным образом, трипсина и химотрипсина,панкреатической липазы и амилазы. Основной панкреатический секрет протоковых клеток содержит и ионы бикарбоната, участвующие в нейтрализации кислого желудочного химуса. Секрет поджелудочной железы накапливается в междольковых протоках, которые сливаются с главным выводным протоком, открывающимся вдвенадцатиперстную кишку.
Между дольками вкраплены многочисленные группы клеток, не имеющие выводных протоков, — т. н. островки Лангерганса. Островковые клетки функционируют какжелезы внутренней секреции (эндокринные железы), выделяя непосредственно в кровоток глюкагон и инсулин — гормоны, регулирующие метаболизм углеводов. Эти гормоны обладают противоположным действием: глюкагон повышает, а инсулин понижает уровень глюкозы в крови.
Протеолитические ферменты секретируются в просвет ацинуса в виде зимогенов (проферментов, неактивных форм ферментов) — трипсиногена и химотрипсиногена. При высвобождении в кишку они подвергаются действию энтерокиназы, присутствующей в пристеночной слизи, которая активирует трипсиноген, превращая его в трипсин. Свободный трипсин далее расщепляет остальной трипсиноген и химотрипсиноген до их активных форм. Образование ферментов в неактивной форме является важным фактором, препятствующим энзимному повреждению поджелудочной железы, часто наблюдаемому при панкреатитах.
Гормональная регуляция экзокринной функции поджелудочной железы обеспечивается гастрином, холецистокинином и секретином — гормонами, продуцируемыми клетками желудка и двенадцатиперстной кишки в ответ на растяжение, а также секрецию панкреатического сока.
Поджелудочной сок — бесцветная жидкость, реакция — щелочная, оговоренная в нем бикарбоната натрия. У взрослого за сутки выделяется 1,5 — 2 л. сока.
В состав сока входят органические и неорганические вещества. Органические вещества представлены в основном ферментами — протеолитическими, политическими, что переваривают белки, жиры, углеводы. Под действием ферментов сока росщепления идет до конечных продуктов, т.е. к продуктам, впитывающих и засвоиваются клетками организма.
Поджелудочная железа вырабатывает панкреатический сок (сок поджелудочной железы), содержащий ферменты. Панкреатический сок содержит все необходимые ферменты для переваривания любой еды (всех основных питательных веществ — белков, жиров иуглеводов), прошедшую обработку желудочным соком в желудке. В пищеварительной системе поджелудочная железа является основной железой по обработке и переваривания еды (пищеварения).
Поджелудочная железа вырабатывает все необходимые ферменты для переваривания основных питательных веществ — белков, жиров иуглеводов. Пищеварительные ферменты в панкреатическом соке, вырабатываемом поджелудочной железой, находятся в неактивном виде. Активация ферментов поджелудочной железы происходит в двенадцатиперстной кишке под воздействием желчи и ферментов, которые вырабатывают клетки слизистой оболочки кишечника (энтероциты). Это не дает ферментам поджелудочной железы переварить сам организм, а двенадцатиперстная кишка защищена слизистой оболочкой.
Основные питательные вещества это белки, жиры и углеводы. Их и переваривают ферменты панкреатического сока.
Белки переваривают трипсин, химотрипсин, карбоксипептидаза. В расщеплении белков участвует так же эрепсин, вырабатываемый в тонкой кишке
Жиры переваривает липаза
Углеводы переваривает амилаза. А так же мальтаза, содержащаяся в слюне и кишечном соке. Молочный сахар (лактозу) расщепляет лактаза, содержащаяся в тонком кашечнике. Железы тонкой кишки вырабатывают так же инвертазу, расщепляющую сахарозы на глюкозу и фруктозу.
В зависимости от употребляемой еды, поджелудочная железа вырабатывает разное количество ферментов.
Основные гормоны поджелудочной железы:
инсулин;
глюкагон;
С-пептид.
Бета-клетки, имеющиеся в панкреатических островках, отвечают за синтез инсулина. Инсулин представляет собой белковый гормон, имеющий молекулярную массу около 6000 Да. Состоит он из двух полипептидных цепей, которые соединены двумя дисульфидными мостиками. Инсулин образуется из своего предшественника — проинсулина, под влиянием протеаз. Активность проинсулина составляет 5 % активности инсулина. Преобразование проинсулина в инсулин происходит в тех же бета-клетках.
Рекомендуемые страницы:
Воспользуйтесь поиском по сайту:
Источник
В поджелудочной железе раньше развивается эндокринная часть. Зачатки островков появляются с конца 8 недели эмбриогенеза, на 9 неделе в них обнаруживаются разные клетки. С 10–11 недели появляются зачатки секреторных отделов. У 16-17 нед. зародышей отмечена зернистость в клетках, а на 19 неделе признаки секреции: изменение расположения и исчезновение зерен (А.В. Пшушунский, 1966 г.). К моменту рождения обе части железы готовы к функционированию. Имеются указания, что впервые два месяца после рождения количество островков удваивается на единицу площади.
Строение печени новорожденного (препараты кафедры и литературные данные) в целом сходно со строением органа взрослого, дольчатость, малое количество соединительной ткани, радиальное направление балок. Однако есть и признаки, свидетельствующие о незаконченном развитии: сосуды в триадах не отличаются друг от друга диаметром, по-видимому, расширены капилляры, недостаточно велики балки и дольки (подтвердить должны исследования с измерениями). Имеются указания, что у новорожденных мало двуядерных клеток. Гликоген обнаружен у 5 мес. плода, выработка белков плазмы на стадии 17-20 недель, выделено желчи у 7-8 мес. плода.
Нарастание массы печени очень быстро идет в период от новорожденности до 2-3 лет, затем этот процесс замедляется. В основном, орган сформировывается к 18-20 годам. После 40 лет происходит снижение массы печени, в основном за счет уменьшения числа гепатоцитов. Перестройка структуры печени после рождения связана с изменениями ее сосудистой системы. У новорожденного относительный вес печени в два раза больше, чем у взрослого, что связано с преобладанием сосудистой сети. У новорожденного ветви артерий и вен печени равны по диаметру, более того, ветви первого и второго порядков одного сосуда тоже имеют одинаковые размеры. Дифференцировка их по калибру идет впервые месяцы жизни. Сеть синусоидных капилляров, связанная у зародыша с кроветворной функцией, после рождения перестраивается. У новорожденных в печени еще сохраняется кроветворная функция, участки кроветворения занимают до 5% объема органа. Капилляры приобретают радиальное расположение, становятся более четкими печеночные балки, хотя до года жизни они имеют извилистый ход. Дляоргана такого размера печень имеет удивительно мало соединительной ткани. Соединительная ткань содержится, в основном, в междольковыхпрослойках исоставляет у мальчика 5,5 лет около 6%, у взрослого — 4,6%. Оформление соединительных прослоек приводит к появлению долек печени удетей к одномугоду, но четкая дольчатая структура определяется у детей в 4-5 лет.
Структура поджелудочной железы новорожденного далека от окончательной и с первых дней жизни ребенка эта незрелость начинает активно исчезать. Дольки железы увеличиваются в размерах, укрупняются, как сами концевые отделы, так и возникают новые. Центральные части долек, занятые соединительной тканью, заполняются железистой паренхимой. Усиливается синтез белка в секреторных клетках. Наиболее интенсивный рост железы совершается от 6 месяцев до двух лет жизни ребенка, что совпадает с изменением пищевого режима. Количество соединительной ткани к году постепенно уменьшается. Однако, нервно-сосудистый аппарат продолжает формироваться до 12—13 лет.
Отражением незрелости эндокринного отдела поджелудочной железы у детей первых лет жизни являются особенности ее функционирования. Поджелудочный сок до 7 лет характеризуется богатством ферментов, но продолжительность его выделения ограничена, и частые состояния дисферментозов есть следствие несовершенства регуляторных механизмов. Эндокринный отдел в железе новорожденного развит хорошо. У новорожденных клетки островков Лангерганса составляют около 3,5% объема поджелудочной железы, а у взрослых от 0,7 до 2.5%. Островки состоят главным образом из В-клеток. С возрастом увеличивается количество А-клеток в островках, а к старости количество их может даже преобладать.
Дата добавления: 2015-06-10; просмотров: 607; Опубликованный материал нарушает авторские права? | Защита персональных данных | ЗАКАЗАТЬ РАБОТУ
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Для студента самое главное не сдать экзамен, а вовремя вспомнить про него. 9998 — | 7483 — или читать все…
Читайте также:
Источник
Этот
орган расположен под желудком. У
поджелудочной железы есть эндокринная
функция, но она также является экзокринной
железой (железой внешней секреции, с
выводным протоком). Как эндокринная
железа она производит инсулин и
соматостатин, глюкагон — три гормона,
которые контролируют количество сахара
в крови. Эти гормоны производятся
участками железы, называемым островками
Лангерганса. Поджелудочная железа также
выделяет пищеварительные соки в
двенадцатиперстную кишку (тонкую кишку).
Эти соки, которые смешиваются с желчью,
являются смесью ферментов, которые
переваривают пищу. 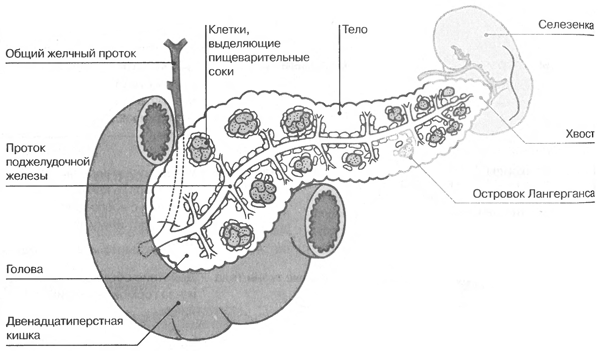
43. Половые железы, внутрисекреторная функция. Физиологическая роль эндокринной части половых желез в организме.
Половые гормоны вырабатываются
половыми железами, которые относятся
к числу смешанных, так как часть их
клеток выполняет внешнесекреторную
функцию, другая часть- внутрисекреторную.
Половые гормоны в течение всей жизни
оказывают мощное влияние на формирование
тела, обмен веществ и половое поведение.
Мужские половые
гормоны(андрогены) вырабатываются
особыми клетками семенников. Они выделены
из экстрактов семенников, а также из
мочи мужчин.
Истинным мужским половым
гормоном является тестостерон и его
производное- андростерон. Они обусловливают
развитие полового аппарата и рост
половых органов, развитие вторичных
половых признаков: огрубление голоса,
изменение телосложения — шире становится
плечи, увеличиваются мышцы, усиливается
рост волос на теле и лице. Совместно с
гормонами гипофиза тестостерон активирует
сперматогенез (созревание сперматозоидов).
Женские половые гормоны-эстрогены
вырабатываются в яичниках. Они оказывают
влияние на развитие половых органов,
выработку яйцеклеток, обусловливают
подготовку яйцеклеток к оплодотворению,
матки- к беременности, молочных желез-
к кормлению ребенка.
Истинным женским половым
гормоном считают эстрадиол. К женским
половым гормонам относится и
прогестерон-гормон беременности(гормон
желтого тела).
Патология половых желез.
При гиперфункции семенников в раннем
возрасте отмечается преждевременное
половое созревание, быстрый рост тела
и развитие вторичных половых признаков.
Поражение семенников или их
удаление(кастрация) в раннем возрасте
вызывает прекращение роста и развития
половых органов; вторичные половые
признаки не развиваются, увеличивается
период роста костей в длину, отсутствует
половое влечение, не растут волосы на
лице, голос сохраняется высоким в течении
жизни.
Гиперфункция яичников
вызывает ранее половое созревание с
выраженными вторичными признаками и
менструацией. Описаны случаи раннего
полового созревания девочек в 4-5 лет.
44. Внутренняя среда организма, компоненты и её значение для жизнедеятельности человека. Кровь. Состав крови. Возрастные особенности строения и функционирования сердечно-сосудистой системы человека.
Внутренней
средой организма
называют совокупность биологических
жидкостей (кровь, лимфа, тканевая
жидкость), омывающих клетки и структуры
тканей и принимающих участие в процессах
обмена веществ. Предложил понятие
«внутренняя среда» в 19 веке Клод
Бернар, подчеркивая тем самым, что в
отличие от изменчивой внешней среды, в
которой существует живой организм,
постоянство жизненных процессов клеток
требует соответствующего постоянства
их окружения, т.е. внутренней среды.
Кровь—
это жидкая ткань, состоящая из плазмы
и взвешенных в ней кровяных клеток.
Кровь заключена в систему сосудов и
находится в состоянии непрерывного
движения.
Возрастные
особенности сердечно — сосудистой
системы.
В
процессе развития ребенка в его
сердечно-сосудистой системе происходят
существенные морфологические и
функциональные изменения. Формирование
сердца у эмбриона начинается со второй
недели эмбриогенеза и четырехкамерное
сердце образуется уже к концу третьей
недели. Кровообращение плода имеет свои
особенности, связанные прежде всего с
тем, что до рождения кислород поступает
в организм через плаценту и так называемую
пупочную вену.
Пупочная
вена разветвляется на два сосуда, один
питает печень, другой соединяется с
нижней полой веной. В результате в нижней
полой вене происходит смешивание крови,
богатой кислородом (из пупочной вены)
и крови, оттекающей от органов и тканей
плода. Таким образом, в правое предсердие
попадает смешанная кровь. Как и после
рождения, систола предсердий сердца
плода направляет кровь в желудочки,
оттуда из левого желудочка она поступает
в аорту, из правого — в легочную артерию.
Однако предсердия плода не обособлены,
а соединяются с помощью овального
отверстия, поэтому левый желудочек
направляет в аорту кровь частично и из
правого предсердия. По легочной артерии
в легкие попадает весьма незначительное
количество крови, так как легкие у плода
не функционируют. Большая же часть
крови, выбрасываемой из правого желудочка
в легочной ствол, по временно
функционирующему сосуду — боталлову
протоку — попадает в аорту.
Важнейшую
роль в кровоснабжении плода выполняют
пупочные артерии, отходящие от подвздошных
артерий. Через пупочное отверстие они
выходят из организма плода и разветвляясь,
образуют в плаценте густую сеть
капилляров, от которой берет начало
пупочная вена. Кровеносная система
плода замкнута. Кровь матери никогда
не попадает в кровеносные сосуды плода
и наоборот. Поступление кислорода в
кровь плода осуществляется путем
диффузии, так как его парциальное
давление в материнских сосудах плаценты
всегда выше, чем в крови плода.
После
рождения пупочные артерии и вена
запустевают и превращаются в связки. С
первым вдохом новорожденного начинает
функционировать малый круг кровообращения.
Поэтому обычно боталлов проток и овальное
отверстие быстро зарастают. У детей
относительная масса сердца и общий
просвет сосудов больше, чем у взрослых,
что в значительной степени облегчает
процессы кровообращения. Рост сердца
находится в тесной связи с общим ростом
тела. Наиболее интенсивно сердце растет
в первые годы жизни и в конце подросткового
периода. С возрастом меняются также
положение и форма сердца. У новорожденного
сердце шаровидной формы и расположено
значительно выше, чем у взрослого.
Различия по этим показателям ликвидируются
только к десяти годам. К 12-летнему
возрасту исчезают и основные функциональные
различия в сердечно-сосудистой системе.
Соседние файлы в предмете Анатомия и физиология
- #
- #
Источник



