Злокачественный карциноид поджелудочной железы
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Термин «карциноид» был предложен S. Oberndorfer в 1907 г. Однако первым описал гистологическую картину этого новообразования О. Lubarsch в 1888 г. Имеются данные и о более раннем описании этой опухоли Th. Langhans (1868).
 [1], [2], [3], [4], [5], [6], [7], [8]
[1], [2], [3], [4], [5], [6], [7], [8]
Код по МКБ-10
E34.0 Карциноидный синдром
Эпидемиология
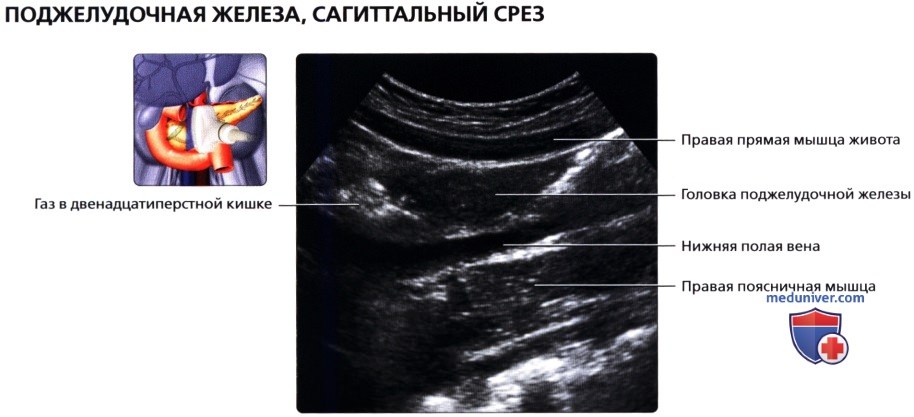
Карциноидная опухоль поджелудочной железы встречается преимущественно у лиц среднего и пожилого возраста. Она может локализоваться в любом отделе ее. Размеры опухоли варьируют от нескольких миллиметров до 13-14 см.
 [9], [10], [11], [12], [13], [14], [15], [16], [17], [18], [19], [20], [21]
[9], [10], [11], [12], [13], [14], [15], [16], [17], [18], [19], [20], [21]
Причины карциноида поджелудочной железы
Карциноиды происходят из клеток энтерохромаффинного типа (чаще), продуцирующих серотонин (5-гидроокситриптамин) и (реже) из родственных им клеток диффузной эндокринной системы, в частности из клеток, секретирующих гистамин, кинины, простагландины, полипептидные гормоны, т. е. карциноидные опухоли относятся к гормонально-активным. Они встречаются сравнительно редко и могут локализоваться в любом отделе желудочно-кишечного тракта, реже — в поджелудочной железе, бронхах, желчном пузыре, яичниках и других органах.
Основное отличие карциноида от истинной карциномы состоит в том, что в протоплазме их клеток содержатся двоякопреломляющие липоиды и аргента- и хромафинные гранулы.
Карциноидные опухоли считаются потенциально злокачественными, но с очень медленным ростом и относительно поздним метастазированием. Прежде всего они дают метастазы в региональные лимфатические узлы, из отдаленных чаще появляются метастазы в печени, шейных лимфатических узлах, реже — в легких, головном мозге, яичниках, костях. Метастазы, как и первичная опухоль, растут медленно.
 [22], [23], [24], [25], [26], [27], [28]
[22], [23], [24], [25], [26], [27], [28]
Симптомы карциноида поджелудочной железы
Клиническая симптоматика карциноида обусловлена прежде всего продуктами, секретируемыми опухолью, в первую очередь серотонином. Ведущие симптомы панкреатического карциноида — абдоминальные боли и водная диарея. Известно, что серотонин вызывает интестинальную гипермоторику. При изнуряющих поносах происходит большая потеря жидкости, белка, электролитов. Поэтому в тяжелых случаях заболевания возможно развитие гиповолемии, электролитных нарушений, гипопротеинемии, олигурии.
Полный карциноидный синдром — приливы, диарея, фиброз эндокарда, астмоидные приступы — наблюдается едва ли у каждого пятого больного с карциноидом. При типичном приступе прилива краснеют лицо, затылок, шея, верхняя часть тела, появляются чувство жара и жжения в этих зонах, парестезии, нередко — инъекция конъюнктивы, усиление слезо- и слюноотделения, периорбитальный отек и отек лица, тахикардия и снижение артериального давления. Гиперемия кожи может переходить в длительный пятнистый цианоз с похолоданием кожи и иногда повышением артериального давления.
Симптомы карциноида поджелудочной железы
Диагностика карциноида поджелудочной железы
Карциноид поджелудочной железы при отсутствующем или неполном карциноидном синдроме (около 80% случаев) остается нераспознанным либо диагностируется случайно. При выраженном карциноидном синдроме диагноз доказывается (при наличии панкреатической опухоли) определением повышенного содержания в крови серотонина и увеличенной экскреции с мочой его метаболита 5-ГОИУК. Перед проведением исследования в течение 3-4 дней должны быть отменены все медикаменты (прежде всего фенотиазины, резерпинсодержащие, слабительные средства, диуретики). Из пищи следует исключить серотонин- и триптофансодержащие продукты (бананы, грецкие орехи, ананасы, авокадо, слива, смородина, томаты, баклажаны, сыр чеддер). Верхний предел нормальной суточной экскреции 5-ГОИУК — 10 мг. Выделение за сутки 10-25 мг 5-ГОИУК подозрительно на наличие карциноида.
Диагностика карциноида поджелудочной железы
 [29], [30], [31], [32]
[29], [30], [31], [32]
Какие анализы необходимы?
Лечение карциноида поджелудочной железы
Карциноиды растут медленно, поэтому нередко возможно осуществление радикальной операции. При наличии множественных метастазов в печени операция с удалением их очень травматична. В последнее время применяют и иные способы устранения метастазов в печени — разрушение их посредством селективной дезартериализации, путем местной внутриартериальной инфузии цитостати-ческих препаратов. Паллиативная операция и последующая медикаментозная терапия часто позволяют добиться исчезновения симптоматики. В подобных ситуациях нередка выживаемость больных 10 и даже 20 лет.
Лечение карциноида поджелудочной железы
Важно знать!
Лабораторные исследования малоинформативны в диагностике этих кист и в лучшем случае выявляют признаки хронического панкреатита: нарушения внешне- и внутрисекреторной функции поджелудочной железы. Читать далее…
!
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Сообщите нам об ошибке в этом тексте:
Просто нажмите кнопку «Отправить отчет» для отправки нам уведомления. Так же Вы можете добавить комментарий.
Источник
Posted April 27th, 2012 by renat & filed under Вестник КазНМУ, Онкология, Русский.
Резюме В статье описан редкий случай карциноида поджелудочной железы.
Гистологическое исследование помогло установить диагноз карциноида поджелудочной железы. Наше наблюдение представляет интерес из-за крайней редкости локализации карциноида в поджелудочной железе, трудности распознавания и диагностики подобных опухолей.
Ключевые слова карциноид, опухоль, рак, метастаз, поджелудочная железа, злокачественный, доброкачественный
The case of carcinoid of pancreas
E.S. Baimoldinov
Abstract In the article presents rare case of carcinoid of pancreas. Thus histological analysis helped to determine a diagnosis of carcinoid of pancreas. Our observation is of interest because of an extremely rare location of carcinoid in pancreas, difficulty in recognition and diagnosis of such carcinomas.
Keywords karcinoid, tumour, cancer, metastasis, pancreas, malignant
Карциноидтыңұйқыбезде кездесуі
Е.С. Баймолдинов
Түйін Мақалада карциноидтің ұйқыбездегі өте сиреқ кездесетін жағдайы сиппатталады. Осылайша гистологиялық зерттеу нәтижесі ұйқы безінің карциноид диагнозын анықтауға комектесті. Біздің байқауымыз ұйқы безі карциноидінің өте сирек шектелуімен, анықтау қиындығына және осы сияқты ісіктердің алдын алуға қызығушылық білдіреді.
Түйінді сөздер ісік, рак, метастаз, ұйқы безі, қатерлі ісік, қатерсіз ісік
Карциноид – опухоль, структурно напоминающая рак, в части случаев обладающая биологической активностью; относится к группе апудом[1]. Термин «карциноид» впервые предложен Оберндорфером (S. Oberndorfer) в 1907 г. для обозначения напоминающих карциному доброкачественных опухолей тонкой кишки. Карциноиды – относительно медленно растущие опухоли. Поэтому вследствие длительного отсутствия местных симптомов, объясняемого в первую очередь малым размером опухолей и их медленным ростом, карциноиды долгое время относили к новообразованиям, стоящим на грани между доброкачественными и злокачественными[2].
В дальнейшем было установлено, что эти опухоли, протекая относительно доброкачественно, обладают способностью метастазировать и нередко приводят к тяжелым осложнениям. Позже была доказана злокачественность опухоли. Особенностью опухоли является медленный рост, вследствие чего средняя продолжительность жизни больных даже без лечения может составлять 4—8 лет и более[3].
Карциноид является сравнительно редкой опухолью, локализуется преимущественно в желудочно-кишечном тракте: в 70—80% случаев в червеобразном отростке, реже в желудке и кишечнике, изредка встречается в поджелудочной железе[4].
В нашем случае труп гражданина К., 27 лет, был направлен на судебно-медицинское исследование с неясной причиной смерти.
На момент поступления трупа будучи заведующим танатологического отдела ВК филиала Центра судебной медицины мною было установлено, что при судебно-медицинском исследовании трупа гражданина К. никаких видимых телесных повреждений выявлено не было. При аутопсии трупа видимых патологических изменений со стороны мозга, дыхательной, сердечно-сосудистой, мочеполовой систем органов не отмечалось. При исследовании желудочно-кишечного тракта печень размерами 27х12х10х9 см., с поверхности гладкая, блестящая, на разрезе ткань красновато-коричневая, с рассеянными небольшими желтоватыми очагами. Общий желчный проток проходим. В желчном пузыре 20 мл густой желчи темно-коричневого цвета, слизистая его зеленовато-коричневая, мелкосетчатого строения. Селезенка размерами 12х8х4 см., массой 180 г., с поверхности гладкая, на разрезе ткань темно-красного цвета, дает небольшой кашицеобразный соскоб на обушке ножа. Большой сальник «подтянут» к нижнему краю желудка, здесь утолщен на участке 12х6 см (толщиной до 4 см), где на срезах видны желтоватые «стеариновые некрозы». Вскрыта тупым путем сальниковая сумка, в ней множественные спайки с поджелудочной железой, между которыми скопления грязно-серой и грязно-желтоватой жидкости слизистого характера. Поджелудочная железа размерами 17х3х2 см, в виде красновато-желтого дряблого тяжа, с утолщенной и студневидной капсулой, со стеариновыми бляшками на поверхности; хвост железы в сплошных спайках, при выделении из которых ткань железы грязно-желтого цвета, с полостью, заполненной грязно-желтоватой густой жидкостью, структура строения ее ткани нарушена. Желудок не вздут, вход в него свободен, слизистая грязно-коричневого цвета, складки сглажены. Содержимое желудка в виде желто-коричневой густой слизистой жидкости в количестве около 50 мл, с белесоватыми неопределенной формы частицами. Верхняя петля поперечно-ободочной кишки припаяна спайками к измененному большому сальнику, в полости кишки следы коричневой кашицеобразной массы. В тонком кишечнике находится небольшое количество слизистой грязно-желтоватой жидкости, слизистая синюшно-красноватого цвета, анатомические складки выражены отчетливо. На основании данных, полученных при аутопсии был поставлен предварительный судебно-медицинский диагноз: «Хронический панкреатит, некроз хвоста поджелудочной железы. Осумкованый перитонит в сальниковой сумке». Были взяты кусочки внутренних органов и направлены на судебно-гистологическое исследование.
При судебно-гистологическом исследовании в сердце, легких, почках отмечались начальные аутолитические изменения. В головном мозгемягкие мозговые оболочки несколько разрыхлены, отечны. Сосуды мягких мозговых оболочек умеренного кровенаполнения. Отмечался перецитарный, переваскулярный отек ткани головного мозга. Нейроциты набухшие, с размытыми границами. Имелись небольшие участки сетчатого разрежения мозговой ткани. Сосуды миркоциркуляторного русла полнокровные. В сердце мышечные волокна во многих местах фрагментированы. Межмышеные пространства были расширены за счет отека. В легких межальвеолярные капилляры и легочные сосуды полнокровные. В просвете большинства альвеол отечная жидкость розового цвета. В печени балочное строение было сохранено. Гепатоциты набухшие, с размытыми границами. В цитоплазме гепатоцитов определялись белковые включения в виде мелких капелек, местами встречались мелкие вакуоли. Так же определялись мелкоочаговые скопления гепатоцитов с оптически пустыми вакуолями в цитоплазме, с четкими границами, которые вытесняли на периферию клетки ядра серповидной формы. Портальные тракты обычных размеров. Сосуды портальных трактов, центральные вены, синусоиды умеренного кровенаполнения. В почках утолщение, разволокнение капсулы. Капилляры клубочков слабого кровенаполнения. Очаговое полнокровие сосудов коркового и мозгового вещества. В поджелудочной железе строение ткани было резко нарушено. Ткань состояла из мелких атипичных округлых и овальных клеток, формообразование ткани было нарушено. Иногда встречались пласты атипичных мелких клеток. Хорошо прослеживалась нежноволокнистая строма. На другом срезе был представлен фрагмент сальника, в котором жировая ткань розового цвета, была заполнена гомогенными массами розового цвета, границы между жировыми клетками были стерты. В фиброзной ткани определялся воспалительный инфильтрат, представленный преимущественно лейкоцитами.
Таким образом гистологическое исследование помогло установить диагноз карциноида поджелудочной железы.
Наше наблюдение представляет интерес из-за крайней редкости локализации карциноида в поджелудочной железе, трудности распознования и диагностики подобных опухолей.
Литература
1.Данилов М. В. , Федоров В. Д. . Хирургия поджелудочной железы. Москва . Медицина , 1995 г.
2.Малиновский Н.Н. и Федорова О.Д. Карциноид и карциноидный синдром, Хирургия, №11, с. 108, 1976
3.Руководство по патолого-анатомической диагностике опухолей человека, под ред. Н.А. Краевского и А.В. Смольянникова, с. 111 и др., М., 1976.
4. Руководство по патолого-анатомической диагностике опухолей человека, под ред. Н.А. Краевского, А.В. Смольянникова и др., М., 1982.
Е.С. Баймолдинов
Талдыкорганский филиал РГКП «ЦСМ» МЗ РК
Поисковые слова:
- карциноид поджелудочной железы
- қатерсіз ісіктер
- Қатерсіз ісік
- спайки поджелудочной железы
- спайки на поджелудочной железе
- спайка деген не
Источник
III. По функциональной активности
По международной классификации онкологических заболеваний TNM происходит стадирование заболевания, оцениваются следующие показатели:
Основной причиной развития осложнений является наличие длительно персистирующего карциноидного синдрома, который может вызывать следующие осложнения:
- Поражение сердечной мышцы и повышение риска развития сердечной недостаточности. Признаки поражения сердечной мышцы включают:
- усталость;
- одышку;
- плохую переносимость физической нагрузки.
- Кишечную непроходимость. При достижении крупных размеров первичной опухоли, расположенной в просвете кишечника, или же при сдавлении извне поражёнными лимфоузлами возможно развитие кишечной непроходимости. Симптомы обструкции кишечника включают тяжёлые, схваткообразные боли в животе и рвоту. Эта ситуация требует немедленной госпитализации в хирургическое отделение.
- Карциноидный криз. При очень высоких концентрациях гормонально-активных веществ, которые вырабатываются опухолью в кровь, возможно развитие карциноидного криза. Он включает в себя:
- гипотензию (падение артериального давления);
- тахикардию (учащённое сердцебиение);
- аритмию;
- длительный прилив;
- затруднение дыхания;
- дисфункция ЦНС.
Первым и основным диагностическим приёмом является подробный сбор жалоб и анамнеза.
В связи с разнообразием синдромов болезнь может долгое время скрываться под маской других заболеваний, тем самым затрудняя постановку верного диагноза. Нефункционирующие опухоли довольно долго могут протекать без симптомов и зачастую обнаруживаются случайно.
После общеклинического обследования, включающего стандартные анализы крови, мочи, рентгенографию. При подозрении на наличие карциноидной опухоли врач прибегает к следующим лабораторным и инструментальным методам диагностики:
- оценка уровня хромогранина А в крови — маркера нейроэндокринных опухолей;
- оценка уровня 5-гидроксииндолуксусной кислоты (5-ГИУК) в суточной моче — продукт метаболизма серотонина;
- рентгенография с пероральным контрастным препаратом (внутрь);
- эзофагогастроскопия (ЭФГДС) с биопсией;
- колоноскопия с биопсией;
- капсульная эндоскопия;
- бронхоскопия с биопсией;
- УЗИ брюшной полости;
- МСКТ органов грудной клетки и брюшной полости с контрастным усилением;
- МРТ головного мозга;
- позитронно-эмиссионная томография (ПЭТ-КТ);
- радиоизотопная сцинтиграфия с аналогами соматостатина.
По данным вышеуказанных исследований, нацеленных на определение наличия опухоли и поиск её локализации, врачу необходимо выставить клиническую стадию заболевания и определить распространённость опухолевого процесса (наличие метастазов).
Основным диагностическим моментом после установления наличия опухоли является морфологическое исследование опухолевых тканей после выполнения биопсии или исследование удалённых тканей после операции. На основании этого исследования устанавливается гистологическая природа опухоли, степень злокачественности, поражение лимфоузлов и стадия заболевания. Всё это играет прямую роль в определении последующего лечения и прогноза заболевания.
Схема лечения пациентов с карциноидными опухолями зависит от стадии заболевания и распространённости процесса.
Основными компонентами лечения являются хирургия, химиотерапия, лучевая и симптоматическая терапия.
Оперативное лечение
Хирургические операции при карциноидных опухолях выполняются при соблюдении основных онкологических принципов:
- радикализм (удаление злокачественной опухоли);
- абластика (предотвращение рецидива и метостазирования) ;
- лимфодиссекция (удаление лимфоузлов).
Возможные варианты хирургического лечения определяются размерами и локализацией опухоли, её морфологической картиной, наличием метастазов и осложнений основного заболевания.
Основная цель радикального лечения карциноидной опухоли — её удаление в пределах здоровых тканей. При локальном опухолевом процессе в пределах одного органа операция способна полностью избавить человека от заболевания, однако иногда для этого могут потребоваться большие по объему хирургические вмешательства с резекцией (удалением) нескольких органов.
При далеко зашедшем опухолевом процессе и распространении метастатических клеток по организму хирургическое лечение не приносит желаемого успеха. В данном случае требуется системный подход.
Химиотерапия
Этот метод предполагает лечение с помощью лекарственных препаратов и назначается после результатов морфологического исследования. Цель химиотерапии — подавление роста и уничтожение опухолевых клеток.
При приёме данных препаратов действующее вещество попадает непосредственно в кровь и наносит системное воздействие на все ткани организма (системная химиотерапия).
Существуют методики проведения региональной химиотерапии, когда препарат вводится в орган, полость или часть организма. Данный подход применятся для локального воздействия на поражённые ткани и используется в качестве компонента комбинированного лечения.
Лучевая терапия
Лучевая терапия — это метод лечения онкологических заболеваний с применением высокоэнергетических рентгеновских лучей (гамма-лучи). Он направлен на уничтожение опухолевых клеток и предотвращение их роста.
Такой метод леченя карциноидных опухолей проводится, если проведение оперативного лечения невозможно (тяжёлое общее состояние или обострение/декомпенсация хронических сопутствующих заболеваний может явится противопоказанием к выполнению операции и назначению химиотерапии), или при циторедуктивных вмешательствах (когда не удалось полностью удалить опухоль).
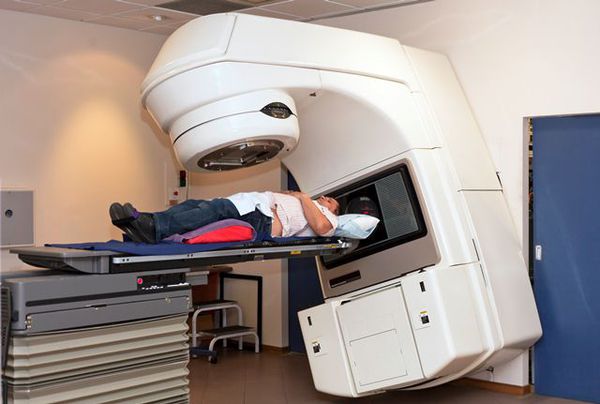
Излучение возникает в результате работы медицинского линейного ускорителя (специальный медицинский прибор). Он располагается снаружи тела пациента и нацеливается на область локализации опухоли. Весь энергетический поток рентгеновского излучения воздействует на зону опухоли, разрушая её клетки.
На сегодняшний день медицинская аппаратура и знания об этом методе лечения шагнули вперед. При правильном планировании процедуры эффект радиотерапии максимально нацелен на массу опухоли без значимого воздействия гамма-лучей на здоровые окружающие ткани.
Возможны различные модификации применения лучевой терапии в зависимости от способов доставки гамма-лучей к опухоли.
Помимо наружной лучевой терапии на сегодняшний день существуют методы воздействия на опухоль изнутри, с близкого расстояния, максимально минуя вредное воздействие на здоровые ткани.
При внутренней лучевой терапии (брахитерапия) используется радиоактивное вещество, которое помещается непосредственно в опухолевую массу или рядом с ней.
Симптоматическое лечение карциноидного синдрома
Отдельным компонентом лечения является лечение непосредственно карциноидного синдрома как проявления опухоли с целью повышения качества жизни и предотвращения осложнений.[4]
Для подавления выработки повышенного количества гормонально-активных веществ применяются:
- аналоги соматостатина;
- α-интерфероны.
Эти препараты воздействуют на главное звено патогенеза, подавляя повышенную секрецию гормонов и тем самым смягчают клинические проявления болезни.
Результат хирургического лечения пациента с диагнозом «Нейроэндокринная опухоль (типичный карциноид)» легкого ассоциированный с АКТГ-эктопическим синдромом.
Прогноз заболевания относительно благоприятный при условии раннего выявления новообразования, отсутствия отдалённых метастазов и успешного радикального хирургического вмешательства.
Проанализировано, что у радикально оперированных больных 10-летняя безрецидивная выживаемость составляет 94%. Общая 5-летняя выживаемость всех карциноидных опухолей (независимо от локализации или стадии) колеблется в пределах от 70% до 80%.[3][5]
Прогнозирование зависит от стадии заболевания. Лучшая 5-летняя выживаемость зарегистрирована при локализованной форме болезни и возможности радикального лечения (93%). В группе при распространённой форме с метастатическим поражением показатели значительно ниже — 20-30%. Наиболее высокие общие показатели 5-летней выживаемости наблюдаются у пациентов с карциноидной опухолью аппендикса и лёгких (95% и 80% соответственно) вследствие низкой скорости инвазивного роста и развития метастатической болезни.[3][5][6]
При распространённых формах карциноида возможен летальный исход. Причинами гибели пацинетов в таком случае обычно являются:
- сердечная недостаточность, возникающая по причине поражения трикуспидального клапана;
- кишечная непроходимость в результате спаечного процесса в брюшной полости;
- раковая кахексия (крайняя степень истощения организма) или дисфункция различных органов (зачастую печени), связанные с отдалёнными метастазами.
Специфических профилактических мер по предупреждению карциноида не существует.
-
Maroun J, Kocha W, Kvols L, et al. Guidelines for the diagnosis and management of carcinoid tumors. Part 1: The gastrointestinal tract. A statement from a Canadian National Carcinoid Expert Group // Curr Oncol. — 2006; 13(2): 67-76. -
Cunningham JL, Janson ET. The biological hallmarks of ileal carcinoids // European Journal of Clinical Investigation. — 2011; 41(12): 1353-60. -
Modlin IM, Lye KD, Kidd M. A 5-decade analysis of 13,715 carcinoid tumors // Cancer. — 2003; 97:934–959. -
Орлова Р.В., Новик А.В. Современные подходы лекарственного лечения генерализованных форм нейроэндокринных опухолей. Симптоматическая терапия синдромов при нейроэндокринных неоплазиях // Практическая онкология. — 2005. — Т. 6, № 4. -
Norton J.A., Fraker D.L., Alexander H.R. et al. Surgery to cure the Zollinger — Ellison syn-drome // New Engl. J. Med. — 1999. — Vol. 341. — P. 635. -
Taal BG, Visser O. Epidemiology of neuroendocrine tumours // Neuroendocrinology. — 2004; 80(1):3-7. -
Кубрышкин В.А., Кочатков А.В., Константинова М.М., Кригер А.Г. Нейроэндокринная неоплазия поджелудочной железы: терминология, классификации и стадирование // Хирургия. Журнал им. Н.И. Пирогова. — 2012. — № 6. — С. 4-8.
Источник