Абсцесс поджелудочной железы мкб 10 код
При абсцессе поджелудочной железы речь идет об отграниченном скоплении гноя в полости этого органа. Заболевание имеет хронический характер, но хорошо поддается лечению. Побольше информации о причинах развития подобного недуга, а также способы его лечения рассмотрены в приведенной статье.
Абсцесс поджелудочной железы, код по МКБ-10
В Международном классификаторе болезней МКБ 10 этот недуг выделен в разделе К85 наряду с острым панкреатитом и некрозом поджелудочной железы.
Причины
 Факторы, приводящие к развитию абсцесса, изучены недостаточно. Обычно механизм появления включает проведенное хирургическое вмешательство, в том числе и лапароскопию.
Факторы, приводящие к развитию абсцесса, изучены недостаточно. Обычно механизм появления включает проведенное хирургическое вмешательство, в том числе и лапароскопию.
Нередко заболевание спровоцировано повреждениями желез при воспалительном процессе в органе (панкреатите), после чего содержимое секреции поступает непосредственно в ткани поджелудочной, а не выводится в пищеварительный тракт.
Вследствие агрессивного воздействия ферментов в тканях начинается панкреонекроз, формируются псевдокисты. Содержимое таких полостей заполняется некротизированными элементами, жидким экссудатом. При контакте с инфекционным возбудителем происходит формирование флегмоны, закрытые формы которых и являются абсцессом.
При поражении окружающих тканей и развитии некроза поджелудочной железы, ставится диагноз «некротический панкреатит», а лечение будет несколько отличаться от терапии абсцесса.
Патогенез
Заражение тканей и формирование флегмоны происходит по разным причинам, но достоверно определить возможного возбудителя крайне сложно.
Допускается предположение, что воспалительный процесс распространяется по общему кровотоку, проникает из лимфы в ткани, где и происходит образование абсцесса. К подобному может привести и неудачные хирургические вмешательства, а также другие манипуляции, которые могут травмировать ткани поджелудочной железы и спровоцировать скопление гноя.
Симптомы
После перенесенного приступа острого панкреатита (оперативного вмешательства) проходит не менее 10 – 15 дней, в течение которых формируется полость с гнойным содержимым.
По прошествии этого периода у пациента наблюдается ухудшение состояния, появление дополнительных симптомов, составляющих клиническую картину заболевания.
Какие признаки у этого недуга:
- Повышение температуры тела.
- Болевой синдром в верхней части живота.
- Общая слабость и утомляемость.
- Потеря или снижение аппетита.
- Тошнота и рвота.
- Повышенное потоотделение.
- Обезвоживание организма.
Ухудшение состояния происходит с разной скоростью, в зависимости от индивидуальных показателей пациента. При пальпации в брюшной полости отчетливо прощупываются твердые образования. Гнойные капсулы могут распространиться по окружающим тканям, спровоцировать развитие осложнений и инфицирования брюшной полости.
Осложнения
 Общее инфицирование организма, распространение воспалительного процесса, а также разлитие гноя в свободном пространстве брюшной полости — все эти факторы можно отнести к последствиям невылеченного абсцесса поджелудочной железы.
Общее инфицирование организма, распространение воспалительного процесса, а также разлитие гноя в свободном пространстве брюшной полости — все эти факторы можно отнести к последствиям невылеченного абсцесса поджелудочной железы.
Помимо характерных симптомов, у пациента наблюдаются и другие признаки интоксикации организма, могут развиться почечная и печеночная недостаточность, высок риск прободения стенок органа и развития перитонита брюшной полости.
Диагностика
Профилактика подобного заболевания включает обязательное ультразвуковое обследование поджелудочной железы после хирургического вмешательства или терапии этого органа. Подобные мероприятия позволят определить формирование абсцесса на ранней стадии, а также предупредить осложнения.
Кроме того, пациент обязательно обследуется у специалиста, проводится тщательный осмотр и опрос с выявлением возможных провоцирующих факторов развития недуга. Большую информативность будут иметь лабораторные анализы крови и мочи, позволяющие определить начавшийся воспалительный процесс и изменения нормальных показателей жизнедеятельности организма.
Лечение
Терапия абсцесса поджелудочной железы зависит от многих факторов, в частности, степени прогрессирования болезни и развития возможных последствий.
В основном используются следующие методы:
- Хирургическое удаление и дренаж гнойной капсулы.
- Прием антибактериальных средств.
- Восстанавливающие средства: пищеварительные ферменты и общеукрепляющие препараты.
В период лечения и реабилитации пациент обязательно должен соблюдать диету. Она исключает повышенную нагрузку на пищеварительный тракт и возможные трудности в усваивании питательных веществ. Длительность терапии определяется в индивидуальном порядке и во многом зависит от добросовестности пациента и использованных методик.
Прогноз и профилактика
Обычно капсулы с отграниченным гнойным содержимым легче поддаются лечению, поэтому шансы на благополучное выздоровление довольно высоки. Без операции подобные недуги вылечить не удастся, а вот при должном и своевременном вмешательстве, дальнейшая реабилитация и выздоровление вполне реальны.
Профилактические мероприятия для предупреждения подобных заболеваний практически не разработаны. Механизм возникновения и распространения недуга пока изучен не полностью, что создает определенные трудности в его предупреждении.
Считается, что главным угрожающим фактором является развитие панкреатита в острой или хронической форме, а также повреждения тканей поджелудочной железы. Своевременное лечение подобных состояний позволит предупредить и развитие осложнений, в том числе и формирование абсцесса.
Абсцесс поджелудочной железы — достаточно редкая патология, к развитию которой приводят многие факторы. Определить этот недуг можно по характерным симптомам и при специальных обследованиях. Методы диагностики и лечения заболевания, а также дальнейший прогноз для пациента рассмотрен в приведенной информации.
Загрузка…
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Гнойный панкреатит.

Гнойный панкреатит
Описание
Гнойный панкреатит. Флегмонозное воспаление поджелудочной железы с формированием микро — или макроабсцессов в ее паренхиме. Является одной из самых тяжелых форм острого панкреатита. Симптомы гнойного панкреатита — изнуряющие опоясывающие боли в животе, тошнота, рвота, изжога, диарея, в тяжелых случаях – полиорганная недостаточность. Диагноз ставится на основании клинического осмотра, ультразвукового исследования, РХПГ и лапароскопии. Лечение осуществляется в условиях отделения реанимации, включает в себя инфузионную терапию, введение спазмолитиков и обезболивающих препаратов, ингибиторов протеаз, кардиотоников; при необходимости проводится хирургическое лечение.
Дополнительные факты
Гнойный панкреатит – грозное заболевание, развивающееся при сочетании нескольких этиологических факторов, приводящее к диффузному гнойному воспалительному процессу в ткани поджелудочной железы. Острый панкреатит – третье по частоте хирургическое заболевание, нуждающееся в неотложной оперативной помощи, после острого аппендицита и холецистита. Среди всех вариантов острого воспаления поджелудочной железы гнойный панкреатит встречается у каждого десятого пациента. В целом гнойный панкреатит поражает 0,02-0,08% населения мира ежегодно, подавляющее большинство пациентов – мужчины. Опасность заключается в высоком риске развития полиорганной недостаточности и последующего летального исхода при несвоевременной диагностике и начале лечения гнойного панкреатита.

Гнойный панкреатит
Причины
Для развития гнойного панкреатита недостаточно только попадания инфекции в паренхиму поджелудочной железы, а требуется сочетание нескольких этиологических факторов. К предрасполагающим факторам относят употребление большого количества алкоголя (алкогольный панкреатит), курение, погрешности в питании, злоупотребление некоторыми лекарственными препаратами. Благоприятным фоном могут служить заболевания гепатобилиарной системы, приводящие к нарушению оттока желчи: холелитиаз, холангиты, кисты, стенозы и опухоли желчевыводящих протоков (билиарный панкреатит); травмы и кисты поджелудочной железы.
На фоне воздействия перечисленных факторов происходит повышение давления в желчных путях, что способствует ретроградному забросу панкреатического сока в протоки поджелудочной железы.
Немаловажное значение в патогенезе гнойного панкреатита имеют сосудистые нарушения и преждевременная активация панкреатических ферментов (до того, как они попадут в тонкий кишечник). Собственные ферменты расплавляют ткань поджелудочной железы, вызывая асептическое воспаление. Из-за аррозии стенки мелких сосудов органа возникают множественные кровоизлияния в паренхиму (геморрагический панкреатит). При наличии очага хронической инфекции (холецистит, холангит, аппендицит, тяжелые бактериальные или вирусные заболевания и тд ) бактерии по желчным путям, с током крови либо по лимфатическим сосудам попадают в ткань пораженной железы, вызывая ее инфицирование. Чаще всего воспалительный процесс принимает диффузный характер, на его фоне формируется множество микроабсцессов, с течением времени сливающихся в большие гнойные полости. При вскрытии абсцессов гной может попадать в брюшную полость и кровоток, приводя к распространению воспаления на другие органы и системы. Для гнойного панкреатита, в отличие от абсцесса поджелудочной железы, характерно диффузное воспаление, множество гнойных очагов.
Попадание гноя, продуктов распада и ферментов поджелудочной железы в кровоток и брюшную полость приводит к значительной интоксикации, нарушению работы жизненно важных внутренних органов и в итоге к полиорганной недостаточности. Если не распознать гнойный панкреатит до этого этапа, не начать интенсивную патогенетическую терапию, поражение внутренних органов может стать необратимым, что в результате приведет к летальному исходу.
Симптомы
От начала заболевания до появления яркой клинической картины гнойного панкреатита может пройти как несколько дней, так и несколько недель. Обычно первым признаком гнойного панкреатита является панкреатическая колика – возникновение острой опоясывающей боли в верхней половине живота. Боль иррадиирует в спину, лопатки, за грудину. Интенсивность боли при гнойном панкреатите может быть настолько сильной, что иногда приводит к потере сознания. Часто боль сопровождается упорной рвотой, которая не приносит облегчения пациенту, возникает даже после глотка воды. Рвота провоцирует повышение внутрибрюшного давления, вызывая заброс панкреатических соков в поджелудочную железу, из-за чего интенсивность боли после рвоты повышается еще больше. Пациент часто занимает вынужденное положение на боку с подтянутыми к груди коленями.
Из-за нарушения деятельности поджелудочной железы развиваются симптомы диспепсии: тошнота, отрыжка, повышенный метеоризм, диарея. Стул жидкий, содержит непереваренные частички пищи и жиры. Сочетание тяжелого диспепсического, болевого и интоксикационного синдромов приводит к возникновению беспокойства, плаксивости, иногда – к развитию панкреатогенного психоза. При прогрессировании процесса возникает динамическая кишечная непроходимость, проявляющаяся значительным вздутием живота, рвотой застойным содержимым. При пальпации живота в верхней половине отмечается резкая болезненность, возможно появление симптомов раздражения брюшины. На коже передней брюшной стенки выступают цианотичные пятна, заметен отек жировой клетчатки в области поясницы.
На первых этапах развития заболевания температура тела субфебрильная, но после присоединения инфекции и диффузного воспалительного процесса отмечается значительная гипертермия. Токсическое воздействие панкреатических ферментов на костный мозг проявляется выраженной тромбоцитопенией, анемией. В результате гнойного расплавления тканей поджелудочной железы и окружающих органов могут формироваться свищи, ферментативный перитонит, гнойный плеврит; аррозия крупных сосудов приводит к профузным кровотечениям; в результате воспалительного процесса возникают тромбозы и тромбофлебиты вен порто-кавальной системы. Возможно формирование септического процесса, в котором гнойный панкреатит служит первичным очагом.
Диагностика
Диагностика гнойного панкреатита может быть затруднена, если пациент обращается за медицинской помощью после развития осложнений. Обследование должно производиться в условиях стационара, при гнойном панкреатите средней тяжести — в отделении гастроэнтерологии или общей хирургии, при тяжелом состоянии больного – в отделении реанимации. При наличии характерного анамнеза (прием алкоголя, погрешности в питании) производится экстренная обзорная рентгенография органов брюшной полости, ультрасонография поджелудочной железы и желчных путей, магнитно-резонансная томография поджелудочной железы. При проведении этих исследований будет обнаружено увеличение размеров органа за счет отека, формирование множества гнойных полостей, отек и воспалительная инфильтрация забрюшинной клетчатки вокруг железы. В сальниковой сумке может быть виден выпот.
При подозрении на гнойный панкреатит к назначению ретроградной холангиопанкреатографии нужно подходить очень осторожно – данная процедура может привести к развитию панкреонекроза. РХПГ выполняется только для исключения закупорки общего желчного протока конкрементами, как причины гнойного панкреатита, либо после стабилизации состояния пациента. Обязательно проводятся динамические исследования по определению уровня ферментов поджелудочной железы в крови и моче. При затруднениях в диагностике рекомендуется диагностическая лапароскопия. Показаниями к этой операции являются развитие панкреатита, гипертензия в желчных путях, подозрение на панкреонекроз.
Дифференциальная диагностика
Дифференцировать гнойный панкреатит следует с другой острой хирургической патологией: холециститом, аппендицитом, прободной язвой желудка и ДПК, кишечной непроходимостью, тромбоэмболией мезентериальных сосудов. Для постановки правильного диагноза может понадобиться проведение таких исследований, как эзофагогастродуоденоскопия, МСКТ органов брюшной полости.
Лечение
Терапию гнойного панкреатита рекомендуется проводить в условиях отделений хирургии или реанимации. Консервативное лечение требует соблюдения принципа «холод, голод и покой» — именно он гарантирует стихание воспалительного процесса, эффективность консервативной терапии при данном заболевании. Лечебное голодание приводит к угнетению выработки ферментов поджелудочной железы, купированию болевого синдрома. Также для снижения интенсивности боли рекомендуется прикладывание пузыря со льдом к верхней половине живота. Постельный режим обязателен, так как пациенты с гнойным панкреатитом находятся в состоянии сильной интоксикации.
Проводится высокообъемная инфузионная терапия в сочетании с форсированным диурезом для выведения из кровотока токсинов, снижения уровня ферментов поджелудочной железы, уменьшения отека органа. В состав инфузионной терапии обязательно включаются ингибиторы протеолитических ферментов (апротинин), а при снижении уровня глюкозы на фоне деструкции ткани поджелудочной железы – концентрированные растворы сахаров. Для коррекции водно-электролитных нарушений требуется введение растворов солей, кальция, магния.
Сильные боли при гнойном панкреатите обусловлены не только ферментативным расплавлением тканей органа, но и сдавлением отечной поджелудочной железы ее плотной капсулой. С обезболивающей целью назначаются спазмолитики, наркотические анальгетики. Обязательным в лечении гнойного панкреатита является использование антибиотиков. При развитии полиорганной недостаточности назначаются глюкокортикоиды, кардиотропные препараты, другие средства для коррекции жизненно важных функций организма.
Наличие диффузного воспалительного процесса в поджелудочной железе требует хирургического лечения. Консультация врача-эндоскописта позволит определиться с тактикой ведения пациента: по показаниям проводится лапароскопическая холецистэктомия, рассечение капсулы поджелудочной железы с дренированием абсцессов. В тяжелых случаях используется развернутое оперативное вмешательство — некрэктомия поджелудочной железы, дренирование брюшной полости.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Причины
- Симптомы
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
K86,8,1* Панкреонекроз.
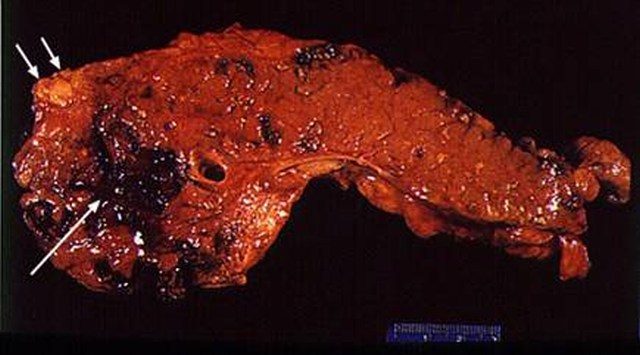
Макропрепарат поджелудочной железы при панкреонекрозе
Синонимы диагноза
Панкреонекроз, абсцесс поджелудочной железы, сепсис панкреатогенный, абсцессы поджелудочной железы, некроз поджелудочной железы.
Описание
Панкреонекроз — отмирание значительной части клеток поджелудочной железы.
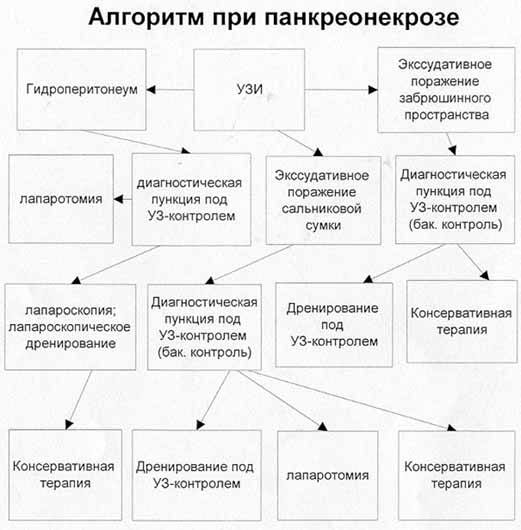
Лечебно-диагностическая программа при панкреонекрозе
Причины
Так как панкреонекроз является финалом развития некоторых видов воспаления поджелудочной железы, то его причинам будут все те, что приводят к панкреатиту.
Действие ядов. В том числе, и этанола.
Аутоиммунное воспаление железы. Действие клеток иммунитета против собственных тканей.
Разрушение ткани в результате прямого действия травмирующего фактора.
Разрушение железы в следствие опухолевого процесса.
Но самостоятельное развитие панкреонекроза возможно только при прямой травме железы. Во всех остальных случаях, он развивается после перенесенного острого панкреатита и всегда на фоне хронического воспалительного процесса в ткани железы.
Симптомы
В большинстве случаев панкреонекроз развивается быстро. Больного начинают внезапно беспокоить сначала чувство тяжести в области желудка и тошнота, которая затем переходит в многократную рвоту. Появляется сильная острая боль в левом подреберье. Часто боль носит опоясывающих характер – когда болит вся верхняя половина туловища чуть ниже ребер. При задней локализации панкреонекроза симптомы могут напоминать собой признаки сердечного приступа. Характерный синдром – боль может иррадиировать в левое плечо и под лопатку.
Добиться ослабления болевого синдрома пациенту удается только в положении сидя с плотно подтянутыми к животу согнутыми в коленях ногами. Все это может сопровождаться:
Повышением температуры тела до субфебрильных цифр;
Многократной обильной рвотой, после которой больной человек не испытывает никакого облегчения;
Покраснением кожных покровов или их бледностью в стадии развития сосудистого коллапса;
Повышением уровня панкреатической амилазы при проведении биохимических анализов крови и мочи;
Появление кожных участков повышенной болевой чувствительности (гиперестезии).
На фоне развития некроза поджелудочной железы может развиваться флегмона брюшной полости, асцит. В тяжелых случаях выпот жидкости наблюдается в перикардиальных оболочках, что существенно затрудняет деятельность сердечно-сосудистой системы. С развитием симптомов панкреонекроза образуется геморрагический выпот в плевральной полости.
При поражении тканей островковых клеток резко повышается уровень сахара в крови, что может привести к развитию гипергликемической комы. Характерный для панкреонекроза симптом – появление пятен темного синего цвета на боковых поверхностях передней стенки живота. Этот симптом носит название Грея-Тернера. При синдроме Грюнвольда синюшные и багровые пятна можно обнаружить вокруг пупочной впадины, а если синяки образуются на ягодичной области и под ребрами сзади, то устанавливается синдром Дэвиса.
Диагноз устанавливается при наличии многократной рвоты желчью на фоне сильнейшего болевого синдрома опоясывающего характера. Это может сопровождаться вздутием живота и метеоризмом. При этом пальпация передней стенки живота в области эпигастрия и правом подреберье не дают такого болевого синдрома, на который жалуется больной. Боли чаще всего носят острый, нестерпимый характер. Больные испытывают чувство жжения со спины и чуть правее области желудка.
Лечение
Лечение включает как консервативные так и оперативные методы лечения.
Для интенсивной терапии, применяются следующие группы препаратов.
Спазмалитики: платифиллин, атропин, папаверин. Это препараты способствуют расслаблению тканей железы и ее протоков. В результате улучшается отток секрета железы.
Блокаторы работы ферментов: контрикал, гордокс, фторурацилы. Они, связываясь с активными центрами ферментов, приводят к уменьшению их химической активности, практически до нуля.
Антисекретолитики: омез, ранитидин, фамотидин и Данные препараты снижают секрецию желудочного сока, что рефлекторно уменьшает активность работы поджелудочной железы.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник


