Анатомия перешеек поджелудочной железы
Хирургическая анатомия поджелудачной железы. Оперативная анатомия панкреаз.
Поджелудочная железа — орган экзокринной и эндокринной секреции с множественными функциями, не все из которых полностью изучены. Этот орган расположен глубоко в брюшной полости, прилегая к верхней части задней стенки живота. Железа простирается от внутреннего края нисходящей части двенадцатиперстной кишки до ворот селезенки, идет несколько вверх и влево. Средняя масса поджелудочной железы составляет 80 г, а длина варьирует между 14 и 22 см. Ее средняя высота на уровне головки равна 7 см, а толщина на этом уровне составляет 20—25 мм.
Эндокринная секреция обусловлена островками Langerhans. число которых приближается к одному миллиону. Общая масса островков около 1 г.
Поджелудочная железа — это неподвижный орган, только ее хвост может совершать незначительные движения в краниокаудальном направлении.
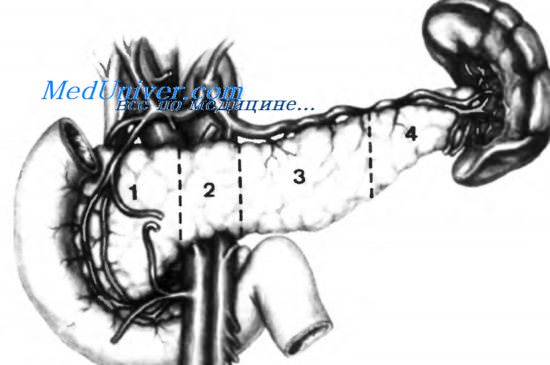
Поджелудочную железу обычно условно разделяют на четыре части: 1 — головку, 2 — перешеек, 3 — тело, 4 — хвост. Некоторые анатомы разделяют поджелудочную железу на пять сегментов, добавляя крючковидный отросток, являющийся, на самом деле, частью головки поджелудочной железы, несмотря на наличие некоторых особенностей, которые будут описаны ниже.
С точки зрения хирургической анатомии (по концепции, предложенной Couinaud), поджелудочная железа — это продолговатый орган, расположенный поперечно, в котором различают две половины: правую и левую (right pancreas и left pancreas), при мобилизации которых используют разные хирургические доступы. Правая и левая половины поджелудочной железы соединяются между собой отделом, соответствующим воротам поджелудочной железы, через который в железу входят крупные артерии, расходящиеся затем вправо и влево. То же самое происходит и с нервными элементами, которые входят в поджелудочную железу, формируя нервные сплетения.
Головка поджелудочной железы
Этот сегмент простирается от внутренней границы двенадцатиперстной кишки до правого края верхней брыжеечной вены. Некоторые авторы рассматривают левую границу на уровне борозды, в которой залегает желудочно-двенадцатиперстная артерия по переднему и верхнему краю поджелудочной железы. Крючковидный отросток, который, как уже было сказано, является частью головки поджелудочной железы, образует крючок, направленный вниз и влево, проходящий позади верхних брыжеечных сосудов, в то время как оставшаяся часть поджелудочной железы проходит впереди этих сосудов.
Перешеек поджелудочной железы
Это сегмент, соединяющий головку поджелудочной железы с телом. Его диаметр обычно меньше диаметра головки. Очень часто перешеек поджелудочной железы описывают как линию, отделяющую головку от тела. Это не совсем верно, и мы должны считать, что перешеек — это сегмент поджелудочной железы, покрывающий верхние брыжеечные сосуды.
Его ширина равна 2—6 см, в среднем 4 см. Задняя поверхность перешейка поджелудочной железы не имеет эфферентных вен, впадающих в переднюю стенку воротной или верхней брыжеечной вены. Эти вены впадают в латеральные стенки воротной или верхней брыжеечной вены. Однако могут быть некоторые исключения.
Тело поджелудочной железы
Этот сегмент простирается от перешейка поджелудочной железы (левый край верхней брыжеечной артерии) до хвоста. Граница между телом и хвостом, вероятно, наиболее условная среди сегментов поджелудочной железы. Тело поджелудочной железы выступает вперед в малую сальниковую сумку из-за выпячивания кпереди тел первого и второго поясничных позвонков.
Хвост поджелудочной железы
Это самый узкий и наиболее подаижный сегмент поджелудочной железы. Его конец достигает ворот селезенки, хотя и не всегда.
— Также рекомендуем «Крючковидный отросток поджелудочной железы. Аномалии печеночной артерии. Вены поджелудочной железы.»
Оглавление темы «Операции при портальной гипертензии. Хирургическая анатомия панкреаз.»:
1. Портокавальный анастомоз бок в бок. Техника портокавального анастомоза бок в бок.
2. Анастомоз верхней брыжеечной вены с нижней полой веной при портальной гипертензии.
3. Перитонеовенозный шунт LeVeen. Описание особенностей перитонеовенозного шунта.
4. Техника установки перитонеовенозного шунта LeVeen. Особенности операции перитонеовенозного шунтирования.
5. Этапы имплантации перитонеовенозного шунта LeVeen. Завершение операции перитонеовенозного шунтирования.
6. Осложнения перитонеовенозного шунта. Послеоперационное ведение больных с перитонеовенозным шунтом.
7. Трансъюгулярные внутрипеченочные портосистемные шунты. Особенности внутрипеченочных шунтов.
8. Хирургическая анатомия поджелудачной железы. Оперативная анатомия панкреаз.
9. Крючковидный отросток поджелудочной железы. Аномалии печеночной артерии. Вены поджелудочной железы.
10. Псевдокисты поджелудочной железы. Хирургическое лечение псевдокист поджелудочной железы.
Источник
Поджелудочная железа развивается из эндодермальных выпячиваний верхнего отдела средней части первичной кишечной трубки, из которой позже образуется двенадцатиперстная кишка.
Различают три выпячивания, являющиеся зачатками будущей поджелудочной железы — дорсальная и две вентральные закладки. Сперва появляется дорсальное выпячивание, которое вначале считалось единственным зачатком поджелудочной железы, но в дальнейшем было установлено, что из этой части образуется тело, хвост и только небольшая часть головки поджелудочной железы, тогда как из вентральных закладок образуется большая часть ее.
Поджелудочная железа представляет собой продолговатый призматический по форме орган, располагающийся забрюшинно сзади желудка, обычно на высоте I—II поясничного позвонка и идущий от двенадцатиперстной кишки до ворот селезенки. Вес поджелудочной железы составляет в среднем 70—80 г. Форма железы зависит от окружающих органов (печень, желудок, селезенка, большие сосуды).
В поджелудочной железе различают 3 части: головку, тело и хвост.
Головка поджелудочной железы
Головка поджелудочной железы (caput pancreatis) имеет обычно форму молотка и располагается в дуге двенадцатиперстной кишки, куда в papilla Vateri впадает главный панкреатический проток в большинстве случаев после соединения с общим желчным протоком.
Позади головки поджелудочной железы располагаются крупные кровеносные сосуды: v. cava inferior, v. renalis dextra, а также начальная часть v. porta, образующаяся из слияния v. lienalis и v. mesenterica superior et inferior. Справа от v. porta в желобе, образуемом головкой поджелудочной железы и задней поверхностью двенадцатиперстной кишки, лежит d. choledochus. Примерно в 75% общий желчный проток бывает полностью охвачен паренхимой головки поджелудочной железы, в остальных же случаях только прилегает к ней.
Тело поджелудочной железы
Тело поджелудочной железы (corpus pancreaticus) имеет призматическую форму, поэтому в ней различают три поверхности: переднюю, заднюю и нижнюю. Передняя поверхность тела поджелудочной железы обращена к задней поверхности желудка. Обе эти поверхности отделяются друг от друга узкой щелью — полостью bursa omentaiis брюшины, дорсальная стенка которой покрывает переднюю поверхность железы.
Задняя поверхность тела поджелудочной железы соприкасается с забрюшинной клетчаткой, с верхним полюсом левой почки и надпочечником и огибает позвоночник на уровне I—II поясничного позвонка.
Между позвоночником и задней поверхностью поджелудочной железы лежат брюшная аорта и солнечное сплетение.
Нижняя поверхность поджелудочной железы узка, соприкасается с тонкими кишками и подходит к концевой части двенадцатиперстной кишки.
К переднему краю поджелудочной железы прикреплен корень брыжейки поперечноободочной кишки. Такое близкое топографическое соотношение объясняет частоту возникновения пареза поперечноободочной кишки, особенно при воспалительных процессах в поджелудочной железе, когда последний переходит с железы на брыжейку кишки.
На границе между головкой и телом поджелудочной железы находится перешеек — isthmus pancreaticus, который отделяет головку от ее тела.
Хвост поджелудочной железы
Хвост поджелудочной железы (cauda pancreatis) обычно узкий, закругленный на конце, поднимается несколько кверху и достигает ворот селезенки. Хвост поджелудочной железы располагается ретроперитонеально и имеет на себе углубление от соприкосновения с дном желудка, покрывая собой полностью или отчасти почечные артерии и вены, а также переднюю поверхность левой почки настолько, что бывает видна только нижняя половина почки, а иногда только нижний полюс ее.
Кроме основной поджелудочной железы, может встречаться так называемая добавочная поджелудочная железа (pancreas accesorium). Размеры ее могут быть различными — от просяного зерна до лесного ореха, а иногда и куриного яйца. Чаще бывает одна, а иногда 2—3 добавочных железы. Располагаются они чаще всего в верхних отделах jejuni, реже в стенке желудка и ileum, но могут встречаться в желчном пузыре, слепой кишке и брыжейке.
Протоки поджелудочной железы
Главный панкреатический проток (d. Wirsungi) проходит через всю длину поджелудочной железы от хвоста до головки ее, ближе к задней поверхности железы.
Вирсунгов проток образуется из слияния мелких протоков долек железы. Длина его в среднем равняется 20 см. Диаметр его в хвостовой части поджелудочной железы составляет в среднем 1,1 мм, в теле железы он становится несколько шире и равняется в среднем 2,2 мм и, наконец, в головке железы около 3,5 мм.
В головке поджелудочной железы вирсунгов проток в большинстве случаев соединяется с добавочным протоком, затем, сделав небольшой изгиб, соединяется с d. choledochus и проникает в заднюю стенку нисходящей части двенадцатиперстной кишки, открываясь в papilla Vateri.
Соотношения конечных отделов общего желчного и вирсунгова протоков могут быть различными. Они имеют 4 типа.
1-й тип — оба протока впадают в кишку совместно, образуя общую ампулу. При этом сфинктер Одди охватывает оба протока и при сокращении их полностью закрывает. Этот тип встречается примерно в 55% случаев.
2-й тип — оба протока соединяются вблизи двенадцатиперстной кишки. Общая ампула при этом отсутствует. Этот тип наблюдается в 33,6%.
3-й тип — общий желчный проток и панкреатический впадают в двенадцатиперстную кишку отдельно друг от друга. Этот тип встречается значительно реже — около 4%.
4-й тип — оба протока сливаются друг с другом на большом расстоянии от фатерова соска. Общий желчный и вирсунгов протоки в большинстве случаев открываются в стенку двенадцатиперстной кишки, рядом соприкасаясь своими стенками и только в 8,5% случаев они впадают раздельно.
Взаимоотношение общего желчного протока с головкой поджелудочной железы и взаимоотношение его с главным панкреатическим протоком и, наконец, их связь с двенадцатиперстной кишкой имеют большое значение в понимании и развитии ряда симптомов при раке поджелудочной железы.
Кровоснабжение поджелудочной железы
Поджелудочная железа богато васкуляризирована и получает кровоснабжение из трех источников:
1) a. hepatica, через которую идет кровоснабжение большей части головки поджелудочной железы,
2) a. mesenterica superior, через которую идет кровоснабжение меньшей части головки поджелудочной железы,
3) a. lienalis, через которую идет кровоснабжение тела и хвоста поджелудочной железы. По пути следования сосудов отмечается резко выраженное анастомозирование между ними. Вены идут совместно с артериями железы. Лимфатическая система поджелудочной железы тесно связана с лимфатической системой двенадцатиперстной кишки, желчного пузыря. В сосудах, протоках различного калибра, в дольках и отдельных клетках имеется богато развитый рецепторный аппарат желчных ходов, что, конечно, имеет большое значение в развитии патологических процессов в этих органах.
Иннервация
Поджелудочная железа получает иннервацию от чревного, печеночного, селезеночного и верхнего брыжеечного сплетений.
Между дольками в соединительной ткани имеются осумкованные чувствительные тельца типа Фатера — Пачини. Иннервация островков Лангерганса происходит обособленно от иннервации железистых клеток поджелудочной железы и в них имеются особые ганглиозные клетки, принадлежащие к вегетативной иннервации.
Источник
ПЖ — непарный железистый орган, расположенный в забрюшинном пространстве на уровне 1—11 поясничных позвонков. Длина железы в среднем составляет 18—22 см, средняя масса — 80-100 г. В ней различают 3 анатомических отдела: головку, тело и хвост. Головка ПЖ прилежит к ДПК, а хвост расположен в воротах селезёнки. Толщина железы в различных отделах составляет 1,5—3см. Передняя и нижняя поверхности тела ПЖ покрыты брюшиной. ПЖ имеет тонкую соединительнотканную капсулу и слабо выраженные соединительнотканные перегородки. Кпереди от ПЖ располагаются желудок и начальный отдел ДП К. Головка ПЖ лежит в подковообразном изгибе ДПК.
Позади головки ПЖ проходят нижняя полая и воротная вены, правые почечные артерия и вена, общий жёлчный проток. К задней поверхности тела прилежит аорта и селезеночная вена, а позади хвоста находятся левая почка со своими артерией и веной и левый надпочечник (см. рис. 1-2).

Рис. 1-2. Топографическая анатомия поджелудочной железы. На рисунке схематически представлено изображение поперечного среза верхних отделов брюшной полости
Главный (вирсунгов) проток ПЖ образуется путём слияния дольковых протоков и проходит в толще органа от хвоста до головки, ближе к задней поверхности. Диаметр ГПП у взрослого человека составляет 1—2 мм в области хвоста и тела и 3—4 мм в области головки, где ГПП в 60% случаев сливается с добавочным (санториниевым) протоком (см. рис. 1-3).

Рис. 1-3. Строение поджелудочной железы. Показана анатомическая взаимосвязь общего жёлчного протока и протоков поджелудочной железы
Проток ПЖ сливается с общим жёлчным протоком, образуя печён очно-поджелудочную ампулу, и открывается в ДПК на вершине её большою (фатерова) сосочка. В 20—25% случаев протоки впадают в ДПК раздельно, что зависит от различных вариантов развития протоковой системы (см. рис. 1-4). Так, в 10% случаев происходит атрофия терминального отдела вирсунгова протока и ПЖ дренируется через санториниев проток — такой вариант развития называют расщеплённой ПЖ (pancreas division) и относят к аномалиям развития органа. Длина ГПП составляет 18—20 см.

Рис. 1-4. Анатомическая конфигурация внутрипанкреатической протоковой системы. Показано примерное процентное соотношение каждого из возможных вариантов развития
Интрамуральные отделы обшего жёлчного протока и протока ПЖ, а также печёночно-поджелудочная ампула окружены гладкомышечными волокнами, формирующими сфинктер Одди, регулирующий порционное поступление жёлчи и сока ПЖ в ДПК. Местоположение фатерова соска вариабельно, но чаще всего он расположен в 12—14 см от привратника. Сфинктер Одди имеет довольно сложное строение и формально не является общим для обоих протоков (см. рис. 1-5).

Рис. 1-5. Строение сфинктера Одди
Описаны следующие мышечные образования, формирующие сфинктер Одди.
• Сложная мышца сосочка ДПК, состоящая из мышц:
— сфинктера основания сосочка;
— дилататора сосочка;
— сфинктера отверстия сосочка.
• Собственный сфинктер общего жёлчного протока (сфинктер Вестфаля), расположенный на границе со сфинктером основания сосочка.
• Собственный сфинктер протока ПЖ.
Что касается особенностей структуры самих гладкомышечные образований сфинктера Одди, то в целом они идентичны другим гладкомышечным клеткам во всех внутренних органах.
Как видно из рисунка, сфинктер функционирует так, что не только отделяет общий жёлчный проток и ГПП от просвета ДПК, но и на большом протяжении разделяет вышеуказанные протоки друг от друга.
Сфинктерный аппарат системы жёлчеотделения и протоков ПЖ выполняет комплексные функции, с одной стороны, обеспечивая рациональное расходование жёлчи и панкреатического сока путём ограничения потока жёлчи и панкреатических соков в ДПК между приёмами пищи, и, с другой стороны, предотвращая обратный ток жёлчи и кишечного содержимого в жёлчные протоки и ГПП и облегчая (способствуя) наполнение жёлчного пузыря. Эти функции обусловлены и способностью сфинктера создавать высокий градиент давления между системой протоков и ДПК. Сфинктер Одди способствует подъёму давления в общем жёлчном протоке, благодаря чему эта величина различается на разных уровнях жёлчного протока — от 4 до 10 мм рт.ст.
Данные функции, в первую очередь, выполняют расположенный в общем жёлчном протоке, перед ампулой, сфинктер Вестфаля (т. sphincter ductus choledochi) и сфинктер печёночно-поджелудочной ампулы, работающие во взаимосвязи со сфинктером панкреатического протока. Кроме того, сфинктерный аппарат большого сосочка ДПК отвечает за регуляцию давления в полости ДПК.
Вместе с тем мышечные образования сфинктера Одди работают и как мощный насос, обеспечивая интенсивное поступление жёлчи и секрета ПЖ в полость ДПК в процессе пищеварения.
Моторная активность сфинктерного аппарата фатерова соска находится под контролем сложных нейро-гуморальных механизмов. К медиаторам, регулирующим деятельность сфинктера, относят энкефалины и эндорфины, субстанцию Р, оксид азота, вазоактивный интестиналъный полипептид (ВИП), нейропептид Y, холецистокинин (ХК) и кальцитонин-связанный пептид.
Таким образом, отдельные части сфинктера Одди предотвращают рефлюкс содержимого ДПК в вирсунгов проток и жёлчные протоки, жёлчи в ГПП, панкреатического секрета — в систему жёлчных протоков. Измерение давления с помощью микроканюляции протоков свидетельствует о более высоком давлении в протоке ПЖ по сравнению с давлением в общем жёлчном протоке. Имеет ли эта разница давлений какое-либо физиологическое значение, доподлинно до сих пор не известно.
Головка ПЖ получает кровоснабжение через печёночную артерию (a. hepatica), переднюю и заднюю поджелудочно-двенадцатиперстные артерии. Перешеек и тело ПЖ снабжаются вариантно отходящими ветвями общей печёночной и желудочно-двенадцатиперстной артерий, а также правой желудочно-сальниковой артерией. В области перешейка иногда лежит вариантно отходящая от общей печёночной, верхней брыжеечной, чревной, селезёночной или желудочно-двенадцатиперстной артерии так называемая тыльная поджелудочная артерия. Располагаясь на границе тела и головки ПЖ, она служит анастомотическим пограничным ориентиром. Тело ПЖ получает кровь из селезёночной артерии через крупную ветвь — большую поджелудочную артерию Гаплера. Она может отходить одним или двумя-гремя стволами, широко анастомозирующими друг с другом и с другими артериями.
В результате соединения поджелудочной артерии в области тела и хвоста ПЖ образуется два внутриорганных анастомоза, расположенных вдоль нижнего и верхнего краёв органа. Вместе с артериальными дугами головки эти анастомозирующие ветви образуют замкнутый пери-панкреатический артериальный круг, отдающий по передней и задней поверхности ПЖ на всём своём протяжении ветви, анастомозируюшие между собой. Таким образом, артериальная система паренхимы ПЖ представляет собой трёхмерную внутриорганную сеть широко анастомозируюших между собой сосудов.
Венозный отток осуществляют одноимённые венозные сосуды, идущие параллельно артериям. Вся кровь, оттекающая от ПЖ, поступает в воротную вену и далее в печень. Лимфатический отток от ПЖ происходит через лимфатические узлы, расположенные по ходу кровеносных сосудов (парапилорические, панкреатодуоденальные лимфатические узлы и лимфатические узлы ворот селезёнки).
ПЖ относится к «чемпионам» по объёму кровотока на 100 г ткани: натощак кровоток составляет 50—180 мл/мин на 100 г ткани, а при стимулированной секреции — до 400 мл/мин на 100 г ткани. Немаяоважной особенностью кровоснабжения ПЖ считают высокую диффузионную проницаемость кровеносных сосудов: в покое она составляет 0,1—0,3 мл/ мин на 100 г ткани ПЖ; при функциональной гиперемии она возрастает до 1,5—20 мл/мин на 100 г. Приведённые данные свидетельствуют о высоких потребностях железы в кровоснабжении и, следовательно, в пластических материалах, энергии и кислороде, а также в элиминации метаболитов.
Поджелудочная железа имеет симпатическую и парасимпатическую иннервацию — из чревного сплетения и блуждающих нервов. Вегетативная иннервация включает эфферентные (двигательные) и афферентные (чувствительные) нервные волокна. Центр симпатической иннервации находится в сегментах спинного мозга Тh5—Th9, затем в составе симпатических нервов аксоны нейронов направляются к чревному сплетению и ПЖ. Эти нервы иннервируют интрапанкреатические кровеносные сосуды и нервные узлы, а также несут волокна болевой чувствительности.
Парасимпатическую иннервацию осуществляет блуждающий нерв. ПЖ также получает иннервацию от нейронов метасимпатической нервной системы. Наконец, ПЖ содержит ряд нервных волокон, контролирующих кровеносные сосуды, ацинарные и островковые клетки — эти нервные волокна оплетают ацинусы железы, располагаются вокруг сосудистой сети и вокруг островков Лангерганса. Главными нейромедиаторами, ответственными за экзокринную функцию ПЖ, служат ацетилхолин, ВИП, гастрин-рилизинг пептид и др. Объединение нервной и гуморальной регуляции составляет систему контроля над деятельностью ПЖ. Таким образом, нейроны в ПЖ вовлечены в процесс контроля за эндокринными и экзокринными функциями органа.
Иннервация жёлчевыводящей системы, ПЖ и ДПК имеет общее происхождение, что предопределяет тесную взаимосвязь их функционирования. Жёлчевыводящая система также получает иннервацию от нервных симпатических и парасимпатических структур. Волокна симпатических нервов, направляясь от симпатического ствола, через внутренностные нервы входят в звёздчатый узел, где встречаются с волокнами блуждающего нерва. Кроме того, жёлчные пути иннервирует и правый диафрагмальный нерв.
Нервные волокна симпатического и парасимпатического происхождения обнаруживаются также непосредственно в области сфинктерного аппарата жёлчного пузыря и протоковой системы жёлчевыводящих путей. В жёлчном пузыре, пузырном протоке и общем жёлчном протоке имеются нервные сплегения и ганглии, подобные таковым в ДПК.
Многочисленные нервные волокна залегают в мышечном слое, вокруг кровеносных сосудов и в слизистой оболочке системы жёлчеотделения. Сплетения жёлчевыводящей системы и ПЖ тесно связаны с автономной нервной системой ДПК, ее сплетениями, что имеет существенное значение в координации деятельности этих органов и остальной части желудочно-кишечного тракта (ЖКТ).
Маев И.В., Кучерявый Ю.А.
Источник

