Билирубин при раке головки поджелудочной железы
Желтуха является вторым по значимости признаком рака поджелудочной железы (после боли). В ряде случаев она сочетается с болевым синдромом, но может выступать и как самостоятельный первый и единственный признак заболевания.
Чаще всего развитие желтухи наблюдается при локализации опухоли в головке поджелудочной железы. Это связано с тем, что опухоль прорастает или сдавливает желчный проток, приводя к застою желчи, со всеми вытекающими последствиями.
Несколько реже желтуха возникает при опухолевом поражении тела и хвоста поджелудочной железы. В этом случае наиболее частой причиной ее развития является сдавление желчного протока лимфатическими узлами, пораженными метастазами.
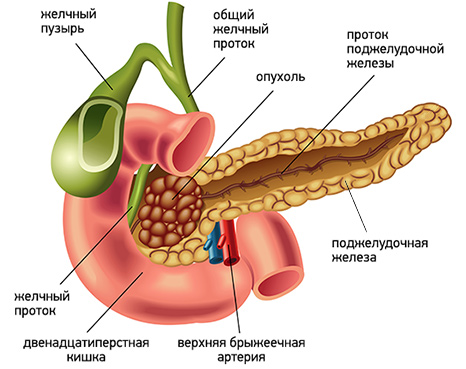
В целом возникновение желтухи наблюдается у 70-80% больных раком поджелудочной железы. Это грозное состояние, которое влияет на работу всего организма, в том числе сердечно-сосудистой системы, обмена веществ, нервной системы и др. Возможность компенсации данного осложнения влияет на общую продолжительность жизни таких больных.
Многие клиницисты считают, что развитие желтухи при раке поджелудочной железы является признаком неоперабельности опухоли. Однако на практике встречаются случаи, когда нарушение оттока желчи возникает при небольшой опухоли, расположенной около желчного протока. У таких пациентов удается своевременно обнаружить рак и провести радикальное лечение. Таким образом, желтуха для них оказывается своего рода спасительным симптомом.
Причины и механизм развития желтухи при раке ПЖ
Причины развития желтухи при раке поджелудочной железы следующие:
- Прорастание опухоли в желчный проток и обтурация (закупорка) его просвета.
- Сдавление желчных протоков пораженными лимфатическими узлами.
- Нарушение моторики желчных протоков из-за опухолевого поражения их стенки. В этом случае формально желчные протоки остаются проходимыми, но дренаж желчи осуществляется не в полной мере.
- Метастатическое поражение печени с обтурацией внутрипеченочных протоков.
Желтуха при раке поджелудочной железы носит механический характер и обусловлена застоем желчи в желчных протоках. Это, в свою очередь, приводит к нарастанию давления в них, расширению и даже разрыву желчных капилляров и обратному всасыванию желчи в кровоток. Из-за этого в крови повышается уровень прямого билирубина, который попадает в ткани организма, пропитывает их и приводит к образованию желтушного цвета кожи, слизистых и склер.
Запись
на консультацию
круглосуточно
Желчные кислоты, при поступлении в кровь, оказывают системное токсическое действие, что сопровождается нарушением сердечно-сосудистой деятельности (возникает брадикардия, снижение артериального давления) и деятельности нервной системы. Больные становятся вялыми, сонливыми, у них меняется характер, могут появляться признаки депрессии и повышенной раздражительности. При тяжелой желтухе возникает токсическое действие на головной мозг, что сопровождается развитием энцефалопатии, сопора и даже комы.
Определенные патологические эффекты оказывает и прекращение поступления желчи в кишечник:
- В первую очередь, страдает пищеварение — нарушается всасывание жиров, и они выводятся вместе с калом (стеаторея). Также нарушается всасывание белков.
- Нарушается метаболизм жирорастворимых и кишечно синтезируемых витаминов. Одним из них является витамин К, который необходим для нормальной работы кровесвертывающей системы. При его дефиците развиваются кровотечения.
- В норме желчь обладает бактерицидным действием и оказывает влияние на микробный пейзаж кишечника. При ее отсутствии начинают активно развиваться анаэробы, которые приводят к усилению процессов гниения и брожения в кишечнике.
- При недостатке желчных пигментов, кал становится «бесцветным» — ахоличный кал.
- Застой желчи вызывает изменение ее физико-химических свойств, что приводит к образованию желчных камней. Это еще больше усугубляет ситуацию механической желтухи, усложняя возможность ее устранения.
Симптомы желтухи
Желтушность покровных тканей
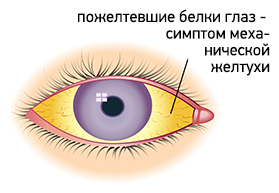 Основным симптомом механической желтухи является пожелтение кожи, слизистых оболочек и белков глаз. В начале заболевания кожа приобретает желтый или желто-коричневый цвет. Но по мере нарастания уровня билирубина и его окисления, цвет меняется на лимонно-желтый или зеленоватый. Также желтый цвет приобретают все биологические жидкости организма за исключением слез и слюны. Моча приобретает темно-коричневый цвет, а кал, наоборот, обесцвечивается.
Основным симптомом механической желтухи является пожелтение кожи, слизистых оболочек и белков глаз. В начале заболевания кожа приобретает желтый или желто-коричневый цвет. Но по мере нарастания уровня билирубина и его окисления, цвет меняется на лимонно-желтый или зеленоватый. Также желтый цвет приобретают все биологические жидкости организма за исключением слез и слюны. Моча приобретает темно-коричневый цвет, а кал, наоборот, обесцвечивается.
Кожный зуд
Причины возникновения кожного зуда при желтухе до конца не ясны. Считается, что он возникает из-за раздражения рецепторов кожи желчными кислотами. У больных раком поджелудочной железы зуд может возникать по мере нарастания желтухи, или до ее начала, усиливаясь по мере нарастания гипербилирубинемии. Он серьезно ухудшает качество жизни больных, может носить нестерпимый характер, мешать нормальному сну, вызывать раздражительность. У многих пациентов на коже образуются расчесы, которые со временем могут инфицироваться.
Осложнения желтухи
Механическая желтуха является очень грозным состоянием. При отсутствии лечения приводит к гибели больного.
По мере развития процесса неизбежно возникает поражение гепатоцитов, нарушаются детоксикационные функции печени и в организме образуется большое количество токсических веществ, которые поражают все органы и системы. Развивается синдром эндотоксемии.
Параллельно с этим происходит нарушение функции почек из-за развития микрососудистых тромбозов и спазма кровеносных сосудов. Нарушается функция нефронов, нарастает почечная недостаточность, в крови повышается уровень мочевины и креатинина. Развивается печеночно-почечный синдром, на фоне которого развивается множество тяжелых патологических реакций:
- Токсические вещества проникают через гемато-энцефалический барьер, приводя к развитию энцефалопатии, которая сопровождается спутанностью сознания, сопором и, в конце концов, приводит к коме и гибели больного. Действие токсических веществ на нервные волокна приводит к нарушению работы сердца, что сопровождается снижением частоты сердечных сокращений (брадикардией).
- Нарушается синтез факторов свертывания крови, что приводит к развитию ДВС-синдрома — жизнеугрожающего состояния, при котором сначала возникает множество внутрисосудистых тромбов, а потом, при истощении кровесвертывающих факторов на этом фоне развивается кровотечение, которое очень сложно остановить.
- Под воздействием желчных кислот происходит разрушение сурфактанта — основного вещества легочной ткани, который обеспечивает обогащение крови кислородом. Из-за этого нарастает гипоксия, и развивается острая дыхательная недостаточность.
Диагностика желтухи
Диагностические мероприятия при желтухе носят комплексный характер и направлены на определение степени тяжести самой патологии, а также причин, вызвавших ее. Применяются следующие методы исследования:
Лабораторные исследования. Главным лабораторным маркером желтухи является увеличение билирубина. В крови он существует в виде двух фракций — свободной и связанной. При механической желтухе на начальном этапе происходит увеличение именно связанного, прямого билирубина, затем нарастает количество и непрямого. Также определяются показатели, которые изменяются при развитии холестаза — холестерин, липиды, щелочная фосфатаза, ГГТП и др.
Ультразвуковое исследование брюшной полости, печени, желчных протоков и забрюшинного пространства. При механической желтухе будут обнаруживаться расширенные желчные протоки, гиперплазия их стенки. В ряде случаев удается визуализировать наличие опухоли поджелудочной железы и определить ее прорастание в желчный проток, или его сдавление опухолевыми массами.
Более информативным методом визуализации опухоли поджелудочной железы является КТ и/или МРТ с контрастированием. Данные методы позволяют более детально визуализировать опухоль и ее взаимоотношение с окружающими тканями, обнаружить метастазы, в том числе в регионарных лимфоузлах или печени.
Исследование проходимости желчных протоков. Позволяет визуализировать просвет протоков и обнаружить места их сужения или обструкции. С этой целью проводят ретроградную холангиопанкреатографию — с помощью эндоскопической техники в просвет большого дуоденалного сосочка (место, которым открываются желчный и панкреатический протоки в просвет 12-перстной кишки) вводят рентгеноконтрастное вещество и делают снимки, на которых визуализируется протоковая система. Эндоскоп вводится через рот. Перед началом процедуры пациент получает легкую седацию, а для ослабления рвотного рефлекса глотку орошают раствором анестетика.
Еще одним методом визуализации протоковой системы является чрескожная чреспеченочная холангиография. В этом случае контраст вводится посредством пункции печеночных протоков через переднюю брюшную стенку. Чтобы правильно попасть в необходимую область, используют ультразвуковой контроль. После того, как контраст заполнит протоки, делают рентгеновские снимки, на которых хорошо видны печеночные протоки и места их обструкции.
Запись
на консультацию
круглосуточно
Лечение желтухи при раке поджелудочной железы
Радикальное лечение рака поджелудочной железы возможно только с помощью хирургических операций, остальные методы — химио- и радиотерапия являются вспомогательными и применяются либо как дополнительные методы, которые позволяют стабилизировать процесс, либо как паллиативное лечение для облегчения симптомов заболевания.
Однако в условиях наличия механической желтухи проводить специфическое противоопухолевое лечение (в том числе радикальные хирургические операции) очень рискованно, поскольку состояние пациента является декомпенсированным и высоки риски летальности. По данным некоторых клиник, она достигала 10-34%. Поэтому на первый план выходит купирование желтухи, снижение интоксикации, снижение уровня билирубина с помощью декомпрессии желчных протоков малоинвазивными хирургическими методиками.
Основными методами декомпрессии и восстановления пассажа желчи является стентирование, которое может выполняться либо во время эндоскопической ретроградной холангиопанкреатографии (ЭРПХ), либо во время чрескожной чреспеченочной холангиографии (ЧЧХГ).
Чрескожное чреспеченочное холангиодренирование и стентирование желчных протоков (ЧЧХДС)
Необходимым условием проведения данной операции является расширение желчных протоков. При механической желтухе это не представляет проблемы, но бывают случаи, когда обтурация неполная, и для расширения протоков нужно немного больше времени.
- ЧЧХД проводится в условиях рентгеноперационной под местной анестезией. Место пункции стенки живота определяется для каждого пациента индивидуально с учетом места локализации обструкции.
- Кожа обрабатывается антисептиком и надсекается скальпелем для облегчения прохождения пункционной иглы. После этого игла под контролем УЗИ вводится на глубину 5-10 см, пока не попадет в расширенный желчный проток (диаметр иглы около 1 мм). После этого через иглу в проток вводят несколько миллилитров контрастирующего вещества для контроля попадания именно в желчный проток, а не в сосуды печени. Если все в порядке, через иглу в просвет протока вводят мягкий проводник, диаметром 0,3 мм, после чего иглу удаляют. С помощью проводника устанавливают гибкий катетер диаметром около 2 мм, через который вводят контрастирующий препарат и проводят серию снимков для обнаружения места обструкции, ее протяженность и степень блокирования пассажа желчи. После этого определяют тактику дальнейших действий:
- По возможности, через место сужения в просвет тонкой кишки проводят проводник, через который устанавливается дренаж — пластиковая трубка с множеством отверстий. Его ставят так, чтобы часть отверстий находилась выше места опухоли, а часть ниже ее. Таким образом, желчь будет попадать в дренаж до места обструкции и выходить после него. Наружный конец дренажа выводят на поверхность кожи и присоединяют к нему резервуар, куда будет оттекать избыток желчи.
- Если обтурация непроходима, дренирование желчи будет отводиться только наружно, чтобы снизить токсический эффект гипербилирубинемии. Для компенсации дефицита желчи в желудочно-кишечном тракте, ее придется принимать перорально, запивая водой или соком. Когда воспалительный процесс утихнет, и состояние пациента компенсируется, проводят повторную попытку реканализации или проведения радикальной операции по удалению опухоли поджелудочной железы.
Следует учитывать, что дренирование — это временная мера, направленная на разрешение экстренной ситуации, которая на фоне механической желтухи очень быстро усугубляется. После стабилизации состояния пациента, решается вопрос о возможности проведения радикального удаления опухоли поджелудочной железы. Если это невозможно, проводят стентирование желчных протоков — в месте обтурации устанавливается специальный каркас (стент), который более прочно фиксируется к стенкам протока и поддерживает их в расправленном состоянии.
Установка стента проводится следующим образом:
- Через имеющийся дренаж, к месту стентирования подводят тонкий проводник, а сам дренаж удаляют.
- Если имеется выраженный стеноз, который мешает установке стента, проводят баллонную дилятацию — по проводнику к месту стеноза подводят баллон и расправляют его на несколько минут (в раскрытом состоянии его диаметр около 6-8 мм). Это приводит к временному расширению просвета протока. После этого баллон сдувают и удаляют.
- Через тот же проводник в место стеноза подводится стент в сложенном состоянии. Его диаметр определяют заранее во время проведения холангиографии. После контроля правильности установки стента, его расправляют и извлекают проводящую систему. После этого пациента наблюдают в течение нескольких дней, и если все хорошо, выписывают из стационара.
Эндоскопическое стентирование
Эндоскопическое стентирование проводится во время процедуры эндоскопической ретроградной холангиографии. После того как будет проведено исследование протоковой системы, в место стеноза через фатеров сосочек, находящийся 12-перстной кишке вводят проводник и по нему аналогичным образом устанавливают стент. После контроля правильности его расположения, стент раздувают и удаляют вспомогательное оборудование.
При невозможности выполнения стентирования проводят открытые операции по наложению обходных анастомозов между желчными протоками и кишечником в обход опухоли.
Операции на опухоли
Операции при раке поджелудочной железы являются одними из самых сложных в современной хирургии, поскольку требуют удаления большого объема тканей. Удаляется не только сама железа, пораженная опухолью, но и рядом расположенные органы: часть тонкой кишки, часть желудка, желчный проток, регионарные лимфатические узлы, висцеральная жировая клетчатка. Разумеется, после такого объема вмешательства требуется серьезная реконструкция и восстановление проходимости желудочно-кишечного тракта и желчных протоков.
Однако оперативное лечение возможно далеко не у всех пациентов, поскольку в подавляющем большинстве случаев рак поджелудочной железы диагностируется, когда опухоль имеет нерезектабельное состояние. В этом случае назначаются другие методы противоопухолевого лечения для перевода новообразования в резектабельное состояние, после чего делают попытку радикальной операции.
Химио- и радиотерапия
Химиотерапия (ХТ) при раке поджелудочной железы может назначаться в предоперационном и послеоперационном периоде. В первом случае, ее целью будет уменьшение опухолевой массы и достижение резектабельности. В послеоперационном периоде ХТ назначается для поддержания результата лечения и предотвращения прогрессирования и метастазирования рака.
Основным препаратом, используемым при адъювантной ХТ рака поджелудочной железы, является гемцитабин. Его могут применять как в монорежиме, так и в комплексных схемах совместно с капецитабином или фторурацилом. При лечении метастатического рака или при прогрессировании, после адъювантной ХТ применяются более агрессивные 4-х компонентные схемы.
Радиотерапия в основном применяется в качестве паллиативной терапии для облегчения болевого синдрома. Но есть данные о ее эффективности в рамках проведения химиолучевой терапии на этапе подготовки к радикальному хирургическому вмешательству.
Запись
на консультацию
круглосуточно
Источник
Nataly439
01.06.2014, 19:44
Здравствуйте!
Всё развилось очень быстро.
Отец, крепкий мужчина 75 лет. Курит с 20 лет. Алкоголь эпизодически, по праздникам.
Ровно год назад проходил диспансеризацию, в том числе УЗИ брюшной полости. Заключение: умеренная гепатомегалия, признаки хронического панкреатита.
В последние 3 недели стал стремительно терять вес (лишнего веса не было), появился понос и пожелтел (моча тёмная, стул светлый)…
В хирургическом отделении на УЗИ определяется опухоль поджелудочной железы 3,6 на 2,9 см, госпитализировали.
28 мая 2014 г. проведена операция по устранению препятствия для оттока желчи, опухоль на месте…
На 3 сутки после операции разрешили пить воду и есть стол 5.
В течение дня отец выпил 1 стакан ряженки и детское питание 100г гречка с мясом. На следующий день развился понос. Стул окрашен, но моча остаётся тёмной, сам тоже жёлтый. На коже тела мелкоточечная сыпь (как маленькая корочка от укола), на простыне остаются жёлтые пятна, как я понимаю, от них. Мучает кашель с вязкой мокротой, что очень больно, учитывая состояние после операции. Врач порекомендовал Амбробене в сиропе, отец пил его 1 день, сегодня отказывается, т.к. думает, что понос может быть от лекарства. Диагноз отец не знает.
Вопросы:
1. Как можно избавиться или хотя бы уменьшить понос? Он просто не может удерживать даже, поэтому отказывается есть вообще. Худеет катастрофически.
2. Можно ли уже сейчас принимать ферменты? Если можно, то какие?
3. Отец совсем упал духом, т.к. нет никаких улучшений в состоянии и не проходит желтуха. Сколько времени требуется в таких случаях, чтобы ушла желтуха? Спрашивала у дежурного врача, он сказал, что она может и вообще не уйти. Это действительно так?
4. Какое питание в послеоперационный период требуется, чтобы оно максимально усваивалось в данный период. Существуют ли какие-то высококалорийные коктейли, смеси для таких случаев?
5. Какие препараты предпочтительнее в данном случае от кашля? Амбробене не может спровоцировать понос?
В 2009 году у отца было желудочное кровотечение.
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
Если Ваш отец сейчас находится в стационаре, то все вопросы необходимо обсуждать с лечащим врачом. Мы не владеем всем объемом необходимой информации, соответственно не можем позволить себе конкретных рекомендаций.
Если говорить в общем, то
1. Ферменты нужны, причем в достаточном количестве. К примеру — Креон. В любом случае назначения нужно обсудить с очным врачом.
2. Диарея может быть вызвана как ферментной недостаточностью, так и терапией антибиотиками, это так же нужно обсудить с лечащим врачом.
3. При выполнении дренирующей операции желтуха должна уйти. Динамику лучше отмечать не по цвету кожных покровов, а по уровню билирубина крови.
4. Назначение питания для конкретной ситуации в компетенции лечащего врача. Мы даже не знаем какую операцию выполнили.
5. Мы не знаем чем вызван кашель, если речь идет о пневмонии, то нужно не Амбробене, а адекватная антибиотикотерапия, дыхательная гимнастика и активизация пациента.
Nataly439
02.06.2014, 07:24
Спасибо за ответ.
Я не знаю пока точного названия операции, но суть её в создании обходных путей для оттока желчи. Не наружу, всё внутри. Стадию тоже пока не знаю.
Когда начался понос был только дежурный врач, я его спрашивала про понос и ферменты, он сказал, что понос — это хорошо, хуже, если бы его не было. И сказал, что понос так и останется. Ферменты сказал нельзя. Про кашель сказал, что бывает после наркоза…Сказал:» Что вы хотите? Рак.Только уход. Сколько проживёт.» Никаких советов по питанию и облегчению состояния. Я в шоке и недоумении… Поэтому решила задать вопросы здесь.
Помимо дежурного врача есть лечащий, есть оперирующий хирург, заведующий отделением в конце концов. Вот с ними и надо говорить.
Nataly439
06.06.2014, 11:38
Здравствуйте.
У меня вопрос относительно общего характера, т.к. выписки на руках ещё нет.
Сегодня, на 9 сутки после операции лечащий врач на обходе неожиданно сказал, что отцу сейчас удалят дренажную трубку, снимут швы и выписывают…
Я в растерянности. Даже после аппендицита без осложнений молодым парням снимали швы на 7-8 день и то через один, а тут сразу все, плюс трубка, вокруг которой течёт. И домой сразу после снятия…Пожилой, истощённый человек с серьёзным диагнозом после непростой операции.
Билирубин был при поступлении 336, сейчас 132, что ещё далеко не норма. Моча тёмная. Было, правда, странное явление, когда в одной из порций появилась светлая моча, а потом опять стала тёмной. Что это было?
Позвонила врачу, высказала своё недоумение, решил оставить до понедельника.
Вопрос.
Это нормальные сроки выписки из стационара при данных обстоятельствах?
Nataly439
06.06.2014, 19:57
Операция создания холецистоеюноанастомоза. Размер опухоли 5 см в диаметре. Биопсию не брали ни из опухоли, ни из лимфоузлов.
Nataly439
08.06.2014, 16:40
Получили выписку.
Протокол операции.
Название операции:
Лапаротомия, ревизия органов брюшной полости, холецистоеюноанастомоз с энтероэнтероанастомозом по Брауну и заглушкой по Шалимову, дренирование брюшной полости.
Под ЭТН произведена верхнесрединная лапаратомия. В брюшной полости выпота нет. При ревизии: в головке поджелудочной железы имеется опухолевидное образование диаметром 5 см, неподвижное. В правой и левой долях печени метастазов нет. В большом сальнике метастазов нет. Желудок, ободочная кишка, селезёнка, почки не изменены. Петли тонкой кишки не расширены. Решено ограничить оперативное вмешательство указанным выше объёмом.
Сформирован двухрядный холецистоеюноанастомоз узловыми швами викрилом 3-0. Гемостаз – сухо. Сформирован двухрядный энтероэнтероанастомоз узловыми швами викрилом 3-0. Гемостаз- сухо. Выполнена заглушка по Шалимову. В брюшную полость установлен дренаж. Послойный шов на лапаратомную рану. Швы на кожу.
Гемотрансфузии не проводились. Плазма не переливалась.
ОАК: Hb – 109 г/л, Эр. 3,6, ЦП – 0,9, Лейк – 7,5 СОЭ – 29
ОАМ: кисл, уд.в. – 1020, сахар – отриц, эпит – 4-6, лейк – 3-5, эритр – 0-1, белок- 0, 165
Биохимия
Общий билирубин 132 мкмол/л
Прямой 58,8
Общий белок 50,7 г/л
Мочевина 8,1
АСТ 69 АЛТ 70
Сахар 5,5
Остаточный азот 27,3
Креатинин 71
Дополнительные методы обследования:
RW – ориц., Поверхностный антиген гепатита В – положительный.
ЭКГ: синусовый ритм с ЧСС 77, Полувертикальное положение ЭОС. Признаки ГЛЖ.
УЗИ: Солидное образование головки поджелудочной железы. Диффузные изменения паренхимы поджелудочной железы. Холедохоэктазия.
ФГДС: Хр. Поверхностный гастрит, папиллит.
Диагноз п/о: Опухоль поджелудочной железы T4N0M0R1. Механическая желтуха.
Закономерный вопрос…
Какое-то лечение возможно в данном случае кроме симптоматического?
У отца не повышалось давление, на сердце не жаловался, инсультов, инфарктов не было. Сосуды ног при обследовании оказались сужены.
Nataly439
15.07.2014, 07:32
Отец был на консультации у онколога . Сделано УЗИ после первого приёма, результатов не знаем, т.к. не показывают.
На втором приёме назначены анализы. Посмотрите, пожалуйста, результаты.
ОАК
Гемоглобин 120 ( отец опять курит)
Лейкоциты 5,8
Лимфоциты 32% 1,9
Моноциты 9,5% 0,6
Гранулоциты 58% 3,4
Эритроциты 3,4
HCT 35,6
MCV 93
MCH 31
MCHC 336
RDW 14,4
PLT 218
MPV 8,6
СОЭ 2
Биохимия
Общ. белок 54
Мочевина 2,6
Азот 58
Билирубин 33
Прямой 8
Непрямой 25
СА 19-9 121,6 (N 0-37)
РЭА 8,66 (N менее 6,5)
Жалобы на данный момент:
Слабость, неустойчивый стул, потеря веса. Вес 67 кг, рост 172. До болезни вес не знаем.
На третьем приёме назначено КТ брюшной полости.
Записались на 29 июля.
Обследование растягивается на достаточно длительное время, а, учитывая крайне неблагоприятное течение данного заболевания, можно уже не успеть провести специфическое лечение, которое могло бы продлить жизнь.
Вопросы:
1. Может быть стоит сделать КТ платно быстрее, чем ждать бесплатно 29 июля? Или это уже не имеет значения?
2. Ни терапевт, ни онколог не назначают почему-то никаких ферментов. Говорят не надо.
Может, приём ферментов поможет хотя бы не терять вес и дальше?
Какие ферменты и в какой дозировке предпочтительнее?
Мы сами купили эрмиталь 10000 пока не начали приём.
1. Если есть финансовая возможность сделать быстрее — сделайте.
2. Я обычно назначаю Креон начать с 10000- 3 раза в день, при необходимости добавить. Обратите внимание на питание. Часто у пациентов нет аппетита и они практически не едят.
Nataly439
16.07.2014, 07:33
Спасибо за ответ.
Если уж делать платно, то, может быть, сделать МРТ?
Если МРТ, то с контрастом или без?
А потом бесплатно по очереди КТ, если будет нужно.
Информативность в данном случае какого метода выше?
koriatus
16.07.2014, 10:53
Делайте КТ с двойным контрастированием (внутривенным и пероральным рентгенпозитивным контрастом). Без контраста делать смысла нету.
Количество контраста должно быть в среднем 1,5 мл на кг массы тела — если вес 75-80 кг — 100 мл, 80-100кг — 120-150мл. Желательнос концентрацией 350 или 370. Контраста НЕ ДОЛЖНО быть меньше 100мл.
МРТ пока делать не надо.
Nataly439
16.07.2014, 12:05
Спасибо за ответы.
Сейчас выяснила у отца, что ему уже дали с собой какое-то контрастное вещество ( Натрия амидотризоат), которое надо развести в 1,5 литрах воды и выпить по частям по 0,5 литра в день накануне исследования и 0,5 литра в день исследования. Это для бесплатного КТ 29 июля. Будет ли там ещё внутривенное усиление — неизвестно.
В частных центрах сейчас буду узнавать что, как, и за какую цену.
Но, правда, неизвестно, ускорит ли это путь к каким-то назначениям? Потому что его записали на консилиум в ООД на 29 или 30 июля, т.е. после получения результатов КТ. Можно ли будет придти с результатами КТ раньше — вопрос…
Nataly439
01.08.2014, 20:32
Здравствуйте.
Сделали КТ по очереди бесплатно, т.к. платно отец отказался из-за дороговизны.
Посмотрите, пожалуйста, результаты. По ссылке заархивированный диск.
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
Насколько далеко зашёл процесс? Возможно ли специфическое лечение, хотя бы химиотерапия?
Заключения нам не выдали.
Nataly439
05.08.2014, 13:12
Здравствуйте.
Взяла письменное заключение КТ. Посмотрите во вложении.
Консилиум отправил на симптоматическое лечение к районному онкологу…
Неужели нельзя провести химиотерапию при данном состоянии?
Я понимаю, что вылечить невозможно, но везде пишут, что химиотерапия сама по себе является паллиативным методом, способствует и уменьшению болей,и проявлений болезни, ну и в некоторых случаях продлевает жизнь.
И в стандартах лечения тоже применяют при метастазах.
Сопутствующие заболевания — только язва желудка, которая была в 2009 году и больше обострений не было.
Давление, сердце, лёгкие — в норме.
Районный онколог назначила бефунгин и «любые народные методы на ваше усмотрение»…
Если нельзя специфической терапии гемзаром и т.п., то может принимать сигидрин самостоятельно?
Здравствуйте. Если пациент стабильный и анализы позволяют — химиотерапия несомненно показана. Стандартны схемы содержащие Гемцитабин + платина. В идеале дополняется таргетной терапией Тарцевой. При отсутствии отделенных метастазов, помимо химиотерапии имеет смысл обсуждать варианты лучевой терапии. На каком основании отказано в специальном лечении я не знаю. Можете проконсультировать Вашего отца в более крупном лечебном учреждении и приехать с рекомендациям в диспансер, обычно это помогает.
Nataly439
13.08.2014, 21:20
Спасибо за ответ. В том то и дело, что пока кроме слабости отец ни на что не жалуется, но я понимаю, что при данном заболевании всё может измениться очень быстро в худшую сторону, поэтому обидно, что он получил отказ в лечении.
Сегодня была на личном приёме у начмеда ООД ( главврача не будет до вторника). Второго мнения получить не удалось у него, т.к. опять же как и завполиклиникой ссылается на заключение консилиума, где » смотрели грамотные специалисты и они решили, что без лечения он проживёт дольше, значит, у него есть противопоказания к химиотерапии.» На мои попытки узнать, какие лично у отца противопоказания, начмед ответил, что если бы я была официальным представителем отца, то он взял бы его амбулаторную карту и мне всё рассказал, а так «существует врачебная тайна».
Потом на мою просьбу о консультации именно химиотерпевта, начмед всё же согласился направить отца на повторный консилиум, где будет химиотерапевт — заместитель завотделением. То есть как я понимаю, будет такой же «консилиум», как и в первый раз, только с заместителем того главного химиотерапевта и что-то мне подсказывает, что нижестоящий врач просто побоится идти против решения вышестоящего. Главный химиотерапевт выйдет из отпуска в сентябре.
Есть ещё вариант дождаться главврача во вторник и тоже сходить на личный приём. Он, говорят, хотя бы карточку смотрит…
Ещё я решила спросить у начмеда про сегидрин и он явно ухватился за эту мысль и похоже, что максимум, на что можно рассчитывать после консилиума — назначение сегидрина. В нашем городе ООД — единственное учереждение, занимающееся лечением онкозаболеваний. Значит, ехать только в другой город…
Nataly439
05.10.2014, 17:25
За это время у нас произошли следующие события. Отец съездил на консультацию в Москву.
Там сделали повторно КТ, оперировать уже нельзя. Сделали пункцию ПЖ в Герцена. Результат: обнаружны клетки умеренно дифференцированного аденогенного рака поджелудочной железы.
Написали рекомендации по химиотерапии. Стандартная монотерапия гемцитабин 1-8-15 день курс 28 дней, всего 6 курсов.
В местном ООД с огромным трудом всё же согласились сделать 2 курса. Опять же очередь… Планируется первое вливание на вторник 7 октября.
Но вот именно на днях у отца поднялась температура 37,9 озноб, впервые появилась больв правом подреберье… Боль была правда недолго, температуру вроде бы сбили парацетамолом, сохраняется слабость, но он в принципе не лежит, ходит и по квартире, и на улицу выходит ( 4 этаж без лифта). Признаков ОРЗ или другого, что могло объяснить температуру нет. По-видимому это прогрессирование процесса?
Вопрос в том, что стоит ли начинать химиотерапию в данном состоянии?
Анализы все в норме, кроме пониженного белка (55).
Обнаружен поверхностный антиген гепатита В.
Анализы сдавал за 5 дней до повышения температуры.
Завтра ОАК сдавать в ООД.
УЗИ не назначали.
НА осмотре у онколога — состояние удовлетворительное. Сейчас температуры нет.
Осмотр кардиолога с УЗИ: Состояние удовлетворительное. Генерализованный атеросклероз. АД 110/70
Рост 167, вес 62. Потеря веса идёт.
Принимает ферменты. панзинорм 10 тыс.ед. в основные приёмы пищи, панкреатин с активностью липазы 3850 ед. при перекусах по 2 табл.
Какие возможны побочные эффекты при терапии гемзаром и как их уменьшить?
Необходимо исключить холлангит. Я бы рекомендовал перед началом курса химиотерапии контроль анализов и УЗИ брюшной полости.
Nataly439
25.10.2014, 17:33
Здравствуйте. Отцу сделали первую капельницу 7 октября. Перед следующей сдал кровь, оказалось, что снизились лейкоциты (цифр не знаю), ему дали преднизолон, на следующий день 15 октября сделали 2-ю капельницу. Третья была назначена на 22 октября, но опять из-за снижения лейкоцитов и тромбоцитов её отменили, дали с собой преднизолон и антибиотики, контроль крови в понедельник, 27 октября. Но сказали, что в любом случае 3-ю капельницу из первого курса делать не будут, а следующий курс, если позволят анализы крови, будет через 28 дней.
Был назначен курс гемцитабин 1-8-15 день, курс 28 дней.
Я считала, что курс составляет 28 дней, т.е. после 3-й капельницы через 13-14 дней начинается новый курс, но наш химиотерапевт говорит, что мы неправильно понимаем, что следующий курс начинается через 28 дней.
Химиотерапевт прав?
При монотерапии чаще всего гемцитабин вводится еженедельно 7 недель, затем следует недельный перерыв, затем проводятся трехнедельные циклы (с еженедельным введением) с перерывом в 1 неделю.
Если 3 еженедельных введения, то стандартный перерыв 1 неделя (естественно при условии нормальной переносимости).
Nataly439
07.12.2014, 20:16
Здравствуйте.
На данный момент отцу проведены 2 курса химиотерапии по схеме 1-7-15 день, курс 28 дней. Первый курс, правда был неполным. Сделали только 2 вливания из 3-х. Из-за снижения лейкоцитов до 2,8 и тромбоцитов до 166. Второй полный, 3 вливания Переносил удовлетворительно. Вес 67 кг.
Сейчас пред третьим курсом сделал анализ крови, мочи, флюорографию.
Сахар 4,0 ммоль/л
ОАК
Wbc 5.8 RBC 2,99 Hb 91
LY 26.1 % 1,5
Mo 9% 0,5
GR 64,9 % 3,8
HCT 27,7 HCV 92.5 MCH 30.4 MCHC 329 RDW 20.1 PLT 213 MPV 8
ОАМ 1012, р-ция щел. , оксалаты
Биохимия
Билирубин 12, АЛТ 43, АСТ 26, Щел. Фосфатаза 101, холестерин 5,1 , Мочевина 4,7 , Креатинин 67, Общ. Белок 54
Флюорография в 2-х проекциях – без патологии.
Критично ли для проведения дальнейшей химиотерапии снижение гемоглобина до 91 ? Что предпринять для повышения гемоглобина в данной ситуации? Районный онколог посоветовала есть свеклу с морковью… :bn: Что-то мне подсказывает, что это не то…
Nataly439
01.01.2015, 21:20
Здравствуйте. На данный момент пройден 3-й курс химиотерапии. Для 4-го курса сдал анализы крови. Гемоглобин 98, СОЭ 17, лейкоциты 7, тромбоциты 126, остальное не помню, но более-менее формула в норме, только лимфоциты на нижней границе 1,3 . Биохимия: билирубин 10, АСТ 30, АЛТ 40.
Появилась такая проблема. На ночь отец не снял носки и на одной ноге в районе резинки появилась перетяжка, а сама ступня, особенно голеностопный сустав сильно отёкла. Отёк плотный, напряжённый, ямки не остаётся после нажатия пальцем. Кожа не покраснела, но есть сеть мелких извитых вен в районе голеностопа. Температуры нет. Варикозного расширения вен нет.
Это тромбофлебит? Понятно, что нужен осмотр врача, но сейчас праздники. Вопрос в том, насколько срочно нужно обратиться к врачу? Или можно сейчас что-то предпринять самим? На 13 января назначен 4-й курс химиотерапии.
Nataly439
02.01.2015, 13:36
Ссылки на фото ног
[Ссылк?


