Чем лечить поджелудочную железу в домашних условиях у ребенка
Панкреатит – заболевание воспалительно-дистрофического характера поджелудочной железы (ПЖ) с ее протоками, нередко вызванное активным воздействием ее собственных ферментов.
Среди деток с заболеваниями органов пищеварения панкреатит встречается с частотой от 5 до 25 %.
Поджелудочная железа – один из органов пищеварительного тракта, является одновременно железой как внешней, так и внутренней секреции.
Внешнесекреторная ее функция состоит в выработке пищеварительного секрета, который по протокам поступает в 12-перстную кишку, где активируется желудочным соком и участвует в переваривании пищи.
Внутрисекреторная функция ПЖ заключается в выработке специальными клетками железы гормона инсулина, без которого невозможно усвоение глюкозы в организме.
Классификация панкреатита
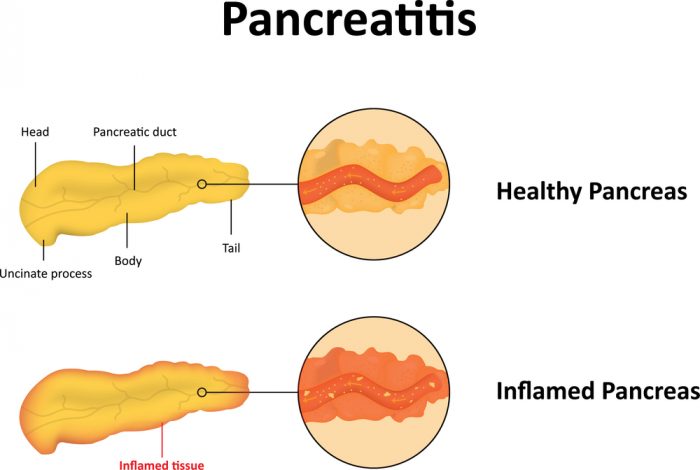
Вверху — здоровая поджелудочная железа, внизу — поджелудочная железа при панкреатите.
У детей выделяют острую и хроническую формы панкреатита. Хронический панкреатит диагностируют, если воспаление длится более 6 месяцев. При остром панкреатите развивается отек и катаральное воспаление ткани железы. При тяжелом его течении образуются кровоизлияния и может развиться некроз (омертвение) ткани железы в каком-либо участке.
По характеру изменений в ткани железы различают панкреатиты:
- острый отечный;
- геморрагический (с кровоизлияниями);
- гнойный;
- жировой панкреонекроз.
Хроническое прогрессирующее течение панкреатита приводит к дегенеративным изменениям: склерозированию, развитию фиброза (соединительной ткани вместо железистой) с последующей атрофией ткани ПЖ и постепенным нарушением ее функций.
В школьном возрасте у детей чаще развивается хронический панкреатит с латентным или рецидивирующим течением. В острой форме панкреатит у детей встречается в редких случаях.
По происхождению панкреатит бывает:
- первичным;
- вторичным или реактивным (при воспалении других органов, чаще всего пищеварительных);
- наследственным с аутосомно-доминантным типом передачи.
Реактивный воспалительный процесс может быть обратимым при проведении правильного лечения основного заболевания, а может трансформироваться в истинный панкреатит.
Если для латентного панкреатита нехарактерны выраженные клинические проявления, то рецидивирующий панкреатит имеет стадии обострения и ремиссии. Обострение хронического процесса так же, как и острый панкреатит, может быть легким, среднетяжелым или тяжелым.
Причины панкреатита
ПЖ является органом, который реагирует на любую патологию в детском организме, будь то инфекция или аллергическая реакция. Факторов и причин для развития панкреатита много. При определенных условиях повреждающим фактором для ткани ПЖ могут явиться ферменты, вырабатываемые самой железой, когда они начинают расщеплять и переваривать собственные ткани, а в кровь поступают токсические вещества, вызывающие интоксикацию.
Основные причины панкреатита у детей:
- Нарушение оттока, застой секрета ПЖ, активация ферментов в самой железе и разрушение ее ткани. Причинами застоя могут стать:
- тупые травмы живота: удар в живот или падение может приводить к повреждению ПЖ;
- пороки развития железы или ее выводных протоков (железа в форме подковы или кольца, перетяжки в протоках и др.);
- воспаление органов ЖКТ (гастродуоденит, энтерит) приводят к застою плохо переваренной пищи и повышению внутрикишечного давления, что затрудняет прохождение секрета ПЖ, вызывает его застой;
- заброс желчи в проток ПЖ и активация ее секрета при патологии желчевыводящих протоков;
- отложение кальцинатов в протоках ПЖ при передозировке витамина D;
- глистная инвазия (аскаридоз), перекрывающая выводной проток железы;
- сдавливание выводного протока железы камнями при желчнокаменной болезни.
- Неправильное питание ребенка:
- наличие в рационе продуктов, оказывающих раздражающее действие и стимулирующих функцию ПЖ (копченостей, консервов, чипсов, фаст-фуда, газированных напитков, острых блюд и др.); увеличенное количество пищеварительного сока может стать причиной острого панкреатита;
- нарушение режима питания: приемы пищи с большими интервалами, переедание;
- лактазная недостаточность (отсутствие или недостаточное количество в организме ребенка фермента для переваривания молочного сахара) может привести к панкреатиту уже в грудничковом возрасте.
- Пищевая аллергия приводит к панкреатиту в любом возрасте ребенка.
- Бактериальное или вирусное поражение ПЖ (при эпидемическом паротите, гриппе, дизентерии, ветряной оспе, сальмонеллезе, сепсисе и др.).
- Аутоиммунный процесс, когда в детском организме вырабатываются антитела к клеткам ткани ПЖ.
- Токсическое действие на ткань ПЖ некоторых лекарственных средств (Аспирина, Фуросемида, Метронидазола, некоторых антибиотиков, кортикостероидных препаратов, сульфаниламидов, цитостатиков, нестероидных противовоспалительных препаратов и др.) может вызвать реактивный панкреатит.
- Отравление тяжелым металлом (ртутью, свинцом и др.).
- Действие алкогольных напитков (у подростков).
- Эндокринная патология (гипотиреоз, или недостаточная функция щитовидной железы, ожирение).
- Злокачественное поражение ПЖ.
У некоторых детей (в 10-20 % случаев) установить причину развившегося панкреатита не удается.
Хронический панкреатит у детей чаще является вторичным или развивается вследствие острого воспалительного процесса в ПЖ.
Хронизации процесса способствуют:
- наследственная предрасположенность (наличие хронического заболевания у родителей);
- нарушение предписанной диеты при лечении или в восстановительном периоде;
- неправильное или несвоевременное лечение;
- наличие у ребенка аллергии, обменных нарушений и эндокринных заболеваний, желчнокаменной болезни.
Симптомы
 Спровоцировать развитие панкреатита могут погрешности в питании — употребление жирной, жареной, копченой пищи.
Спровоцировать развитие панкреатита могут погрешности в питании — употребление жирной, жареной, копченой пищи.
У детей в раннем возрасте клинические признаки панкреатита слабо выражены. Он протекает обычно в легкой латентной форме. Тяжелая гнойно-некротическая форма развивается в крайне редких случаях.
У детей старшего возраста воспаление ПЖ проявляется болевыми приступами.
Основное проявление острого панкреатита или обострения хронического – сильные боли в верхних отделах живота (в левом подреберье с иррадиацией в правое, в подложечной области). Очень часто беспокоят боли опоясывающего характера. Они могут отдавать в спину, левое плечо. Для облегчения боли ребенок старается принять вынужденное положение – лежа на левом боку, согнувшись, или на животе.
Спровоцировать болевой приступ могут погрешности в питании (употребление жирных, острых, жареных блюд, копченостей и др.).
Боли сопровождают такие симптомы:
- рвота, многократно возникающая, не приносящая облегчения;
- отрыжка;
- вздутие живота;
- задержка стула или понос;
- может быть изжога;
- ощущение тяжести в животе.
Температура у детей, как правило, остается нормальной, но бывает повышение ее не выше 37,5 ºС.
Поступающие в кровь продукты расщепления клеток железы под действием ферментов обуславливают симптомы интоксикации:
- головную боль;
- слабость;
- головокружение;
- отсутствие аппетита;
- бледность кожи (иногда мраморность);
- сухость во рту.
При развитии гнойного процесса и панкреонекроза повышается температура до высоких цифр, ухудшается состояние за счет нарастания интоксикации, развивается парез кишечника, появляются признаки раздражения брюшины.
При хроническом панкреатите кроме болевого синдрома характерным признаком является обильный стул, имеющий жирный блеск. Из-за повышенного содержания жира стул с трудом смывается со стенок унитаза.
При хроническом панкреатите боли могут иметь постоянный, ноющий характер или возникать периодически после физической нагрузки, нарушения в диетпитании или стресса, эмоционального переживания. Продолжительность болевого приступа варьируется от 1 часа до нескольких дней.
При хроническом процессе кроме диспепсических явлений (изжоги, отрыжки, тошноты, снижения аппетита) отмечается чередование запоров и поносов. Характерным является также снижение веса тела, астенический синдром (слабость, быстрая утомляемость, головные боли, эмоциональная лабильность).
К осложнениям панкреатита относятся:
- образование кисты ПЖ (полостного образования в ткани железы, заполненного жидкостью);
- панкреонекроз (омертвение ткани железы);
- перитонит (воспаление серозной оболочки в брюшной полости);
- абсцесс или флегмона (гнойники разного размера) в ткани ПЖ;
- сахарный диабет (хроническое эндокринологическое заболевание, связанное с недостатком инсулина в организме);
- плеврит (воспаление серозной оболочки в грудной полости).
Диагностика
Основой диагностики панкреатита являются клинические проявления, данные лабораторных и аппаратных исследований.
В клиническом анализе крови для панкреатита характерно увеличение содержания лейкоцитов, ускоренная СОЭ.
Биохимический анализ крови выявит повышенную активность ферментов, выделяемых ПЖ (амилазы, трипсина, липазы).
Активность ферментов (диастазы или амилазы) повышается и в анализе мочи.
Внешнесекреторную функцию ПЖ помогает оценить анализ кала (копрограмма, липидограмма): для панкреатита характерны стеаторея (повышенное содержание жира в испражнениях) и креаторея (повышение содержания азота в кале вследствие присутствия непереваренных мышечных и соединительнотканных волокон).
УЗИ выявляет отек, увеличенный объем поджелудочной железы при панкреатите, неоднородность эхо-структуры, наличие уплотнений, участков некроза. С помощью УЗИ выявляется аномалия развития железы или протоков, обнаруживаются камни в желчных протоках, проводится оценка состояния других внутренних органов.
В случае необходимости может проводиться ФГДС (эндоскопический осмотр желудка и 12-перстной кишки) для выявления нарушений оттока желчи и сока ПЖ.
В сложных для диагностики случаях, при осложнениях проводится МРТ и КТ брюшной полости, обзорная рентгенография.
Лечение
 Важнейшую роль в лечении панкреатита играет диета.
Важнейшую роль в лечении панкреатита играет диета.
Лечение детей с острым (или обострением хронического) панкреатитом проводится в условиях стационара. Назначается постельный режим. Лечение может проводиться консервативное и оперативное.
Целью консервативной терапии является:
- обеспечение функционального покоя пораженному органу;
- механическое и химическое щажение органов пищеварительного тракта;
- устранение причины панкреатита;
- купирование симптомов.
Назначается «пищевая пауза», т. е. голод на 1-3 дня. В это время разрешается питье щелочной минеральной теплой воды без газа (Ессентуки №4, Боржоми) маленькими глотками.
Медикаментозное лечение включает:
- Спазмолитики и обезболивающие средства (Но-шпу, Папаверин, Трамал, Баралгин, Анальгин). При очень сильных болях применяют наркотические анальгетики (Промедол). Морфин не используется из-за его способности вызывать спазм сфинктеров выводных протоков ПЖ и желчного пузыря, что затруднит отток панкреатического сока и усилит боли.
- Внутривенно капельно вводятся растворы глюкозы, плазма, солевые растворы, реополиглюкин, а также блокаторы протеолитических ферментов (Контрикал, Трасилол). Растворы обеспечивают питание ребенку и снимают интоксикацию.
- Антисекреторные препараты для снижения выделения панкреатических ферментов (Октреотид, Фамотидин).
- Препараты, улучшающие микроциркуляцию (Пентоксифиллин, Трентал, Дипиридамол).
- Антибиотики при бактериальном и гнойном процессе.
Все препараты вводятся в виде инъекций. Прием лекарств через рот разрешается после устранения болевого синдрома, примерно через неделю от начала заболевания.
При развитии осложнений, при прогрессировании болезни и неэффективности консервативного лечения решается вопрос о хирургическом лечении. При оперативном вмешательстве может проводиться резекция части ПЖ, некрэктомия (удаление некротизированного, то есть омертвевшего участка железы), дренирование абсцесса в тканях железы.
Во время голода проводится отсасывание содержимого из желудка ребенка, чтобы желудочный сок не провоцировал синтез и активацию ферментов ПЖ. Выделение желудочного сока происходит не только при попадании пищи в желудок, но и рефлекторно при одном виде пищи или при запахе ее. Вот поэтому удалять желудочный сок следует постоянно.
После уменьшения болей (примерно с 3-го дня) постепенно вводится питание ребенку (в отварном виде или на пару). На протяжении 2 недель блюда готовят без соли. Принимать пищу ребенок должен 5-6 р. за день маленькими порциями, протертую, теплую (50-60 0С), жидкой или полужидкой консистенции.
Сначала дают жидкую протертую кашу (кроме пшенной), сваренную на разведенном 1:1 молоке. С 6-го дня вводятся слизистые вегетарианские супы, жидкое овощное пюре (из картофеля, кабачков, цветной капусты, моркови). Разрешается кисель и компот из сухофруктов.
Постепенно вводятся:
- белковый омлет (на пару);
- сильно измельченный (дважды пропущенный через мясорубку) фарш из нежирного вареного мяса (говядины, курицы, крольчатины) в виде фрикаделек, кнелей, тефтелек, котлет (на пару);
- рыба нежирных сортов (судак, сазан, треска, окунь и др.);
- овощные запеканки;
- сладкие печеные яблоки.
Через месяц постепенно расширяют меню, блюда не требуют такого измельчения. Разрешаются пудинги, разнообразные кисломолочные продукты, подсушенный пшеничный хлеб, кисели из свежих ягод, некрепкий чай. В кашу можно добавить небольшую порцию (5 г) сливочного масла, в суп или овощное пюре – 1 ст. л. сливок или сметаны либо 1 ч. л. растительного масла.
Соблюдение диеты рекомендуется на протяжении 6 месяцев. Из рациона следует исключить:
- колбасные изделия;
- любые бульоны;
- паштеты;
- рыбные или мясные консервы;
- приправы, маринады;
- соленые и квашеные продукты;
- овощи: редис, шпинат, хрен, щавель, редьку, чеснок и лук, болгарский перец, горох;
- каши из перловой и пшенной крупы;
- жирное мясо (утку, свинину, гуся);
- жирную рыбу (скумбрию, семгу);
- орехи;
- сдобу, пирожные, торты;
- сгущенное молоко;
- шоколад, кофе;
- газированные напитки;
- кислые сорта фруктов и ягод, соки из них.
После начала кормления ребенка назначаются ферментные препараты (Креон, Панзинорм, Мезим-форте, Панкреатин) во время еды трижды в день. Прием препаратов следует продолжить в течение 3 месяцев прерывистыми курсами (принимать 2 недели, перерыв 1 неделя). Отменять прием ферментативных средств нужно с учетом результатов копрограммы, исключающих ферментативную недостаточность ПЖ.
Дети после лечения находятся на диспансерном наблюдении у гастроэнтеролога или педиатра. По назначению врача проводятся противорецидивные курсы. Желательно оздоровление детей в санаториях бальнеологического профиля.
Для ограничения физических нагрузок детям рекомендуются занятия в подготовительной группе на уроках физкультуры.
Прогноз
При легкой форме острого панкреатита прогноз благоприятный. В случае развития гнойного, геморрагического панкреатита или панкреонекроза имеется риск смертельного исхода.
При хроническом панкреатите у детей прогноз будет зависеть от частоты и тяжести обострений, от соблюдения диеты и других рекомендаций врача в период ремиссии.
Профилактика
Профилактические меры включают:
- рациональное питание ребенка в соответствии с возрастом;
- предупреждение заболеваний органов пищеварения;
- строгое соблюдение дозировок при медикаментозном лечении;
- своевременное лечение инфекций и глистных инвазий;
- соблюдение режима питания.
Резюме для родителей
Панкреатит у детей встречается не часто, но при выявлении его требует к себе серьезного отношения и терпеливого лечения, чтобы не допустить развития частых обострений и осложнений болезни.
Важно понимать значимость диетотерапии в лечении панкреатита. Частые рецидивы болезни, спровоцированные нарушениями в диете, промедление с лечением могут стать причиной развития сахарного диабета, который осложнит всю дальнейшую жизнь ребенка.
Врач-педиатр Е. О. Комаровский говорит о проблемах поджелудочной железы у детей:
Источник

Панкреатит – воспаление поджелудочной железы. Деструктивные изменения внутри важного органа развиваются как у взрослых пациентов, так и у детей, чаще после 6 лет.
Родители должны обратить внимание на первые симптомы болезни, обратиться к врачу. Народные средства лечения панкреатита у детей, аптечные препараты, диета вернут здоровье поджелудочной железе. Невнимание к проблеме вызывает развитие хронической формы заболевания, с проявлениями которой придётся сталкиваться в течение всей жизни.
- Причины возникновения
- Виды и характер течения заболевания
- Симптоматика
- Острая форма
- Хроническая форма
- Реактивный панкреатит
- Диагностика
- Методы и правила лечения
- Диета и советы по питанию
- Фитотерапия
- Рецепт лечебного киселя
- Лекарственные препараты
- Хирургическое вмешательство
- Профилактические рекомендации
Причины возникновения

Патологический процесс развивается при негативном воздействии на железу протеаз (собственных ферментов). При сбоях в работе поджелудочной, протеазы повреждают протоки, сосуды, ткани важного органа. Под действием ферментов развивается воспаление, в лимфу, кровь попадают продукты распада, токсины отравляют организм.
Негативные процессы часто развиваются по вине родителей, не контролирующих качество пищи, которую получает ребёнок. Иногда взрослые сами нарушают правила, кормят малыша блюдами и продуктами «не по возрасту», отрицательно влияющими на работу важной железы.
Проблемы с поджелудочной возникают в следующих случаях:
- пристрастие к жирной, сладкой пище;
- частое употребление фастфуда, концентратов, консервов;
- большой объём пищи за один приём, нагружающий железу непосильной работой;
- употребление газированных напитков с синтетическими красителями, консервантами;
- пищевые отравления.
Существуют другие причины:
- паразитарные заболевания, глистные инвазии;
- заболевания жёлчного пузыря;
- неправильное функционирования кишечника (воспаление, застойные явления, атония);
- реакция на прививки, сильнодействующие медпрепараты.
Узнайте о симптомах и лечении ветрянки у детей.
Как правильно научить ребенка читать по слогам? Ответ по этому адресу.
Виды и характер течения заболевания
По характеру течения воспалительного процесса врачи выделяют три вида заболевания:
- острый панкреатит. Чаще возникает в возрасте от 10 до 12 лет. Опасная разновидность сопровождается отёком тканей поджелудочной, сильной болезненностью. Нередко причиной становится аллергия на лекарство или продукты. При неправильном лечении развивается гнойно-некротическое поражение важного органа. Иногда требуется экстренная операция;
- хронический панкреатит. Затяжное течение у детей диагностируется реже. Причина патологических изменений – неправильный подход к питанию. При постоянной нагрузке, воздействии агрессивных синтетических веществ ткани поджелудочной утрачивают свойства, перерождаются, снижают активность. Результат – орган не может полноценно функционировать;
- реактивный панкреатит. Проблема часто встречаются у детей возраста 10–14 лет. Причина реактивного панкреатита – действие инфекционных агентов в других органах, вызывающе осложнения работы поджелудочной. Кроме инфекционных заболеваний, реактивная форма развивается как реакция на приём антибиотиков, других сильнодействующих препаратов.
Симптоматика
Признаки панкреатита схожи, но сила негативных проявлений, частота возникновения изменяются в зависимости от формы. При появлении указанных симптомов обязательно покажите ребёнка гастроэнтерологу: иногда требуются безотлагательные меры.
Острая форма

Признаки:
- отсутствие аппетита;
- приступы боли в животе;
- тошнота, позывы к рвоте;
- расстройство стула (диарея);
- метеоризм;
- температура держится на отметке 37 градусов.
Хроническая форма
Симптоматика:
- приступы болезненности длятся от одного-двух часов до целого дня и более;
- боли достаточно сильные или слабо выраженные;
- ребёнка тошнит, случается рвота;
- пропадает аппетит;
- развивается запор;
- повышается температура до 37 градусов и выше.
Реактивный панкреатит
Признаки:
- болевой синдром;
- приступы тошноты, рвота;
- повышение температуры.
Диагностика

Самостоятельно установить точную причину болезненности, тошноты, приступообразных болей родители, не имеющие медицинского образования, не могут. При жалобах ребёнка, напоминающих один из видов панкреатита, обязательно запишитесь на приём к опытному гастроэнтерологу.
Для диагностики нужен ряд исследований:
- УЗИ органов брюшной полости и поджелудочной;
- клинический и биохимический анализ крови;
- копрограмма;
- анализ мочи;
- КТ или МРТ органов брюшной полости.
Методы и правила лечения
Как лечить панкреатит у детей? Деструктивные изменения важного органа у детей успешно лечатся при раннем выявлении заболевания. Чем позже родители обратили внимание на признаки панкреатита, тем сложнее вернуть нормальное функционирование железы. Комплексный подход к терапии улучшает качество жизни при острой и хронической форме болезни.
Диета и советы по питанию

Рекомендации по соблюдению диеты при панкреатите поджелудочной железы для детей:
- острая фаза с выраженным болевым синдромом требует нахождения в стационаре;
- важен постельный режим, достаточное количество жидкости;
- после периода пищевой адаптации назначается диета, снижающая выработку ферментов поджелудочной;
- на третий день разрешена каша на воде или молоке, кисель, негустое пюре из варёных овощей, компот из сухофруктов;
- по мере восстановления функций рацион обогащается белковым омлетом, крупяными, овощными супами (на воде);
- если лечение проходит успешно, с 7–8 дня рекомендованы овощные запеканки, печёные яблоки.
Такой режим питания сохраняется на протяжении месяца. При спокойной реакции организма на диетическую пищу постепенно вводятся в рацион новые блюда в запечённом, тушёном виде.
Полезная пища для юного пациента и питание при панкреатите:
- пудинги;
- нежирная говядина, рыба (паровые биточки);
- творожные запеканки;
- макаронные изделия из твёрдых сортов пшеницы;
- омлет/варёные яйца;
- немного сметаны (для заправки супа или овощного пюре);
- сливочное масло (в кашу).
Важно! Вводите в рацион новые блюда осторожно, не все в один день. Следите за реакцией со стороны организма. Ведите пищевой дневник: отмечайте, что ел ребёнок, были ли негативнее реакции. Берите записи на приём к гастроэнтерологу. Детки с любой формой панкреатита определённое время находятся на диспансерном учёте. Пищевой дневник поможет врачу и родителям для корректировки рациона.
Фитотерапия
Народные средства от панкреатита у детей – обязательный элемент для скорейшего выздоровления. Фитотерапевты рекомендуют отвары лекарственных трав, овощные соки, лечебную минеральную воду. Хороший эффект даёт кисель из проросших зёрен овса.
Дополните медикаментозную терапию и диету фитотерапией: ребёнок быстро пойдёт на поправку. При хронической форме заболевания травяные отвары поддерживают ослабленную поджелудочную железу, заменяют медпрепараты из синтетических компонентов.
Травы от панкреатита:

- солодка;
- хвощ полевой;
- фиалка трёхлистная;
- семена льна;
- бессмертник;
- лабазник;
- ромашка;
- зверобой;
- пустырник.
На 500 мл воды – 1 ст. л. лекарственного сырья. Отвар должен настояться в термосе в течение 40 минут. Давайте ребёнку целебную жидкость после завтрака и обеда. Соблюдайте частоту, не готовьте крепкий отвар: слишком активное выделение ферментов наносит вред.
Важно! В течение курса следите за реакцией организма, при малейших признаках непереносимости (аллергии, метеоризме, расстройстве стула) прекратите приём отвара, посетите врача для коррекции схемы траволечения.
Сборы из лекарственных трав:
- состав №1. По одной части зверобоя и пустырника, две части цветов бессмертника. На литр воды – 2 ст. л. сбора, проварить 10 минут, дать настояться, отфильтровать. Курс – 50 дней, в день пить по ½ стакана отвара, перед едой, дважды на день;
- состав №2. Сложный, но эффективный сбор. Равные части корня лопуха, коры крушины, листьев подорожника, черники, семена укропа и льна смешайте. Прибавьте корень одуванчика, траву спорыша и листья шалфея. Отберите 2 ст. л. сбора, всыпьте в ёмкость, влейте литр горячей воды. Держите состав на малом огне 15 минут, уберите с плиты. Настоявшееся средство процедите через 30–40 минут. Ежедневная дозировка – по 100 г дважды за день, после еды. Длительность лечения определит врач.
После консультации с гастроэнтерологом предложите ребёнку овощные соки:
- из сырого картофеля/моркови;
- из квашеной капусты.
Как повысить иммунитет ребенка в домашних условиях? У нас есть ответ!
О том, как лечить синусит у детей прочтите в этой статье.
По адресу https://razvitie-malysha.com/zdorovie/bolezni/allergii/pishevaja.html узнайте о методах лечения пищевой аллергии.
Полезные советы:
- используйте соки, лекарственные травы только после консультации у гастроэнтеролога и фитотерапевта;
- во время визита обязательно укажите возраст юного пациента: некоторые травы активно влияют на выработку ферментов, имеют ограничения по возрасту;
- только специалист порекомендует нужное растительное сырьё;
- готовые сборы или составы по индивидуальному заказу поищите в специализированных «зелёных» аптеках. Здесь вас проконсультирует квалифицированный фитотерапевт.
Рецепт лечебного киселя

Приготовьте доступное, эффективное средство для снятия воспаления поджелудочной железы. Полезный продукт нормализует выработку ферментов, насыщает организм витаминами, снижает нагрузку на ослабленный орган.
Рецепт:
- проросшие зёрна овса (с отростками до 2 мм) промойте, высушите, измельчите до состояния муки;
- к 2 ст. л. овсяной массы добавьте немного холодной воды, перемешайте;
- влейте крутой кипяток, чтобы масса была не очень густой, помешивая, потомите на огне 3 минуты;
- снимите кастрюльку, накройте крышкой, дайте настояться треть часа;
- процедите питательный состав. Если масса получилась слишком густой/жидкой, в следующий раз измените количество кипятка;
- давайте кисель ребёнку по полстакана каждый день. Длительность приёма уточняйте у гастроэнтеролога.
Лекарственные препараты
Облегчить состояние юного пациента помогут эффективные средства лечения панкреатита:
- антисекреторные составы: Пирензепин, Фамотидин;
- ферменты – Панкреатин (концентрацию назначит врач);
- анальгетики, спазмолитики – Но-шпа, Мебеверин, детский Парацетамол.
При тяжёлом течении, активном воспалительном процессе лечение дополняют следующие таблетки при панкреатите:
- антибиотики (перорально/инъекции);
- антигистаминные средства (таблетки простив аллергии);
- составы для улучшения микроциркуляции крови;
- ингибиторы протеаз.
Хирургическое вмешательство

В запущенных случаях, когда консервативные методы не помогают, проводится оперативное вмешательство. Характер операции зависит от степени тяжести патологического процесса.
При некоторых формах заболевания, угрожающих жизни, проводится экстренное хирургическое вмешательство. Одно из патологических состояний – сочетание ферментативного перитонита и острого панкреатита.
Профилактические рекомендации
Рекомендации по предупреждению воспаления поджелудочной:
- правильное питание, достаточное количество витаминов;
- отказ от частого употребления фастфуда;
- своевременное лечение болезней желудочно-кишечного тракта;
- борьба с паразитами, глистными инвазиями;
- наблюдение за здоровьем ребёнка во время приёма сильнодействующих лекарств;
- контроль качества/свежести продуктов для детского питания;
- разумный объём пищи за один приём для исключения заметной нагрузки на поджелудочную железу.
При выявлении симптомов панкреатита у детей незамедлительно обратитесь к врачу, выясните причину заболевания. При воспалении поджелудочной скорректируйте питание. Используйте народные средства лечения панкреатита, эффективные медпрепараты. При своевременном обращении за врачебной помощью удаётся избежать осложнений, предупредить рецидивы заболевания.
Подробности о правилах питания и примерное меню при панкреатите поджелудочной железы в следующем видео:
Источник


