Чем обезболить поджелудочную железу у ребенка
Панкреатит в любом возрасте грозит серьезными поражениями поджелудочной железы (ПЖ) и отделов ЖКТ в целом, особенно опасны последствия в детском возрасте. Разумеется, лечение должно начинаться вовремя, но часто перед родителями встает вопрос: какие лекарства для поджелудочной детям принимать безопасно, а какие наносят вред несформированному организму?

Даже детские препараты нужно применять с умом, чтобы не навредить малышу
Для начала рассмотрим, что собой представляет болезнь, как её лечить и какие препараты при панкреатите для детей лучше использовать.
Общие сведения о болезни
Панкреатит – воспалительный процесс в ПЖ (повреждение клеток), который часто является следствием преждевременной активизации панкреатических ферментов.
Ферменты в «чистом» виде неопасны, обычно активируются уже в пищеварительном тракте после вступления в реакцию с желудочным соком. Однако при наличии внутренних и внешних провоцирующих факторов механизм выработки и активации нарушается, ферменты становятся активными и способны растворить что угодно, в данном случае саму поджелудочную.
Воспаление возникает при застое панкреатического экстракта в каналах органа с последующей активацией. Физиологическое строение органа не позволяет ему бороться с собственными ферментами в активной форме, то есть поджелудочная начинает разъедать саму себя.
При наличии острой или хронической формы воспаления назначается заместительная терапия для снятия нагрузки с органа. Препараты при панкреатите направлены на урегулирование функций ПЖ и устранение патологий.
Больше информации по теме, – лечение поджелудочной при обострении панкреатита.
Причины развития

Наглядное видение устройства ЖКТ и ПЖ упростит понимание проблемы
Главной причиной патологии является закупорка выходных протоков ПЖ. Существуют факторы, способствующие подобному развитию событий, зная их, можно подобрать лечение и лекарства.
Причины и форм-факторы:
- Аномальное строение – врождённый фактор, человек сталкивается с ним уже на первых годах жизни. Речь идет о патологиях в строении органа, неправильной форме, перетяжках, раздвоении протоков, неполноценной сформированности. Происходит застой экстракта с последующей внутренней активацией. В подобных ситуациях препараты для поджелудочной ребенку далеко не всегда помогают. Часто требуется хирургическое вмешательство.
- Механические травмы – физическое повреждение ПЖ вследствие ударов, приходящихся на брюшную полость: автомобильные аварии, падения.
- Гастродуоденит – заболевание двенадцатиперстной кишки, связанное с воспалением луковицы ДПК. Через данную луковицу в кишечник поступают желчные и панкреатические ферменты, при ее воспалении отток ухудшается, что приводит к развитию картины панкреатита. В таком случае требуются не только лекарства для поджелудочной, но и терапия самого гастродуоденита.
- Закупорка протоков поджелудочной связана с жизнедеятельностью паразитарных форм в органах желудочно-кишечного тракта или стала следствием заболеваний мочевыводящих путей. Как и в предыдущем случае, для облегчения симптомов и последующего результативного лечения лекарство от панкреатита не поможет, пока не будет решена первопричина начала воспалительного процесса.
- Угасание мышечной активности сфинктера, отвечающего за выведение экстракта поджелудочной в двенадцатиперстную кишку – важная причина развития обсуждаемого заболевания. В таком случае обязательно нужны лекарства и продолжительная терапия в целях консервативного лечения с закреплением результатов.
Существует много факторов для развития воспаления в ПЖ с ее дальнейшим поражением. Соответственно, единого препарата, полностью решающего проблемы, не существует, практикуются разные подходы.
Тактика зависит от таких факторов, как возраст, переносимость определенных химических составляющих лекарств. По этим причинам препараты обязательно должен назначать врач на основе полученных диагностических данных и природы заболевания.
Лечение и спектр применяемых средств

Лечение воспаления у детей нужно начинать безотлагательно, так как болезнь прогрессирует стремительно
Как при острой, так и при обострении хронической стадии панкреатита, по отношению к детям применяют консервативный метод лечения. Лекарства назначают для устранения симптоматики и купирования основных нарушений. Главная задача врача — это:
- устранение дискомфорта и болевого синдрома;
- мониторинг ферментообразования;
- снижение концентрации токсинов.
В ходе лечения необходимо придерживаться строжайшей диеты, некоторое время малышу вовсе не дают есть. Подобные действия курируются специалистом в стационаре.
Какие конкретно препараты и в какой дозировке применяются в ходе лечения? Расскажем прямо сейчас!
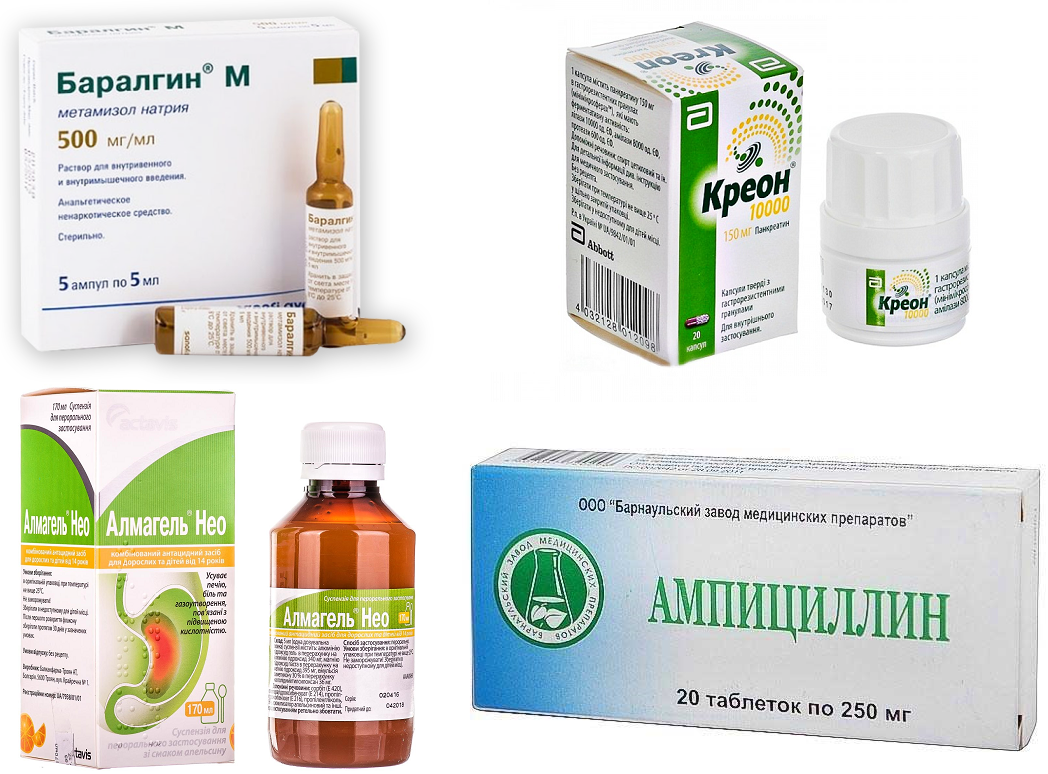
Креон

Креон одно из средств, направленных на контроль ферментообразования. Лекарство от панкреатита содержит искусственные ферменты ПЖ свиного происхождения. Выпускается в капсулах, что упрощает уменьшение его дозировки путем вскрытия капсулы и деления содержимого на «порции».
Дозировка рассчитывается в зависимости от возраста малыша и его веса. Лекарство для ребенка почти безвредное и, если отсутствуют противопоказания, препарат можно применять с рождения, подмешивая порошковое содержимое в еду или грудное молоко.
Подробнее в статьях:
- Креон при грудном вскармливании;
- Инструкция по применению Креона для детей.
Мезим

Активным компонентом является панкреатин — источник ферментов липазы, протеазы и амилазы. Именно поэтому Мезим является основой лечения воспалительных процессов ПЖ.
Лекарства выписываются, когда наблюдается ухудшение работы ЖКТ вследствие недостаточной выработки ферментов поджелудочной железой.
Однако по отношению к ребенку средство применимо не всегда. Дело в том, что таблетку обязательно нужно принимать целиком, не повреждая ее целостность. Ввиду ее размеров, это невозможно, пока ребенку не исполнится три года. Подробно читайте в статье.
Панкреатин

Название говорит за себя: этот вид лекарства является промежуточным вариантом между двумя выше перечисленными. По своему химическому составу препарат схож с Мезимом, он также содержит ферменты ПЖ. Однако существует разнообразная форма выпуска препарата Панкреатин и дозировка данного средства, при наличии показаний или в силу малого возраста можно найти подходящий вариант.
Пирензепин
Данный тип препарата применяется с целью снижения секреторной функции кишечника и ПЖ. Противопоказаний по возрасту он не имеет, однако решение о его использовании принимается только совместно с врачом и только при определенных условиях развития болезни. Это средство необходимо для сокращения секреции соляной кислоты.
Перечень медикаментов широк, помимо основного лекарства показан прием щелочной минеральной воды, а также внутривенное введение глюкозы.
В особо тяжелых случаях, когда имеет место присоединение бактериальной инфекции или образование гнойного содержимого, ребенку может потребоваться терапия антибактериальными средствами.
Самостоятельно заниматься лечением детей и применять препараты ни в коем случае нельзя. Все мероприятия по борьбе с панкреатитом проводятся в стационаре под постоянным наблюдением лечащего врача, самодеятельностью можно лишь навредить ребенку и серьезно усугубить его состояние.
Рекомендуем ознакомиться: Загиб поджелудочной у ребёнка.
Понравился материал: оцени и поделись с друзьями
Источник

Панкреатит у детей – это распространенное заболевание. Его диагностируют у каждого 20-го ребенка. Этот недуг представляет собой воспалительный процесс в ЖКТ. В детском возрасте данное заболевание имеет свои особенности. Его течение несколько отличается от того, как развивается недуг у взрослых.
Причины панкреатита у детей
Развитие данного недуга обусловлено интенсивной выработкой ферментов поджелудочной железы (в первую очередь речь идет о протеазе) и патологическим воздействием этого активного вещества на поврежденные ткани данного органа. В результате саморазрушения в кровь и лимфу выбрасываются токсины и прочие продукты распада. Воспаление поджелудочной протекает в таких формах:
- острой;
- хронической;
- реактивной.
Острый панкреатит у детей
Данная форма недуга провоцируется следующими факторами:
- Врожденные аномалии – патологическое изменение формы и размеров поджелудочной железы. К тому же в этом органе пищеварительной системы могут появляться перетяжки и спайки. Из-за этого затрудняется выход ферментов поджелудочной железы в нужном количестве в двенадцатиперстную кишку.
- Травмы живота – может произойти разрыв тканей данного органа.
- Паразитарное заболевание – «клубки» вредителей перекрывают протоки поджелудочной железы. В результате развивается острый панкреатит у ребенка.
- Желчекаменная болезнь – образования могут перекрывать протоки, из-за чего органы пищеварительной системы перестают функционировать должным образом.
- Кальцификаты – отложения солей происходят из-за передозировки витамина D.
- Другие патологии ЖКТ, при которых затрудняется выход панкреатического сока и происходит застой пищи.
Панкреатит у детей в острой форме вызывается такими факторами:
- «самоперевариванием» тканей поджелудочной;
- повреждением органа пищеварительной системы, спровоцированным действием ядов и лекарственных средств;
- аутоиммунными недугами.
Хронический панкреатит у детей
Данная форма патологии встречается у малышей очень редко. Чаще такой панкреатит у ребенка возникает после перенесенного недуга в острой форме. Однако эта патология встречается и в других случаях. Например, ее диагностируют, когда реактивное воспаление поджелудочной железы у ребенка длительное время наблюдается. Другими словами, хроническое заболевание является результатом несвоевременного либо неполноценного лечения начальной стадии недуга.
Реактивный панкреатит у детей
Эта болезнь является реакцией организма на протекающий воспалительный процесс. Реактивный панкреатит у ребенка возникает по таким причинам:
- инфекционные заболевания – ветряная оспа, ангина, кишечная палочка и так далее;
- нарушение принципов вскармливания младенцев (неправильно подобрана смесь, рано введен прикорм);
- несбалансированное питание – присутствие в рационе жареной пищи, копченостей, фаст-фудов;
- употребление в пищу незрелых фруктов, ягод и овощей.
Панкреатит у детей – симптомы

Признаки воспаления поджелудочной железы во многом зависят от формы недуга. Острая стадия сопровождается такой клинической картиной:
- боль;
- тошнота с позывами рвоты;
- повышение температуры тела;
- нервозность;
- сильное чувство жажды;
- диарея;
- беловатый налет на языке.
При наличии реактивного панкреатита наблюдаются такие симптомы:
- пропадает аппетит;
- кожный покров приобретает желтоватый оттенок;
- повышается температура тела;
- наблюдается светлый кал;
- ребенка часто беспокоит рвота;
- выходит темная моча;
- малыш становится очень капризным.
Хронический панкреатит у ребенка симптомы имеет сходные с острой формой. Он характеризуется такой клинической картиной:
- запор;
- тошнота;
- боль;
- температура повышается;
- утрата аппетита;
- вялость.
Боли при панкреатите

Область локализации данного симптома зависит от характера воспалительного процесса. Боль при панкреатите возникает спустя короткий промежуток времени после воздействия пищевого провокатора. При прогрессировании патологии характер проблемы обостряется. Острая форма недуга характеризуется болезненными ощущениями в верхней области живота. Постепенно они начинают отдавать в загрудинную часть и нижнюю челюсть. Хронический панкреатит у детей имеет не столь ярко выраженную область локализации болей. Болезненные ощущения при этом могут разниться интенсивностью.
Температура при панкреатите

Она служит защитной реакцией организма на протекающий внутри него воспалительный процесс. В головной мозге за терморегуляцию отвечает гипоталамус. При воспалительном процессе организм начинает выработку интерлейкина – особого защитного компонента. Он доставляет в гипоталамус сигнал о «чужих агентах». Организм же отвечает на это ознобом и усилением теплообмена. Все эти признаки панкреатита у детей могут наблюдаться при острой форме недуга. Когда заболевание переходит в хроническую стадию, температура тела поднимается незначительно.
Воспаление поджелудочной железы – лечение

Прежде чем назначить терапию, доктор должен убедиться в правильности поставленного диагноза. В этом помогает диагностика. Она включает в себя такие исследования:
- Сдачу общего анализа крови с целью выявления уровня лейкоцитов (при воспалительном процессе он повышен).
- УЗИ брюшной полости, которое помогает увидеть изменение в структуре и размерах внутренних органов.
- Биохимический анализ крови, позволяющий выявить повышенный уровень липазы, трипсина и амилазы.
- Копрограмму, при которой можно обнаружить непереваренные частички пищи, что свидетельствует о недостаточной выработке ферментов поджелудочной железы.
- Анализ мочи, помогающий выявить наличие амилазы.
Лечение панкреатита у детей – это сложный и длительный процесс. Оно направлено на купирование симптомов заболевания, обеспечение поджелудочной железе функционального покоя и ликвидацию этиологических факторов. Используется при этом комплексный подход, включающий в себя применение таких методов:
- медикаментозная терапия;
- лечебная диета;
- народные средства;
- хирургическое лечение (при запущенной форме).
Приступ панкреатита – первая помощь
Тактика облегчения состояния маленького пациента при острой и обострившейся хронической стадии недуга схожа. Она включает в себя такие манипуляции:
- Нужно успокоить ребенка и усадить его так, чтобы туловище было слегка наклонено вперед.
- Следует снять одежду, которая затрудняет дыхание малыша.
- Нельзя кормить ребенка до приезда «неотложки».
- Нужно каждые полчаса давать малышу пить (негазированную минеральную воду) по 50 мл.
- Нельзя принимать малышу обезболивающие препараты до приезда «Скорой помощи», потому что это затруднит диагностику недуга.
- Если приступ сопровождается рвотой, не стоит промывать желудок (пусть все протекает естественным путем).
- Нельзя прикладывать к области живота холод, потому что это усугубит состояние поджелудочной железы и усилит спазмы.
Если родители, зная как снять воспаление поджелудочной железы при обострившейся форме хронического панкреатита, не могут справиться с приступом у ребенка, нужно немедленно вызвать «Скорую помощь». Мешкать нельзя! К тому же, не следует самостоятельно подбирать обезболивающее медикаментозное средство, ведь этим можно только усугубить ситуацию.
Препараты при панкреатите
Все медикаменты назначаться должны доктором. Вводятся они на начальном этапе терапии в виде инъекций, а спустя неделю (когда болевые спазмы устранены) лекарства от панкреатита могут назначаться в форме таблеток. Чаще используются такие препараты:
- обезболивающие средства (Но-шпа, Трамал, Анальгин, Папаверин, Промедол);
- протеолитические ферменты (Трасилол, Контрикал);
- препараты, уменьшающие выделение панкреатических ферментов (Фамотидин, Октреотид);
- лекарственные средства, используемые для улучшения микроциркуляции (Дипиридамол, Трентал).
Панкреатит у детей – диета
Правильно составленный рацион является одним из условий эффективного лечения заболевания. При обострении недуга доктор на 1-2 дня может порекомендовать малышу «пищевую паузу». В этот период ребенку можно давать пить маленькими глотками теплую минеральную воду без газа (например, Боржоми). При «пищевой паузе» в условиях стационара проводится отсасывание желудочного сока, поскольку он может спровоцировать синтез ферментов поджелудочной железы.
Когда состояние малыша облегчается, ребенка переводят на лечебное питание. На протяжении первых двух недель после снятия спазма все блюда готовиться без соли. Питание при воспалении поджелудочной железы должно быть дробным (5-6 раз в день) маленькими порциями. Пищу следует протирать, чтобы она была жидкой либо полужидкой консистенции. Сначала в рацион малыша ввести нужно кашу, например, пшенную, которую сварить следует на молоке, разведенном водой (соотношение 1:1).
Постепенно рацион ребенка обогащается такими блюдами:
- вегетарианскими супами;
- белковым омлетом, приготовленным на пару;
- овощными запеканками;
- печеными сладкими яблоками;
- киселями из свежих ягод;
- приготовленной на пару нежирной рыбой;
- пудингами;
- паровыми мясными котлетами и так далее.
На протяжении полугода не разрешается есть такие продукты питания:
- солености;
- паштеты;
- шоколад;
- орехи;
- сдобу;
- сгущенку;
- консервы;
- бульоны;
- газированные напитки.
Панкреатит – народные средства лечения
Высокую эффективность при лечении этого недуга показывает совмещение классических и альтернативных «препаратов». Лечить панкреатит у маленьких детей нужно под наблюдением врача. Доктор знает, какие лекарственные средства и медикаменты можно комбинировать, ведь если неправильно их совместить, малышу можно нанести серьезный вред. Чем лечить панкреатит у детей:
- корой барбариса;
- льняными семенами;
- пустырником;
- укропными семенами;
- шалфеем;
- бессмертником;
- соцветиями ромашки;
- календулой;
- зверобоем и другими лекарственными травами.
Источник
Главным признаком панкреатита считаются сильные боли в районе живота. Неприятные симптомы вынуждают больного пить обезболивающие при панкреатите поджелудочной железы.
В случае появления болезненных состояний важно правильно назначить лекарственные препараты, способные устранить дискомфорт хоть ненадолго. Обезболивание влияет на устранение болевых симптомов и лечение самого заболевания.
При панкреатите живот болит по разным причинам:
- в случае употребления алкоголя;
- в результате интоксикации организма по причине отравления;
- если употребляемая пища тяжело переваривается;
- по причине обострения заболеваний ЖКТ;
- в результате стрессовых состояний.
Живот при панкреатите начинает болеть вскоре после приёма пищи. Подобное происходит, когда поджелудочная подвергается наибольшей секреторной нагрузке.
Продолжительность боли зависит от степени поражения органа и характера воспаления.
Поджелудочная при панкреатите подвергается изменениям:
- В результате закупорки происходит блокирование желчных путей.
- Стенки органа отекают, воспаляются.
- Возникают проблемы с кровоснабжением.
- Появляется нехватка кислорода в организме.
- Начинаются структурные изменения органа.
В случае обострившегося панкреатита воспалительный процесс выражается в отёчности, нарушении основных функций поджелудочной. Боль усиливается при попадании в брюшную полость панкреатического сока.
Как протекает боль при остром панкреатите
Частота приступов острого панкреатита напрямую зависит от расположения болевого очага. Чаще дискомфорт ощущается под рёбрами. Порой болевые импульсы чувствуются в левой лопатке либо нижней челюсти. В подобном случае для установления правильного диагноза требуется консультация кардиолога.
Как протекает боль при хроническом панкреатите
При вторичных обострениях боль выражена меньше первоначального приступа. Меняется место локализации. Дискомфорт чувствуется в перечисленных участках:
- в спине;
- вверху либо визу живота;
- в грудной клетке.
В случае хронического панкреатита боль выражена не сильно, имеет разную частоту. Возникший дискомфорт связан с употреблением тяжёлой пищи, алкоголя.
Случается, после сильного обострения болезненные ощущения исчезают. Не стоит расслабляться, речь может идти о некрозе обширного участка поджелудочной.
В результате болезненных ощущений у пациентов наблюдается нарушение психоэмоционального состояния. При длительном течении заболевания психика серьёзно повреждается.
Болезненные ощущения во время обострения панкреатита наносят необратимый ущерб здоровью пациента. Поэтому важно вовремя обезболить поджелудочную, забыв на время о стрессе и боли.
Способы устранения боли при панкреатите
Первый приступ болезни, как правило, наступает неожиданно. По объективной причине первую помощь больному оказывают дома или на работе. Перечисленные правила требуется соблюдать:
- Пострадавшему предоставляют полный покой.
- Усаживают со слегка наклоненным туловищем.
- Боль можно немного унять с помощью поверхностного дыхания.
- Пищу принимать не рекомендуется.
- При рвотных позывах не рекомендуется пить лекарства, растворы, предназначенные для очищения желудка и кишечника. Освободиться от рвоты можно исключительно при помощи пальцев.
- Нельзя употреблять таблетки, они повлияют на результаты диагностики заболевания.
- Больному разрешается дать четверть стакана негазированной воды.
- К проблемному месту нельзя прикладывать пакет со льдом – холод усиливает спазмы сосудов, усложняя работу больного органа.
- В случае сильного спазма больному не повредят анальгетики, предназначенные для устранения болевых симптомов. Спазмолитики при панкреатите назначаются для снятия спазмов.
- После оказания первой помощи пострадавшему вызывают доктора на дом.
Препараты, помогающие устранить болевой симптом
После установления диагноза врачи решают, какое лекарство прописать пациенту. Уколы при панкреатите назначает доктор с учётом состояния пациента, предрасположенности к аллергии. Ниже приведены лекарственные средства, облегчающие страдания больных панкреатитом.
Уколы
Для уколов при панкреатите используют спазмолитики, расслабляющие мускулы внутренних органов. Самыми распространёнными считаются но-шпа, атропин.
Обезболить поджелудочную получится анальгином, баралгином, парацетамолом. Часто анальгетики назначают вместе с антигистаминными средствами, к примеру, супрастином или димедролом.
В сложных случаях больным назначают наркотические препараты, к примеру, трамадол. Инъекции предназначены для взрослых пациентов. Препараты назначают на трое суток по указанному количеству раз в день.
Таблетки
Для возобновления работы поджелудочной железы пациентам назначают таблетки, содержащие ферменты. Лекарства подбирают, исходя из показаний доктора относительно течения болезни. В состав отдельных препаратов (фестал, ферестал) входит желчь. При наличии сопутствующих заболеваний ЖКТ подобные препараты противопоказаны.
Спазмолитики
Лечение заболевания назначается комплексным. Спазмолитики при панкреатите комбинируются с прочими препаратами, предназначенными для устранения боли и болезни в целом. Препарат но-шпы предназначен для снятия не слишком сильной боли. В случае острого течения болезни лекарство вводится с помощью шприца, начинает действовать немедленно после попадания в организм.
Папаверин при панкреатите тоже устраняет спазмы. Препарат устраняет спазм клапана, отвечающего за отток сока из поджелудочной. В результате давление внутри железы уменьшается, боль исчезает.
Папаверин допустим параллельно с иными лекарствами: мочегонные, обезболивающие средства.
Препарат платифиллин используют в крайнем случае, он имеет большие недостатки в виде побочных эффектов – судорог, обмороков, тахикардии.
Атропин иногда наносит вред организму в виде запоров, обмороков, учащения сердцебиения. Принимают строго под наблюдением врача.
Как устранить боли при обострившемся панкреатите
При описанной патологии к обезболивающим препаратам относятся осторожно, поскольку боли возникают и по иным причинам. Если сомнений по поводу причины нет, разрешается дополнительно принять баралгин, диклофенак. Выбор и дозировка назначаются доктором с учётом ряда факторов.
Чтобы боль беспокоила реже, используются препараты, подавляющие выработку ферментов во время появления спазмов, например, контрикал.
Соматостатин с аналогами назначают с целью подавления выработки секреции, вырабатываемой поджелудочной.
Мезим или панкреатин уменьшают нагрузку на проблемный орган. Чтобы снизить отёчность, назначают мочегонные препараты, к примеру, фуросемид. С похожей целью используют антигистаминные препараты, к примеру, супрастин.
Альтернативные способы устранения боли при панкреатите
Устранить дискомфорт поможет специальная диета. Режим заключается в трёхдневном голодании, причём разрешают пить негазированную минеральную воду и чай с мёдом.
Ослабляет болевой синдром йога, избранные народные способы лечения. К подобным методам требуется осторожное отношение, непременно после беседы с гастроэнтерологом.
Нельзя снимать приступ с помощью настоев, содержащих спирт. Это усугубит ситуацию, приведёт к осложнению заболевания.
Источник