Что делать если на поджелудочной железе киста
Киста поджелудочной железы – ограниченное стенками образование в паренхиме органа, заполненное жидкостным содержимым, которое развивается вследствие травматического или воспалительного повреждения поджелудочной железы. Симптомы зависят от размеров, локализации и причины формирования кисты и варьируют от ощущения дискомфорта до выраженного болевого синдрома, сдавления соседних органов. Для оценки размеров, расположения кисты, ее связи с протоковым аппаратом и выбора тактики лечения проводится УЗИ, КТ, МРТ поджелудочной железы, ЭРХПГ. Лечение хирургическое: внутреннее или наружное дренирование, реже – резекция части железы с кистой.
Общие сведения
Киста поджелудочной железы – патология, распространенность которой в последние годы увеличилась в несколько раз, причем страдают преимущественно лица молодого возраста. Гастроэнтерологи причину этого видят в росте заболеваемости острыми и хроническими панкреатитами различной этиологии (алкогольной, билиарной, травматической). Киста поджелудочной железы является наиболее распространенным осложнением хронического панкреатита (до 80% случаев). Сложность данной патологии заключается в отсутствии единого представления о том, какие именно образования следует относить к панкреатическим кистам, общей классификации, отражающей этиологию и патогенез, а также стандартов оказания медицинской помощи.
Некоторые авторы к кистам поджелудочной железы относят образования, имеющие ограниченные стенки и заполненные панкреатическим соком, другие специалисты считают, что содержимым кисты может быть также некротизированная паренхима органа, кровь, воспалительный экссудат или гной. В любом случае, мнения сходятся в том, что для формирования кисты поджелудочной железы непременно должны быть следующие условия: повреждение паренхимы органа, затруднение оттока панкреатического секрета, а также локальное нарушение микроциркуляции.
Киста поджелудочной железы
Причины кисты поджелудочной железы
Наиболее частая причина развития кист поджелудочной железы – панкреатиты. Острое воспаление поджелудочной железы осложняется развитием кист в 5-20% случаев, при этом полость обычно формируется на третьей – четвертой неделе заболевания. При хроническом панкреатите постнекротические кисты поджелудочной железы образуются в 40-75% случаев. Чаще всего основным этиологическим фактором является алкогольная болезнь. Реже кисты образуются после травм поджелудочной железы, а также вследствие желчнокаменной болезни с нарушением оттока панкреатического сока, обструктивного хронического панкреатита с нарушением оттока по вирсунгову протоку, опухолей большого дуоденального соска, рубцового стеноза сфинктера Одди.
Формирование кисты поджелудочной железы при панкреатите происходит следующим образом. Повреждение ткани органа сопровождается локальным скоплением нейтрофилов и лимфоцитов, деструктивными процессами и воспалением. При этом область повреждения отграничена от окружающей паренхимы. В ней происходит разрастание соединительной ткани, формируются грануляции; тканевые элементы внутри очага постепенно разрушаются иммунными клетками, и на этом месте остается полость. Если киста поджелудочной железы сообщается с протоковой системой органа, в ней накапливается панкреатический сок, также возможно скопление тканевых некротических элементов, воспалительного экссудата, а при повреждении сосудов – крови.
При нарушении пассажа по общему панкреатическому протоку формируются кисты поджелудочной железы, имеющие эпителиальную выстилку, внутри которых накапливается панкреатический сок. Ключевым патогенетическим механизмом их образования является внутрипротоковая гипертензия. Доказано, что внутри полости кисты давление может в три раза превышать нормальные показатели внутри протоков.
Классификация кист поджелудочной железы
Условно все кисты поджелудочной железы по морфологическим признакам подразделяют на два типа: сформированные вследствие воспалительного процесса и не имеющие эпителиальной выстилки (некоторые авторы называют такие образования псевдокистами, другие не выделяют в отдельную группу) и образованные при обструкции протоков и имеющие эпителий (ретенционные).
Для характеристики кист поджелудочной железы, образовавшихся как осложнение острого панкреатита, наиболее часто используется Атлантская классификация, согласно которой выделяют острые, подострые жидкостные образования и абсцесс поджелудочной железы. Остро развившиеся образования не имеют окончательно сформированных собственных стенок, в их роли могут выступать как паренхима железы, так и протоки, парапанкреатическая клетчатка, даже стенки соседних органов. Хронические кисты поджелудочной железы характеризуются уже сформировавшимися из фиброзной и грануляционной ткани стенками. Абсцесс – это заполненная гноем полость, образовавшаяся при панкреонекрозе или нагноении кисты.
В зависимости от локализации различают кисты головки, тела и хвоста поджелудочной железы. Выделяют также неосложненные и осложненные (перфорацией, нагноением, свищами, кровотечением, перитонитом, малигнизацией) панкреатические кисты.
Симптомы кисты поджелудочной железы
Клиническая картина при наличии кисты поджелудочной железы может существенно отличаться в зависимости от размера, расположения образования, причины его формирования. Довольно часто панкреатические кисты не вызывают симптоматики: полости диаметром до 5 сантиметров не сдавливают соседние органы, нервные сплетения, поэтому пациенты не испытывают дискомфорта. При крупных кистах основным признаком является болевой синдром. Характерный симптом — «светлый промежуток» (временное улучшение клинической картины после острого панкреатита или травмы).
Наиболее интенсивная боль наблюдается в период формирования псевдокисты при остром панкреатите или обострении хронического, поскольку имеют место выраженные деструктивные явления. Со временем интенсивность болевого синдрома снижается, боль становится тупой, может остаться только ощущение дискомфорта, которое в сочетании с анамнестическими данными (перенесенная травма или панкреатит) позволяет заподозрить заболевание. Иногда на фоне такой скудной симптоматики развиваются болевые приступы, причиной которых является внутрипротоковая гипертензия. Резкая выраженная боль может свидетельствовать также о разрыве кисты, постепенное усиление боли на фоне повышения температуры тела и явлений интоксикации – о ее нагноении.
Существенно отличаются симптомы кисты поджелудочной железы, если она сдавливает солнечное сплетение. При этом пациенты испытывают постоянную выраженную жгучую боль, иррадиирующую в спину, которая может усиливаться даже от сдавления одеждой. Состояние облегчается в коленно-локтевом положении, боль купируется только наркотическими анальгетиками.
Симптомами кисты поджелудочной железы могут быть и диспепсические явления: тошнота, иногда – рвота (ею может заканчиваться приступ боли), неустойчивость стула. В результате снижения экзокринной функции органа нарушается всасывание в кишечнике питательных веществ, снижается вес.
Для данной патологии характерен синдром сдавления соседних органов: если киста находится в области головки железы — возможна механическая желтуха (иктеричность кожи и склер, кожный зуд); при сдавлении воротной вены развиваются отеки на нижних конечностях; если образование нарушает отток мочи по мочеточникам, характерна задержка мочеиспускания. Редко крупные панкреатические кисты сдавливают просвет кишечника, в таких случаях может развиться неполная кишечная непроходимость.
Диагностика кисты поджелудочной железы
Консультация гастроэнтеролога при подозрении на панкреатическую кисту позволяет выявить характерные жалобы пациента, анамнестические данные. При осмотре живота возможна его асимметрия – выпячивание в области расположения образования. При проведении лабораторных анализов обычно специфических изменений нет, возможен незначительный лейкоцитоз, увеличение СОЭ, в некоторых случаях – повышение уровня билирубина и активности щелочной фосфатазы. Концентрация ферментов поджелудочной железы зависит не столько от наличия кисты, сколько от стадии панкреатита и степени повреждения железы. Примерно в 5% случаев нарушается эндокринная функция панкреас и развивается вторичный сахарный диабет.
Высокоинформативны инструментальные методы визуализации кисты. УЗИ поджелудочной железы позволяет оценить размеры образования, а также косвенные признаки осложнений: в случае нагноения определяется неравномерность эхосигнала на фоне полости, при малигнизации – неоднородность контуров. Компьютерная томография и магнитно-резонансная томография (МРТ поджелудочной железы) дают более детальную информацию о размерах, расположении кисты, наличии ее связи с протоками. В качестве вспомогательного метода может применяться сцинтиграфия, при которой киста определяется как «холодная зона» на фоне общей паренхимы органа.
Особое место в диагностике кисты поджелудочной железы отводится эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ). Данная методика дает детальную информацию о связи кисты с протоками железы, что определяет тактику лечения, однако при проведении обследования существует высокий риск инфицирования. Поэтому в настоящее время ЭРХПГ проводится исключительно при решенном вопросе о хирургическом лечении с целью выбора способа операции.
Лечение кисты поджелудочной железы
Лечение кисты поджелудочной железы хирургическое. Не существует единой тактики ведения пациентов с этим заболеванием, и выбор операции зависит от причин формировании кисты, ее размеров, морфофункциональных изменений ткани органа, а также состояния протоковой системы.
Специалисты в области хирургической гастроэнтерологии выделяют три основных направления тактики при кисте поджелудочной железы: ее удаление, внутреннее и наружное дренирование. Удаление образования производится путем резекции части поджелудочной железы вместе с кистой, при этом объем определяется размерами кисты и состоянием паренхимы органа (может быть выполнена резекция головки железы, дистальная, панкреатодуоденальная резекция).
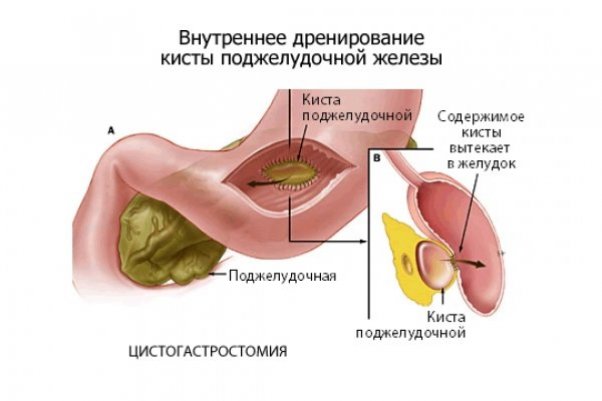
Внутренние дренирующие вмешательства могут проводиться путем наложения анастомоза между кистой и желудком (цистогастростомия), двенадцатиперстной (цистодуоденостомия) или тонкой кишкой (цистоэнтеростомия). Данные методы считаются наиболее физиологичными: они обеспечивают пассаж панкреатического секрета, устраняют болевой синдром, редко приводят к рецидивам.
Наружное дренирование кисты применяется реже. Такое вмешательство показано при нагноении полости, несформировавшихся кистах, обильной васкуляризации образования, а также тяжелом общем состоянии пациента. Подобные операции являются паллиативными, поскольку существует риск нагноения и рецидивирования кисты, формирования панкреатических свищей, которые очень плохо поддаются консервативному лечению и иногда требуют проведения технически намного более сложных вмешательств. Любой вид дренирующих операций проводится только после подтверждения неопухолевой этиологии образования.
В последнее время все большую распространенность приобретают малоинвазивные дренирующие оперативные вмешательства, которые используются как альтернативное лечение. Однако, несмотря на малую инвазивность и теоретическую перспективность таких методов лечения, очень часто развиваются осложнения в виде формирования наружных панкреатических свищей, сепсиса.
Консервативная терапия при кисте поджелудочной железы определяется основным заболеванием. В случае панкреатита обязательно назначается диета, направленная на максимальное снижение панкреатической секреции. Применяются замещающие препараты, анальгетики, проводится контроль уровня гликемии, при необходимости – ее коррекция.
Прогноз и профилактика кисты поджелудочной железы
Прогноз при кисте поджелудочной железы зависит от причины заболевания, своевременности диагностики и хирургического лечения. Данная патология характеризуется высокой частотой осложнений – от 10 до 52% всех случаев сопровождаются нагноением, перфорацией, образованием свищей, озлокачествлением или внутрибрюшным кровотечением. Даже после хирургического лечения существует риск рецидивирования. Профилактика кист поджелудочной железы заключается в отказе от алкоголя, своевременном адекватном лечении заболеваний желудочно-кишечного тракта (ЖКБ, панкреатитов), рациональном питании.
Источник
Киста поджелудочной железы — патологическое состояние, при котором в паринхематозном слое органа образуются полостные структуры, заполненные панкреатическим секретом и тканевым детритом. В кистозных полостях клетки поджелудочной некротизируются (погибают), замещаясь на фиброзные ткани. Кисты несут серьезную опасность для здоровья из-за риска перерождения в злокачественные структуры; формироваться могут у мужчин и женщин, дети не являются исключением.
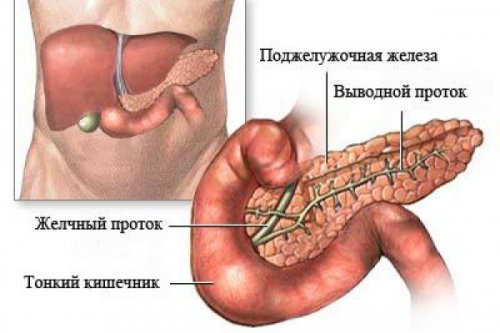
Механизм и причины развития патологии
Поджелудочная железа несет важную роль в расщеплении и последующем усвоении белков, углеводов, жиров. Орган имеет альвеолярное строение, предрасполагающее к возникновению кист. Образование в железе кистозных структур не является нормой и обусловлено врожденными сбоями в формировании органа, либо вторичными факторами.
Механизм возникновения основан на разрушении собственных тканей органа. Под влиянием негативных факторов в паринхематозном слое поджелудочной образуются скопления погибших тканей, организм отграничивает патологический участок от здоровых — образуется капсула из соединительных или фиброзных клеток. Капсула постепенно заполняется зернистым содержимым и секретом — так появляется киста.
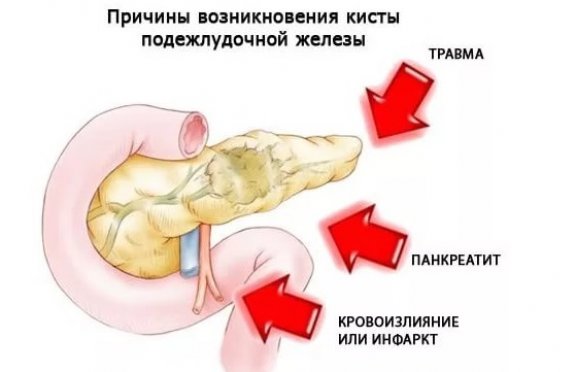
Общие причины появления патологии:
- врожденная закупорка протоков железы;
- наличие камней;
- панкреатиты — острые, хронические, алкогольные;
- панкреонекроз;
- травмы органа;
- эндокринные недуги — ожирение, диабет;
- заражение паразитами.
Классификация патологии
Кисты классифицируют на:
- Истинные (врожденные) — полостные структуры в железе присутствуют с рождения, механизм формирования заложен во внутриутробном периоде. Врожденные кисты не увеличиваются в размерах, их полость состоит сплошь из клеток плоского эпителия. Появление истинных кист из-за непроходимости протоков поджелудочной приводит к воспалению с образованием фиброзной ткани — такая патология носит название «кистозный фиброз», или поликистоз.
- Ложные (псевдокисты) — полостные образования, появившиеся на фоне воспалительных процессов в поджелудочной, травм и иных факторов вторичного характера.
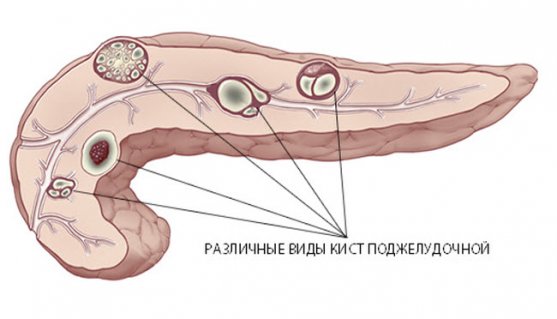
Патологические полости могут образовываться в разных участках поджелудочной — на головке, теле и хвосте. По статистике, киста головки диагностируется редко, в 15% от всех случаев; 85% приходится на кистозное поражение тела и хвоста органа. Почти в 90% случаев кисты носят вторичный характер и развиваются на фоне перенесенных панкреатитов. 10% случаев связаны с травмированием органа.
Атлантская классификация применяется по отношению к кистозным образованиям, появившимся после острого панкреатита:
- острые кисты — появляются быстро, не имеют четко сформированных стенок, в качестве полости могут выступать протоки железы, паринхематозный слой или клетчатка;
- подострые (хронические) — развиваются из острых по мере формирования стенок полостей из фиброзной и грануляционной тканей;
- абсцесс — гнойное воспаление структуры, полость наполняется серозным содержимым.
С точки зрения течения патологии кисты бывают:
- осложненные наличием свищей, крови, гноя или перфорацией;
- неосложненные.
Клиническая картина
Симптомы кисты поджелудочной железы заметны не всегда. Клинические проявления обусловлены размером полостей, их локализацией, происхождением. При наличии единичных кистозных образований в железе размером до 50 мм явные признаки отсутствуют — киста не давит на протоки и соседние органы, не пережимает нервные окончания — больной не испытывает дискомфорта.
Наличие крупных множественных полостей дает яркие клинические проявления, классический признак — боль. По характеру боли можно определить степень кистозного поражения:
- при формировании ложных кист на фоне панкреатита боль сильная и резкая, охватывает область поясницы и левый бок;
- нетерпимые боли, появившиеся внезапно, могут указывать на разрыв или нагноение полости, особенно если у больного повышается температура;
- наличие кисты, сдавливающей солнечное сплетение, дает знать о себе жгучей болью, отдающей в спину.

Помимо болей патология проявляется прочими симптомами:
- тошнота и рвота;
- расстройство стула, включая стеаторею (капли жира в кале);
- нарушение пищеварения, плохое усвоение питательных веществ и потеря веса;
- понижение аппетита;
- повышение температуры до субфебрильных цифр.
Осложнения
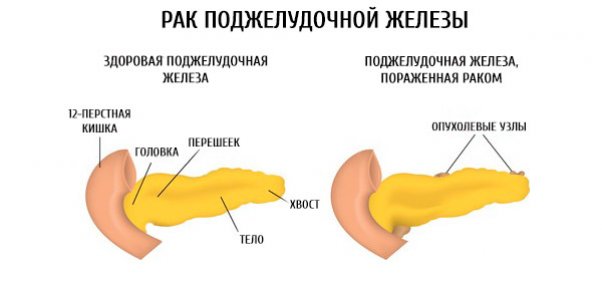
Киста поджелудочной железы особенно опасна возможностью перерождения в раковую опухоль. По строению кистозные полости могут быть доброкачественными и злокачественными. Рак поджелудочной — тяжелое практически неизлечимое состояние, для которого характерно стремительное течение с обширным метастазированием. Доброкачественные кисты не менее опасны из-за риска разрыва и последующего развития перитонита.
Образование свищей — еще одно серьезное осложнение. При прободении кистозных образований появляются полные и неполные свищи — патологические ходы, сообщающиеся с внешней средой или прочими органами. Наличие свищей повышает риск занесения инфекции и развития бактериальных процессов.
Большие кисты давят на сосуды и протоки железы и соседние органы брюшной полости, вызывая негативные последствия:
- развитие механической желтухи при локализации кист в головке;
- отечность на ногах при сдавливании воротной вены;
- дизурические расстройства при давлении на область мочевыводящих путей;
- непроходимость кишечника при сдавливании просвета в кишечных петлях (редкое состояние, возникающее при наличии крупных панкреатических кист).
Выявление патологии
Врач, занимающийся обследованием и лечением лиц с подозрением на кисту поджелудочной — гастроэнтеролог. При первичном обращении обязателен сбор анамнеза, выяснение жалоб пациента и осмотр с пальпацией. При пальцевом обследовании брюшной области можно прощупать выпячивание с четкими границами. Полное обследование включает совокупность лабораторных и инструментальных методов.
Перечень лабораторных анализов включает изучение крови, включая биохимию. При наличии патологии будут выявлены сдвиги в СОЭ и показаниях билирубина (увеличение), лейкоцитоз, повышенная активность щелочной фосфотазы. Анализ мочи может косвенно показывать признаки воспаления при осложненных кистах — в урине обнаруживают общий белок и лейкоциты.
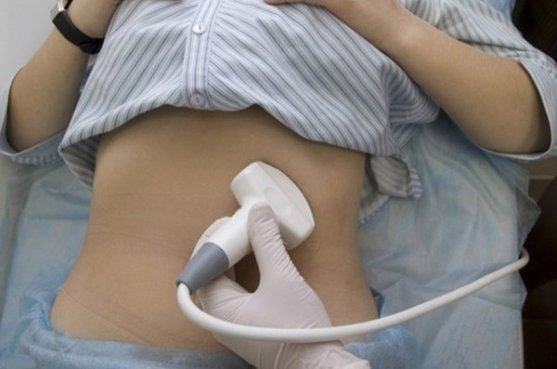
Достоверную информацию при подтверждении патологии несут инструментальные способы:
- УЗИ позволяет определить размеры кистозных полостей, их количество, наличие осложнений;
- МРТ дает возможность наглядно и точно оценить размеры, взаимосвязь кистозных структур с протоками железы;
- сцинтиграфия (радионуклидная визуализация) используется как дополнительный метод для уточнения расположения патологической полости в паринхеме железы;
- эндоскопическая ретроградная холангиопанкретография как высокоточный метод дает детальные подробности о полостной структуре, ее строении и связи с протоками; но несет высокий риск инфицирования при проведении обследования;
- обзорная рентгенограмма брюшной полости используется для выявления границ полостей.
При неясности строения внутреннего слоя кистозных образований обязательно проведение биопсии тканей поджелудочной для подтверждения или опровержения злокачественности. Биопсия проводится под контролем эхографии или во время КТ. Дифференциальная диагностика при биопсии позволяет своевременно выявлять онкологию и предотвратить рост раковых клеток.
Лечение
Лечение кисты поджелудочной железы проводится путем хирургических вмешательств. Медикаментозное лечение при подтвержденных множественных кистах неэффективно. Операция не показана при единичных небольших (до 30–50 мм кистах) кистах, если они не влияют на соседние органы и не вызывают негативной симптоматики. Удаление кисты злокачественного характера даже при малых размерах обязательно в целях предотвращения метастазирования.
В хирургической гастроэнтерологии применяют 3 способа по борьбе с кистой поджелудочной:
- удаление патологических очагов — резекция;
- дренирование кисты (наружное и внутреннее);
- лапароскопия.
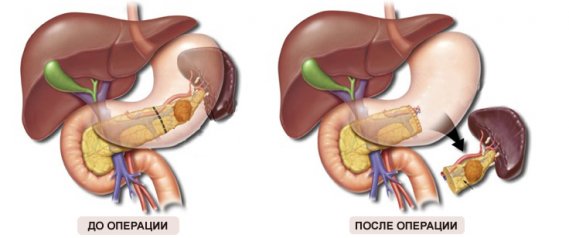
При иссечении удаляют тело кисты и прилегающую часть поджелудочной. Объем иссечения зависит от размера полости, состояния паринхематозного слоя железы — выполняют резекцию головки, дистальную, панкреатодуоденальную.
Внутренний дренаж кисты проводится через анастомоз между телом кисты и желудком, ДПК или тонкой кишкой. Внутреннее дренирование является безопасным и физиологичным методом, улучшающим состояние больного — обеспечивается пассаж содержимого полости, исчезают боли, вероятность рецидива минимальна.
Наружное дренирование кисты проводится при осложненном течении патологии:
- скоплении гнойного экссудата;
- несформировавшихся кистозных полостях;
- повышенной васкуляризации (образовании новых сосудов) в стенках кисты;
- общем тяжелом состоянии.
При наружном дренировании могут возникнуть негативные последствия в виде образования свищей, увеличения кист в размерах, роста новых образований. Изредка развивается сепсис. В любом случае наружное и внутреннее дренирование производится только при доброкачественных структурах.
Лапароскопия относится к щадящим методам, ее преимущество — в отсутствии обширных операционных разрезов и быстром восстановлении больного. Лапароскопия подходит для удаления объемных единичных кистозных структур. Суть такого малоинвазивного вмешательства — во введении в проблемные очаги пункционной иглы с отсасыванием содержимого.
Терапия с помощью лекарственных средств направлена на коррекцию основного заболевания. При наличии панкреатита обязательно назначение ферментов для обеспечения адекватного пищеварения и снятия нагрузки с поджелудочной. Для снятия болевого синдрома применяют спазмолитики и анальгетики. Обязателен контроль уровня глюкозы в крови, при его нарушении назначают соответствующие препараты.
Диета
Соблюдение диеты при кистозном поражении основано на максимальном щажении поджелудочной. Правильно организованное питание позволяет снизить риск рецидивов болезни и поддержать ферментативные возможности железы. Принципы питания при кисте поджелудочной:
- дробное питание через равные временные интервалы (3–4 часа);
- вся пища тщательно протирается и измельчается;
- способы приготовления — варка, запекание, тушение;
- отказ от жирного и жареного;
- ограничение в хлебе и кондитерских изделиях;
- основа рациона — белковая пища (белки растительного происхождения не должны составлять более 30% от суточной дозы).
Больным категорически запрещено кушать жирное мясо, грибы, фасоль. Самые полезные продукты — молочные с низкой жирностью, мясо курицы и индейки, яйца в отварном виде, овощи после термической обработки. Из напитков полезны неконцентрированные соки, кисели и компоты. Диета — пожизненная, малейшее послабление может спровоцировать ухудшение состояния.
Прогноз
Прогноз на выживаемость зависит от первопричин патологии, течения и адекватности терапии. Болезнь характеризуется высоким уровнем осложнений — у 10–50% больных течение недуга сопровождается онкологией, инфицированием и внутренними кровоизлияниями. После резекции есть вероятность роста новых кист. При соблюдении врачебных рекомендаций, регулярном наблюдении и приеме ферментов есть шанс на сохранение нормальной продолжительности жизни.
Для профилактики рецидива и поддержания стабильного состояния больные должны:
- придерживаться диеты;
- отказаться от спиртных напитков;
- своевременно реагировать на проблемы с ЖКТ.
Кистозное поражение поджелудочной — редкий недуг, при отсутствии надлежащего лечения последствия бывают плачевными. Возможности современной медицины позволяют успешно побороть болезнь и дать возможность больным жить полноценно. Главное — ранняя диагностика и грамотно подобранный метод избавления от кист.
Источник


