Что можно есть при сахарном диабете и больной поджелудочной железе
Лечебная диета при панкреатите и сахарном диабете имеет много общего, так как эти патологические процессы провоцируются одними и теми же факторами. У 30% пациентов с воспаленной поджелудочной железой со временем диагностируется развитие инсулиновой болезни, что значительно ухудшает и так ослабленное здоровье человека.
При таком сочетании болезней врачи настаивают не только на обстоятельной медикаментозной терапии, а и рекомендуют тщательно соблюдать правильное питание, что позволяет существенно уменьшить интенсивность протекания недугов.
Взаимосвязь двух заболеваний
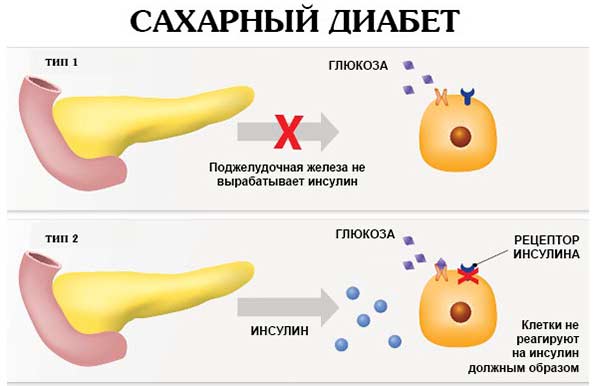
Поджелудочная железа в человеческом организме выполняет важную функцию – на ней лежит ответственность не только за корректное протекание обменных процессов всех видов, а и контроль над синтезом инсулина и глюкагона, принимающих активное участие в обмене углеводов. Однако в случае развития панкреатита очень часто происходит и повышение глюкозы в кровяной жидкости.
Воспаленная железа уже не способна в полной мере вырабатывать нужные гормоны, в итоге наблюдается их недостаток. Особенно опасен дефицит инсулина, который является проводником глюкозы, получаемой в результате расщепления углеводов.
Глюкозное вещество крайне важно для многих органов и систем организма, в которые оно поступает благодаря инсулину. В случае его понижения уровень сахара в крови начинает стремительно подниматься, что в медицине определяется, как гипергликемия, которая и способствует развитию сахарной патологии.
Как видим, две этих патологии тесно взаимосвязаны, подобное их сочетание специалисты называют панкреатогенным диабетом, при котором одновременно страдает эндокринная и экзокринная функциональность организма.
Цель и принципы диеты при панкреатическом диабете

Специальное питание при панкреатите и сахарном диабете позволяет предупредить резкое увеличение глюкозного показателя в крови и повышение массы тела пациента.
Его основная цель – предоставить поджелудочной железе максимальный покой, тем самым предупреждая избыточную нагрузку на нее. Для этого необходимо, чтобы потребляемая пища была щадящей (отварная, паровая или протертая), что помогает избежать чрезмерной активности поджелудочных ферментов.
Лечебный рацион питания при панкреатогенной патологии, помимо удерживания глюкозного показателя на корректном уровне, помогает:
- Восстановить нормальную кислотность в кишечнике.
- Вывести избыточное скопление ферментов пищеварения из больной железы.
- Убрать скопления токсических веществ из организма.
Грамотно подобранная диета при панкреатите и сахарном диабете способствует восстановлению нормальной работоспособности ПЖ. Для этого необходимо:
- Обязательно соблюдать условия сбалансированного питания, тщательно рассчитав суточную потребность белков, углеводов и жиров.
- Допустимый объем калорий для женщин составляет 2000, а для мужчин – 2500 в сутки. Точная цифра устанавливается в зависимости от массы тела человека, характера трудовой деятельность и соблюдения физических нагрузок.
- Питаться нужно часто, не меньше 4 раз в день.
- Категорически избегать продуктов из запрещенной категории.
- При приготовлении еды приоритет отдавать паровой обработке блюд либо традиционной варке. При стойкой ремиссии допустимо запекание и тушение.
Однако оптимальный вариант лечебного питания все же разрабатывается лечащим врачом, исходя из индивидуальных особенностей здоровья пациента. К примеру: для диабетиков с панкреатитом, занимающих активным спортом предпочтительнее углеводная диета, а вот беременным и кормящим мамам пользу принесут жиры.
Совмещение двух диет

При диабетическом панкреатите специалисты рекомендуют сочетать два диетстола №5 и №9.
Диета №5 назначается при панкреатическом недуге, стол №9 при диабете первого и второго типа. При панкреатите в сочетании с диабетом перед лечащим врачом стоит задача правильно составить рацион питания с учетом индивидуального протекания обоих патологических процессов.
В ниже расположенной таблице приведены ключевые нюансы диет:
Диета №9 | Диета №5 |
| Предпочтение отдавать пище с малым индексом гликемии (показатель скорости пищевого продукта, при которой он способен повышать глюкозный уровень крови после своего применения). Например, высоким гликемическим индексом обладает сахар, низким – белки, медленные углеводы. | При воспалении ПЖ, особенно во время острого приступа нельзя: продукты с эфирными маслами, соленые, растительными кислотами и прочее, что способно дополнительно раздражать органы пищеварительной системы. |
| Еда должна быть малокалорийной (избегать жиров и углеводов), а присутствие белков повышается до дневной нормы. | Все употребляемые продукты должны быть обязательно термически обработаны, особенно это относится к фруктам, овощам (приобретают мягкость), а растительная клетчатка намного лучше переваривается. |
| Питаться часто – не менее 5-6 раз в сутки маленькими порциями. | Прием пищи в течение дня – не меньше 5-6 раз, порции – небольшие, обязательно соблюдать часовой промежуток. |
| Повышенное присутствие минералов и витаминов достигается за счет допустимой к употреблению овощной и фруктовой пищи. | Употреблять достаточно жидкости (2 литра чистой воды без газа). |
| Категорично исключается алкогольная продукция, соленая и копченая пища, консервы. | Запрещены продукты с высоким содержанием соли, различная консервация, острые, жареные и жирные блюда. Запрещено употреблять пищу со значительным присутствием жесткой клетчатки, что повышает активность перистальтики ЖКТ. |
| Варианты приготовления еды: отваривание, запекание, тушение и готовка на пару, жареные блюда под запретом. | Варианты тепловой обработки продуктов: тушение, отваривание, паровой способ, запекание (без золотистой корочки). Блюда должны обязательно перетираться в пюре, либо продукты нарезаются мелкими кусочками. |
Если не соблюдать эти правила, риск развития серьезных осложнений возрастает в несколько раз:
- Гипогликемия или гипергликемия способна привести к потере сознания, что опасно диабетической комой.
- Развитие почечной, сердечной патологии, а также значительное понижение зрения, вплоть до полной слепоты и нарушение работы головного мозга.
- Разъедание панкреатической железы ее собственными ферментами приводит к панкреонекрозу.
- Частые панкреатические рецидивы вызывают яркое проявление болезненной симптоматики: рвоты, интенсивных болей, газообразования, нарушение функций ЖКТ.
Диета при остром воспалении железы с диабетом
Что можно есть при остром панкреатите и сахарном диабете? Острый воспалительный процесс железы зачастую является следствием несоблюдения правильного питания. В первые сутки приступа показано полное голодание, которое по клиническим показаниям может быть продлено до трех-четырех дней. После этого назначается максимально щадящий режим питания:
- Запрет на острую, сладкую и раздражающую пищу до полного исчезновения болезненных проявлений.
- Питаться нужно маленькими порциями.
- Предпочтение отдавать белковой еде.
Твердые продукты строго воспрещены первые 2-3 дня, но в это время показаны:
- Постные бульоны.
- Вегетарианские супчики.
- Кисель из геркулеса.
- Компот из сушеных фруктов.
В последующие дни рацион немного расширяется, разрешаются жиденькие кашки на воде (овсянка, гречка, рис, манка).
Со второй недели устойчивого улучшения состояния вводятся каши, приготовленные на молоке, разбавленного пополам с водой, но в чистом виде молочный продукт противопоказано употреблять.
При данной форме недуга диетический стол должен соблюдаться как минимум 6 месяцев со дня приступа.
Однако зачастую наблюдается совершенно другая картина: уже с четвертого месяца, почувствовав облегчение, больной забывает о врачебных наставлениях и начинает пить алкоголь и кушать жареные блюда, что и приводит к очередному обострению патологии.
Запрещены к употреблению отдельные овощи и фрукты, для которых характерно длительное их усвоение либо они содержат вещества, способные нанести существенный вред железе. На протяжении двух месяцев после острого рецидива нельзя:
- Лук.
- Бобовые.
- Чеснок.
- Томаты.
- Щавель.
- Грибы.
- Хрен.
- Редис.
- Цитрусы.
- Кислые фрукты.
При остром панкреатическом диабете запрещено употреблять белокочанную капусту в любом ее виде. Данный овощ может спровоцировать вздутие живота и усиленную выработку ферментов поджелудочной. Лучше предпочесть другие виды капусты, например, цветную или брокколи, богатые на микроэлементы и различные витамины, при этом не вызывающие проблем с пищеварением.
Свежие фрукты разрешаются только спустя месяц после острого рецидива.
Суточная калорийность не должна быть больше 1800-2000 ккал. Важно соблюдать и тепловой режим блюд, как при их готовке, так и при употреблении. Минимальный температурный показатель при приготовлении диетической еды не должен превышать 50 градусов.
Готовые блюда можно есть только в теплом состоянии. Это обусловливается тем, что горячая еда раздражает слизистую ПЖ, поэтому может вызвать новый рецидив, а для переработки холодной пищи требуется больше энергии.
Питаться нужно дробно с перерывом в 2-3 часа. На протяжении дня должно быть три обстоятельных приема еды, между ними 2-3 легких перекуса.
Питание при хроническом панкреатите с присутствием диабета
Первостепенной задачей лечебного рациона при панкреатической патологии хронической формы и наличии параллельного СД является предотвращение последующего рецидива.
Основные требования при данном анамнезе точно такие же, как и при остром воспалительном процессе железы:
- Кушать дробно.
- Исключить вредные продукты.
- Избегать алкогольных напитков.
- Убрать продукты с быстрыми углеводами.
Основное отличие диетического рациона при остром и хроническом воспалении в том, что в меню вводятся свежие фрукты и овощи, но с обязательным мониторингом их суточного количества. Помимо этого допустимо повышение и показателя калорийности (до 2500 ккал в сутки).
Разрешается употребление молочной продукции, но не больше 1 стакана в сутки: ряженка, кефир, сметана, молоко с низким % жирности. В каши можно добавлять сметану и масло (не больше 10 г в сутки), а из сладостей позволяется полакомиться медом (2 ч.л. в день).
Из напитков можно принимать:
- Некрепкий чай.
- Компот из сухофруктов.
- Морс из ягод.
- Домашний кисель (не магазинный).
- Напиток шиповника.
- Минеральная вода без газа.
- Травяные отвары.
- Какао с добавлением молока.
Нельзя пить свежеотжатые соки домашнего приготовления, их обязательно разводят водой 1:2.
Запрещенные продукты и ограничения

При панкреатите с диабетом необходимо полностью избегать:
- Сдобную выпечку.
- Мучные изделия.
- Кофе.
- Грибов.
- Фастфудов.
- Спиртное.
- Концентрированный чай.
- Копчености.
- Полуфабрикаты.
- Кондитерская продукция.
- Жгучие и кислые соусы.
- Сладкие сиропы.
- Кукурузу.
- Кислых фруктов и ягод.
- Сгущенное молоко.
- Йогурты с фруктово-ягодным наполнителем и сахаром.
- Мюсли и хлопья быстрого завтрака.
- Консервы (мясные и рыбные).
- Подслащенные газированные напитки.
- Жирные и наваристые навары.
- Мясо и рыба жирных сортов.
Необходимо снизить потребление продукции, перегруженной углеводами, а в случае высокого риска развития диабета перейти на сахарозаменители — стевия, сахарин, сорбит и ксилит. Так же не стоит налегать на фруктозу и продукты с пометкой «для диабетиков», предварительно не изучив их состав.
Аккуратно относитесь к сладким овощам, ягодам и фруктам (тыква, морковь, свекла, клубника, виноград и пр.) – их содержание в рационе должно быть ограничено.
Меню на один день при разных стадиях болезни

Приблизительное меню при панкреатите и сахарном диабете:
Режим питания | Острая стадия | Хроническая стадия |
| Завтрак | Паровой омлет (из 2-х яиц), овсяная каша на воде (150 г) со слив.маслом (10 г) | Каша геркулес на воде (150 г), банан (100 г), мед (1 ст.л.) |
| Второй завтрак | Небольшое печеное яблоко | Салат из свежих огурцов и томатов с оливковым маслом (200 г) |
| Обед | Котлетки из говяжьего и куриного фарша (150 г), каша гречневая (100 г) | Вареный картофель (150 г), отварное филе курицы (200 г), винегрет (100 г) |
| Полдник | Некрепкий отвар ромашки (1 стакан) с добавлением меда (2 ч.л.) | Зеленый чай (200 мл), желейные конфеты с заменителем сахара (70 г) |
| Ужин | Паровой хек (100 г), отварная молодая фасоль (200 г) | Салат из брокколи и морковки (150 г), паровая творожная запеканка (200 г) |
| Второй ужин | 2,5% жирности кефир с добавлением незначительного количества измельченной зелени укропа | |
| Общее присутствие калорий | 1170 | 2117 |
На примере предложенного однодневного меню можно разработать собственные вариации рациона либо попросить помощи в составлении у своего врача.
С каждым приемом пищи рекомендуется выпивать 200 мл. жидкости, а присутствие хлеба сократить до 50 гр.
Рецепты приготовления питательных и полезных блюд
Какие можно использовать рецепты при диабете и панкреатите? Стоит подчеркнуть если грамотно подойти к лечебному питанию, то стол будет не только полезным, но и разнообразным.
Предлагаем несколько вариантов рецептов блюд, которые можно приготовить для больного человека с диабетическим панкреатитом.
Винегрет
 Для приготовления винегрета взять в равных пропорциях:
Для приготовления винегрета взять в равных пропорциях:
- Картофель.
- Морковь.
- Свеклу.
- Растительное масло – по вкусу.
Все овощи отварить прямо в кожуре, что позволяет сохранить их витамины и другие полезные вещества. Когда овощи станут мягкими, остудить и очистить от кожуры. Нарезать мелкими кубиками, соединить. Добавить растительное масло, перемешать.
Паровой пудинг с мясной начинкой
 Чтобы приготовить это питательное блюдо, необходимо подготовить следующие ингредиенты:
Чтобы приготовить это питательное блюдо, необходимо подготовить следующие ингредиенты:
- Говядина или другое нежирное мясо – 150 г.
- Манная крупа – 10 г.
- Яйцо – 1 шт.
- Вода – 1/3 стакана.
- Оливковое масло – 0,5 ст.л.
Мясо отварить, а затем перекрутить через мясорубку. В указанный объем воды всыпать манку, полученную манную массу прибавить в подготовленное мясо. Затем вбить яйцо и все перемешать.
Чашу в мультиварке промазать маслом и переложить в нее готовый манно-мясной фарш. Пудинг готовят на пару до полной готовности.
Суфле из творога
 Это блюдо можно кушать во время ремиссии хронического панкреатита на фоне СД. Необходимы такие продукты:
Это блюдо можно кушать во время ремиссии хронического панкреатита на фоне СД. Необходимы такие продукты:
- Обезжиренный творог – 300 г.
- Яичные белки – 3 шт.
- Сладкие яблоки – 300 г.
- Изюм и курага – 50 г.
С яблок снять кожуру, удалить сердцевину и протереть на самой мелкой терке. Сухофрукты перебрать, промыть чистой водой, а затем залить кипятком на 10 минут. В творог добавить подготовленные яблоки, распаренный ягоды и взбитые в пышную пенку белки, перемешать.
Готовую массу выложить ровным слоем на противень, застеленный пергаментной бумагой, и выпекать при 180 градусах около 40 минут.
Напиток шиповника
Одну горсть сушеного шиповника залить 1 литром кипятка и также настоять 3 часа. Профильтровать принимать на протяжении дня.
Заключение
При панкреатогенном диабете человек должен внимательно относиться к своему питанию, с обязательным соблюдением рекомендаций специалистов. Не стоит пренебрегать врачебными предписаниями, такое отношение к своему здоровью только усугубить течение двух тяжелых болезней. Успех лечения возможен только при грамотно подобранной медикаментозной терапии и тщательном соблюдении диеты.
Загрузка…
Источник
Что такое панкреатогенный сахарный диабет
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют DiabeNot. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
По разным статистическим данным, у больных хроническим панкреатитом (ХП) сахарный диабет (СД) развивается в 10-90 случаях из ста. Почти половина из них — инсулинозависимая форма. При остром панкреатите уровень глюкозы обычно нормализуется после панкреатической атаки. Хотя развитие гипергликемии при остром панкреатите фиксируется в 50% всех случаев, частота сохранения устойчивой гипергликемии наблюдается не более чем в 15%.
Сахарный диабет III типа
Панкреатогенный СД называют «другим» диабетом. Это достаточно распространенное явление в эндокринологии. Оно характеризуется сочетанием признаков СД I и II типа в различных соотношениях. Понятие сахарный диабет III типа (панкреатогенный) ВОЗ официально не введено. Поэтому случаи заболевания относятся к I и II типу, официально утвержденным. Диагноз СД III типа ставится правильно только в 43% случаев. Отсюда и противоречивость статистических данных. Кроме того, почти в половине случаев назначается лечение и диета при панкреатите без учета развития патологии.
Назначение инсулина при преобладании признаков I типа заболевания при панкреатогенном диабете наносит пациенту непоправимый вред. В этом случае противопоказан прием противодиабетических препаратов, используемых для лечения официальных форм заболевания.
Основной причиной развития заболевания считается сильное всасывание кишечником йода из-за каких-то патологий:
- дисбактериоза;
- воспалений;
- эрозии.
Спровоцировать явление может даже непереносимость злаковых. Поэтому употребление препаратов, стимулирующих функции поджелудочной железы, бессмысленно. Инсулинотерапия в лучшем случае не даст положительного результата.
Вероятность развития сахарного диабета III типа у больных хроническим панкреатитом составляет около 4%. Прогноз отягощается при ожирении, эндокринной недостаточности, алкоголизме. Причем в последнем случае возможно уменьшение выраженности болей.
Механизм развития
Экзокринные клетки, составляющие основу поджелудочной железы, вырабатывают пищеварительные соки. Рядом с ними находятся островки Лангерганса, которые состоят из клеточных структур, синтезирующих гормональные вещества: глюкагон и инсулин. Из-за тесного соседства в процессы, поражающие один тип клеток, вовлекаются соседние клетки другого типа. Именно этим и объясняется то, что панкреатит и сахарный диабет развиваются синхронно.
Течение диабетов характеризуется разрушением клеточных структур островков Лангерганса, заменой их соединительными и жировыми тканями. Местные воспалительные реакции охватывают клетки, вырабатывающие пищеварительный сок. Развивается панкреатит.
В свою очередь, ХП, течение которого тоже характеризуется заменой клеточных структур тканей поджелудочной железы жировыми и соединительными тканями, способен стать причиной развития сахарного диабета III типа.
Панкреатогенный сахарный диабет характеризуется следующими особенностями:
- худощавым или нормальным сложением пациента;
- отсутствием связи с наследственными факторами;
- частыми кожными заболеваниями и инфекциями;
- появлением симптомов обычных форм СД;
- падением в крови уровня глюкозы и возможностью развития гипогликемической комы;
- возможным поражением сосудов;
- отсутствием положительного отзыва на таблетированные препараты;
- в редких случаях развиваются ацидоз и кетоз;
- более низкой инсулинозависимостью.
Параллельное течение сахарного диабета и хронического панкреатита значительно затрудняет лечение. Для ликвидации ферментивной недостаточности и восстановления углеводного обмена требуется одновременный прием гормональных и ферментивных препаратов. Важную роль в лечебном комплексе при панкреатогенном диабете играет диета.
Требования диеты
Целью диетических ограничений является урегулирование потребления легко усваиваемых углеводов. В этом случае диета при диабете подразумевает отказ от сладостей, хлебобулочных изделий. Одновременно структурные повреждения ферментативных клеток проявляются нарушением пищеварения. Появлением острых болей в животе сопровождается употребление в пищу продуктов, содержащих горчичные или эфирные масла. Грубая пища, насыщенная клетчаткой, практически не усваивается.
Суточный рацион при протекающих параллельно панкреатите и диабете составляется чаще по следующей схеме:
- 20% — белки;
- 20-30% — жиры;
- 50-60% — углеводы.
Принимается во внимание дефицит веса, белково-энергетическая недостаточность, наличие электролитных нарушений и гиповитаминоз.
Точный рацион и режим питания разрабатывается врачом индивидуально для каждого пациента.
Как и в случае с диабетами других форм, диету при панкреатогенном сахарном диабете требуется соблюдать пожизненно.
Ее коррекция проводится в зависимости от течения заболевания, при наблюдении признаков положительной динамики или, наоборот, ухудшения состояния здоровья.
Как взаимосвязаны панкреатит и диабет
Панкреатит и сахарный диабет — это болезни, от которых страдает поджелудочная железа.
Хронический панкреатит – это воспаленный процесс в этом органе, который длиться продолжительное время, поражает его клетки и приводит к изменениям в его тканях. Если он длиться долго, то заболевание становится хроническим и приводит к замещению здоровых тканей органа на жировые ткани или соединительные.
Это вызывает внешнесекреторную недостаточность, которая проявляется в том, что вырабатывается мало пищеварительных ферментов. Одновременно развивается и внутрисекреторная дисфункция, во время которой появляется толерантность клеток организма к глюкозе, которая позже вызывает сахарную болезнь.
Но такая последовательность развития заболеваний не является обязательной. Иногда люди при диабете 2 типа начинают болеть панкреатитом. А люди с хроническим заболеванием поджелудочной не обязательно должны стать диабетиками.
Как развивается сахарная болезнь при панкреатите
Сначала заболевание проявляется болевым синдромом, затем начинается пищеварительная дисфункция, после этого развивается сахарная болезнь.
Первый этап может длиться несколько лет, сопровождаясь болями разной силы.
На втором этапе у больного появляется изжога, вздутие. Он теряет аппетит, его беспокоят частые диареи. Эти состояния являются следствием инсулиновых выбросов раздраженных бета-клеток.
На третьем этапе, когда клетки этого органа уже частично разрушены болезнью, поднимается уровень сахара в крови выше нормы после приема пищи. Это состояние в 30% случаев заканчивается сахарной болезнью 2 типа.
к содержанию ↑
Изменения в поджелудочной железе при сахарной болезни
При диабете 2 типа в этом органе происходят пагубные необратимые изменения. Заболевание приводит к дистрофическому поражению островков Лангерганса. При этом эндокринные клетки уменьшаются, и часть их гибнет.
Дальше начинается один из вариантов патологических изменений в поджелудочной. В первом случае развивается панкреатит, во втором – орган вовсе перестает выполнять свои функции. Он перестает работать потому, что место погибших клеток занимает соединительная ткань. Разрастаясь, она сдавливает здоровые клетки, и они тоже погибают. Так сахарная болезнь приводит к полному разрушению поджелудочной железы.
к содержанию ↑
Как лечить панкреатит и диабет
- привести в норму углеводный обмен;
- устранить нехватку пищеварительных ферментов.
Больному при диабете 2 типа и панкреатите назначаются препараты и ферментативные, и гормональные.
Одновременно с приемом лекарств больной должен соблюдать диету. Исключив из рациона еду, вредную для поджелудочной, и принимая лекарства, назначенные врачом, при диабете можно успешно лечить воспаление этого органа.
к содержанию ↑
Особенности диеты
- соусы и острые специи;
- майонез;
- жирные бульоны;
- колбасы, копчености;
- яблоки и капусту, а также другие продукты, в которых много клетчатки.
При диабете 2 типа углеводы нужно подсчитывать и ограничивать их употребление. Сахар надо исключить из меню полностью.
- овощи по 300 г в сутки;
- фрукты в небольшом количестве;
- жиры до 60 г;
- белковые продукты до 200 г в день.
При непереносимости сахара организм должен быть обеспечен всеми необходимыми витаминами, чтобы не развивались осложнения связанные с этой болезнью. Пищу принимают 4-5 раз в день, обязательно соблюдая распорядок дня. Это делается для того, чтобы желудочный сок выделялся в определенное время перед едой.
Рацион человека должен быть сбалансированным и содержать много овощных блюд приготовленных в пароварке или духовке. При диабете можно овощные супы, рагу, печеный лук, а картофель и каши нужно ограничивать. Жареное при этих заболеваниях кушать запрещено.
к содержанию ↑
Лекарства при хроническом панкреатите
Можно ли помочь поджелудочной с помощью медикаментов? Да! Кроме диеты врачи при сахарном диабете 2 типа и хроническом панкреатите назначают таблетки, содержащие ферменты, которые поджелудочная железа не может вырабатывать в нужном количестве из-за этих заболеваний. Чаше всего они выписывают панкреатин и фестал.
Эти препараты отличаются количеством активных веществ. В фестале их больше, но он имеет много противопоказаний и может вызывать запоры, тошноту и аллергические реакции. Панкреатин переносится легче и редко вызывает аллергию. Врач в каждом конкретном случае подберет препарат и его дозировку, чтобы нормализовать работу поджелудочной железы.
Соблюдение рекомендаций врача и правильное питание поможет этому органу восстановить свои функции. Постепенно состояние больного улучшиться. Диета при сахарном диабете и панкреатите одновременно с приемом лекарств помогает человеку избежать осложнений этих тяжелых заболеваний.
к содержанию ↑
Видео
Поджелудочная железа при сахарном диабете: как и чем лечить (для восстановления)
Хронический панкреатит является одной из форм воспалительного процесса, протекающего в поджелудочной железе. Заболеванию свойственно продолжительное течение, во время которого в клетках и тканях железы происходят необратимые патологические изменения.
Если хронический панкреатит протекает тяжело, в поджелудочной железе можно наблюдать большой процент замещения полноценной здоровой ткани на соединительную и жировую. В результате этого превращения в организме человека развивается:
- внешнесекреторная недостаточность, которая остро проявляется нехваткой пищеварительных ферментов;
- дисфункция внутрисекреторная, которая сначала формирует толерантность клеток и тканей организма к сахару, а после вызывает развитие сахарного диабета.
Нередко этот тип диабета называют симптоматическим или панкреатическим, то есть он возникает как проявление хронического панкреатита. Тем не менее, этот механизм не является закономерностью.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют DiabeNot. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Большинство диабетиков и первого, и второго типа рано или поздно заболевают воспалением поджелудочной железы.
А пациенты с хроническим панкреатитом все-таки могут избежать сахарного диабета.
Как развивается панкреатический сахарный диабет
Механизм развития симптоматического диабета проще можно охарактеризовать как триаду синдромов:
- болевые ощущения;
- расстройство пищеварения;
- сахарный диабет.
Если же данный вопрос рассматривать намного детальнее, можно заметить, что патологические изменения происходят по следующему сценарию:
Первичная фаза панкреатита, с временными ремиссиями и вспышками обострений воспалительного процесса. Она сопровождается болевыми ощущениями различной интенсивности и локализации. Длительность этой фазы составляет до десяти лет.
На следующем этапе на первое место становится симптоматика пищеварительной дисфункции: изжога, тошнота, рвота, метеоризм, диарея, отсутствие аппетита. Первичное расстройство углеводного обмена проявляется как фактор гипогликемического состояния. Это происходит из-за того, что раздраженные бета-клетки больной поджелудочной железы производят инсулиновые выбросы.
По мере того, как хронический панкреатит переходит в стадию запущенности, клетки органа разрушаются, и формируется толерантность к глюкозе. Натощак концентрация глюкозы в крови остается в норме, а после еды – завышена, равно как и допустимая длительность гипергликемии.
Конечным пунктом становится сахарный диабет, развивающийся более чем у трети пациентов, у которых в анамнезе обозначен хронический панкреатит. СД иной этиологии диагностируется у больных вдвое реже.
Симптомы панкреатического диабета
Какие же особенности имеет диабет при хроническом панкреатите? Данному типу диабета характерны индивидуальные черты. Именно они и отличают панкреатический диабет от диабета другого типа.
У пациентов нередко наблюдается резкое снижение уровня сахара в крови, из-за чего развивается гипогликемия. Наблюдающийся диабетический кетоацидоз, вызванный дефицитом инсулина, не свойственен для симптоматической формы заболевания.
Поражение крупных артерий, средних сосудов, капилляров и артериол наблюдается значительно реже, чем при сахарном диабете 1 и 2 типа.
На начальной стадии диабета таблетки, снижающие уровень сахара в крови, эффективны. В дальнейшем их использование не имеет смысла. Потребность в инсулинотерапии невысока.
Восстановление можно проводить при помощи препаратов группы сульфонилмочевины, диеты и физических нагрузок.
Как проявляет себя панкреатит при диабете 2 типа
Нередко на фоне воспаления поджелудочной железы развивается СД 2 типа. Это происходит, если в момент воспалительного процесса увеличивается концентрация глюкозы в кровотоке. Заболевание протекает с острой болью в абдоминальной области и нарушением процессов пищеварения.
Медики отмечают несколько фаз развития этой болезни:
- Чередующиеся между собой обострения панкреатита и ремиссии.
- Расстройство углеводного метаболизма, которое происходит из-за раздражения бета-клеток.
- Начало и развитие диабета 2 типа.
Важно! Сахарный диабет на фоне панкреатита развивается примерно у 35-40% населения.
Обе болезни только усиливают патологическое влияние друг друга на организм человека. Поэтому пациенты с панкреатитом должны лечить недуг не только терапевтическими методами, но и соблюдать соответствующую диету.
СД и поджелудочная железа
При развитии диабета поджелудочная железа претерпевает серьезные патологические изменения. В этот период можно наблюдать дистрофические поражения островков Лангерганса. В тот момент, когда происходит их деформация, эндокринные клетки уменьшаются в размерах. Более того, некоторая часть клеток погибает.
После этого допустимы два варианта изменений в клетках поджелудочной железы. Первый вариант заключается в развитии панкреатита, а второй характеризуется более печальными последствиями – полное прекращение функционирования железы.
Это обусловлено тем, что на месте погибших клеток разрастается соединительная ткань, которая сдавливает нормальные клетки, и те гибнут.
Таким образом, сахарный диабет не только вносит деструктивные изменения в работу поджелудочной, но способен полностью уничтожить орган.
Как лечить и восстановить поджелудочную
Если человек одновременно страдает диабетом и панкреатитом, лечить такого пациента очень трудно. Это объясняется тем, что требуется применение заместительной терапии не только для того, чтобы восстановить углеводный обмен, но и для устранения ферментативной недостаточности.
В этом случае лечить нужно специальными гормональными и ферментативными препаратами. Необходимо помнить, что терапия таблетками не принесет положительной динамики.
Не менее важно при лечении панкреатита и гипергликемии соблюдать правильный рацион. Для этого необходимо исключить из него все вредные продукты. Только при соблюдении всех правил можно добиться ощутимых результатов в борьбе с обоими заболеваниями.
Диета при панкреатическом сахарном диабете
Чтобы эффективно лечить СД и панкреатит, пациент должен неукоснительно соблюдать все рекомендации врача диетолога. В первую очередь следует отказаться от острой и жирной пищи. Необходимо ограничить в рационе хлебобулочные изделия, разрешены исключительно сладости для диабетиков, как и диабетический хлеб.
Стоит воздерживаться от употребления мясных бульонов, капусты, яблок, соусов и майонезов. Подобная пища оказывает раздражающее воздействие на эпителий кишечника.
При наличии в анамнезе обоих заболеваний медики настоятельно рекомендуют соблюдать следующую диету:
- Фрукты и овощи (300-400 г).
- Пищевая заправка (60 г).
- Пища с высоким содержанием белка (100-200 г).
При соблюдении этих рекомендаций лечить поврежденную железу станет намного легче. Постепенно она начнет восстанавливать утраченные функции, а состояние пациента будет стабилизироваться. Данная диета должна проводиться в комплексе с основной медикаментозной терапией.
Источник