Что повышается при пенетрации язвы в поджелудочную железу
- 1. соматостатин;
- 2. глюкагон;
- 3. гистамин;
- 4. мотилин;
- 5. вазоактивный интестинальный пептид.
- 1. до 0,5 л;
- 2. 0,5-1,0 л;
- 3. 1,0-1,5 л;
- 4. 1,5-2,0 л;
- 5. 2,0-2,5 л.
- 1. 2-4 часа;
- 2. 10-12 часов;
- 3. 18-24 часа;
- 4. 48-72 часа;
- 5. 96-120 часов.
- 1. абдоминальные боли;
- 2. стеаторея;
- 3. креаторея;
- 4. водная диарея;
- 5. диабет.
- 1. локализация;
- 2. определенность этиологии;
- 3. отсутствие рецидивирующего течения;
- 4. хорошо поддаются медикаментозной терапии;
- 5. часто пенетрируют.
- 1. тест с D-ксилозой;
- 2. тест на толерантность к лактозе;
- 3. рентгенологическое исследование ЖКТ;
- 4. клинический анализ крови;
- 5. исследование желудочной секреции.
- 1. атропин;
- 2. новокаин;
- 3. баралгин;
- 4. промедол;
- 5. морфин.
- 1. «голодные» боли в эпигастрии;
- 2. «ночные» боли;
- 3. терапевтический эффект от приема антацидов;
- 4. хронический антральный гастрит, ассоциированный с HP;
- 5. рвота съеденной накануне пищей.
- 1. боли через 3-4 часа после еды;
- 2. боли с иррадиацией в левое или правое подреберье;
- 3. «пульсирующие» боли;
- 4. кровотечения;
- 5. положительный эффект от приема антацидов.
- 1. амилазы;
- 2. липазы;
- 3. глюкозы;
- 4. щелочной фосфатазы;
- 5. γ-глютамилтранспептидазы.
- 1. стенозе выходного отдела желудка;
- 2. первично язвенной форме рака;
- 3. пенетрации язвы;
- 4. перфорации язвы;
- 5. микрокровотечении из язвы.
- 1. органический стеноз пилородуоденальной зоны;
- 2. функциональный стеноз;
- 3. рак желудка;
- 4. пенетрацию язвы;
- 5. перфорацию язвы.
- 1. прерывистая курсовая терапия гастроцепином;
- 2. поддерживающая терапия зантаком в течение длительного времени;
- 3. хирургическое лечение;
- 4. терапия солкосерилом;
- 5. определение HP и при положительном результате — антибактериальная терапия на фоне приема де-нола.
- 1. опущение диафрагмы;
- 2. повышение внутрибрюшного давления;
- 3. сокращение дна желудка;
- 4. сокращение антрального отдела;
- 5. сокращение абдоминальной мускулатуры.
- 1. эуфиллин;
- 2. атропин;
- 3. кофеин;
- 4. гистамин;
- 5. инсулин.
- 1. 100-200 граммов;
- 2. 300-400 граммов;
- 3. 500-700 граммов;
- 4. 800-1000 граммов;
- 5. более 1000 граммов.
- 1. александрийский лист;
- 2. корень ревеня;
- 3. бисакодил;
- 4. пурген;
- 5. сорбит.
- 1. болезнь Уиппла;
- 2. болезнь Гордона;
- 3. болезнь Крона;
- 4. целиакия спру;
- 5. синдром раздраженной кишки.
- 1. болезнь Гордона;
- 2. болезнь Уиппла;
- 3. болезнь Крона;
- 4. лимфосаркома;
- 5. целиакия спру.
- 1. болезнь Уиппла;
- 2. хронический панкреатит;
- 3. цирроз печени;
- 4. синдром Пейтца-Эйгерса;
- 5. болезнь Рандю-Ослера.
- 1. хронический гастрит;
- 2. хронический панкреатит;
- 3. дискинезия желчного пузыря;
- 4. артерио-мезентериальная компрессия двенадцатиперстной кишки;
- 5. грыжа пищеводного отверстия диафрагмы.
- 1. болезнь Уиппла;
- 2. лимфосаркома;
- 3. лимфогранулематоз;
- 4. карциноид;
- 5. неспецифический язвенный колит.
- 1. желчный пузырь;
- 2. печень;
- 3. малый сальник;
- 4. большой сальник;
- 5. поджелудочная железа.
- 1. экзокринная недостаточность поджелудочной железы;
- 2. эндокринная недостаточность поджелудочной железы;
- 3. перитонит;
- 4. кисты в поджелудочной железе;
- 5. асцит.
- 1. диета;
- 2. кортикостероиды;
- 3. ферментные препараты;
- 4. анальгетики;
- 5. сандостатин.
- 1. боли в животе;
- 2. наличие крови в кале;
- 3. нарушение функции кишечника;
- 4. анемия;
- 5. все перечисленные выше симптомы.
- 1. узловатая эритема, олигомоноартрит, конъюнктивит;
- 2. гангренозная пиодермия, сакроилеит, иридоциклит.
- 1. узловатая эритема, олигомоноартрит, конъюнктивит;
- 2. гангренозная пиодермия, сакроилеит, иридоциклит.
- 1. формирование фистул и свищей;
- 2. кишечное кровотечение;
- 3. токсический мегаколон;
- 4. кишечная непроходимость;
- 5. все вышеперечисленное.
- 1. болезнь Крона;
- 2. неспецифический язвенный колит;
- 3. ишемический колит;
- 4. псевдомембранозный колит.
- 1. наличие язвенного дефекта;
- 2. наличие нейтрофильных лейкоцитов в собственной пластин¬ке слизистой оболочки кишечной стенки;
- 3. наличие пролиферативной активности фибробластов.
- 1. неспецифический язвенный колит;
- 2. псевдомембранозный колит;
- 3. ишемический колит;
- 4. болезнь Крона.
- 1. ирригоскопия;
- 2. колоноскопия;
- 3. колоноскопия с прицельным биопсийным исследованием.
- 1. ирригоскопия;
- 2. колоноскопия;
- 3. колоноскопия с прицельным биопсийным исследованием.
- 1. наиболее ранним признаком при ирригоскопическом исследовании;
- 2. наиболее поздним признаком при ирригоскопическом исследовании;
- 3. промежуточным признаком при ирригоскопическом исследовании.
- 1. наиболее ранним признаком при ирригоскопическом исследовании;
- 2. наиболее поздним признаком при ирригоскопическом исследовании;
- 3. промежуточным признаком при ирригоскопическом исследовании.
- 1. не имеются;
- 2. имеются.
- 1. не имеются;
- 2. имеются.
- 1. линкомицин + цефалоспорин;
- 2. ванкомицин + тетрациклин;
- 3. метронидазол + клиндамицин + кишечные адсорбенты;
- 4. ванкомицин + метронидазол + кишечные адсорбенты;
- 5. эритромицин + клиндамицин + кишечные адсорбенты.
- 1. немедленное оперативное вмешательство;
- 2. налаживание парентерального питания, увеличение дозы кортикостероидов, выжидательная тактика в течение 12 часов;
- 3. налаживание парентерального питания, увеличение дозы кор-тикостероидов, выжидательная тактика в течение 48 часов;
- 4. выжидательная тактика в течение 48 часов без изменения проводимой базисной терапии.
- 1. косое расположение волокон в мышечном слое между очагами атрофии;
- 2. наличие грануляционной ткани в дне язвенного дефекта в сочетании с обнаружением в подслизистой основе макрофагов, нагруженных гемосидерином;
- 3. наличие в подслизистой основе нейтрофильных лейкоцитов в сочетании с косым расположением волокон в мышечном слое между очагами атрофии.
- 1. антибиотики;
- 2. производные 5′-аминосалициловой кислоты;
- 3. кортикостероиды;
- 4. цитостатики;
- 5. сочетание кортикостероидов с цитостатиками.
- 1. оперативное лечение;
- 2. выжидательная тактика для оценки исхода развития естественного течения;
- 3. только медикаментозное лечение.
- 1. болезни Уиппла;
- 2. болезни Крона;
- 3. хронического дизентерийного колита;
- 4. целиакии;
- 5. неспецифического язвенного колита.
- 1. раком толстой кишки;
- 2. неспецифическим язвенным колитом;
- 3. псевдомембранозным колитом;
- 4. ишемическим колитом;
- 5. не ассоциирован ни с одним из перечисленных заболеваний.
- 1. раком толстой кишки;
- 2. неспецифическим язвенным колитом;
- 3. псевдомембранозным колитом;
- 4. ишемическим колитом;
- 5. не ассоциирован ни с одним из перечисленных заболеваний.
- 1. неизвестна;
- 2. применение антибиотиков или суперинфекция при выполнении медицинских манипуляций;
- 3. пищевая токсикоинфекция.
- 1. clostridium dificille;
- 2. неспецифическая кокковая флора;
- 3. гемолитический стрептококк;
- 4. кишечная палочка;
- 5. причина болезни неизвестна.
- 1. ректороманоскопия;
- 2. ирригоскопия;
- 3. колоноскопия.
- 1. соединительной тканью;
- 2. клетками собственной пластинки слизистой оболочки кишечной стенки;
- 3. тканевым детритом и фибрином.
Источник
1) соматостатин;
2) глюкагон;
3) гистамин;
4) мотилин;
5) вазоактивный интестинальный
пептид.
052. У человека
в сутки вырабатывается
панкреатического сока:
1) до 0,5 л;
2) 0,5–1,0 л;
3) 1,0–1,5 л;
4) 1,5–2,0 л;
5) 2,0–2,5 л.
053. Через
сколько часов после появления
клиники острого панкреатита
можно зафиксировать
наибольший уровень амилазы
крови?
1) 2–4 часа;
2) 10–12 часов;
3) 18–24 часа;
4) 48–72 часа;
5) 96–120 часов.
054. Какой из
перечисленных симптомов
не характерен для хронического
панкреатита?
1) абдоминальные боли;
2) стеаторея;
3) креаторея;
4) водная диарея;
5) диабет.
055. Какой из
перечисленных признаков
не характерен для симптоматических
язв?
1) локализация;
2) определенность этиологии;
3) отсутствие рецидивирующего
течения;
4) хорошо поддаются
медикаментозной терапии;
5) часто пенетрируют.
056. Какой из
тестов наиболее достоверен
для диагностики синдрома
мальабсорбции?
1) тест с D‑ксилозой;
2) тест на толерантность к
лактозе;
3) рентгенологическое
исследование ЖКТ;
4) клинический анализ крови;
5) исследование желудочной
секреции.
057. Для купирования
болевого синдрома при
хроническом панкреатите
не применяют:
1) атропин;
2) новокаин;
3) баралгин;
4) промедол;
5) морфин.
058. Для
обострения неосложненной
язвенной болезни не
характерно:
1) «голодные» боли в эпигастрии;
2) «ночные» боли;
3) терапевтический эффект
от приема антацидов;
4) хронический антральный
гастрит, ассоциированный
с HP;
5) рвота съеденной накануне
пищей.
059. Для
постбульбарной язвы не
характерно:
1) боли через 3–4 часа после
еды;
2) боли с иррадиацией в
левое или правое подреберье;
3) «пульсирующие» боли;
4) кровотечения;
5) положительный эффект
от приема антацидов.
060. При пенетрации
язвы в поджелудочную
железу повышается
уровень:
1) амилазы;
2) липазы;
3) глюкозы;
4) щелочной фосфатазы;
5) гаммаглютамилтранспептидазы.
061. Больной 62
лет с коротким язвенным
анамнезом и длительно
нерубцующейся язвой
желудка обратился с
жалобами на слабость,
тошноту, потерю аппетита,
постоянные боли в подложечной
области, похудание. В
данном случае можно думать
о:
1) стенозе выходного
отдела желудка;
2) первично язвенной форме
рака;
3) пенетрации язвы;
4) перфорации язвы;
5) микрокровотечении
из язвы.
062. У больного,
длительно страдающего
язвенной болезнью с
локализацией в луковице
двенадцатиперстной
кишки, в последнее время
изменилась клиническая
картина: появилась тяжесть
в эпигастрии после еды,
тошнота, обильная рвота
пищей во второй половине
дня, непрятный запах изо рта,
потеря веса. Можно предположить
следующее:
1) органический стеноз
пилородуоденальной
зоны;
2) функциональный стеноз;
3) рак желудка;
4) пенетрация язвы;
5) перфорация язвы.
06З. Мужчина
50 лет 3 года страдает язвенной
болезнью луковицы
двенадцатиперстной
кишки с частыми рецидивами
язвы. На терапию Н2‑блокаторами
гистамина отвечал
положительно. Очередное
обострение началось с
болей и осложнилось
кровотечением. За 4 недели
лечения зантаком язва
зарубцевалась, но остался
эрозивный антральный
гастрит. Какова дальнейшая
лечебная тактика?
1) прерывистая курсовая
терапия гастроцепином;
2) поддерживающая терапия
зантаком в течение длительного
времени;
3) хирургическое лечение;
4) терапия солкосерилом;
5) определение HP и при
положительном результате
– антибактериальная
терапия на фоне приема
де-нола.
064. Во время
акта рвоты наблюдается:
1) опущение диафрагмы;
2) повышение внутрибрюшного
давления;
3) сокращение дна желудка;
4) сокращение антрального
отдела;
5) сокращение абдоминальной
мускулатуры.
Источник
+ активность амилазы//
активность липазы//
уровень глюкозы//
активность щелочной фосфатазы//
активность трансаминазы
***
38. Больной, длительно страдающий язвенной болезнью с локализацией язвы в желудке, обратился с жалобами на слабость, тошноту, потерю аппетита, постоянные боли в эпигастральной области, похудание. В данном случае можно думать о следующем осложнении язвенной болезни://
стенозе выходного отдела желудка//
+ малигнизации язвы//
пенетрации язвы//
микрокровотечении из язвы//
перфорации язвы
***
39. При диетотерапии язвенной болезни включение белковых пищевых продуктов при дробном питании приведет к://
+ снижению кислотности желудочного содержимого//
повышению кислотности желудочного содержимого//
повышению уровня пепсина в желудочном содержимом//
снижению уровня пепсина в желудочном содержимом//
снижению уровня секретина
***
40. Синдром мезенхимального воспаления характеризуется увеличением в крови://
+ гамма-глобулинов//
холестерина//
активности щелочной фосфатазы//
билирубина//
альбумина
***
41. Лабораторным показателем, характеризующим синдром Жильбера, является://
+ увеличение в крови неконъюгированного (несвязанного) билирубина//
билирубинурия//
увеличение активности трансаминаз//
ретикулоцитоз//
гипоальбуминемия
***
42. Высокий уровень активности трансаминаз в сыворотке крови указывает на://
микронодулярный цирроз//
холестаз//
+ вирусный гепатит//
первичный билиарный цирроз//
аминазиновую желтуху
***
Сочетание цитолитического и мезенхимально-воспалительного синдромов
характерно для://
острого вирусного гепатита А//
острого вирусного гепатита В//
+ хронического активного гепатита//
хронического персистирующего гепатита//
гемохроматоза
***
44. При хроническом активном гепатите с синдромом гиперспленизма прогностически опасным являются://
снижение содержания эритроцитов//
+ снижения содержания тромбоцитов до 50-30*10 9/л//
лейкопения//
отсутствие эффекта при суточной дозе преднизолона 15-20 мг//
лимфопения
***
Больная 45 лет отмечает постоянную ноющую боль после любой пищи сразу, тяжесть в эпигастрии, похудание на 5 кг за месяц, так как боялась есть из-за боли. При ФГДС язвенного дефекта не выявлено. Вероятный диагноз://
+ хронический гастрит//
язвенная болезнь, перфорация язвы 12 п.к//
дискинезия желчевыводящих путей//
разрыв аневризмы брюшной аорты//
острая кишечная непроходимость
***
У больного 52 лет в течение длительного времени на фоне жалоб астенического характера периодически появляется чувство тяжести в правом подреберье, тошнота,
Небольшая желтуха; в это время нарушаются биохимические показатели функции печени: АЛТ, билирубин, сулемовая проба, тимоловая проба, белковые фракции. Рецидивы связаны с инфекциями, операциями. Работоспособность сохраняется. Вероятный диагноз://
портальный цирроз//
+ хронический персистирующий гепатит//
билиарный цирроз//
хронический активный гепатит//
псевдоцирроз печени
***
47. Больной 56 лет часто и длительно страдает ОРЗ. Последний год появились жалобы астенического круга, гепатоспленомегалия. В крови — умеренная анемия, увеличение базофилов и эозинофилов, тромбоцитов. Вероятный диагноз://
+ хронический миелолейкоз//
хронический персистирующий гепатит//
гемохроматоз//
хронический активный гепатит//
псевдоцирроз печени
***
48. Первичному билиарному циррозу соответствует симптомокомплекс://
+ желтуха, зуд, ксантомы, гепатоспленомегалия, высокие активность щелочной фосфатазы и уровень холестерина//
желтуха, анорексия, тошнота, мягкая печень, высокая активность трансаминаз и нормальная активность щелочной фосфатазы//
желтуха, гепатоспленомегалия, умеренно увеличенная активность трансаминаз, гипер-гамма-глобулинемия, положительная реакция на антитела к гладкой мускулатуре//
желтуха, лихорадка, гепатомегалия, почечная недостаточность, кома, изменение на ЭЭГ и умеренно повышенная активность трансаминаз//
желтуха (не всегда), боль в правом верхнем квадранте живота, живот мягкий, лейкоцитоз
***
49. Вирусному гепатиту соответствует симптомокомплекс://
желтуха, зуд, ксантомы, гепатоспленомегалия, высокие активность щелочной фосфатазы и уровень холестерина//
+ желтуха, анорексия, тошнота, мягкая печень, высокая активность трансаминаз и нормальная активность щелочной фосфатазы//
желтуха, гепатоспленомегалия, умеренно увеличенная активность трансаминаз, гипер-гамма-глобулинемия, положительная реакция на антитела к гладкой мускулатуре//
желтуха, лихорадка, гепатомегалия, почечная недостаточность, кома, изменение на ЭЭГ и умеренно повышенная активность трансаминаз//
желтуха (не всегда), боль в правом верхнем квадранте живота, живот мягкий, лейкоцитоз
***
50. Острому холециститу соответствует симптомокомплекс://
желтуха, зуд, ксантомы, гепатоспленомегалия, высокие активность щелочной фосфатазы и уровень холестерина//
желтуха, анорексия, тошнота, мягкая печень, высокая активность трансаминаз и нормальная активность щелочной фосфатазы//
желтуха, гепатоспленомегалия, умеренно увеличенная активность трансаминаз, гипер-гамма-глобулинемия, положительная реакция на антитела к гладкой мускулатуре//
желтуха, лихорадка, гепатомегалия, почечная недостаточность, кома, изменение на ЭЭГ и умеренно повышенная активность трансаминаз//
+ желтуха (не всегда), боль в правом верхнем квадранте живота, живот мягкий, лейкоцитоз
***
51. Хроническому активному гепатиту соответствует симптомокомплекс://
желтуха, зуд, ксантомы, гепатоспленомегалия, высокие активность щелочной фосфатазы и уровень холестерина//
желтуха, анорексия, тошнота, мягкая печень, высокая активность трансаминаз и нормальная активность щелочной фосфатазы//
+ желтуха, гепатоспленомегалия, умеренно увеличенная активность трансаминаз, гипер-гамма-глобулинемия, положительная реакция на антитела к гладкой мускулатуре//
желтуха, лихорадка, гепатомегалия, почечная недостаточность, кома, изменение на ЭЭГ и умеренно повышенная активность трансаминаз//
желтуха (не всегда), боль в правом верхнем квадранте живота, живот мягкий, лейкоцитоз
***
52. Острой дистрофии печени соответствует симптомокомплекс://
желтуха, зуд, ксантомы, гепатоспленомегалия, высокие активность щелочной фосфатазы и уровень холестерина//
желтуха, анорексия, тошнота, мягкая печень, высокая активность трансаминаз и нормальная активность щелочной фосфатазы//
желтуха, гепатоспленомегалия, умеренно увеличенная активность трансаминаз, гипер-гамма-глобулинемия, положительная реакция на антитела к гладкой мускулатуре//
+ желтуха, лихорадка, гепатомегалия, почечная недостаточность, кома, изменение на ЭЭГ и умеренно повышенная активность трансаминаз//
желтуха (не всегда), боль в правом верхнем квадранте живота, живот мягкий, лейкоцитоз
***
53. Основными отличиями симптоматических язв от язвенной болезни являются://
локализация язвы//
величина язвы//
+ отсутствие хронического рецидивирующего течения//
кровотечение//
частая пенетрация
***
54. Для лечения хронического панкреатита в фазе ремиссии применяются://
кортикостероиды//
контрикал (трасилол)//
ферментные препараты//
+ диета//
спазмолитики
***
Источник
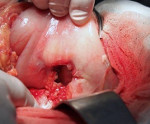
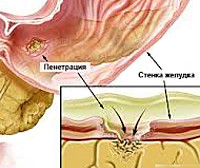
Пенетрация язвы — это осложнение язвенной болезни с вовлечением в деструктивный процесс смежного органа, ткани которого формируют дно дефекта. Проявляется трансформацией характера боли — ее усилением, изменением локализации, потерей связи с приемом пищи, неэффективностью ранее назначенной терапии, стойкой диспепсией, ухудшением общего состояния с развитием субфебрилитета и астении. Диагностируется с помощью копрограммы, ЭГДС, контрастной рентгенографии желудка, дуоденальной кишки и гистологического анализа биоптата. Показано оперативное лечение с проведением клиновидной или дистальной резекции желудка, антрумэктомии, ваготомии.
Общие сведения
Пенетрация язвы — одно из частых последствий язвенной болезни, выявляемое у 30-40% пациентов с осложненным течением заболевания. У мужчин встречается в 13 раз чаще. Более 2/3 заболевших – лица трудоспособного возраста. До 90% пенетрирующих язв локализованы в пилоантральной части желудка и начальных отделах двенадцатиперстной кишки. Пенетрация в поджелудочную железу наблюдается у 67,8% больных, в печень, малый сальник и гепато-дуоденальную связку — у 30,3% (с приблизительно одинаковым распределением между органами). У 1,9% пациентов язва прорастает в кишечник, брыжейку и желчный пузырь. В 25-30% случаев прорастание сочетается с кровотечением, в 30% — со стенозом и перфорацией.
Пенетрация язвы
Причины
Пенетрации гастродуоденальной язвы в другие органы брюшной полости способствует длительное течение язвенной болезни, резистентной к проводимому лечению. Существует ряд анатомо-топографических и клинических предпосылок, при которых повышается вероятность данной патологии. По мнению специалистов в сфере клинической гастроэнтерологии, причинами формированию пенетрирующей язвы могут стать:
- Неподвижное положение смежного органа. При плотном прилегании желудочной или дуоденальной стенки к паренхиматозному или полому органу, межорганной связке создаются условия для образования перитонеальных сращений. Именно поэтому чаще пенетрируют язвы задней стенки желудки и двенадцатиперстной кишки, которая меньше смещается при дыхании и наполнении химусом.
- Неэффективность проводимого лечения. Прогрессирование заболевания с прорастанием в окружающие органы может быть обусловлено неправильным выбором врачебной тактики, нерегулярностью приема назначенных препаратов, отказом от оперативного лечения при медикаментозной резистентности состояния. У больных с хеликобактериозом пенетрации язвы способствует иммунодефицит.
Патогенез
Механизм развития заболевания представлен тремя последовательными стадиями морфологических изменений. На первом этапе пенетрации язвы под действием агрессивных гастроинтестинальных факторов язвенно-деструктивный процесс распространяется не только на слизистую оболочку, но и на мышечный и серозный слои желудочной либо дуоденальной стенки. Далее в проекции язвенного дефекта формируются фиброзные сращения между желудком или двенадцатиперстной кишкой и смежным органом. На стадии завершенной перфорации происходит язвенная деструкция тканей подлежащего органа.
Желудочные язвы чаще прорастают в тело панкреатической железы и малый сальник. Крайне редко язвенный дефект большой кривизны желудка пенетрирует в переднюю стенку живота с формированием инфильтрата, который симулирует рак желудка. Пенетрация дуоденальных язв обычно происходит в печень, желчные протоки, головку поджелудочной железы, поперечную ободочную кишку, ее брыжейку, связки, соединяющие печень с двенадцатиперстной кишкой, желудком. Патогенез расстройств основан на развитии периульцерозного воспаления и переваривании тканей вовлеченного органа.
Симптомы пенетрации язвы
Клиническая картина зависит от давности заболевания и органа, в который произошло прорастание. Основным симптомом пенетрации язвы является изменение характера и суточного ритма боли. Болевой синдром усиливается, перестает быть связанным с режимом питания. Локализация болевых ощущений изменяется в зависимости от вовлеченного в процесс органа. При пенетрации в ткани поджелудочной железы боли опоясывающие, отдают в спину и позвоночник; при поражении сальника наибольшая интенсивность боли отмечается в области правого подреберья.
Характерный признак пенетрации — отсутствие эффекта от спазмолитиков и антацидных препаратов, с помощью которых пациенты пытаются уменьшить боль. Могут возникать неспецифические диспепсические симптомы: тошнота, рвота, нарушения частоты и характера стула. В большинстве случаев наблюдается ухудшение общего состояния: повышение температуры тела до субфебрильных цифр, снижение работоспособности, ухудшение аппетита вплоть до полного отказа от пищи.
Осложнения
Прорастание язвы сопровождается попаданием агрессивного или инфицированного содержимого в вовлеченные органы, что в 50% случаев приводит к их воспалению. При поражении желчного пузыря может возникать острый холецистит, который проявляется многократной рвотой с желчью, интенсивными болями в правом подреберье, желтушным окрашиванием кожи и склер. При пенетрации язвы в паренхиму поджелудочной железы снижается экзокринная функция органа, нарушается переваривание пищи. У пациентов возникает стеаторея, лиенторея, потеря массы тела.
В редких случаях пенетрация осложняется перивисцеритом. У иммунокомпрометированных больных заболевание может приводить к генерализации воспалительного процесса, попаданию в кровоток токсинов и патогенных микроорганизмов из пищеварительной системы, что сопровождается развитием сепсиса. При пенетрации, сочетающейся с прободением, из-за попадания кишечного или желудочного содержимого в свободную брюшную полость возникает разлитой или ограниченный перитонит. Преобладающими формами поражения печени являются инфильтративный гепатит и жировая дистрофия.
Диагностика
Постановка диагноза может быть затруднена, поскольку в период разгара перфорацию и другие осложнения сложно отличить от пенетрации язвы. Заподозрить заболевание можно при обнаружении локальной болезненности и инфильтрата в брюшной полости. Диагностический поиск направлен на комплексное лабораторно-инструментальное обследование пациента. Наибольшей информативностью обладают:
- Микроскопический анализ кала. Копрограмму используют для дифференциальной диагностики с другими патологиями пищеварительной системы. Для исключения кровотечения из язвы назначают реакцию Грегерсена на скрытую кровь. При подозрении на панкреатит дополнительно исследуют испражнения на уровень фекальной эластазы.
- Эндоскопические методы. ЭГДС — информативный метод, который используется для визуализации слизистой оболочки начальных отделов ЖКТ. В случае пенетрации выявляют глубокую нишу округлой формы с четкими контурами, ткань вокруг язвы без признаков инфильтрации. Дополнительно осуществляют эндоскопическую биопсию.
- Рентгенологическое исследование. Выполнение рентгеновских снимков после перорального введения контраста позволяет визуализировать основные признаки пенетрации. Характерно затекание контрастного вещества за пределы органа, появление на рентгенограммах трехслойной тени, деформация контуров желудка и 12-перстной кишки.
- Гистологический анализ. Цитоморфологическое исследование ткани, взятой из патологически измененной стенки желудка, проводится для исключения злокачественных новообразований. При язвенной болезни в биоптатах обнаруживают воспалительную инфильтрацию, при этом клетки нормального строения, без патологических митозов.
В общем анализе крови при пенетрации определяют лейкоцитоз, повышение значения СОЭ. В биохимическом анализе может выявляться гипопротеинемия, гипергаммаглобулинемия, увеличение концентрации острофазовых показателей. Для экспресс-оценки состояния пищеварительного тракта производят УЗИ — неинвазивный метод, который позволяет исключить или подтвердить вовлечение в процесс других органов.
Прорастание язвы, прежде всего, необходимо дифференцировать с острым панкреатитом. Основными диагностическими критериями пенетрации являются длительный язвенный анамнез у пациента, отсутствие ультразвуковых признаков деструкции поджелудочной железы. Также проводят дифференциальную диагностику с раком-язвой желудка – в этом случае правильный диагноз помогают поставить данные гистологического анализа биоптатов. Помимо врача-гастроэнтеролога для обследования больного с пенетрацией привлекают хирурга, онколога.
Лечение пенетрации язвы
Эффективных консервативных методов лечения пенетрирующих желудочных и дуоденальных язв не предложено. Назначение антисекреторных, обволакивающих и антибактериальных препаратов обеспечивает временный эффект, но не останавливает прогрессирование пенетрации. Оперативное лечение, как правило, проводится в плановом порядке. При сочетании пенетрации с другими осложнениями язвенной болезни (кровотечением, прободением) операция выполняется ургентно. Объем хирургического вмешательства зависит от расположения язвы, размеров и других особенностей язвенного дефекта:
- При пенетрации желудочной язвы: обычно производится дистальная резекция желудка с удалением 1/2 или 2/3 и антисептической обработкой или тампонированием поврежденного участка смежного органа сальником. На 1-2 стадиях прорастания при небольшом язвенном дефекте возможна клиновидная резекция.
- При пенетрирующей дуоденальной язве: при ограниченном повреждении рекомендована дуоденопластика и селективная проксимальная ваготомия. Пациентам с прорастанием больших пилородуоденальных язв обычно осуществляется антрумэктомия в сочетании с стволовой ваготомией. Возможно оставление дна язвы в вовлеченном органе.
В послеоперационном периоде больным назначается противовоспалительная терапия, ускоряющая рубцевание дефекта, возникшего в пострадавшем органе. При осложненной пенетрации язвы с наличием внутренних фистул для устранения свищевого хода выполняются сложные одномоментные операции на желудке, дуоденальной кишке, желчевыводящих путях, толстой кишке и других органах.
Прогноз и профилактика
Исход заболевания определяется стадией прорастания и своевременностью начатого лечения. Прогноз относительно благоприятный у пациентов с первой стадией пенетрации, при второй и третьей стадиях могут возникать серьезные осложнения. Для профилактики патологии необходимо осуществлять своевременную и комплексную терапию язвенной болезни двенадцатиперстной кишки и желудка, проводить диспансерное наблюдение за пациентами, которые перенесли хирургическое лечение язв.
Источник


