Что такое ангиография сосудов поджелудочной железы
- Методика проведения и цели исследования
- Ангиографическое исследование брюшного отдела аорты
- Ангиографическое исследование поджелудочной железы
- Осложнения ангиографического исследования брюшной полости
Содержание
Ангиографией называют исследование структуры и функционирования сосудов, проводимое при помощи специальной аппаратуры и рентгенконтрастного вещества, введенного в сосуд. Выделяют следующие разновидности ангиографии брюшной полости:
- Вено или флебография — исследование вен,
- Артериография -артерий,
- Лимфография -лимфатических сосудов.
В зависимости от того, что необходимо исследовать проводится избирательная (селективная) или общая ангиография брюшной полости. Введение контрастного вещества в сосуд производится посредством катетеризации или пункции.
Исследование делают в специализированном рентгенологическом кабинете, в котором установлено ангиографическое оборудование, снабженное устройством для быстрой крупноформатной серийной съемки, аппарат для рентгеновской видеозаписи, флюорографическая скоростная камера и компьютер для обработки полученных результатов и вывода их на монитор. Современный метод вычислительной ангиографии позволяет получить дополнительные сведения о гемодинамике и состоянии сосудов.
Методика проведения и цели исследования
Современная ангиография брюшной полости проводится при помощи двух методик: инвазивной и неинвазивной. Исследование проводится для того чтобы определить патологические состояния органов брюшной полости которые развиваются на фоне нарушения функциональных или структурных особенностей кровеносных сосудов.
Инвазивной методикой ангиографии считается рентгенологическое обследование сосудов, при котором в внутрь артерии вводится безвредный для здоровья человека рентгенконтрастный препарат. Исследование состоит из трех этапов:
- Введение катетера — специальная тонкая пластиковая трубка при исследовании сосудов органов брюшной полости вводится через небольшой надрез в бедренную или подмышечную артерии, локтевую или бедренную вены (в зависимости от того какие сосуды необходимо обследовать) и продвигается до аорты. Перед введением катетера кожу обрабатывают дезинфицирующим препаратом, зачастую проводят обезболивание. За перемещением катетера внутри кровеносного сосуда следят с помощью рентгенотелевидения.
- Введение контрастного вещества начинают сразу же после первого этапа, затем начинают быструю рентгеновскую съемку. Пациент в этот момент ощущает тепло, такое ощущение длится на протяжении нескольких секунд. Рентгенконтрастное вещество вводят 2−4 раза в течение процедуры.
- Удаление катетера производится немедленно после исследования, место ввода прижимается, чтобы остановить кровотечение. Через 10− 15 минут необходимо наложить давящую стерильную повязку.
Неинвазивные методики:
- Магнитно-резонансная ангиография — при ее помощи можно узнать функциональные и анатомические особенности сосудов,
- Компьютерно-томографическая ангиография — дает детальный рисунок кровеносного сосуда,
- Ультразвуковая допплерография органов брюшной полости (преимущественно печени) проводится только в тех случаях, когда получить информацию другими методами невозможно.
Ангиографическое исследование брюшного отдела аорты
Брюшная аортография или ангиография брюшной аорты исследование брюшной части аорты и отходящих от нее сосудов при помощи рентгенологического метода.
Показаниями к проведению являются следующие патологии:
- Повреждения органов брюшной полости при травмах или хронических заболеваниях (цирроз печени, портальная гипертензия)
- Повреждение забрюшинного пространства
- Кровотечения в желудочно-кишечный тракт или брюшную полость
- Различные патологии сосудов
- Доброкачественные и злокачественные новообразования (и их метастазы)
При этом исследовании катетер, как, правило, вводится через бедренную или подмышечную артерию и под контролем рентгеноскопа устанавливается в брюшной аорте или брыжеечных артериях.
Подготовка к исследованию:
- При подготовке к исследованию назначается анализ крови (для того чтобы определить общие параметры и свертываемость)
- Нельзя принимать пищу за 8 часов до процедуры
- Если у вас есть аллергия на йод, необходимо сообщить об этом врачу перед назначением исследования
- Непосредственно перед процедурой надо подписать информированное согласие
- Перед исследованием пациент должен сходить в туалет, снять все металлические предметы (поскольку они отражаются на рентгеновских снимках и могут исказить картину) и переодеться в специальную одежду
- В течение проведения ангиографии пациент находится в положении лежа и фиксируется к столу, чтобы обеспечить неподвижность.
Это важно! Для того чтобы результаты ангиографического исследования были наиболее точными вам необходимо в течение всей процедуры лежать неподвижно, и обязательно опорожнить кишечник и мочевой пузырь перед процедурой.
Ангиографическое исследование поджелудочной железы
Ангиография поджелудочной железы чаще всего используется для:
- Диагностирования злокачественных новообразований данного органа
- При диагностике доброкачественных опухолей и кист поджелудочной железы,
- При хроническом воспалительном процессе (панкреатите)
- Для определения структуры органа
- При травматических повреждениях железы.
Сложность ангиографического исследования поджелудочной железы заключается в том, что в кровоснабжении органа принимают участие несколько артерий, а опухоли практически не содержат сосудов. Поэтому ангиография применяется в основном для определения размера новообразования, его распространения, связи с основными сосудами и патологии самих сосудов.
Проводится исследование методом селективной артериографии путем катетеризации брюшной части аорты через бедренную артерию и продвижения катетера в ее ветви (целиакография и мезентерикография).
В ходе исследования можно выделить три этапа:
- Артериографию — рентгенконтрастное вещество наполняет артерии,
- Паренхимографию — контрастное вещество проникает во все капилляры и видны контуры железы,
- Флебографию — наполнены вены, по которым кровь отходит от органа.
Подготовка и проведение исследования не отличаются от брюшной аортографии.
Осложнения ангиографического исследования брюшной полости
К основным осложнениям ангиографического исследования органов брюшной полости относятся:
- Кровотечение, гематома, боль или отечность в месте введения катетера
- Аллергическая реакция на йод, входящий в состав рентгенконтрастного вещества
- Повреждение стенки сосуда
- Развитие острой печеночной или почечной недостаточности
- Нарушения сердечного ритма.
Для того, чтобы избежать развития осложнений необходимо провести тщательную подготовку к исследованию и выбрать наименее опасную методику его проведения.
Оцените статью:
Loading …
Источник
Компьютерная томография постепенно приобретает наиболее важное значение в диагностике рака поджелудочной железы. Hа томограммах определяется увеличение всей железы или ее части и на фоне железы выделяется опухолевое образование. Внутривенное введение трийодированного контрастного вещества способствует лучшей видимости опухоли, особенно участков некроза или кистозного превращения в ней. Контуры тени опухоли неровные, бугристые.
Обычно удается заметить прорастание опухоли в лимфатические узлы, в забрюшинную клетчатку, в печень, а также нередко метастазы в печень. Для прогредиентных форм рака характерны потеря очертания брюшной аорты, невидимость тени верхней брыжеечной артерии. Сдавление общего желчного протока приводит к увеличению желчного пузыря и расширению вне- и внутрипеченочных желчных протоков, что также заметно на томограммах.
Но не следует переоценивать этот метод. Modder и соавт. (1979) обследовали 168 больных раком поджелудочной железы (диагноз был достоверен). По компьютерным томограммам точный диагноз был поставлен лишь у 74,5% больных. У 9% человек патологический процесс был истолкован неправильно. Необходимо учитывать, что компьютерная томография не обеспечивает раннего выявления опухоли. Поэтому серьезную роль в диагностике опухолей по-прежнему отводят ангиографии.
Богатое кровоснабжение поджелудочной железы содействует ангиографической диагностике. Но рентгенолог неизбежно встречается с большими диагностическими трудностями, поскольку поджелудочная железа получает артериальную кровь из разных участков. Это объясняет сравнительно слабую тень железы в паренхиматозной фазе. На изображение артерий железы проецируются тени других артерий, в частности желудочных, и ветвей артерий, идущих к поперечной ободочной кишке.
Сосудистые веточки имеют небольшие размеры и по ангиограммам нелегко уловить патологические изменения в них. Кроме того, аналогичные изменения могут вызвать как воспалительные, так и опухолевые поражения.
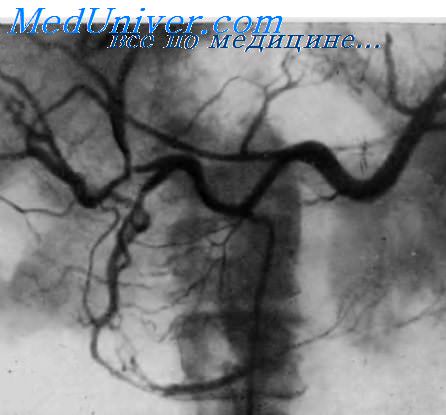
А. П. Савченко (1973) суммировал ангиографические признаки рака поджелудочной железы. По его данным, чаще всего наблюдаются четыре ведущих симптома: 1) опухолевые сосуды, 2) узурация стенок артерий, 3) увеличение части железы, 4) аваскулярная зона. «Опухолевые сосуды» — это патологические сосудистые образования в опухоли. Они немногочисленны, извиты или же прямые, распределены неравномерно и имеют различное направление, образуя хаотическую сеть.
Просвет каждого сосуда неравномерен, некоторые мелкие ответвления слепо заканчиваются в аваскулярном участке. Узурация стенки артерии является следствием опухолевой инфильтрации сосуда. Пораженная артерия обычно сужена, а контур ее неровный. Эти изменения могут выявляться как в сравнительно небольших сосудах (дорсальная и задняя артерии поджелудочной железы, нижняя поджелудочнодвенадцатиперстная артерия и их ветви), так и в крупных внеорганных артериях.
К симптому узурации следует причислить и эксцентрические дефекты наполнения в тени сосуда, которые могут быть одиночными или множественными.
По данным литературы, при рентгенологическом исследовании длина поджелудочной железы достигает 27 см (в среднем 20,5 см), высота ее тела составляет 1,5—4,5 см, а вертикальный размер головки варьирует от 3,5 до 8 см. Согласно измерениям Т. В. Привезенцевой (1973), наибольший размер головки по паравертебральной линии равен 5,5—5,8 см. Однако не так важны в диагностическом плане абсолютные величины этих показателей, как другие ангиографические признаки увеличения железы.
Так, при увеличении головки поджелудочной железы нарастает расстояние между ее наружным краем и стволом желудочно-двенадцатиперстной артерии, между артериями, составляющими переднюю и заднюю артериальные аркады поджелудочной железы. Кроме того, крупные артерии удлиняются, выпрямляются. Аваскулярная зона является результатом нарушения кровотока из-за сдавления и тромбоза мелких артерий поджелудочной железы.
Для малых опухолей характерен такой признак, как узурация артерий. При больших опухолях отчетливо определяется также смещение сосудов, прилегающих к ней. Вторичный панкреатит может сопровождаться изменением артериального рисунка в свободной от опухоли части железы; для него типично увеличение числа артерий и их расширение, что приводит к гиперваскуляризации железы. В случае развития желтухи ангиография позволяет заметить увеличение желчного пузыря, при этом в артериальной фазе передняя и задняя ветви артерии желчного пузыря раздвинуты и удлинены, а в паренхиматозной фазе появляется прямое изображение увеличенного желчного пузыря.
Поражение крупных артерий обычно указывает на неоперабельность рака. При раке головки поджелудочной железы поражаются чревная, печеночная и брыжеечная артерии, при раке тела и хвоста — селезеночная артерия. Селезеночная артерия в таких случаях смещена кверху, имеет неровные очертания. Ее сужение или окклюзия ведут к образованию коллатеральной сети сосудов, которые могут напоминать опухолевые сосуды.
Контрастирование венозной системы брюшной полости и забрюшинного пространства может быть применено не столько для диагностики опухоли, сколько для определения ее операбельности. При раке головки Rosch (1975) считал целесообразным проведение чрескожной чреспеченочной портографии с контрастированием ее крупных ветвей и с определением разницы давления в селезеночной и верхней брыжеечных венах, с одной стороны, и в воротной вене — с другой. Dux и соавт. (1978) применяли контрастирование нижней полой вены и забрюшинных вен. Блокада последних рассматривалась как признак неоперабельности опухоли.
Необходимо лишь учитывать, что изменения в крупных венах — воротной, верхней брыжеечной, селезеночной, нижней полой, правой или левой восходящей поясничных — могут быть результатом непосредственного сдавления или прорастания их опухолью, а также метастазами в лимфатические узлы. Как указал Swart (1975), поражение воротной и селезеночной вен может вызвать типичную картину подпеченочного блока с варикозным расширением вен желудка и пищевода. Weigand, Georgi (1978) на трупах разработали методику окклюзионной флебографии поджелудочной железы путем введения трехпросветного зонда через пупочную вену. В клинике это исследование еще не апробировано.
— Читать далее «Дифференциация рака поджелудочной железы. Наружные свищи поджелудочной железы.»
Оглавление темы «Диагностика опухолей поджелудочной железы.»:
1. Кисты поджелудочной железы. Диагностика кист поджелудочной железы.
2. Признаки кисты поджелудочной железы. Проявления кисты поджелудочной железы.
3. Опухоли поджелудочной железы. Доброкачественные опухоли поджелудочной железы.
4. Рак поджелудочной железы. Диагностика рака поджелудочной железы.
5. Признаки рака поджелудочной железы. Проявления рака поджелудочной железы.
6. Томография рака поджелудочной железы. Ангиография при раке поджелудочной железы.
7. Дифференциация рака поджелудочной железы. Наружные свищи поджелудочной железы.
8. Рентгенология селезенки. Рентгенанатомия селезенки.
9. При какой патологии легких показана сауна?
10. Аномалии развития селезенки. Диагностика аномалий селезенки.
11. Повреждения селезенки. Диагностика повреждений селезенки.
Источник
Злокачественные новообразования поджелудочной железы отличаются крайне неблагоприятным прогнозом выживаемости пациентов. Обнаружение симптомов опухоли на ранней стадии позволяет увеличить вероятность успеха терапии до 60-65%. Диагностика рака поджелудочной железы требует комплексного применения лабораторных, рентгенографических, инструментальных и аппаратных методов. Наиболее важными из них являются биопсия с дальнейшим гистологическим анализом, эндоскопия и исследования с контрастом.
Осмотр пациента
Симптоматика онкологического заболевания поджелудочной железы часто бывает неспецифичной или невыраженной. Неблагоприятный прогноз выживаемости пациентов при данном диагнозе отчасти обусловлен этим фактором.
Диагностика рака поджелудочной железы требует комплексного применения лабораторных, рентгенографических, инструментальных и аппаратных методов.
Клинические признаки рака железы в большинстве случаев проявляются не ранее 2-3 стадии болезни, что связано с разрастанием патологических тканей, сдавливанием сосудов и внутренних органов, а также с образованием вторичных очагов опухоли. К характерным симптомам злокачественного новообразования поджелудочной относят:
- Боли в эпигастрии или правом подреберье, иррадиирующие в поясницу, пупок или межлопаточную область. Ощущения имеют тянущий характер и усиливаются во время ночного сна и при наклонах. Интенсивность боли не зависит от приема пищи.
- Ухудшение аппетита, изменение пищевых привычек, потеря веса.
- Механическая желтуха. Проявляется пожелтением кожи и склер глаз, набуханием живота в области печени и желчного пузыря, кожным зудом.
- Слабость, повышение температуры тела.
- Изменение цвета, консистенции и состава выделений.
- Тошнота, рвота.
При возникновении метастазов в брюшине может возникнуть асцит – скопление жидкости в брюшной полости.
Если при осмотре выявлено хотя бы несколько из перечисленных признаков, пациента направляют на комплексную дифференциальную диагностику поджелудочной железы.
Анализы
При подозрении на злокачественную опухоль поджелудочной железы назначаются следующие лабораторные исследования:
- Клинический анализ крови. В результатах общеклинического исследования при раке может обнаруживаться снижение гемоглобина (анемия), повышение скорости оседания эритроцитов, лейкоцитоз, изменение гематокрита.
- Исследование уровня инсулина и сахара. При распространении патологии на эндокринные островки железы снижается выработка гормонов, что может спровоцировать появление сахарного диабета.
- Биохимический анализ. Исследование биохимии крови указывает на повышение уровня билирубина, щелочной фосфатазы и ферментов (липазы и трипсина). При прорастании или метастазировании злокачественной неоплазии в желчный пузырь или печень результаты многократно превышают норму.
- Анализ концентрации диастазы в моче и кровяном русле. Уровень фермента, который отвечает за переваривание углеводов, при раке резко меняется. Концентрация диастазы в пробе мочи вследствие ферментативной недостаточности у раковых больных снижена, а в крови вследствие разрушения клеток поджелудочной – повышена.
- Копрограмма. Ферментативная недостаточность железы, обусловенная разрушением функциональных клеток, провоцирует нарушение процесса переваривания белков и жиров. Это проявляется повышенной жирностью, маслянистым блеском кала, наличием большого количества непереваренных частиц пищи в биоматериале.
- Анализ концентрации онкомаркеров. Важным диагностическим критерием рака железы является уровень опухолевых антигенов СА-19-9, СА-50, РЭА и СА-125. Первые два маркера обладают наиболее высокой специфичностью к тканям панкреаса и применяются при определении операбельности новообразования, а также для контроля эффективности лечения. При разрастании опухоли на другие внутренние органы может наблюдаться повышение концентрации маркера онкологии ЖКТ СА-242.
Ультразвуковое исследование
УЗИ является наиболее простым и универсальным методом исследования при диагностике поражений поджелудочной железы. Признаками рака являются следующие результаты:
- изменение размеров органа;
- неравномерная эхогенность тканей железы;
- наличие новообразования с неоднородными и неровными контурами;
- утолщение пораженного участка органа (наиболее часто наблюдается рост ткани в области головки и атрофия хвостовой части железы).
Недостаток ультразвуковой диагностики заключается в низкой точности исследования вследствие сложности визуализации железы и невозможности обнаружения небольших образований. Для постановки диагноза необходимы более чувствительные аппаратные методы (КТ, МРТ).
Для повышения информативности УЗИ врач может направить пациента на эндолюминальную эндоскопическую сонографию (эндоскопическое исследование с применением ультразвукового датчика).
УЗИ является наиболее простым и универсальным методом исследования при диагностике поражений поджелудочной железы.
Компьютерная томография
Рентгенографическое исследование железы позволяет выявить деформации 12-перстной кишки и желудка, дефект внутреннего контура, смещение и изменение формы кишки, утолщение складок слизистой оболочки желудка. Однако врач-радиолог не может установить диагноз лишь по этим признакам, т.к. они являются неспецифичными для неоплазии поджелудочной и нередко проявляются лишь на поздних стадиях опухолевого процесса.
Для более точного обследования опухоли применяется метод компьютерной томографии (КТ). Неоплазия проявляется в результатах неоднородной структурой железы, наличием тени и неровностью контуров. Косвенным признаком ракового поражения является расширение печеночных желчных протоков. При КТ возможно обнаружение опухолей размером до 1,5 см, что соответствует 1-2 стадии болезни.
[morkovin_vg video=”k9LhLQj_5-I;VhhRV3wOWA0″]
ПЭТ
Позитронно-эмиссионная томография – это дополнительный метод диагностики, который позволяет уточнить локализацию злокачественной неоплазии, детально исследовать контуры пораженной железы и деформацию внутренних органов.
Для визуализации применяются меченые соединения, обладающие сродством к тканям железы. ПЭТ-сканер регистрирует аннигиляцию позитронов, содержащихся в препарате, и демонстрирует его распределение в организме.
ЧЧХГ
Чрезкожная чрезпеченочная холангиография (ЧЧХГ) также относится к контрастным методам. Процедура заключается в введении йодсодержащего контрастного вещества напрямую в желчные протоки и рентгенографии брюшины. Метод является инвазивным, поэтому требует большой осторожности медперсонала.
С помощью данного исследования можно определить причину механической желтухи, исследовать структуру поджелудочной, печени и желчного пузыря.
Процедура ЧЧХ заключается в введении йодсодержащего контрастного вещества напрямую в желчные протоки и рентгенографии брюшины.
Магниторезонансная томография
Магниторезонансная томография является менее распространенным методом диагностики рака поджелудочной, чем КТ или ПЭТ, однако в некоторых случаях ее применение является предпочтительным.
Данный метод применяется для определения стадии опухолевого процесса, визуализации органов брюшной полости для получения полной клинической картины, исследования состояния желчных протоков и диагностики метастазов в желчном пузыре и брюшине.
Ангиография
Селективная ангиография – это рентгеноконтрастный метод, который позволяет визуализировать сосудистый рисунок поджелудочной железы и кровоснабжение органа. Ангиография является дополнительным методом диагностики, т.к. особенности питания железы и низкая склонность к васкуляризации (образованию новых сосудов в зоне опухоли) рака железы снижает информативность исследования.
При больших размерах неоплазии (более 5 см) и вовлечении в опухолевый процесс крупных панкреатических сосудов ангиография позволяет определить смещение и деформацию артерий, наличие аномалий. В иных случаях визуализация сосудистого русла органа диагностически важна лишь для оценки операбельности новообразования и рисков хирургического вмешательства.
Селективная ангиография – это рентгеноконтрастный метод, который позволяет визуализировать сосудистый рисунок поджелудочной железы и кровоснабжение органа.
Исследование тканей опухоли
Исследование тканей новообразования является обязательным этапом диагностики рака.
Гистологический анализ материала, взятого при биопсии, позволяет установить тип опухоли и степень дифференциации клеток, что влияет на прогноз выживаемости пациента и эффективности лечения.
Биопсия
Пункционная биопсия – это инструментальная инвазивная методика исследования различных тканей организма. Взятие пробы выполняется длинной тонкой иглой под контролем ультразвукового датчика или томографа.
Гистология
Гистологический анализ выполняется после взятия биопсии. Целью исследования является дифференциальная диагностика доброкачественных и злокачественных новообразований, определение степени дифференциации клеток и гистологического типа опухоли. Гистология влияет на прогноз роста и операбельности неоплазии.
В дополнение к инвазивным и хирургическим методикам исследования в определенных случаях рекомендуется проведение лапароскопии. Введение специального оптического прибора (лапароскопа) в отверстие в брюшине позволяет выявить метастазы во внутренних органах и уточнить причину асцита и механической желтухи. Лапароскопия и биопсия могут проводиться одновременно.
Отсутствие вторичных очагов опухоли при КТ, селективной ангиографии и лапароскопии повышает вероятность успеха хирургического лечения рака поджелудочной.
ЭРХПГ
Эндоскопическая ретроградная холангиопанкреатография – это комбинированный рентгенологический метод исследования, который отличается высокой точностью и информативностью. Исследование выполняется следующим образом:
- В 12-перстную кишку вводится эндоскоп, который аккуратно продвигается к ампуле дуоденального сосочка. На этом этапе при необходимости выполняется биопсия ампулы, забор панкреатического сока или желчи.
- В эндоскоп вводится катетер (зонд) для подачи рентгеноконтрастного вещества.
- Контрастное вещество вводится в полость панкреатических и желчных протоков.
- Врач получает серию рентгеновских снимков, на которых видны контуры и размеры протоков.
Процедура выполняется под рентгенографическим контролем.
Источник


