Что такое спайки поджелудочной железы
Спаечная болезнь – заболевание, вызванное образованием соединительнотканных тяжей между внутренними органами и брюшиной. Патология чаще всего связана с предшествующей операцией. Симптомы зависят от локализации спаек и их распространенности. Для острого периода характерны абдоминальные боли, поносы или запоры, рвота, падение давления, повышение температуры, слабость. Диагностика заключается в тщательном сборе анамнеза и жалоб, а также проведении рентгенографии органов брюшной полости, УЗИ, МРТ, лапароскопии. Лечение направлено на купирование симптомов, предотвращение прогрессирования патологии, при частых обострениях и рецидивах показано проведение операции.
Общие сведения
Спаечная болезнь — патологическое состояние, обусловленное формированием соединительнотканных сращений (спаек) в брюшной полости. Организм человека уникально устроен, в определенный момент времени он включает защитные механизмы, которые могут предотвратить развитие тяжелых осложнений, но это отражается на общем состоянии. С целью ограждения здоровых органов от поврежденных структур вокруг патологического очага формируется соединительная ткань. Она не может восполнить функции утраченной, но позволяет заполнить пустоту и оградить окружающие ткани от патологии. Вначале эта ткань рыхлая, затем она уплотняется и иногда окостеневает. Так и образуются спайки.
Спайки в брюшной полости представляют собой соединительнотканные тяжи, которые соединяют брюшину и внутренние органы. Сращения перетягивают органы и ограничивают их подвижность, создают условия для нарушения их функций, поэтому нередко становятся причиной серьезных заболеваний, например, непроходимости кишечника или женского бесплодия.
Спаечная болезнь
Причины
Провоцирующими факторами, инициирующими механизм спаечной болезни, могут быть заболевания внутренних органов в сочетании с оперативной травмой (в 98% случаев). Если к травме присоединяются инфекция, кровь, пересыхание брюшины, то риск появления спаек возрастает.
Запустить развитие спаечной болезни могут ушибы и травмы живота. Тупые механические повреждения нередко сопровождаются внутренними кровотечениями, образованием гематом, нарушением лимфооттока и обмена веществ в пораженных тканях. Это ведет к расстройству кровотока в брюшине и началу воспаления со всеми вытекающими последствиями. Спаечную болезнь могут также вызывать врожденные аномалии и пороки развития, химические вещества, лекарственные препараты и инородные тела.
Патогенез
Внутренние органы брюшной полости покрыты тонкими листками брюшины. В норме они имеют гладкую поверхность и секретируют небольшое количество жидкости, чтобы обеспечить свободное перемещение органов брюшной полости относительно друг друга. Различные провоцирующие факторы приводят к отеку тканей и появлению фибринового налета на брюшине. Фибрин – это клейкое вещество, которое способствует соединению близлежащих тканей. Если в это время не провести адекватную терапию, то после стихания патологических процессов на месте склеивания образуются спайки.
Процесс формирования сращений проходит в несколько этапов: вначале выпадает фибрин, затем через 2-3 суток на нем появляются специальные клетки (фибробласты), которые секретируют коллагеновые волокна. Выраженное замещение воспаленных тканей соединительными начинается на 7 день и заканчивается на 21. За этот период сращения превращаются в плотные спайки, в них прорастают капилляры и нервы.
Симптомы спаечной болезни
Клинические признаки спаечной болезни зависят от локализации спаек и распространенности патологии. Заболевание может протекать бессимптомно или появляться внезапно и остро с необходимостью срочной госпитализации в отделение хирургии.
Неотложные состояния при спаечной болезни чаще всего связаны с непроходимостью кишечника. В подобных ситуациях пациенты предъявляют жалобы на интенсивную боль, тошноту, рвоту, повышение температуры тела. Пальпация живота вызывает резкие болевые ощущения, к тому же пациент не может определить их точную локализацию. Заболевание оказывает сильное влияние на перистальтику кишечника: возможно ее усиление с развитием поноса или, наоборот, ослабевание до полного исчезновения, что приводит к появлению запоров. Многократная рвота резко ухудшает состояние пациентов и вызывает обезвоживание, это сочетается с падением артериального давления, резкой слабостью и усталостью.
Иногда симптомы спаечной болезни имеют периодический характер, то появляясь, то внезапно исчезая. В этом случае пациента беспокоят боли в области живота, запор или диарея. Если клинические проявления слабо выражены, изредка возникает ноющая боль и незначительные расстройства кишечника, тогда говорят о развитии хронической спаечной болезни. Чаще всего с подобными состояниями сталкиваются гинекологи, поскольку спаечный процесс может поражать внутренние половые органы, оказывая негативное влияние на менструальную функцию и способность к деторождению.
Диагностика
Хирург может заподозрить спаечную болезнь во время первичного осмотра пациента при наличии характерных жалоб, предшествующих воспалительных заболеваний органов брюшной полости, оперативных процедур и инфекционной патологии. Диагностические мероприятия подразумевают проведение лапароскопии, УЗИ и МСКТ органов брюшной полости, рентгенографии, электрогастроэнтерографии.

КТ ОБП. Множественные спайки кишечника/сальника с брюшной стенкой.
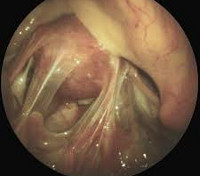
- Лапароскопическое исследование – наиболее информативный метод диагностики спаечной болезни. Это по своей сути микрооперация, заключающаяся в выполнении небольших разрезов, введении в них специальных инструментов с камерой, которая позволяет провести видеовизуализацию внутренних органов. Это не только диагностическая процедура: после обнаружения проблемы можно сразу осуществить оперативное вмешательство для лечения спаечной болезни.
- Обзорная рентгенография ОБП играет большую роль в постановке диагноза спаечной болезни. Метод позволяет обнаружить воспалительный экссудат в брюшной полости, повышенное газообразование в кишечнике и его вздутие. Часто исследование проводят с использованием контрастного вещества для определения непроходимости кишечника.
- Электрогастроэнтерография подразумевает измерение электрических сигналов от разных отделов пищеварительного тракта во время его сокращения.
- УЗИ и КТ органов брюшной полости – точные методы, позволяющие определить расположение спаек и их распространенность.

Множественные спайки в брюшной полости (межкишечные/с брюшной стенкой/сальником), у этого же пациента.
Лечение спаечной болезни
Лечение спаечной болезни заключается в проведении консервативных и хирургических процедур. Консервативные терапевтические мероприятия направлены на предотвращение образования спаек и их негативных последствий, а также купирование симптомов. Оперативное вмешательство проводится при острых неотложных состояниях, постоянных рецидивах патологии и частых обострениях.
Консервативная терапия
В начале консервативного лечения спаечной болезни в первую очередь купируют болевые ощущения. Этого можно добиться путем проведения очистительной клизмы (если боль связана с запорами и задержкой газов), наложением тепла на живот, приемом спазмолитиков. Решить проблему запоров можно назначением специальной диеты, обогащенной продуктами, которые усиливают перистальтику (любые погрешности в питании могут вызвать резкое обострение патологии). Если это не помогает, назначают легкие слабительные препараты и физиопроцедуры: диатермию, парафиновые аппликации, ионофорез, грязелечение.
Пациентам рекомендуют исключить физические нагрузки, чтобы предотвратить спазмы мускулатуры, которые вызывают усиление боли. Для устранения рвоты назначают противорвотные препараты, а также используют внутривенные растворы для снятия симптомов обезвоживания.
Хирургическое лечение
Хирургические вмешательства при спаечной болезни довольно сложны, к тому же они подразумевают серьезную предоперационную подготовку. Очень часто операции делают по поводу неотложных состояний: подготовка таких пациентов скоротечна, но всегда полноценна. Больным переливают плазму, раствор хлорида натрия, Рингера-Локка, гидрокарбоната натрия для устранения симптомов обезвоживания и нормализации кислотно-основного состояния крови. С целью детоксикации вводят солевые растворы, реополиглюкин с преднизолоном или гидрокортизоном.
Старые рубцы на коже от предшествующей операции не иссекают, так как это может привести к осложнениям, поскольку петли кишечника припаяны к рубцу. Спайки удаляют, разделяют, раздвигают. Выбор метода зависит от конкретной ситуации. Если обнаружены участки некроза кишечника, то поврежденную область резецируют, а проходимость восстанавливают или накладывают стому. При спайках, деформирующих кишечник, формируют обходной анастомоз. Подобные манипуляции показаны при наличии плотного конгломерата петель, но иногда этот участок резецируют.
Во время операции соблюдают основные меры по профилактике рецидива заболевания: делают широкие разрезы, предотвращают пересыхание листков брюшины, проводят полноценную остановку кровотечений и своевременно удаляют кровь, исключают попадание в рану инородных предметов; в рану не вносят сухие антисептики и антибиотики, для сшивания используют полимерные нити.
После операции показано внутрибрюшинное введение протеолитических ферментов, назначение противовоспалительных и антигистаминных препаратов, проведение стимуляции перистальтики. Следует отметить, что хирургические манипуляции в 15-20% случаев приводят к повторному образованию спаек, поэтому к вопросу терапии стоит подходить обдуманно.
Прогноз и профилактика
Прогноз при единичных спайках благоприятный, но множественные поражения вызывают негативные последствия. Предотвратить развитие спаечной болезни можно, выполняя ряд несложных действий: следует вести правильный образ жизни, полноценно и рационально питаться, заниматься спортом. Нельзя допускать периоды длительного голодания, чередующиеся с приступами переедания. Важно следить за регулярностью стула, а также обеспечить полноценное пищеварение, проводя профилактику заболеваний желудочно-кишечного тракта и проходя регулярные осмотры у гастроэнтеролога. Во многом профилактика спаечной болезни зависит от компетентности врачей, соблюдения ими техники и правил операции, назначения адекватной терапии.
Источник
Описание
Спайки представляют собой уплотнения из соединительной
ткани. В основном появляются они вследствие воспалительного процесса либо же
хирургических вмешательств, тянутся от одного органа к другому. В результате
нарушается нормальное функционирование органов и их взаимодействие.

Естественно, что орган, после хирургического вмешательства,
должен восстановить свое прежнее состояние, по-другому зарубцеваться. Подобные
рубцы, отмеченные на внутренних органах,
именуются спайками, а непосредственно, сам процесс заживления — спаечным.
Также причинами спаечных процессов служат не вылеченные
полностью инфекции и различные воспаления органов малого таза.
Основными причинами происхождения спаек являются:
- воспалительные процессы в органах малого таза;
- аппендицит;
- кровотечения, случающиеся в брюшной полости;
- эндометриоз;
- операции, проводимые на органах малого таза;
- травмы в области живота;
- прижигания на шейке матки;
- аборты;
- гистероскопия.
К спайкам могут привести во время родов разрывы. Также может
травмировать полость матки и внутриматочная спираль, после которой часто
появляются спайки малого таза.
Симптомы
Проявление спаек в матке или в трубах отражаются болями в
области таза. Отметим, что наличие в трубах спаек является частой причиной внематочной
беременности, а на яичниках спайки нарушают нормальный менструальный цикл.
Частым признаком спаек кишечника являются запоры, поскольку затрудняют
его работу. При этом наблюдаются периодические боли. При спайках кишечника
наблюдаются приступы, которые нарушают функционирование ЖКТ. Пациенты при
хроническом течении теряют вес, часто сталкиваются с проблемой проходимости
кишечника.
Спайки в легких проявляются болями при дыхании, в плохую
погоду обостряются, мешая нормальному дыханию. Спайки в легких способствуют
развитию сколиоза, наблюдается также и западение грудной клетки.
Диагностика
Основным в диагностике спаек является изучение подробной истории
болезни пациента. Именно врач отмечает вероятность спаечного процесса. Для
этого врач назначит анализ крови, который покажет повышение С-реактивного белка
и лейкоцитов, которые являются симптомами воспалительного процесса.

Состояние петель кишечника и скопление жидкости определяется
с помощью рентгена.
Лапароскопия проводится при спайках в малом тазу, которые
возникают, как правило, на фоне гинекологических болезней. Но, отметим, что для
выявления наличия спаек достаточно обычного осмотра на кресле. Гинеколог, с
помощью УЗИ, выявляет непроходимость маточных труб, что указывает на спайки в
трубах.
Также используют при диагностировании метод
ядерно-магнитного резонанса, при котором определяются местонахождение спаек и
их размер в любой части тела человека.Отметим, что спаечную болезнь крайне тяжело выявить на УЗИ.
Часто обращаются и к гистеросальпингографии. Данный метод
исследования позволяет исследовать матку и ее придатки, а именно маточные трубы
и яичники. Для проведения данного метода применяют рентген-аппарат. Обращаются
к данному методу исследования в том случае, когда супруги не могут зачать
ребенка больше года либо же когда заканчивались выкидышами предыдущие
беременности.
Профилактика
Для профилактики СБ, сразу же после операции, пациентам
рекомендуют физиопроцедуры, делающие рубцы более мягкими и спайки при этом рассасываются.
Например, магнитные процедуры, как электрофорез с лидазой, но его эффективность
проявляется в первое послеоперационное время.

В основном спаечная кишечная непроходимость нуждается в
проведении операции. В хирургии имеется понятие, касательно кишечной
непроходимости, как острая и хроническая. При острой рекомендована операция.
При второй форме клиническая картина замедлена, как — бы смазана.
Больному необходимо придерживаться определенных правил, а именно: вести
здоровый образ жизни, питаться правильно, часто и понемногу.Не следует употреблять продукты, которые способствуют
усиленному газообразованию. Это такие продукты, как: виноград, черный свежий
хлеб, все бобовые, и все они могут вызвать приступ спаечной непроходимости.Следует также следить за опорожнением кишечника, избегать
излишних нагрузок, более 6 кг поднимать не рекомендуется.
Главное в профилактике спаечной болезни, не допустить ее
перехода в острую форму. Следует всегда помнить, что спаечная болезнь относится
к тяжелой патологии и поэтому, при первых же признаках, следует обратиться к
врачу.
Лечение
Лечение спаек в основном зависит напрямую от состояния
здоровья пациента. Чтобы предотвратить спаечную болезнь, необходима комплексная
терапия. При этом противовоспалительные средства являются важным ее элементом.
Рекомендуется при спаечной болезни больше двигаться и не сидеть на месте. Это
объясняется тем, что органы во время движения смещаются незначительно относительно
друг друга и, тем самым, не позволяют им «склеиваться» между собой.

Также желательны и физиотерапевтические процедуры. Именно
они помогут спайкам стать растяжимыми и более тонкими, а также уменьшить боли. Результатом
будет улучшенное функционирование кишечника, яичников и других органов.
При спайках малого таза рекомендованы инъекции витаминов,
алоэ, других лекарственных препаратов. После снятия воспаления проводят терапию электрофорезом, при котором вводят при помощи постоянного импульсного тока: цинк, кальций и магний. Сеанс электрофореза, как правило, безболезненный.
Отметим, что проведение физиопроцедур исключается во время
месячных либо же при воспалительных процессах.
Современным типом операции при спаечной болезни является
лапароскопия – удаление спаек. Ее особой особенностью является отсутствие
длинных разрезов.
Источник
Еще из школьного курса биологии и анатомии всем известно, что за процесс пищеварения в большей степени отвечают ферменты и соки, выделяемые органами желудочно-кишечного тракта. Помимо ферментов некоторые органы, такие как поджелудочная железа, выделяют различные гормоны, необходимые для полноценного обмена веществ. Нарушение работы органов пищеварения приводят к возникновению различных заболеваний, включая болезни поджелудочной железы.
Поджелудочная железа – очень важный орган в жизни человека. Он выделяет пищеварительные ферменты, расщепляющие еду. Выброс фермента в двенадцатиперстную кишку становится начальным этапом кишечного переваривания пищи. В результате нарушения работы поджелудочной, фермент начинает работать непосредственно в теле органа, раздражая и вызывая его воспаление.
Проще говоря, железа начинает разъедать сама себя. Такой процесс амопереваривания приводит к развитию таких болезней поджелудочной железы как:
- панкреатит (острый, реактивный или хронический);
- рак поджелудочной железы;
- абсцесс;
- сахарный диабет.
Болезни поджелудочной железы и их симптомы
Первым и самым явным симптомом болезни поджелудочной железы становится боль в левом подреберье (где поджелудочная железа и находится). Специфика боли: ноющая, умеренная или сильная, отдающая в правое подреберье, спину, левую лопатку и даже сердце. Боль может быть опоясывающей (по линии расположения поджелудочной). При легких формах панкреатита боль стихает, когда человек находится в положении сидя или поджав ноги. Во время пальпации может ощущаться увеличение печени, а при надавливании на живот в области желудка – появляется тянущая боль.
Изменения стула – еще один характерный симптом болезни поджелудочной железы. Стул чаще бывает жидким, приступы диареи могут повторяться через каждые 10-15 минут. Иногда бывают запоры. Кал становится темным, может содержать небольшое количество слизи.
Не стоит исключать и приступы рвоты. Как правило, больному после них легче не становится (в отличие от случаев пищевого отравления). Рвотные массы могут содержать примеси крови, что свидетельствует об остром протекании болезни. Неизменно приступы рвоты и тошноты приводят к обезвоживанию организма, следовательно, еще одним симптомом болезни поджелудочной железы становится сухость во рту и потребность в большом количестве жидкости.
Ротовая полость также не остается без изменений вследствие болезни данной железы. В этом случае язык меняет свой цвет с привычного на буро-красный, пересыхает, может потрескаться. Чувствительность язык повышается, с левой стороны образуется больше налета, остаются болезненные отпечатки зубов.
Развитие воспалительных процессов любых органов всегда приводит к интоксикации организма. При этом может повыситься температура, резко ухудшается общее самочувствие человека, появляется слабость. Об интоксикации может свидетельствовать бледное лицо, появление холодного пота и темных кругов под глазами.
Иногда симптомом болезни поджелудочной железы может стать непроходимость кишечника. При этом кал отсутствует как таковой, а рвота может быть каловыми массами. Боли в области живота не стихают, ни при каком положении тела больного, наблюдается вздутие живота после еды особенно в том месте, где находится источник непроходимости.
Острые панкреатиты или язвенные болезни приводят к попаданию крови в кишечный тракт, поэтому рвота или кал могут быть с примесью крови.
Лечение болезней поджелудочной железы
Первая помощь при появлении симптомов болезни – холод и голод. Местное охлаждение приведет к снижению болевого синдрома. При возникновении описанных выше болей стоит прекратить прием пищи на некоторое время (пару дней), стоит употреблять лишь минеральную воду. Также можно принять спазмалитики (Дротаверин, например). В стационарном лечении врач также обязательно назначит диету.
При позднем лечении или хроническом характере болезни последствия могут быть намного серьезнее. В этих случаях может развиться рак поджелудочной железы или ее атрофия. А это уже более трудоемкое и продолжительное лечение. Поэтому настоятельно не рекомендуем затягивать с визитом к врачу при обнаружении вышеупомянутых симптомов.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник

