Что такое тотальное поражение поджелудочной железы
Одним из сложнейших заболеваний является панкреонекроз поджелудочной железы. Причем этот недуг чаще характерен для молодых людей, независимо от половой принадлежности (более 70% больных панкреонекрозом выявляется в возрасте до 30 лет). Даже при адекватном и современном лечении шанс выжить после болезни составляет всего 30–60%.
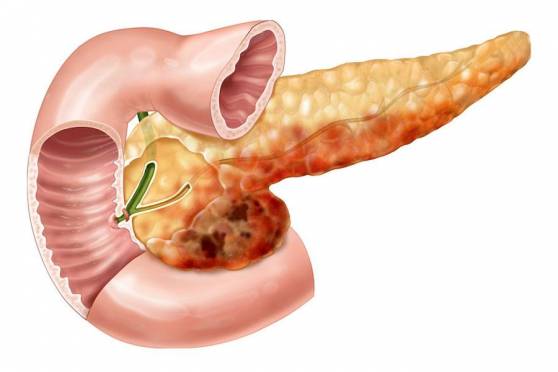
Панкреонекроз — тяжелейшее нарушение функции поджелудочной железы, которое представляет собой стремительное отмирание клеток органа, сопровождающееся воспалительным процессом. Как результат, поджелудочная железа подвергается деструкции и не может в прежней мере выполнять свои функции. Панкреонекроз — одна из стадий развития острой формы панкреатита, характеризующаяся быстрыми темпами прогрессирования и тяжелейшей клинической картиной.
Виды панкреонекроза
В зависимости от распространения и локализации деструктивных процессов, выделяют:
- ограниченный панкреонекроз;
- распространенный (из-за панкреонекроза поджелудочной железы поражается практически вся поверхность органа);
- тотальный (полное поражение всего объема органа).
В зависимости от того, сопровождается ли течение заболевания инфекционным процессом:
- с наличием инфекции, то есть инфицированный;
- стерильный — инфекция отсутствует.
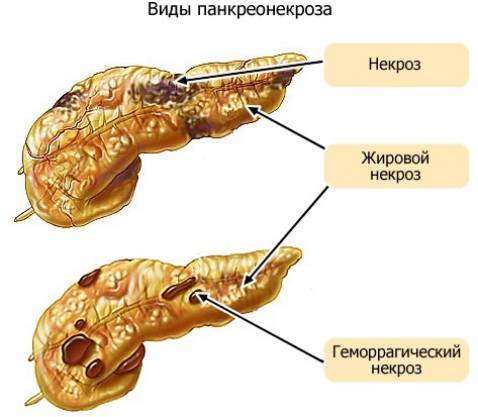
Стерильный вид панкреонекроза может протекать в одной из 3-х клинико-анатомических форм:
- Жировая. Прогрессирование некротического процесса происходит медленно, на протяжении 4–5 дней, прогноз в таком случае наиболее благоприятный.
- Геморрагическая. Развитие заболевания быстрое, часто с наличием внутреннего кровотечения.
- Смешанная. Присутствуют признаки жировой и геморрагической формы, такая форма встречается чаще всего.
Основные причины
Самой частой причиной возникновения панкреонекроза является употребление алкогольных напитков и неправильное питание. Причем в большинстве случаев панкреонекроз выявляется именно после однократного употребления алкоголя и жирной пищи в большом количестве. Чаще всего это бывает в праздники, после длительных застолий с обилием жирных блюд и алкогольных напитков. Симптомы развития заболевания можно обнаружить уже в первые сутки после воздействия провоцирующего фактора.
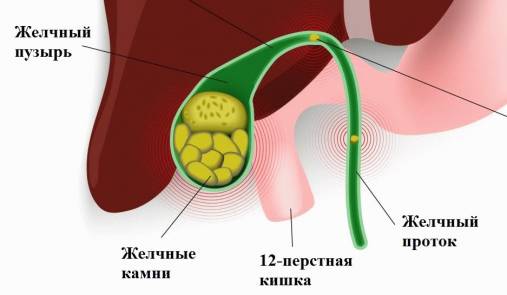
Следующая причина, по которой может развиться панкреонекроз, — наличие у пациента желчекаменной болезни. В таком случае происходит закупоривание протоков поджелудочной железы, вследствие чего повышается внутрипротоковое давление и начинается расплавление тканей органов.
Причины панкреонекроза могут заключаться и в возникших после операции осложнениях, травмах в области живота, расстройстве работы желудочно-кишечного тракта. В результате одного из перечисленных факторов происходит рефлюкс — заброс желчи в поджелудочную железу и активизация проферментов, что становится причиной развития ферментопатических реакций.
Патогенез панкреатита поджелудочной железы основывается на нарушении локального защитного механизма органа. Прием пищи и алкоголя в обильных количествах значительно усиливает выработку внешней секреции, из-за чего нарушается отток панкреатического сока и происходит перерастяжение протоков органа. Из-за повышения давления внутри протоков образуется отек паренхимы, разрушаются ацинусы органа. Все это в совокупности становится причиной массивного некроза тканей органа (самопереваривания жировых клеток и сосудистых стенок). При дальнейшем попадании ферментов и продуктов распада тканей в кровеносную систему оказывается токсическое воздействие на весь организм. Очаги поражения возникают в печени, почках, сердце, головном мозге.
И хотя от развития панкреонекроза никто не застрахован, можно определить группу риска по возникновению данного заболевания. Сюда нужно включить хронических алкоголиков, а также пациентов, страдающих от желчекаменной болезни, печеночной патологии, нарушений функций желудочно-кишечного тракта. Относятся сюда и люди с врожденной аномалией строения поджелудочной железы или органов пищеварения.
Механизм развития
О начале развития болезни можно говорить еще до того, как будут обнаружены первые симптомы. В основе механизма развития панкреонекроза лежит сбой в работе локальных защитных механизмов поджелудочной железы.
Дальнейшее прогрессирование заболевание проходит в 3 этапа:
- Этап токсемии. После того как провоцирующий фактор оказал свое влияние на поджелудочную железу, происходит усиление внешней секреции органа и перерастяжение протоков железы, в результате чего наблюдается повышение давления и запуск процесса некроза тканей органа. Т. е. орган переваривает сам себя. В случае с активизацией липазы происходит некроз жировых клеток, такая клинико-анатомическая форма развития панкреонекроза называется жировой. А если же происходит активизация эластазы, начинается разрушение сосудов, в таком случае принято говорить о геморрагической форме. В обоих случаях не избежать возникновения полиорганной недостаточности, то есть поражения всех жизненно важных органов — сердца, печени, почек, головного мозга.
- После того как заболевание начало свое развитие, наступает этап абсцесса. На этом этапе образуется воспалительный процесс в железе, который впоследствии распространяется и на другие органы с последующим образованием гнойных полостей.
- Для увеличения шансов на благоприятный исход необходимо избежать развития третьей фазы развития панкреонекроза — образования гнойных очагов. Если заболевание достигло этой стадии, даже самое современное и профессиональное лечение не дает никаких гарантий.
Характерные симптомы
Клиническая картина панкреонекроза достаточно своеобразна, ее легко отличить от каких-либо других патологий. Симптомы развития заболевания включают в себя в первую очередь болевые ощущения, локализующиеся в левой части живота и отдающие в спину, плечо или пах. Часто больному сложно определить точную локализацию боли, и он утверждает, что она является опоясывающей. В зависимости от степени развития некротического процесса, боль может быть различной интенсивности: чем больше степень поражения тканей, тем менее ощутимой становится боль, что объясняется омертвением тканей и нервных окончаний.
Именно поэтому улучшение самочувствия пациента при выявленном панкреонекрозе является исключительно плохим сигналом, за которым должны последовать незамедлительные лечебные манипуляции. Однако снятие болевых ощущений на начальной стадии развития заболевания возможно после принятия больным позы лежа на боку с согнутыми в коленях ногами.
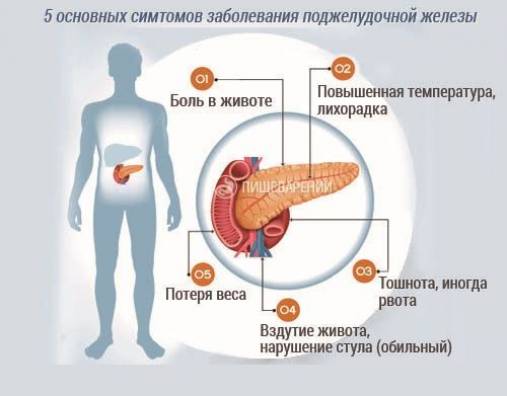
Следующим симптомом после возникновения болевых ощущений является тошнота и рвота. Не зависимо от приема пищи и других факторов, пациент жалуется на неукротимую рвоту. При анализе рвотных масс можно обнаружить примеси желчи и крови. Даже после того, как в желудке не останется никакой пищи, рвота будет продолжаться, но уже в виде сгустков крови и желчи. Это говорит о том, что идет процесс разрушения кровеносных сосудов эластазой. После длительного периода рвоты наступает дегидратация организма — обезвоживание. Кожа больного становится сухой, на языке появляется налет, в слизистых чувствуется сухость, снижается количество выделяемой мочи вплоть до ее полного отсутствия, появляется постоянная жажда, которую невозможно утолить из-за постоянной рвоты.
Нарушение работы желудочно-кишечного тракта — еще один признак начала развития болезни. Из-за «выключения» поджелудочной железы из процесса пищеварения происходит сбой в этой системе, появляется вздутие живота и метеоризм, при этом запор и задержка газов. Дальнейшее течение заболевания приводит к интоксикации организма, признаками которой является:
- повышение температуры тела до 38 градусов и выше;
- учащение сердцебиения и дыхания;
- появление одышки;
- снижение артериального давления;
- общая слабость и ломота в теле.
При распространении губительных токсинов в головной мозг развивается энцефалопатия, что проявляется в спутанности сознания, повышенной возбудимости или, наоборот, заторможенности, дезориентации в пространстве. Тяжелейшим последствием интоксикации является кома.
Симптомы прогрессирования заболевания выражаются в изменении кожных покровов. Сначала по причине выброса поджелудочной железой вазоактивных веществ, расширяющих кровеносные сосуды, появляются участки покраснения, затем с возникновением интоксикации организма становится бледной кожа, позже цвет кожных покровов может стать желтушным, землистым, мраморным. В некоторых случаях могут происходить подкожные кровоизлияния, проявляющиеся в виде сине-фиолетовых пятен сначала на животе, а затем и на других частях тела. Независимо от интенсивности проводимых лечебных манипуляций процесс токсемии длится около 4–5 дней с ежедневным нарастанием выражения симптомов.
Следующей стадией клинической картины болезни является образование гнойных инфильтратов — осложнений вследствие некротических процессов в органах. Начинает развиваться полиорганная недостаточность — нарушение функционирования всех жизненно важных органов. Помимо общей симптоматики, в ряде случаев могут возникать различного рода осложнения. Самыми опасными являются:
- перитонит;
- внутренние кровотечения;
- обширный абсцесс брюшной полости;
- ферментная недостаточность;
- образование тромбов;
- болевой или инфекционный шок.
Если хотя бы одно из осложнений имеет место быть, последствия заболевания, скорее всего, будут трагичны.
Диагностика
Диагностировать развитие заболевания можно, оценив анамнез пациента, выслушав его жалобы, осмотрев и организовав комплекс дополнительных обследований.
При панкреонекрозе необходимо провести лабораторную диагностику, состоящую из общего анализа крови (на сахар, кальцитонин, уровень лейкоцитов, СОЭ, гемокрит, зернистость нейтрофилов), анализа мочи (на уровень трипсина), анализа роста АСТ и АЛТ (печеночных ферментов).
Затем необходимо перейти к инструментальной диагностике, включающей:
- УЗИ брюшной полости и желчных путей, что позволяет выявить наличие кист и абсцессов и определить их локализацию;
- компьютерную томографию, с помощью которой определяется степень увеличения железы, панкреатических протоков, наличие очагов некроза, воспаления тканей;
- магнитно-резонансную томографию;
- рентгенографию области живота;
- пункцию и бакпосев образовавшейся жидкости в очаге поражения;
- ангиографию сосудов поджелудочной железы;
- ретроградную холангиопанкреотографию (оценка состояния протоков поджелудочной железы) и диагностическую лапароскопию.
Только последовательное, своевременное и качественное выполнение всех перечисленных действий способно дать точный результат. Врач не может пренебречь ни одним из этапов обследования, иначе картина заболевания не будет достоверна.
Применяемое лечение
Как будет поставлен окончательный диагноз, необходимо прибегнуть к выполнению лечебных манипуляций. Больной незамедлительно госпитализируется в палату интенсивной терапии отделения хирургии. Комплекс лечебных мероприятий должен быть проведен исключительно в условиях стационара. В первую очередь терапия направлена на подавление разрушительных процессов в организме: предотвращение самопереваривания поджелудочной железы, ликвидацию последствия интоксикации, а в случае, если обнаруживаются признаки осложнений, немедленное их подавление. Наиболее благоприятный прогноз может быть в том случае, если заболевание выявлено на самой ранней стадии и было начато своевременное адекватное лечение.
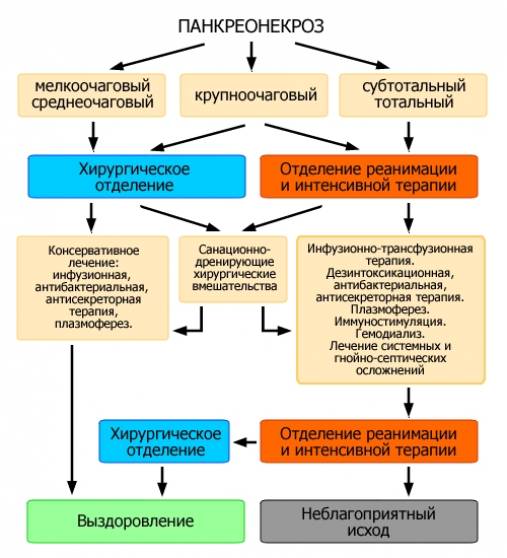
Для лечения панкреонекроза применяются консервативные и хирургические методы. К ряду консервативных методов относятся следующие:
- обеспечение абсолютного покоя больного, то есть полное ограничение его физической активности;
- исключение приема пищи (питание организма производится с помощью специальных растворов через капельницы);
- введение препаратов, подавляющих болевой синдром (это необходимо сделать во избежание развития такого осложнения, как болевой шок);
- блокирование выделения секреции желудка, поджелудочной железы и 12-перстной кишки (путем внутривенного введения антиферментных средств и промывания желудка холодной водой);
- при отсутствии сопровождающей желчекаменной болезни возможно введение желчегонных препаратов;
- обеспечение местной гипотермии (прикладывание холода к животу);
- введение антибактериальных препаратов с целью профилактики и купирования воспалительного процесса в железе (могут быть использованы такие антибиотики, как Цефепим, Ципрофлоксацин и Метронидазол);
- внутримышечное введение Церукала для подавления рвоты;
- при выраженных проявлениях интоксикации проводится очищение крови с помощью плазмофереза, гемосорбции, перитонеального диализа, гемофильтрации;
- в целях предупреждения возникновения внутреннего кровотечения вводится Соматостатин.
Если рассматривать хирургические методы лечения, то при постановке диагноза панкреонекроз в большинстве случаев больному должна быть проведена операция, так как процент избежавших ее незначителен. Хирургическое вмешательство необходимо для восстановления оттока соков железы, удаления постнекротических участков и гнойных образований, остановки внутреннего кровотечения. Оперативное лечение панкреонекроза должно проводиться по истечении острой фазы развития заболевания, которая может длиться около 4–5 суток. Срочное оперативное вмешательство может быть проведено, если наблюдается субтотальный и тотальный некроз тканей поджелудочной железы, гнойном перитоните, панкреатогенном абсцессе. В большинстве случаев больным показано повторное оперирование с целью устранения остатков инфекции и некротических очагов.
Восстановление после лечения
После операции и других лечебных манипуляций врачи могут сформулировать больному и его родственникам дальнейший прогноз. При панкреонекрозе поджелудочной железы летальный исход возможен даже после оказания своевременной адекватной медицинской помощи. Даже после удачного проведения терапии пациенту потребуется ряд сложнейших реабилитационных мероприятий. В течение 3–4 и более месяцев человек будет считаться нетрудоспособным.
Для того чтобы предотвратить развитие панкреонекроза, необходимо избегать провоцирующих факторов, известных своим негативным действием на организм. Это неправильное питание, малоподвижный образ жизни и прием алкоголя.
Источник
Панкреонекроз поджелудочной железы — это очень тяжелая патология. Чаще всего такое осложнение появляется после острого панкреатита. Опасность заболевания в том, что даже частичное разрушение органа оставляет шансы выжить только в 50% случаев, а тотальный панкреонекроз почти не оставляет шансов. Заболевание с равной частотой диагностируется как у женщин, так и у мужчин.

Виды патологии
По своей сути панкреонекроз — это заболевание, сопровождающееся воспалительным процессом и отмиранием тканей поджелудочной железы. Можно сказать, что это следующая стадия острого панкреатита, которая очень быстро развивается и тяжело протекает.
Классификация панкреонекроза выглядит следующим образом:
- В зависимости от того, присутствует ли при заболевании инфекционное поражение, заболевание делится на стерильный и инфицированный панкреонекроз.
- В соответствии с площадью поражения это может быть ограниченный некроз и распространенный.
- От того, как протекает заболевание, его делят на острый панкреонекроз, абортивный и прогрессирующий.
Стерильный панкреонекроз дополнительно делится на:
- геморрагический — характеризуется быстрым развитием и внутренними кровотечениями;
- жировой панкреонекроз — эта форма развивается более медленно, лечение оставляет высокие шансы на выживаемость;
- смешанный панкреонекроз (наиболее распространен).
Причины заболевания
Как уже было сказано, провоцирующим фактором для развития этой опасной патологии является острый панкреатит. Он, в свою очередь, развивается в результате алкоголизма, чрезмерного употребления жирной пищи, патологических процессов в желчевыводящих путях, при анатомических патологиях органов брюшной полости.
Как часто Вы сдаете анализ крови?
Иногда панкреонекроз причины имеет другие, не связанные с неправильным питанием:
- паразитарные или инфекционные заболевания;
- дисфункции;
- травмы;
- отравления;
- некорректные манипуляции эндоскопом;
- врожденные патологии;
- хирургические вмешательства в брюшную полость.
Что происходит в результате патологии
Некротические проявления развиваются вследствие ранней активации ферментов. Алкоголь и чрезмерное употребление жирной пищи способствуют тому, что тонус сфинктера Одди повышается, то есть доступ в кишечник желчи ограничивается. В результате происходит выделение повышенного количества ферментов и повышается давление в панкреатических протоках.
Желчь, смешиваясь с ферментами, забрасывается в поджелудочную железу. Сначала свою работу выполняют ферменты, которые служат для расщепления жиров — они начинают уничтожать здоровые клетки органа, затем к процессу подключаются белковые ферменты. В результате железа начинает переваривать саму себя.
При панкреонекрозе поджелудочной железы летальный исход, к сожалению, очень частое явление. Прогнозы на жизнь хорошие, если лечение было начато сразу после появления признаков некротического процесса.
Симптоматика заболевания
Признаки панкреонекроза развиваются постепенно — заболевание протекает в три этапа. На первом этапе в поджелудочной железе активно размножается бактериальная флора, которая вызывает повышение ферментной активности и токсинемию. У пациента открывается рвота (в рвотной массе можно видеть желчь и кровяные сгустки), появляется лихорадочное состояние, возникают проблемы со стулом. На следующей стадии начинается распад тканей и формирование каверн. Рвота вызывает сильное обезвоживание организма, поэтому у больного отмечается иссушение кожи и слизистых, ослабленная перистальтика, интоксикация и сильная лихорадка. Последняя стадия сопровождается вовлечением в процесс всех окружающих тканей, финал — смерть от панкреонекроза.
Если острый панкреатит сопровождается некрозом, возникает резкая опоясывающая боль, которая отдает в левое плечо. Интенсивность боли зависит от тяжести некротических процессов, происходящих в поджелудочной железе. Если же болевые симптомы постепенно уменьшаются — это плохой признак, означающий, что деструкция коснулась нервных окончаний.
При осмотре пациента можно заметить синюшные пятна, которые локализуются на передней брюшной стенке и поясничной области — это гематомы, появившиеся в результате кровоизлияний. Тяжелая интоксикация сопровождается низким артериальным давлением, тахикардией, поверхностным частым дыханием. Сознание у больного спутано, он дезориентирован, часто развивается коматозное состояние.
Прогрессирование патологии приводит к тому, что железа сильно увеличивается в размере и уже через несколько дней ее можно не только пальпировать, но и видеть ее выпирание. Осложнения, которые могут возникнуть при панкреонекрозе — шок, перитонит, кровотечения, ферментная недостаточность, венозный тромбоз и полиорганная недостаточность.
Диагностика заболевания
Диагноз панкреонекроз опытный врач может поставить уже при осмотре больного. УЗИ — очень информативный метод диагностики, который позволяет обнаружить воспалительный процесс и гнойное поражение тканей. Кроме того, это исследование помогает определить размеры железы. Из лабораторных анализов назначается анализ крови на амилазу; этот фермент также можно обнаружить в анализе мочи. Если содержание амилазы повышено, значит, речь идет о панкреонекрозе. Иногда назначается лапароскопия, с ее помощью можно визуализировать серозный выпот, отек и некротические изменения.
Лечение заболевания
Как правило, заболевание развивается за несколько суток, но чем раньше больной будет доставлен в больницу, тем лучше. При диагнозе панкреонекроз лечение должно проводиться только стационарно, все терапевтические мероприятия должны проводиться только квалифицированным лечащим врачом. До приезда скорой помощи лучше не давать больному никаких лекарственных препаратов, но, если в них все же была необходимость, надо обязательно сообщить о их приеме врачу.
В редких случаях, если врачи диагностировали заболевание в самом его начале и панкреонекроз протекает в нетяжелой форме, его можно лечить консервативным путем. Для этого выписываются препараты для угнетения ферментативной функции, обезболивания и для профилактики осложнений. Чтобы снять болевую симптоматику, используют анальгетики и спазмолитики. Иногда железу обкалывают новокаином.
Для защиты организма больного от негативного воздействия токсинов назначаются антигистаминные и мочегонные препараты. Если был поставлен диагноз инфицированный панкреонекроз, то больному показана антибактериальная терапия. Антибиотики выписываются в соответствии с типом инфекции.
Внутривенно вливают антиферментные средства. Если признаки застоя желчи не наблюдаются, то возможно назначение желчегонных средств, они будут освобождать протоки от лишнего количества желчи.
В первые несколько суток больной должен голодать, чтобы на железу не оказывалась нагрузка, после чего питание должно быть легким и постным. Во время голодной диеты больному дают пить минеральную воду и отслеживают состояние стенок и оболочек желудка. Из желудка с помощью зонда удаляют желудочный сок, а под кожу вводят атропин для снижения выделения кислоты и желудочных ферментов.
При неэффективности консервативного лечения, если больной поступил в больницу в тяжелом состоянии, проводят оперативное вмешательство. Операция при панкреонекрозе заключается в удалении погибшей ткани железы и восстановлении протоков, чтобы неповрежденная, выжившая часть органа могла нормально функционировать. Часто хирургическое вмешательство приходится повторять, так как даже после иссечения омертвевших участков процесс может распространяться дальше.
Последствия заболевания
В половине случаев панкреонекроза последствия приводят к смерти больного, так как ткани железы очень быстро отмирают, а процесс перебрасывается на другие органы брюшной полости. Шанс выжить есть у тех больных, которые обратились к врачу вовремя, заметив проявления панкреонекроза, симптомы, угрожающие здоровью.
Последствия панкреонекроза могут быть не менее серьезными:
- в результате большой потери жидкости артериальное давление может снизиться до критических отметок;
- ослабевает деятельность почек;
- развивается гипергликемия и гипокальциемия;
- почти в половине случаев возникают проблемы со зрением;
- появляется риск возникновения кистозного образования.
При панкреонекрозе поджелудочной железы прогноз после операции во многом зависит от своевременности вмешательства, общего состояния больного, обширности некроза, вовлечения в воспалительный процесс других органов брюшной полости. Важно, возникли ли осложнения панкреонекроза — они во многом влияют на исход лечения.
Что касается профилактики панкреонекроза, то она заключается в здоровом образе жизни, избегании употребления алкогольной продукции, в здоровом сбалансированном питании, своевременном лечении заболеваний органов ЖКТ.
Источник


