Что значит поджелудочная железа фрагментами
Поджелу́дочная железа́ человека (лат. páncreas) — орган пищеварительной системы; крупнейшая железа, обладающая внешнесекреторной и внутреннесекреторной функциями. Внешнесекреторная функция органа реализуется выделением панкреатического сока, содержащего пищеварительные ферменты. Производя гормоны, поджелудочная железа принимает важное участие в регуляции углеводного, жирового и белкового обмена.
История[править | править код]
Описания поджелудочной железы встречаются в трудах древних анатомов. Одно из первых описаний поджелудочной железы встречается в Талмуде, где она названа «пальцем бога». А. Везалий (1543 г.) следующим образом описывает поджелудочную железу и её назначение: «в центре брыжейки, где происходит первое распределение сосудов, расположено большое железистое, весьма надежно поддерживающее самые первые и значительные разветвления сосудов». При описании двенадцатиперстной кишки Везалий также упоминает железистое тело, которое, по мнению автора, поддерживает принадлежащие этой кишке сосуды и орошает её полость клейкой влагой. Спустя век был описан главный проток поджелудочной железы Вирсунгом (1642 г.).
Функции[править | править код]
Поджелудочная железа является главным источником ферментов для переваривания жиров, белков и углеводов — главным образом, трипсина и химотрипсина, панкреатической липазы и амилазы. Основной панкреатический секрет протоковых клеток содержит и ионы бикарбоната, участвующие в нейтрализации кислого желудочного химуса. Секрет поджелудочной железы накапливается в междольковых протоках, которые сливаются с главным выводным протоком, открывающимся в двенадцатиперстную кишку.
Между дольками вкраплены многочисленные группы клеток, не имеющие выводных протоков, — т.е. островки Лангерганса. Островковые клетки функционируют как железы внутренней секреции (эндокринные железы), выделяя непосредственно в кровоток глюкагон и инсулин — гормоны, регулирующие метаболизм углеводов. Эти гормоны обладают противоположным действием: глюкагон повышает, а инсулин понижает уровень глюкозы в крови.
Протеолитические ферменты секретируются в просвет ацинуса в виде зимогенов (проферментов, неактивных форм ферментов) — трипсиногена и химотрипсиногена. При высвобождении в кишку они подвергаются действию энтерокиназы, присутствующей в пристеночной слизи, которая активирует трипсиноген, превращая его в трипсин. Свободный трипсин далее расщепляет остальной трипсиноген и химотрипсиноген до их активных форм. Образование ферментов в неактивной форме является важным фактором, препятствующим энзимному повреждению поджелудочной железы, часто наблюдаемому при панкреатитах.
Гормональная регуляция экзокринной функции поджелудочной железы обеспечивается гастрином, холецистокинином и секретином — гормонами, продуцируемыми клетками желудка и двенадцатиперстной кишки в ответ на растяжение, а также секрецию панкреатического сока.
Повреждение поджелудочной железы представляет серьёзную опасность. Пункция поджелудочной железы требует особой осторожности при выполнении.
Анатомия[править | править код]
Область поджелудочной железы.
Поджелудочная железа человека представляет собой удлинённое дольчатое образование серовато-розоватого оттенка и расположена в брюшной полости позади желудка, тесно примыкая к двенадцатиперстной кишке. Орган залегает в верхнем отделе на задней стенке полости живота в забрюшинном пространстве, располагаясь поперечно на уровне тел I—II поясничных позвонков.
Длина железы взрослого человека — 14—22 см, ширина — 3—9 см (в области головки), толщина — 2—3 см. Масса органа — около 70—80 г.
Макроскопическое строение[править | править код]
В поджелудочной железе выделяют головку, тело и хвост.
Головка[править | править код]
Головка поджелудочной железы (caput pancreatis) примыкает к двенадцатиперстной кишке, располагаясь в её изгибе так, что последняя охватывает железу в виде подковы. Головка отделена от тела поджелудочной железы бороздой, в которой проходит воротная вена. От головки начинается дополнительный (санториниев) проток поджелудочной железы, который или сливается с главным протоком (в 60 % случаев), или независимо впадает в двенадцатиперстную кишку через малый дуоденальный сосочек.[1]
Тело[править | править код]
Тело поджелудочной железы (corpus pancreatis) имеет трёхгранную (треугольную) форму. В нём выделяют три поверхности — переднюю, заднюю и нижнюю, и три края — верхний, передний и нижний.
Передняя поверхность (facies anterior) обращена вперед, к задней поверхности желудка, и несколько вверх; снизу её ограничивает передний край, а сверху — верхний. На передней поверхности тела железы имеется обращённая в сторону сальниковой сумки выпуклость — сальниковый бугор.
Задняя поверхность (facies posterior) примыкает к позвоночнику, брюшной аорте, нижней полой вене, чревному сплетению, к левой почечной вене. На задней поверхности железы имеются особые борозды, в которых проходят селезёночные сосуды. Задняя поверхность разграничивается от передней острым верхним краем, по которому проходит селезёночная артерия.
Нижняя поверхность (facies inferior) поджелудочной железы ориентирована вниз и вперед и отделяется от задней тупым задним краем. Она находится ниже корня брыжейки поперечной ободочной кишки.
Хвост[править | править код]
Хвост поджелудочной железы (cauda pancreatis) имеет конусовидную или грушевидную форму, направляясь влево и вверх, простирается до ворот селезёнки.
Главный (вирсунгов) проток поджелудочной железы проходит через её длину и впадает в двенадцатиперстную кишку в её нисходящей части на большом дуоденальном сосочке. Общий желчный проток обычно сливается с панкреатическим и открывается в кишку там же или рядом.
Двенадцатиперстная кишка и поджелудочная железа (желудок удалён)
Топография[править | править код]
Головка проецируется на позвоночник на уровне в диапазоне от XII грудного до IV поясничного позвонков. Тело располагается на уровне от TXII до LIII; положение хвоста колеблется от TXI до LII.
Микроскопическое строение[править | править код]
По строению это сложная альвеолярно-трубчатая железа. С поверхности орган покрыт тонкой соединительнотканной капсулой. Основное вещество разделено на дольки, меж которых залегают соединительнотканные тяжи, заключающие выводные протоки, сосуды, нервы, а также нервные ганглии и пластинчатые тела.
Поджелудочная железа включает экзокринную и эндокринную части.
Экзокринная часть[править | править код]
Экзокринная часть поджелудочной железы представлена расположенными в дольках панкреатическими ацинусами, а также древовидной системой выводных протоков: вставочными и внутридольковыми протоками, междольковыми протоками и, наконец, общим панкреатическим протоком, открывающимся в просвет двенадцатиперстной кишки.
Ацинус поджелудочной железы является структурно-функциональной единицей органа. По форме ацинуc представляет собой округлое образование размером 100—150 мкм, в своей структуре содержит секреторный отдел и вставочный проток, дающий начало всей системе протоков органа. Ацинусы состоят из двух видов клеток: секреторных — экзокринных панкреатоцитов, в количестве 8—12, и протоковых — эпителиоцитов.
Вставочные протоки переходят в межацинозные протоки, которые, в свою очередь, впадают в более крупные внутридольковые. Последние продолжаются в междольковые протоки, какие впадают в общий проток поджелудочной железы.
Эндокринная часть[править | править код]
Эндокринная часть поджелудочной железы образована лежащими между ацинусов панкреатическими островками, или островками Лангерганса.
Островки состоят из клеток — инсулоцитов, среди которых на основании наличия в них различных по физико-химическим и морфологическим свойствам гранул выделяют 5 основных видов:
- бета-клетки, синтезирующие инсулин;
- альфа-клетки, продуцирующие глюкагон;
- дельта-клетки, образующие соматостатин;
- D1-клетки, выделяющие ВИП;
- PP-клетки, вырабатывающие панкреатический полипептид.
Кроме того, методами иммуноцитохимии и электронной микроскопии было показано наличие в островках незначительного количества клеток, содержащих гастрин, тиролиберин и соматолиберин.
Островки представляют собой компактные пронизанные густой сетью фенестрированных капилляров скопления упорядоченных в гроздья или тяжи внутрисекреторных клеток. Клетки слоями окружают капилляры островков, находясь в тесном контакте с сосудами; большинство эндокриноцитов контактируют с сосудами либо посредством цитоплазматических отростков, либо примыкая к ним непосредственно.
Кровоснабжение[править | править код]
Кровоснабжение поджелудочной железы осуществляется через панкреатодуоденальные артерии, которые ответвляются от верхней брыжеечной артерии или из печёночной артерии (ветви чревного ствола брюшной аорты). Верхняя брыжеечная артерия обеспечивает нижние панкреатодуоденальные артерии, в то время как гастродуоденальная артерия (одна из конечных ветвей печёночной артерии) обеспечивает верхние панкреатодуоденальные артерии. Артерии, разветвляясь в междольковой соединительной ткани, образуют плотные капиллярные сети, оплетающие ацинусы и проникающие в островки.
Венозный отток происходит через панкреатодуоденальные вены, которые впадают в проходящую позади железы селезёночную, а также другие притоки воротной вены. Воротная вена образуется после слияния позади тела поджелудочной железы верхней брыжеечной и селезёночной вен. В некоторых случаях нижняя брыжеечная вена также вливается в селезёночную позади поджелудочной железы (в других она просто соединяется с верхней брыжеечной веной).
Лимфатические капилляры, начинаясь вокруг ацинусов и островков, вливаются в лимфатические сосуды, которые проходят вблизи кровеносных. Лимфа принимается панкреатическими лимфатическими узлами, расположенными в количестве 2—8 у верхнего края железы на её задней и передней поверхностях.
Иннервация[править | править код]
Парасимпатическая иннервация поджелудочной железы осуществляется ветвями блуждающих нервов, больше правого, симпатическая — из чревного сплетения. Симпатические волокна сопровождают кровеносные сосуды. В поджелудочной железе имеются интрамуральные ганглии.
Развитие и возрастные особенности поджелудочной железы[править | править код]
Поджелудочная железа развивается из энтодермы и мезенхимы; её зачаток появляется на 3-й неделе эмбрионального развития в виде выпячивания стенки эмбриональной кишки, из которого формируются головка, тело и хвост. Дифференцировка зачатков на внешнесекреторную и внутрисекреторную части начинается с 3-го месяца эмбриогенеза. Образуются ацинусы и выводные протоки, эндокринные отделы образуются из почек на выводных протоках и «отшнуровываются» от них, превращаясь в островки. Сосуды, а также соединительнотканные элементы стромы получают развитие из мезенхимы.
У новорождённых поджелудочная железа имеет очень маленькие размеры. Её длина колеблется от 3 до 6 см; масса — 2,5—3 г; железа располагается несколько выше, чем у взрослых, однако слабо фиксирована к задней брюшной стенке и относительно подвижна. К 3 годам её масса достигает 20 грамм, к 10—12 годам — 30 г. Вид, характерный для взрослых, железа принимает к возрасту 5—6 лет. С возрастом в поджелудочной железе происходит изменение взаимоотношений между её экзокринной и эндокринной частями в сторону уменьшения числа островков.
Заболевания поджелудочной железы[править | править код]
- Панкреатит
- Острый панкреатит
- Хронический панкреатит
- Рак поджелудочной железы
- Муковисцидоз
- Диабет
- Псевдокисты поджелудочной железы
- Панкреанекроз
Примечания[править | править код]
Литература[править | править код]
- Везалий А. О строении человеческого тела. — 1954 — Том 2. — с. 960
- Губергриц Н. Б. Панкреатология: от прошлого к будущему // Вестник клуба панкреатологов. — 2009. — № 2. — с. 13—23
- Лепорский Н. И. Болезни поджелудочной железы. — М., 1951.
Источник
Результаты УЗИ: поджелудочная железа диффузно изменена. — Что значит?Часто бывает, что человеку, обратившемуся к врачу по поводу того или иного заболевания или просто в рамках общего медицинского осмотра, назначают такой метод инструментального обследования, как ультразвуковое исследование органов брюшной полости. Результаты этого исследования могут быть разными, в зависимости от характера патологии, среди них существует такое заключение, как «диффузное изменение поджелудочной железы». Что это за состояние и насколько оно опасно? Для понимания этого вопроса нужно иметь представление о функции поджелудочной железы. Во-первых, она выделяет в двенадцатиперстную кишку так называемый поджелудочный сок, содержащий ферменты, необходимые для расщепления жиров и белков. Так как выделением пищеварительных ферментов занимается основная часть клеток поджелудочной железы, то при различных нарушениях страдает в первую очередь именно эта функция. Вторая не менее важная функция железы — регуляция обмена глюкозы, за это отвечают микроскопические скопления клеток в основной ткани железы — островки Лангернганса.
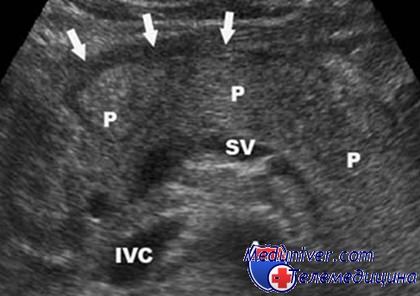
При ультразвуковом исследовании можно определить плотность (эхогенность) поджелудочной железы, изменения ее размеров, наличие или отсутствие патологических образований. Диффузное изменение поджелудочной железы означает равномерное изменение плотности ткани железы в большую или меньшую сторону. Данное состояние не является какой-либо патологией, оно является симптомом многих заболеваний, как самой поджелудочной железы, так и окружающих ее органов (печени, желчевыводящих путей) и даже отдаленных органов (в таком случае диффузные изменения железы носят название реактивных). Для выяснения причины этих изменений мало одной картины ультразвукового обследования. Необходимы дополнительные методы обследования, такие как биохимический анализ крови, фиброгастродуоденоскопия, функциональные исследования. Изменение эхогенности поджелудочной железы зачастую сопровождается изменением ее размеров, что также может помогать в выяснении причины диффузного процесса. Например, увеличение плотности поджелудочной железы с сохранением нормального размера органа может свидетельствовать о замещении здоровых клеток жировой тканью — так называемый липоматоз поджелудочной железы. Данное состояние встречается у пожилых людей, очень редко может возникать в более молодом возрасте на фоне сахарного диабета. Если же имеет место диффузное увеличение плотности с уменьшением размеров железы — это говорит о разрастании соединительной ткани внутри органа (фиброз поджелудочной железы). Фиброз возникает после перенесенного панкреатита (воспаления поджелудочной железы), при истощении организма (например, при анорексии) и других нарушениях обмена веществ. Диффузное изменение поджелудочной железы, сопровождающееся увеличением ее размеров и снижением средней плотности, свидетельствует об отеке поджелудочной железы — состоянии, чаще всего встречающегося на начальных этапах острого панкреатита. Заболевание, как правило, имеет характерную симптоматику — боли в животе, отдающие в поясницу и спину, рвота, повышение температуры тела. Данное состояние опасно, так как пищеварительные ферменты железы начинают переваривать ее саму, что грозит, без оказания надлежащей помощи, развитием панкреонекроза.
Снижение плотности поджелудочной железы с сохранением нормального размера говорит о хроническом панкреатите — патологическом состоянии, возникающем после употребления большого количества жирной пищи, когда ферментов для ее переваривания выделяется так много, что они способны вызвать закупорку протока железы. Кроме того, как уже было сказано, описанное состояние может быть признаком заболевания любого другого органа. Важно помнить, что «диффузные изменения поджелудочной железы» это не диагноз, а заключение врача, проводящего ультразвуковое исследование. Поэтому, если вам выдали такие результаты УЗИ — не стоит впадать в панику, необходимо пройти полное обследование для выяснения причины данного состояния и последующего лечения основного заболевания. Учебное видео УЗИ поджелудочной железы в нормеПри проблемах с просмотром скачайте видео со страницы Здесь — Вернуться в оглавление раздела «Профилактика заболеваний» Автор: Искандер Милевски |
Источник
Мы можем жить без этого органа, но жизнь эта будет подчинена графику приема лекарств.
Во-первых, нам придется постоянно вводить гормон инсулин, а во-вторых, пить препараты, содержащие ферменты для переваривания пищи.
Очевидно, что небольшой орган, расположенный за желудком, решает стратегические задачи, и его поражение, например, при злокачественных опухолях или воспалении, имеет разрушительные последствия.
О том, насколько важно, чтобы поджелудочная железа была в добром здравии, — в фактах.
1. Поджелудочная железа необходима для пищеварения
Несмотря на то что пища ни при каких условиях не попадает в этот орган, он играет ключевую роль в пищеварении, выступая в роли экзокринной железы. В качестве бойца внешнего фронта поджелудочная производит панкреатический сок объемом до 2,5 литров в день, который по системе протоков поступает в первую часть тонкой кишки – двенадцатиперстную кишку.
Сок содержит комплекс панкреатических ферментов, способных расщеплять белки, жиры и углеводы, превращая их в простые вещества, всасывающиеся в кровь. В его состав также входит вода, соль и бикарбонат натрия, то есть самая обычная пищевая сода. Она нейтрализует кислоту, которая поступает в тонкий кишечник из желудка, помогая таким образом ферментам работать эффективней.
2. Поджелудочная — железа внутренней секреции
В то же время поджелудочная железа является и эндокринной железой, решающей не менее важные «внутренние» задачи. Она вырабатывает и выделяет в кровь сразу два гормона, которые обеспечивают тотальный контроль за уровнем глюкозы в крови.
Первый, инсулин, высвобождается, когда сахара становится слишком много, а второй, глюкагон, — если сахара слишком мало.
Эффекты этих двух гормонов кардинально противоположны: инсулин помогает транспортировать глюкозу из крови в клетки печени, мышц и других тканей, а глюкагон «заставляет» клетки высвобождать накопленную в виде глюкозы энергию обратно в кровоток, повышая уровень сахара в крови.
3. Поджелудочная железа «чувствует вкус»
В поджелудочной железе, так же как и на языке, расположено множество вкусовых рецепторов, которые чувствуют «вкус крови». Если она становится слишком сладкой, то есть содержание глюкозы в ней превышает норму, островковые клетки железы, называемые клетками Лангерганса, выделяют точное, четко «отмеренное» количество инсулина, который транспортирует «лишнюю» глюкозу в ткани.
4. Поджелудочная железа может «переваривать» саму себя
Этот феномен носит название панкреатит. Он возникает, когда пищеварительные ферменты, содержащиеся в панкреатическом соке, становятся активными еще находясь в железе. Накапливаясь в ней, они вызывают раздражение клеток, приводят к развитию воспаления и повреждению нежной ткани, по сути, «переваривая» ее.
Основные причины острого панкреатита — образование желчных камней в желчном пузыре, останавливающих приток панкреатической жидкости в двенадцатиперстную кишку, а также злоупотребление алкоголем.
Риск панкреатита резко повышается при употреблении 4–7 порций алкоголя для мужчин и 3 или более порций — для женщин.
Напомним: одна порция алкоголя — это 30 мл крепкого напитка, или 100 мл вина, или 250 мл пива.
Панкреатит обычно имеет яркие проявления. Прежде всего, это сильная, в 50 % случаев – опоясывающая боль в верхнем отделе живота, усиливающаяся после еды. Приступ развивается в течение нескольких дней.

Облегчить такую боль очень сложно — даже наркотическим анальгетикам, например морфину, это порой не под силу. Однако иногда острый панкреатит сопровождается умеренной болью. Такое течение больше свойственно алкогольному повреждению.
Панкреатит может приобретать хронический характер, прогрессируя на протяжении многих лет. К дополнительным симптомам, которые могут свидетельствовать о проблемах с поджелудочной, относится необъяснимая потеря веса и неожиданно жирный стул с резким, неприятным запахом.
5. Панкреатическая железа крайне негативно «относится» к курению
Курение является важным фактором риска одного из самых кровожадных и грозных онкологических заболеваний — рака поджелудочной железы. Менее 5 % больных этим видом опухоли живут более 5 лет.
Злокачественные клетки в поджелудочной железе размножаются с огромной скоростью, практически не оставляющей шансов обнаружить их на ранних стадиях.
Вероятность развития этого вида рака у курильщиков примерно двое больше, чем у тех, кто никогда не брался за сигарету.

6. Диабет – результат повреждения клеток поджелудочной железы
По причинам, которые до сих пор остаются неизученными, иногда иммунная система атакует инсулин-продуцирующие клетки поджелудочной железы, не позволяя им вырабатывать инсулин. Так развивается сахарный диабет 1-го типа.
Ученые предполагают, что стимулом к «запуску» этого процесса могут становиться генетические факторы и негативное влияние окружающей среды.
А вот при диабете 2-го типа клетки Лангерганса производят вдоволь инсулина, однако, опять же, по неустановленным причинам, ткани становятся устойчивыми к нему (инсулинрезистентными).
Читайте также:
Фрукты при сахарном диабете
Вылечиться и от первого, и от второго типа диабета невозможно – изменения необратимы. Зато благодаря развитию медицины можно успешно контролировать болезнь: при диабете 1-го типа с помощью инсулина, а 2-го типа — за счет постоянного приема сахароснижающих препаратов.
7. Поджелудочная железа «не любит» жирное и жареное
Доказано, что рацион с умеренным содержанием жиров, богатый фруктами, овощами, цельнозерновыми продуктами, способствует снижению риска панкреатита. Здоровая диета также помогает поддерживать нормальную массу тела, что уменьшает вероятность развития рака поджелудочной железы.
Поэтому лучшая забота о поджелудочной — это сбалансированное питание.
Марина Поздеева
Фото depositphotos.com
Мнение автора может не совпадать с мнением редакции
Источник