Что значит посадить поджелудочную железу

Еще лет 15 назад среди острых хирургических заболеваний брюшной полости первые места занимали аппендицит и холецистит, но сегодня уверенно лидирует острый панкреатит. В чем же причина этого недуга, можно ли его предотвратить и как лечиться? .
Проблема острого панкреатита сильно «обострилась», особенно в мегаполисах, где на человека действует очень много вредных факторов. Почти у каждого второго пациента, поступающего в стационар с диагнозом «острый живот», — острый панкреатит. По стране это многие тысячи больных в год. Само слово «панкреатит» означает воспаление поджелудочной железы. Образно говоря, поджелудочная железа — это «мешок» с ферментами. Стоит ее «встряхнуть», как ферменты начинают переваривать саму железу, вызывая воспаление.
Сбой в работе поджелудочной железы вызывают три главных фактора. Первые два — это алкоголь и недоброкачественная еда, а третий — так называемый билиарный фактор, когда панкреатит является осложнением желчнокаменной болезни. К сожалению, основную массу тяжелых больных составляют молодые люди 20-30 лет, которые любят есть и пить вполне определенные продукты.
Врачи составили рейтинг таких опасных «яств». Первое место прочно удерживают всякие джин-тоники с коктейлями и баночное пиво. Самое ядо витое — то, что продается в жестяных банках. Думаю потому, что баночные жидкости имеют длительный срок хранения и производители стремятся добавить в продукт побольше консервантов. Обычно это формалин и глицерин. Формалином в моргах обрабатывают трупы, чтобы дольше хранились. А глицерин консервирует мозг. Для живого человека это яды. Кстати, резкий рост заболеваемости острым панкреатитом начался в 2000 году, когда рынок заполонили разноцветные банки со слабоалкогольными газированными коктейлями.
Методы диагностики панкреатита
Приступ острого панкреатита протекает очень болезненно. У боли при этом заболевании есть своя характерная особенность -она опоясывающая.
• Начавшись в левом подреберье (там зона максимальной болезненности), боль распространяется по верхней половине живота и переходит на спину, особенно сильно отдавая в область поясницы слева. Боль постоянная, периодически болевые ощущения резко усиливаются, словно обруч обхватывает левую половину туловища от подреберья до поясницы.
• Есть очень характерный симптом, который используют врачи для определения острого панкреатита. Лягте на живот и попросите близких плавно, но интенсивно нажать на точку, которая находится точно под местом присоединения нижнего левого ребра к позвоночнику. Если нажатие резко болезненно — симптом положителен, это точно панкреатит.
Нередко возникает многократная рвота, которая не приносит облегчения. Кроме этого, учащается пульс, дыхание поверхностное, учащенное, кожа бледнеет.
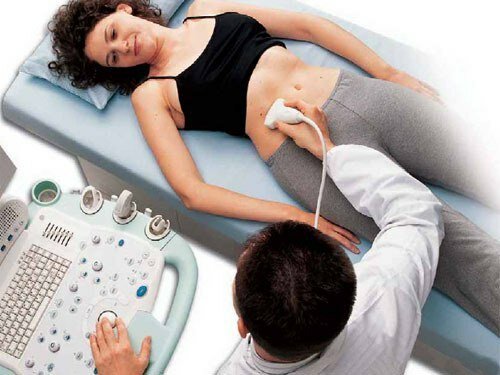
В больнице вам сразу же назначат анализ крови (при панкреатите повышается уровень лейкоцитов, а также ферментов амилазы и липазы) и кала (в нем обнаруживается большое количество непереваренных мышечных волокон, а также капли жира). Также сделают УЗИ, которое покажет увеличение железы и сужение кровеносных сосудов вокруг нее. С помощью УЗИ врач также может определить, болезни каких органов пищеварительной системы могли вызвать обострение.
Определить панкреатит до возникновения обострения можно косвенно по расстройствам пищеварения, жирному блеску кала, неприятным ощущениям в левом подреберье. Если вы считаете, что у вас есть риск возникновения панкреатита, регулярно проходите обследования у врача-гастроэнтеролога.
Какая пища нам не подходит?
Прежде всего, не увлекайтесь экзотическими кухнями с непривычными для нас пряностями, знаменитой «лапшой быстрого приготовления», шавермой, «чаями» с неизвестными нам травками. Наша поджелудочная железа, привыкшая к вареной картошке, борщу и обычному крепкому чаю, не переносит экзотических изысков. Питаться лучше традиционно, как веками питались в нашем регионе. Наш желудок хочет принимать горячую дробную пищу, то есть нормально завтракать, обедать и ужинать. Недопустимо переходить на «перекусы», «быструю еду» и т.п. Щи, борщ, наваристый суп, картошка, кусок мяса — все просто и питательно.
По каким симптомам можно предположить острый панкреатит?
Если у вас признаки отравления, боль, но через день-два все прошло, то, скорее всего, это было просто отравление. Но если живот болит в течение нескольких суток и присутствуют боли опоясывающего характера в верхней части живота — сильные, интенсивные, не дающие вздохнуть, не проходящие от обезболивающих средств и спазмолитиков (баралгин, но-шпа и т.д.), и если есть тошнота, рвота, вздутие живота, то немедленно обращайтесь к врачу. И вообще, если сильные боли в животе не проходят в течение нескольких часов, то надо обращаться за помощью.
Какие последствия влечет за собой острый панкреатит?
Диагноз «острый панкреатит» может поставить только врач в результате обследования, включая УЗИ. Проблема в том, что панкреатит диагностируется достаточно сложно, и надо исключить другие возможные причины «острого живота» (аппендицит, холецистит, язва 12-перстной кишки, непроходимость кишечника). Обычно в 85% случаев — это легкий панкреатит с отеком поджелудочной железы, он проходит за неделю. Но в тяжелых случаях может начаться разрушение самой ткани железы — панкреанекроз, и тут важно быстро и точно определить характер и степень поражения. Иногда, особенно при нагноении, может потребоваться операция. По этому ключ к успеху лечения — обратиться к врачу как можно раньше.
Чтобы не навредить
• Откажитесь от газированных алкогольных напитков, особенно баночных, любого низкокачественного алкоголя, а желательно и пива.
• Не увлекайтесь разными суперприправами, усилителями вкуса, химическими добавками. Они могут нанести вред организму.
• Питье ледяной воды в жаркую погоду вызывает стойкий спазм протоков поджелудочной железы и желчных протоков, и возможен тяжелый панкреатит.
• При панкреатите не следует есть жирную, жареную пищу. Рекомендуются каши, но лучше не белые (манная каша, рис), а серые — гречка, геркулес. Но и белок необходим.
• Полезны кислые продукты: клюква, грейпфрутовый сок, апельсины, но в меру. Можно есть и киви — там много витамина С.
Источник
Поджелудочная железка считается наиболее значимым органом для человеческого организма, поэтому диагностировать симптомы плохой работы поджелудочной железы при панкреатите, следует выявлять на раннем этапе, для проведения эффективного лечения.
Роль поджелудочной железы
Содержание статьи
Важно отметить тот факт, что поджелудочная железка, в сопоставлении с другими органами, имеет отличительные черты. Как работает поджелудочная?
Она выполняет не одну задачу, а несколько. Ее ключевая роль – регулирование пищеварения и обменных процессов в организме человека.
Анатомически железа состоит из системы протоков, которые синтезируют поджелудочный сок, и из железистой ткани. Орган находится между желудком и позвоночником и состоит из хвоста, тела, головки. Вокруг головки органа проходит двенадцатиперстная кишка. В этой части железы ее главный проток, проходящий сквозь все тело органа, сливается с желчным протоком и впадают в двенадцатиперстную кишку.
Хвост органа содержит максимальное количество железистых клеток, которые синтезируют гормоны.
Нас не интересует, как работает поджелудочная железа у человека, пока орган работает нормально.
При любом сбое этот орган реагирует болью и если своевременно не устранить возникшую патологию, то это чревато развитием рядом заболеваний, включая сахарный диабет и панкреатит.
Поджелудочная железа производит ряд нужных особенных ферментов, которые содержатся в пищеварительном соке:
- Амилаза – это фермент, который осуществляет расщепление сложных углеводов.
- Липаза производит расщепление простых жиров на глицерин и жирные кислоты.
- Нуклеаза гидролизует фосфодиэфирную связь между нуклеиновыми кислотами.
- Трипсиноген и химотрипсиноген предупреждают нарушение работы железы.
- Профосфолипазы оказывает воздействие на сложные жиры.
А так же, поджелудочная железа вырабатывает секрет, нейтрализующий кислое содержимое, которое поступает из желудка в кишечник. Работа поджелудочной железы заключается и в выработке следующих гормонов:
- Инсулин – оказывает влияние на обменные процессы аминокислот, углеводов, жиров, регулирует метаболизм углеводов, А так же, помогает усвоению расщепленных веществ. При нарушении выработки инсулина часто диагностируется сахарный диабет.
- Глюкагон мобилизует внутренний резерв углеводов, вследствие чего поддерживается оптимальный уровень глюкозы в крови.
Если происходит увеличение показателя глюкозы в крови, то инсулин начинает вырабатываться в большем объеме, а при его понижении происходит увеличение уровня глюкагона.
За выработку гормонов в поджелудочной железе отвечают островки Лангерганса, именно их клетки вырабатывают различные гормоны:
- А-клетки синтезируют глюкагон.
- B — инсулин.
- D — соматостатин.
- G — производят гастрин.
- в ПИПСА-клетках формируются панкреатический полипептид.
При нарушении работы железы происходит нарушение пищеварения, страдают многие органы, включая желудок, печень и желчный пузырь. Мы рассказали, как работает поджелудочная железа, поговорим о том моменте, когда железа дает сбой.
Симптомы патологии поджелудочной
Небольшие перебои в функционировании железы малозаметны. Это затрудняет диагностику патологий органа на начальной стадии. Первоначальные симптомы, вызывающие неприятные ощущения и боль, как правило человек чувствует, когда больному уже требуется лечение или операция.
При острой форме панкреатита вмешательство хирургов требуется лишь в 25% случаях, а остальным больным требуется лекарственная терапия и изменение образа жизни, в части соблюдения диеты.
Вот основные симптомы патологии поджелудочной железы:
- Наличие боли в верхней части живота, которые носят опоясывающий характер.
- Боли в области сердца, но при этом ЭЛЕКТРОКАРДИОГРАММА не показывает никаких изменений в сердце.
- Слабость.
- Снижение аппетита, тошнота.
- Рвота.
- Человек быстро устает.
- Метеоризм.
- Жидкий стул.
- Патология в выработке ферментов.
- Если поджелудочная железа не работает, то может возникнуть непроходимость кишечника.
В единичных случаях присутствует увеличение температуры, бледность кожных покровов, ускорение пульса, понижение артериального давления и прочие симптомы.
Многие люди не придерживаются правильного питания, что существенно влияет на воспаление органа.
Если в еде преобладают углеводы, то орган начинает в большем объеме производить амилазу, так как она расщепляет углеводы.
При приеме жирных продуктов питания железа начинает синтезировать липазу. Если в еде преобладает белковая пища, то вырабатывается трипсин. Мы узнали, как работает поджелудочная железа, но к чему ведет ее неправильная работа?
Нарушение правильного питания и другие факторы провоцируют ряд заболеваний данного органа:
- Сахарный диабет.
- Свищи.
- Панкреатит.
- Панкреонекроз.
- Доброкачественные и злокачественные опухоли.
- Кисты.
- Муковисцидоз.
Что делать, если поджелудочная железа не работает?
Если не работает поджелудочная железа, что делать больному? При наличии признаков воспаления или неправильной работы поджелудочной потребуется незамедлительное посещение доктора, в тех случаях Если состояние пациента тяжелое, необходимо госпитализировать больного (вызвать скорую помощь).
Больному, до осмотра его врачом, нельзя принимать медикаментозные средства, чтобы правильно диагностировать заболевание.
Для того, чтобы снизить у больного болевой синдром, приложите грелку со льдом к правому подреберью. В других случаях, для снятия боли, рекомендовано принять спазмолитики. Нельзя есть (включая горячее, жирное, соленое, острое), можно только пить воду без газа.
Если установлено, что не работает поджелудочная железа, должным образом и состояние больного не требует госпитализации, то следует придерживаться строгой диеты:
- овощные супы;
- макаронные изделия;
- каши на воде;
- постное мясо;
- неострые сыры;
- в небольшом количестве не кислые овощи и фрукты;
- некрепкий чай.
Пищу следует варить, тушить или готовить на пару. Жареные блюда, спиртное, кофе, копчености, консервы следует исключить. Рекомендуется снизить физические нагрузки.
Данные мероприятия стабилизируют работу железы и снизят деструктивные процессы у больного. Часто проблемы с поджелудочной железой отражаются на работе желчного пузыря. Поэтому стоит скорректировать диету таким образом, чтобы она соответствовала этим двум заболеваниям.
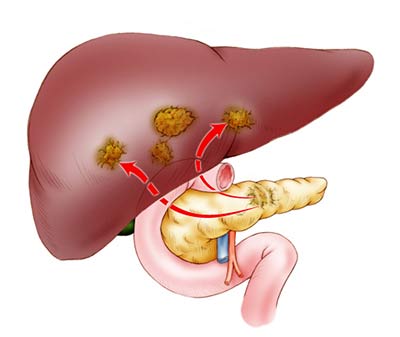
Причины панкреатита
Острый панкреатит является дегенеративным, воспалительным процессом, в результате которого происходит разрушение поджелудочной. Орган начинает сам переваривать свои ткани, путем активизации собственных ферментов. Может возникнуть инфекция.
Данной болезнью заболевают индивидуумы, которые ранее не болели панкреатитом. Уже после соответственного лечение, функции органа, как правило, восстанавливается.
Данная болезнь может протекать отеком, вызывающим воспалительный процесс, или развивается некроз органа, приводящий к многочисленным абсцессам и кровотечению. При таком состояние требует немедленная госпитализация больного.
Вот основные предпосылки острого панкреатита:
- прием спиртного;
- нарушение правильного питания;
- острый холецистит;
- заболевание желчного пузыря;
- лекарственная аллергия;
- патологии двенадцатиперстной кишки;
- образование камней или «песка» в протоке железы;
- в преклонном возрасте наблюдаются сбои в кровообращении железы из-за атеросклеротических процессов в сосудах, тромбозы, эмболии;
- постхолецистэктомический синдром;
- воспаление протоков органа.
Хронический панкреатит зачастую формируется, если человек перенес острый панкреатит и при ряде иных патологий. При данной болезни здоровая ткань органа медленно замещается рубцовой. Панкреатит следует лечить, чтобы не допустить развития болезни.
Лечение панкреатита
При острой форме панкреатита пациенту обеспечивается: голод, холод и покой.
Первоначальные 3 дня после обострения панкреатита нужен полный голод. Допускается вода в неограниченном количестве.
Для снятия воспаления и отека на железу прикладывают грелку со льдом.
Назначается постельный режим.
Для снятия боли применяют сильные анальгетики. Назначают внутривенно капельно солевые растворы, инъекция плазмы и препарата альбумина.
При быстром развитии заболевания используется хирургическое вмешательство. После того, как пациенту отменили голодание, то ему на какое-то время назначается строгая диета №5п. В дальнейшем рекомендовано придерживаться расширенного варианта данной диеты. Эта же диета назначается и при хроническом панкреатите.
Насколько правильно вы будете соблюдать рекомендации врача, будет зависеть качество вашей жизни и состояние здоровья.
Источник
Поджелудочная — это самая крупная железа в организме человека. Её роль в пищеварении заключается в образовании и выделении секрета, содержащего ферменты для расщепления жиров, белков и углеводов в двенадцатиперстной кишке. Кроме того, поджелудочный сок содержит бикарбонаты, которые нейтрализуют кислое содержимое, поступающее в кишечник из желудка. За сутки железой продуцируется около 700 мл панкреатического секрета. Специальные клетки поджелудочной синтезируют инсулин и глюкагон. Это гормональные вещества, принимающие непосредственное участие в углеводном обмене. Действие их противоположно: инсулин снижает, а глюкагон повышает содержание глюкозы в организме.
Хронический панкреатит – заболевание поджелудочной железы воспалительного характера, имеющее длительное рецидивирующее течение, с чередованием периодов ухудшения и ремиссии, ведущее к нарушению её функций.
Хронический панкреатит не следует путать с острым. Последний – достаточно тяжелое угрожающее жизни заболевание, которое должно лечиться только в условиях хирургического стационара.
Как восстановить поджелудочную железу при хроническом панкреатите и возможно ли это сделать? Об этом и пойдет речь в статье.
Причины
Прежде чем узнать, как восстановить поджелудочную железу, следует разобраться с причинами заболевания. Они следующие:
- Злоупотребление алкоголем. Доказано токсическое действие этанола на клетки поджелудочной железы, что ведет к их повреждению и некрозу. В результате повышения давления в протоках активизируется выработка ферментов. Алкогольным панкреатитом страдают в основном молодые мужчины, которые регулярно употребляют спиртное низкого качества.
- Погрешности в питании: избыточное употребление жирного, жареного, острого, переедание.
- Наличие других заболеваний органов пищеварения: хронический гастродуоденит, язвенная болезнь 12-перстной кишки.
- Желчнокаменная болезнь. Чаще становится причиной панкреатита у женщин после 50 лет, имеющих ожирение, повышенное артериальное давление и избыточное содержание холестерина в крови.
- Нарушение оттока из поджелудочной железы: патология сфинктера Одди (спазм, воспаление, опухоль), опухоль Фатерова соска.
- Курение.
- Стрессы. Вызывают нарушение моторики гладкой мускулатуры.
- Наследственные дефекты поджелудочной железы (выявляются у членов одной семьи).
- Аутоиммунный панкреатит. Развивается, когда из-за сбоя в иммунной системе начинают вырабатываться антитела к клеткам поджелудочной железы.
- Острые отравления.
- Гельминтозы.
- Травмы.
- Муковисцидоз – состояние, при котором происходит склерозирование тканей поджелудочной железы. Это наиболее частая причина панкреатита у детей младшего возраста.
- Идиопатический панкреатит.

Клиника
Одним из первых проявлений заболевания являются боли, которые локализуются в верхних и средних отделах живота, посередине или в левом подреберье, отдают в спину, часто носят опоясывающий характер. На начальных стадиях заболевания при обострении они могут быть достаточно сильными, сверлящими. В дальнейшем, по мере развития фиброзных изменений, боли становятся тупыми и ноющими, интенсивность их заметно снижается.
В связи с нарушением нормального функционирования органа нарушается переваривание пищи: тошнота, отсутствие аппетита, периодическая рвота, неустойчивый стул с жирным блеском, снижение веса. Развиваются симптомы кишечного дисбактериоза: повышенное газообразование, отрыжка, зловонный стул.
У многих пациентов с хроническим панкреатитом в связи со снижением секреции гормонов развиваются эндокринные нарушения — так называемый панкреатогенный сахарный диабет.
Можно ли восстановить поджелудочную железу?
Как восстановить поджелудочную железу? Ответ на этот вопрос зависит, во-первых, от причин, вызвавших заболевание, во-вторых, от того, насколько далеко зашел процесс. Наилучшие результаты лечения достигаются на ранних стадиях заболевания, если причиной послужили погрешности в диете. Но даже при длительном стаже панкреатита при желании, можно восстановить поджелудочную железу.
При развитии сахарного диабета, к сожалению, полного восстановления достичь не удастся.
Как восстановить поджелудочную железу?
Соблюдение диеты является ключевым моментом восстановления нарушенных функций. Главный её принцип – употребление пищи, которая легко переваривается в пищеварительном тракте. Это дает возможность отдыха поврежденной поджелудочной железе.

Общие принципы диетического питания при заболевании поджелудочной железы
Как восстановить работу поджелудочной железы? Как уже упоминалось выше, важную роль здесь имеет наше питание. При заболевании необходима строгая диета, а именно:
- Полное исключение жирного, жареного, острого.
- Пища должна быть отварена или приготовлена на пару.
- Не употреблять горячего и холодного.
Список рекомендованных продуктов
Как восстановить поджелудочную железу? Что можно кушать? Рекомендованные продукты следующие:
- курица, говядина, телятина;
- кисломолочные продукты (йогурт натуральный, творог, ряженка, кефир);
- твёрдые неострые сорта сыра;
- рыба нежирных сортов (пикша, хек, минтай);
- яйца в виде омлетов или отваренные «всмятку»;
- помидор, картофель в ограниченном количестве, другие овощи (за исключением капусты белокочанной);
- фрукты, за исключением цитрусовых (рекомендованы печеные яблоки и груши);
- ягоды, кроме малины и земляники;
- все виды круп;
- десерты: печенье галетное, зефир, пастила, несдобные сухарики;
- напитки: ромашковый чай, отвар шиповника, некрепкий чай.

Продукты, которые запрещены к употреблению
Можно ли восстановить поджелудочную железу и как это сделать? Как уже упоминалось выше, это вполне реально, но одним из главных условий будет соблюдение диеты. Строго запрещено кушать:
- сосиски;
- копчености;
- молоко цельное;
- томаты, чеснок, бобовые;
- цитрусовые;
- малину и землянику;
- кофе, чёрный чай, газированные напитки;
- мороженое;
- грибы и т. д.
В течение недели следует готовить пищу в протертом виде. Далее, по мере улучшения самочувствия, необходимость в этом отпадает. Такой диеты стоит придерживаться пожизненно.

Медицинские препараты для восстановления поджелудочной железы
Поскольку одним из важнейших признаков заболевания является нарушение внешнесекреторной функции, на период восстановления назначается заместительное лечение препаратами, содержащими ферменты (амилазу, протеазу, липазу). Препараты, восстанавливающие поджелудочную железу: «Мезим форте», «Креон», «Панкреатин», «Панзинорм». Дозы лекарств и срок их приёма подбираются врачом в каждом случае индивидуально.
Под действием ферментов улучшается переваривание пищи, уменьшается внутрикишечное давление, нормализуется стул, уменьшаются болевые ощущения, улучшается самочувствие пациента.
Для коррекции дисбактериоза кишечника назначаются препараты, содержащие бифидобактери и лактобактерии: «Бифиформ», «Бифидумбактерин», «Бифилиз», «Линекс Форте». Нормализация микрофлоры кишечника способствует уменьшению метеоризма, тошноты.
Хороший эффект дает применение щелочных минеральных вод: «Боржоми», «Ессентуки».
Для уменьшения болевых ощущений прописываются препараты из группы спазмолитиков, расслабляющих гладкую мускулатуру желчевыводящих путей и кишечника: «Но-шпа», «Дюспаталин», «Бускопан».

Самые проверенные рецепты народной медицины для восстановления поджелудочной железы
Можно ли и как восстановить поджелудочную железу народными средствами? Такая терапия проводится после затихания признаков обострения заболевания.
- Взять 100 грамм зёрен овса, промыть, залить водой в количестве полутора литров, довести до кипения, после этого варить на медленном огне около 40 минут. Размять разваренные зёрна и варить еще 20 минут. Выключить. Остудить, процедить через мелкое сито. Полученное молочко хранить в холодильнике до 2 суток. Употреблять по 100 грамм 3-4 раза в день до приема пищи.
- Взять гречку, промыть и перебрать, затем подсушить на противне в духовке. Остудить. Измельчить до состояния муки. Развести с вечера столовую ложку полученной муки в стакане кефира. Принять утром натощак.
- С вечера полстакана гречневой муки залить 250 мл кефира, оставить до утра. Далее по схеме: половина порции утром следующего дня, половина за два часа до сна. Принимать в течение 10 дней, затем 10 дней перерыв, и так чередовать. Особенно полезен этот рецепт больным сахарным диабетом.
- Взять 10 листочков лаврового листа, залить стаканом горячей кипяченой воды. Настаивать сутки в термосе. Принимать четверти стакана за полчаса до еды
- На основе готовых аптечных травяных сборов, содержащих кукурузные рыльца, подорожник, календулу, ромашку, мяту перечную, готовятся отвары. Способ приготовления и применения обычно указывается на упаковке.
Для достижения наилучшего результата лечение средствами народной медицины должно проводиться при обязательном соблюдении диеты и в сочетании с лекарственными препаратами, назначенными врачом.
Источник